Մելանոմա
| Մելանոմա | |
|---|---|
 | |
| Տեսակ | հազվագյուտ հիվանդություն և հիվանդության կարգ |
| Բժշկական մասնագիտություն | ուռուցքաբանություն |
| ՀՄԴ-9 | 172.9 |
| ՀՄԴ-10 | C43 |
Մելանոմա (հունարեն՝ μέλας՝ սև, մուգ)` նաև հայտնի որպես չարորակ մելանոմա, գունակ պարունակող բջիջներից՝ մելանոցիտներից առաջացած ուռուցք[1]։ Մելանոման սովորաբար առաջանում է մաշկում, բայց հազվադեպ հնարավոր է նաև բերանի խոռոչում, աղիներում կամ աչքում[1][2]։ Կանանց մոտ ամենահաճախ հանդիպող տեղը ոտքերն են, իսկ տղամարդկանց մոտ՝ մեջքը[2]։ Երբեմն առաջանում են խալերից՝ չափերի մեծացման, անկանոն եզրերի, գույնի փոփոխության, քորի կամ մաշկի քայքայման դեպքում[1]։
Մելանոմայի առաջացման առաջնային պատճառը հանդիսանում է ուլտրամանուշակագույն լույսը՝ մաշկի բաց գունավորում ունեցողների մոտ[2][3]։ Ուլտրամանուշակագույն ճառագայթները կարող են առաջանալ արևից և արևայրուքի սարքերից[2]։ Մոտ 25%-ի մոտ առաջանում են խալերից[2]։ Ռիսկը բարձր է շատ խալեր ունեցողների, ընտանիքում մելանոմայի պատմության կամ ընկճված իմուն համակարգ ունեցողների մոտ[1]։ Հազվադեպ հանդիպող պիգմենտային քսերոդերման ևս բարձրացնում է ռիսկը[4]։ Ախտորոշումը կատարվում է կենսազննմամբ և մաշկի ցանկացած վնասվածքների հետազոտմամբ, որոնք կարող են լինել պոտենցիալ ուռուցքածին[1]։ Արևապաշտպան միջոցների կիրառմամբ և ուլտրամանուշակագույն ճառագայթներից խուսափելով կարելի է կանխել մելանոմայի առաջացումը[2]։ Հիմնական բուժումը վիրահատական է[1]։ Համեմատաբար մեծ չափերով ուռուցքի դեպքում անհրաժեշտ է նաև հետազոտել մոտակա ավշային հանգույցները[1]։ Հիվանդների մեծ մասը բուժվում է, եթե չկան մետաստազներ[1]։ Մելանոմայի տարածուն ձևերի ժամանակ հիվանդների ապրելիությունը բարելավում են իմունոթերապիան, կենսաբանական թերապիան, ճառագայթային կամ քիմիոթերապիան[1][5]։ ԱՄՆ-ում տեղայնացված ձևերով հիվանդների հինգ տարվա ապրելիությունը կազմում է 98%, իսկ տարածուն ձևերի դեպքում՝ 17%[6]։ Կրկնվելու հավանականությունը կախված է մելանոմայի հաստությունից, բջիջների բաժանման արագությունից և մաշկի քայքաման առկայությունից կամ բացակայությունից[2]։
Մելանոման մաշկի ամենավտանգավոր քաղցկեղն է[2]։ Ընդհանրապես 2012 թվականին հայտնաբերվել է մելանոմայի նոր դեպքեր 232,000 մարդկանց մոտ[2]։ 2015 թվականին հայտնի էր 3,1 միլիոն հիվանդներ ակտիվ փուլում, որոնցից 59,800-ը մահացել են[7][8]։ Ավստրալիան և Նոր Զելանդիան ունեն մելանոմայի ամենաբարձր տարածունությունը աշխարհում[2]։ Հանդիպման բարձր հաճախականություն կա նաև Եվրոպայում և Հյուսիսային Ամերիկայում, ավելի ցածր՝ Ասիայում[2]։ Մելանոման առավել տարածուն է տղամարդկանց մոտ[4]։ Այն առավելապես սկսեց տարածվել 1960-ական թվականներին սպիտակամորթների մոտ[2][4]։
Նշաններ և ախտանիշներ[խմբագրել | խմբագրել կոդը]
Մելանոմայի վաղ նշաններն են խալի չափերի կամ գույնի փոփոխությունը, իսկ հանգուցավոր մելանոմայի ժամանակ նոր հանգույցի առաջացումը։ Ուշ փուլերում կարող է առաջանալ քոր, խոցոտում կամ արյուն։ Մելանոմայի վաղ նշանները ունեն հեշտ հիշվող մնեմոնիկա՝ "ABCDEF"[9][10]։
- A (assimetry) ասիմետրիա
- B (Borders) անկանոն եզրեր ու անկյուններ
- C (Color) տարաբնույթ գույներ
- D (Diameter) 6մմ և ավել տրամագիծ, մոտ է մատիտի ռետինի տրամագծին
- F (Funny) ծիծաղելի տեսք
2015 թվականին Միքայել Համբարձումյանի կողմից մշակվել է ABCDEF կանոնի հայերեն տարբերակը՝ ԳԵՏԱՓ[11]։
- Գ-գույն
- Ե-եզրեր
- Տ-տրամագիծ
- Ա-ասիմետրիա
- Փ- գոյացության փոփոխություն
Այս դասակարգումը չի ներառում հանգուցավոր մելանոման, այն ունի իր առանձին դասակարգումը[12]
- Մաշկի մակերեսից բարձրացումը
- Շոշափելիս պնդությունը
- Աճը
Մետաստատիկ մելանոման կարող է առաջացնել ոչ սպեցիֆիկ պարանեոպլաստիկ ախտանիշներ՝ ախորժակի կորուստ, սրտխառնոց, փսխում և հոգնածություն։ Մելանոմայի վաղ մետաստազավորումը հնարավոր է, բայց շատ հազվադեպ է հանդիպում։ Հիմնականում մետաստազները տարածվում են դեպի գլխուղեղ[13]։ Այն կարող է տարածվել նաև դեպի լյարդ, ոսկրեր, որովայն կամ հեռավոր ավշային հանգույցներ։
Պատճառներ[խմբագրել | խմբագրել կոդը]
Մելանոմաները հիմնականում առաջանում են ուլտրամանուշակագույն ճառագայթների ազդեցությամբ առաջացած ԴՆԹ-ի վնասման արդյունքում։ Ժառանգականությունը ևս ունի իր դերը[14][15]։ Մելանոման կարող է առաջանալ նաև արևի ճառագայթների շատ փոքր քանակի ազդեցության դեպքում՝ բերանում, սրունքների, ափերի կամ սեռական օրգանների վրա[16]։ Դիսպլաստիկ նևուսների համախտանիշի ժամանակ, որը հայտնի է նաև որպես ընտանեկան ատիպիկ բազմակի խալերի համախտանիշ անվամբ, մելանոմայի առաջացման հավանականությունը բավականին բարձր է[17]։
50 և ավելի խալերի առկայությունը խոսում է մելանոմայի առաջացման բարձր ռիսկի մասին։ Իմունային համակարգի ընկճվածությունը նախատրամադրող գործոն է քաղցկեղի առաջացման համար[14]։
Ուլտրամանուշակագույն ճառագայթում[խմբագրել | խմբագրել կոդը]
Արհեստական արևայրուքի սարքերը, որոնք աշխատում են ուլտրամանուշակագույն ճառագայթներով, բարձրացնում են մելանոմայի առաջացման ռիսկը[18]։ Քաղցկեղի հետազոտման միջազգային գործակալությունը պարզել է, որ այս սարքերը քաղցկեղածին են, հատկապես եթե օգտագործվում են մինչև 30 տարեկանը և 75%-ով բարձրացնում են ռիսկը[19]։ Բրազիլիան և Ավստրալիան արգելել են կիրառել արհեստական արևայրուքի սարքերերը, իսկ Ավստրիան, Բելգիան, Ֆինլանդիան, Ֆրասիան, Գերմանիան, Իսլանդիան, Իտալիան, Նորվեգիան, Պորտուգալիան, Իսպանիան և Մեծ Բրիտանիան արգելել են այն կիրառել մինչև 18 տարեկանը[20]։
Ինքնաթիռում աշխատողների մոտ ռիսկը ևս բարձր է, քանի որ ավելի շատ են ենթարկվում ուլտրամանուշակագույն ճառագայթների ազդեցությանը[21]։
Ուլտրամանուշակագույն ճառագայթների B ալիքները (ալիքի երկարությունը տատանվում է 315-280 նմ) կլանվում են մաշկի ԴՆԹ-ի կողմից և առաջացնում են ԴՆԹ-ի ուղղակի վնասում ձևավորելով ցիկլոբութենի պիրիմիդինային դիմերներ։ Թիմին-թիմին, ցիտոզին-ցիտոզին կամ ցիտոզին-թիմին դիմերները առաջանում են ԴՆԹ-ի շղթայի իրար մոտ տեղակայված պիրիմիդինային հիմքերի միացմամբ։ B ալիքի նման, A տիպի ուլտրամանուշակագույն ճառագայթները (ալիքի երկարությունը տատանվում է 400-315 նմ) նույնպես կարող են կլանվել ԴՆԹ-ի կողմից, բայց մոտ 100-1000 անգամ ավելի քիչ խորությամբ[22]։
Ուլտրամանուշակագույն ճառագայթները համարվում են գլխավոր պատճառային գործոնը[23]։ Ամենօրյա չափազանց շատ արևի ճառագայթների ազդեցությունը, որը առաջացնում է արևային այրվածքներ նույնպես ունի իր ուրույն դերը մելանոմայի առաջացման մեջ[24]։ 5 և ավելի անգամ ստացած արևայրուքը կրկնապատկում է մելանոմայի առաջացման ռիսկը[20]։ Մելանոման հիմնականում տեղակայվում է տղամարդկանց մոտ՝ իրանի, իսկ կանանց մոտ՝ ոտքերի հատվածում։ Ռիսկը պայմանավորված է նաև սոցիալ-տնտեսական գործոններով՝ առավել հաճախ հանդիպում է մասնագիտացված և գրասենյակային աշխատողների մոտ, քան հմտությունների ցածր մակարդակ ունեցողների մոտ[25][26]։ Նպաստող գործոններից է նաև ուռուցքը ճնշող գործոնների մուտացիաները։ Արհեստական արևայրուքի սարքեր օգտագործելը բավականին բարձրացնում է մաշկի քաղցկեղի, այդ թվում նաև մելանոմայի զարգացման ռիսկը[27]։
Գործոնների ազդման աստիճանը կախված է ազդեցության ինտենսիվությունից, տևողությունից, մաշկի պիգմենտացիայի աստիճանից և տարիքից։ Մելանոմայի հանդիպման հաճախականությունը ավելի բարձր է Հյուսիսային Եվրոպա և Ավստրալիայում արտագաղթածների մոտ, որտեղ առկա է ուղիղ ճառագայթների մեծ քանակ, իսկ այդ մարդկանց մաշկը հարմարված չէ այդ ծավալին։ Փոքր տարիքում ճառագայթները առավել վտանգավոր ռիսկի գործոն են։ Այս ամենը ներկայացված է Ավստրալիայում կատարված հետազոտություններում[28]։
Բազմակի արևային այրվածքները բարձրացնում են մելանոմայի առաջացման ռիսկը հաջորդ ազդեցության ժամանակ՝ կուտակային էֆեկտի առկայության պատճառով[14]։ Ուլտրամանուշակագույն ճառագայթների հիմնական աղբյուր են արևը, արհեստական արևայրուքի սարքերը, ինչպես նաև հասարակածին մոտ վայրերը ևս ճառագայթների ազդեցությունը բարձր է գոտի են[14]։
Գենետիկա[խմբագրել | խմբագրել կոդը]
Առկա են մի շարք ընտանեկան հազվադեպ հանդիպող մուտացիաներ, որոնք մեծացնում են մելանոմայի առաջացման ռիսկը։ Կան գեներ, որոնց հազվադեպ հանդիպող մուտացիաներից մելանոմայի զարգացման ռիսկը ավելի բարձր է, և կան առավել հաճախ հանդիպող գեների մուտացիաներ, որից մելանոմայի առաջացման ռիսկը ավելի ցածր է, օրինակ MCR1 գենը, որը առաջացնում է նաև կարմրավուն մազեր։ Կատարվում է գենետիկական հետազոտություններ մուտացիաները հայտնաբերելու համար։
Մուտացիաներից մեկը տեղի է ունենում CDKN2A գենում։ Այս գենի մուտացիան բերում է p53 գենի գործառույթի խանգարման, որը կարևոր տրանսկրիպցիայի գործոն է և նպաստում է բջջի ապոպտոզին։ Այս գենի մեկ այլ մուտացիա բերում է CDK4-ի ընկճման, որը կոդավորում է ցիկլին կախյալ կինազան, վերջինս էլ մասնակցում է բջջի բաժանմանը։ Այն մուտացիաները, որոնք առաջացնում են պիգմենտային քսերոդերմա, նաև բարձրացնում են մելանոմայի առաջացման ռիսկը։ Այս մուտացիաները նվազեցնում են բջջի ԴՆԹ-ն վերականգնելու ունակությունը։ Թե՛ CDKN2A, թե՛ XP մուտացիաները ունեն բարձր պենետրանտություն։
Ընտանեկան մելանոման գենետիկական հետերոգեն հիվանդություն է[15], որի գենը գտնվում է 1 և 9 քրոմոսոմների կարճ թևերի և 12-րդ քրոմոսոմի երկար թևի վրա։ Բազմաթիվ գենետիկական մեխանիզմներ կան մելանոմայի առաջացման ախտաֆիզիոլոգիայում[29]։ Բազմակի ուռուցքային ճնշող գեն 1-ը (CDKN2A/MTS1) կոդավորում է p16INK4a-ը, որը ցածր մոլեկուլային զանգվածով ցիկլին կախյալ կինազայի ընկճող է և տեղակայված է 9-րդ քրոմոսոմի վրա[30]։ Ընտանեկան մելանոմային (FAMMM) բնութագրական է 50 և ավելի խալերի առկայությունը և համապատասխան ընտանեկան պատմությունը[16]։ Այն փոխանցվում է աուտոսոմ դոմինանտ ձևով և հիմնականում կապված է CDKN2A -ի մուտացիաների հետ[16]։ Այն մարդիկ ովքեր ունեն մուտացիա կապված FAMMM հետ, ունեն 38 անգամ ավելի բարձր ռիսկ ենթաստամոքսային գեղձի քաղցկեղի առաջացման համար[31]։
Այլ մուտացիաները ունեն համապատասխանաբար ցածր ռիսկ։ MC1R գենի մուտացիա ունեցողների մոտ մելանոմայի զարգացման ռիսկը 4-5 անգամ ավելի բարձր է, քան տիպիկ չախտահարված տեսակի մոտ։ Այս մուտացիաները շատ հաճախ են հանդիպում և բոլոր կարմրահերները ունեն այն։ MDM2 SNP309 գենի մուտացիան պայմանավորում է կանանց մոտ մելանոմայի զարգացումը[32]։
Բարձր ռիսկի խմբի են պատկանում՝ բաց և կարմրավուն մազեր, բազմաթիվ ատիպիկ կամ դիսպլաստիկ նևուսներ ունեցողները և այն մարդիկ, ովքեր ծնվել են հսկա մելանոցիտային նևուսներով[33]։
Մելանոմայի ընտանեկան պատմությունը բարձրացնում է անձի մելանոմայի առաջացման ռիսկը[34]։ Կյանքի ընթացքում մելանոմայի առկայությունը բարձրացնում է նաև երկրորդ առաջնային ուռուցքի առաջացման հավանականությունը[35]։
Բաց գույնի մաշկը խոսում է մելանինի քիչ քանակության մասին, որը նշանակում է, որ քիչ է նաև ուլտրամանուշակագույն ճառագայթներից պաշտպանվածությունը[14]։ Ընտանեկան պատմությունը խոսում է մելանոմայի նախատրամադրվածության մասին[14]։
Ախտաֆիզիոլոգիա[խմբագրել | խմբագրել կոդը]


Մելանոմայի վաղ փուլը սկսվում է, երբ մելանոցիտները սկսում են անկառավարելի աճել։ Մելանոցիտները հանդիպում են մաշկի վերին շերտում՝ էպիդերմիսում և բուն մաշկում։ Այս վաղ շրջանում հիվանդությունը կոչվում է ճառագայթային աճի փուլ, երբ ուռուցքը 1 մմ և փոքր չափեր ունի։ Այս վաղ փուլում սովորաբար մետաստազավորում չի լինում, քանի որ ուռուցքային բջիջները դեռ չեն հասել մաշկի խորը շերտերի արյունատար անոթներին։ Եթե մելանոման հայտնաբերվում է այս փուլում, այն հնարավոր է լինում ամբողջովին հեռացնել վիրահատության միջոցով։
Երբ ուռուցքային բջիջները սկսում են տեղափոխվել տարբեր ուղղություններով՝ դեպի էպիդերմիս և դեպի բուն մաշկի պտկիկային շերտ, բջիջների վարքագիծը փոխվում է ամբողջովին[36]։
Հաջորդ քայլը ինվազիվ աճն է, որի ժամանակ որոշակի բջիջներ սկսում են ձեռք բերել ինվազիվ աճի ունակություններ։ Այս մակարդակից մելանոման սկսում է տարածվել։ Բրեսլոուի խորության ինդեքսը սովորաբար 1մմ և քիչ է, իսկ Կլարկի դասակարգմամբ սովորաբար 2։
Ուղղահայաց աճի փուլը հաջորդում է ինվազիվ մելանոմային։ Ուռուցքը ձեռք է բերում շրջակա հյուսվածքների մեջ աճելու հատկություն և կարող է տարածվել արյունատար անոթներով և ավշային ճանապարհով։ Ուռուցքի հաստությունը սովորաբար ավելին է քան 1 մմ և այն ներաճում է բուն մաշկի խորը շերտեր։
Օրգանիզմը իմուն համակարգի միջոցով փորձում է պայքարել ուռուցքի աճի դեմ[37], որը իրագործվում է ուռուցքային ինֆիլտրատիվ լիմֆոցիտների միջոցով։ Այս բջիջները երբեմն քայքայում են առաջնային ուռուցքը ամբողջովին և այդ երևույթը կոչվում է հետզարգացում։ Որոշակի դեպքերում առաջնային ուռուցքը ամբողջովին քայքավում է և միայն մետաստազներն են հայտնաբերվում։ 40% դեպքերում մարդու մելանոման պարունակում է B-Raf սպիտակուցին ակտիվացնող մուտացիաներ, արդյունքում ակտիվանում է MAP կինազային ուղին[38]։
Հիմնականում քաղցկեղները առաջանում են ԴՆԹ-ի վնասման արդյունքում[39]։ Ուլտրամանուշակագույն ճառագայթները գլխավորապես առաջացնում են թիմինային դիմերներ[40]։ Դրանք նաև առաջացնում են թթվածնի ակտիվ ռադիկալներ, որոնք բերում են առաջնային միաշղթայի քանդման, օքսիդացված պիրիմիդինների և պուրին 8- օքսոգուանինի առաջացման 1/10-րդ, 1/10-րդ և 1/3-րդ հաճախականությամբ թիմինային դիմերների։
Եթե չվերականգնվի, ցիկլոբութեն պիրիմիդինային դիմերները ԴՆԹ-ի կրկնապատկման կամ վերականգնման ժամանակ կբերեն մուտացիաների առաջացման։ Այս նյութերի ոչ նորմալ սինթեզից ամենահաճախ հանդիպող մուտացիաներն են՝ C>T կամ CC>TT տրանզիցիաները։ Սրանք ուլտրամանուշակագույն ճառագայթներից առաջացած ամենահաճախ հանդիպող մուտացիաներն են և հիմնականում ձևավորվում են արևի ազդեցությանը ենթարկված մաշկում, բայց հազվադեպ հանդիպում են նաև ներքին օրգաններում[41]։ ԴՆԹ-ի վերականգնման սխալները կարող են բերել դելեցիաների, ինսերցիաների կամ քրոմոսոմային տրանսլոկացիաների։
Սեկվենավորված են գրեթե 25 տեսակի մելանոմաների գենոմները[42]։ Գենոմում հայտնաբերվել են միջինում մոտ 80,000 մուտանտ հիմքեր՝ հիմնականում ցիտոզին>թիմին տրանզիցիան, և մոտ 100 կառուցվածքային վերադասավորություններ են։ Սա ավելի շատ է, քան մոտավորապես 70 մուտացիան պոպուլյացիայի մոտ[43][44]։ Այդ 25 տեսակի մելանոմաների մեջառանձնացրել են մոտ 6000 սպիտակուց կոդավորող միսենս, նոնսենս մուտացիաներ։ Հետազոտվել են նաև մելանոմայի տրանսկրիպտոմները։ Մարդկանց սպիտակուց կոդավորող գեների մոտ 70%-ը էքսպրեսվում է մելանոմայի ժամանակ։ Այս գեներից շատերը էքսպրեսվում են նաև նորմալ և ուռուցքային հյուսվածքներում։ Մելանոմայի համար տիպիկ գեներ են՝ թիրոզինազան, MLANA-ն և PMEL-ն[45][46]։
Ուլտրամանուշակագույն ճառագայթները վնասում են ԴՆԹ-ն, հիմնականում թիմինի դիմերներ են առաջացնում, որն էլ իր հերթին եթե չվերականգնվի, կբերի բջջային գենոմում մուտացիաների։ Բջջի բաժանման ժամանակ այս մուտացիաները խթանում են նոր մուտանտ բջիջների առաջացմանը։ Եթե մուտացիան հանդիպում է պրոտոօնկոգեններում կամ ուռուցքը ճնշող գեներում, ապա սկսվում է բջիջների անկառավարելի բաժանում և ձևավորվում է ուռուցք։ Հիվանդների տվյալների հետազոտությունը խոսում է այն մասին, որ մելանոմայի բջիջների կորիզը ակտիվացնող տրանսկրիպցիայի գործոնները նպաստում են մետաստատիկ ակտիվության բարձրացման[47][48][49], իսկ մկների մաշկի քաղցկեղի ուսումնասիրման ժամանակ հայտնաբերվել է տրանսկրիպցիոն գործոն 2-ը, որը նպաստել է քաղցկեղի առաջացմանը[50][51]։
Ուռուցքային ցողունային բջիջները ևս կարող են ներգրավված լինել[52]։
Գենի մուտացիաներ[խմբագրել | խմբագրել կոդը]
Քաղցկեղի Գենոմի ատլասը բնութագրում է հետադարձ սոմատիկ մուտացիաներ, որոնք ապահովում են ուռուցքային պրոցեսի սկիզբը և մաշկային մելանոմայի զարգացումը[53]։
Ամենահաճախ մուտացիաները հանդիպում են BRAF գենի 600-րդ կոդոնում (50% դեպքերում)։ BRAF -ը սովորաբար ներգրավված է բջջի աճի պրոցեսներում և այդ առանձնահատուկ մուտացիան ներկայացնում է սպիտակուցին, որպես ակտիվ և ֆիզիոլոգիական կարգավորումից անկախ, որը խթանում է ուռուցքի աճը[54]։ RAS գեները (NRAS, HRAS և KRAS) հետադարձ մուտացված են (TCGA դեպքերի 30%-ը) և 61-րդ կամ 12-րդ կոդոնները ուռուցքածին ակտիվության ունեն։ Գործառույթի կորստով պայմանավորված մուտացիաները սովորաբար ազդում են ուռուցքին ճնշող գեների վրա՝ ssor գեներ, որոնք են՝ NF1, TP53 և CDKN2A։ BRAF, RAS և NF1 մուտացիաները նշանակալիորեն առանձնահատուկ են, քանի որ առաջանում են հիվանդների տարբեր խմբերում։ Մուտացիաների բացահայտումը թույլ է տալիս կազմակերպել հիվանդների թիրախային բուժումը տարբեր ընկճող միջոցներով։
Որոշ դեպքերում (3-7%) մուտացիայի BRAF և NRAS տարբերակները ենթարկվում են կրկնապատկման ամպլիֆիկացիայի[53]։
Ախտորոշում[խմբագրել | խմբագրել կոդը]


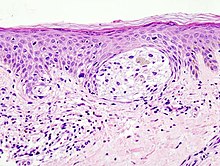

Զննումը ամենահաճախ հանդիպող ախտորոշման եղանակն է[55]։ Այն խալերը, որոնք ունեն անսովոր գույն կամ ձև, սովորաբար բուժվել են որպես կանդիդաներ։ Մելանոմաները հայտնաբերելու և ապրելիությունը բարձրացնելու համար խորհուրդ է տրվում սովորել ճանաչել դրանք, պարբերաբար հետազոտել խալերի փոփոխությունները և խորհրդակցել որակավորված բժշկի հետ[56][57]։
Այնուամենայնիվ, շատ մելանոմաներ ունեն 6մմ և ավելի քիչ տրամագիծ, փոքր կետիկ հայտնաբերելիս արդեն չարորակ են։ Սեբորեային (ճարպածորանքային) կերատոզը կարող է լրիվ ունենալ ABCD չափորոշիչները կամ դրանցից մի քանիսը, որոնք կարող է կեղծ ախտորոշման պատճառ դառնալ։ Բժիշկները հիմնականում տարբերակում են սեբորեային կերատոզը մելանոմայից զննման կամ դերմատոսկոպիայի միջոցով։
Որոշները կարծում են, որ փոփոխության համար անհրաժեշտ է երկար ժամանակ։ Որոշ հետազոտողներ էլ նախընտրում են ուշադրությունը կենտրոնացնել խալերի չափերի փոփոխության վրա, բայց եթե մեծացում չկա, դա չի նշանակում, որ մելանոմա չէ։ Մելանոմաների մեծ մասը ԱՄՆ-ում հայտնաբերվում են նախքան տարածվելը։ Երբ արդեն այն բացահայտ տեսանելի է, կարող է վերածվել առավել վտանգավոր ինվազիաների։
Անճոռնի ճուտիկի նշան[խմբագրել | խմբագրել կոդը]
Վերջերս հայտնաբերված և նոր մեթոդներից մեկը անճոռնի ճուտիկի նշանն է[58]։ Այն հասարակ է, հեշտ է շոշափել և բարձր արդյունավետություն ունի։ Տիպիկ նշաններ ունեցողները նկարագրվում են, որպես անճոռնի ճուտիկի նշան ունեցող և հետագա մասնագիտական քննության են ենթարկվում։ Այն հիվանդները, ովքեր ունեն մաշկի և մազերի բաց գունավորում՝ ամելանոտիկ մելանոմաներ, ախտորոշումը դժվարացած է, և այս ախտանիշը կոչվում է Կարմիր գլխարկի ախտանիշ[58]։ Չափազանց մեծ խնամք է անհրաժեշտ այս հիվանդներին, քանի որ նրանք կարող են ունենալ բազմակի մելանոմաներ և մի շարք դիսպլաստիկ նևուսներ։ Ախտորոշումը և անճոռնի ճուտիկի նշանի հայտնաբերումը կատարում են դերմատոսկոպի միջոցով, քանի որ շատ մելանոմաներ այս հիվանդների մոտ նման են ոչ մելանոմաների և կոչվում են նաև գայլը ոչխարի մորթու մեջ[59]։ Բաց գույնի մաշկ ունեցողների մոտ առկա է բաց պիգմենտավորված կամ ամելանոտիկ մելանոմաներ, որոնք հեշտ չեն հայտնաբերվում։ Եզրերը հիմնականում հստակ չեն և տեղային բարդությունները տեսանելի են նույնիսկ առանց դերմատոսկոպի։
Ամելանոտիկ մելանոմաները և այն մելանոմաները, որոնք առաջանում են բաց գույնի մաշկ ունեցողների մոտ շատ դժվար է հայտնաբերել, քանի որ հիմնականում դրանք չունեն ABCD չափորոշիչները, Անճոռնի ճուտիկի նշանը, դժվար է տարբերակել ակնեից, միջատների խայթոցից կամ պեպեններից։
Կենսազննում[խմբագրել | խմբագրել կոդը]
Զննումից հետո դերմատոսկոպիկ հետազոտությամբ[59] կամ in vivo ախտորոշիչ գործիքներով, օրինակ՝ կոնֆոկալ մանրադիտակով բժիշկը համապատասխան խալից կատարում է կենսազննում։ Մաշկի կենսազննումը կատարվում է ախտորոշումը հաստատելու համար և իրականացվում է տեղային անզգայացման տակ։ Էլիպսաձև էքսցիզիոն կենսազննմամբ կարելի է հեռացնել ուռուցքը, հետագա հյուսվածաբանական հետազոտության և Բրեսլոուի սադղակավորման նպատակով։ Ինցիզիոն կենսազննումները, օրինակ՝ punch-բիոպսիան, հակացուցված են մելանոմաների ժամանակ, սխալների բարձր հավանականության[60] կամ տեղային իմպլանտացիայի պատճառով, որը պատճառ է դառնում ուռուցքի հաստության սխալ գնահատման համար[61][62]։ Այնուամենայնիվ, այն վախը, որ այս կենսազննումները բարձրացնում են մետաստազավորման հավանականությունը չեն հաստատվել[63][64]։
Բարձր ռիսկի հիվանդներին կատարում են ամբողջ մարմնի նկարահանում։ Մեթոդը ծախսատար չէ, հնարավորություն է տալիս հայտնաբերել վաղ փոփոխությունները, բայց չի հայտնաբերում մակրոսկոպիկ փոփոխությունները[55]։ Այն պետք է կիրառել դերմատոսկոպիկ հետազոտության հետ մեկտեղ, որը տալիս է հայտնաբերելու ավելի բարձր հնարավորություն։
Դասակարգում[խմբագրել | խմբագրել կոդը]

Մելանոման բաժանվում է հետևյալ տեսակների[65]՝
- Չարորակ լենտիգո
- Չարորակ լենտիգոներով մելանոմա
- Մակերեսային տարածվող մելանոմա
- Ծայրամասային լենտիգինոզ մելանոմա
- Լորձային մելանոմա
- Հանգուցավոր մելանոմա
- Պոլիպանման մելանոմա
- Դեսմոպլաստիկ մելանոմա
Տես նաև[66]՝
- Փոքր նևուսանման մելանոմա
- Սպիտցի նևուսներով մելանոմա
- Անոթենու մելանոմա
- Վագինալ մելանոմա
Լաբորատոր հետազոտություններ[խմբագրել | խմբագրել կոդը]
Լակտատ դեհիդրոգենազի միջոցով որոշում են մետաստազների առկայությունը, չնայած մետաստազներով շատ հիվանդներ ունեն այս ֆերմենտի նորմալ մակարդակ։ Չափազանց բարձր մակարդակը խոսում է լյարդում մետաստազների մասին։
Մելանոմայով հիվանդներին հիմնականում կատարում են կրծքավանդակի ռենտգեն հետազոտություն և լակտատ-դեհիդրոգենազայի մակարդակի որոշում, որոշ դեպքերում նաև ԿՏ, ՄՌՏ, ՊԵՏ և/կամ ՊԵՏ/ԿՏ սկանավորում։ Չնայած այս ամենին, կատարում են նաև պահակային ավշային հանգույցի կենսազննում և այն հանգույցների հետազոտում, որոնցում առկա է տարածում։ Մելանոմայի ախտորոշմանը աջակցում է S-100 սպիտակուցի հայտնաբերումը։
HMB-45-ը մոնոկլոնալ հակամարմին է, որը առաջանում է մելանոցիտների ուռուցքային բջիջների հակածինների դեմ։ Այն համարվում է որոշ ուռուցքների հյուսվածաբանական ցուցանիշ։ Հակամարմինը ստանում են մելանոմայի մզվածքից։ Այն ազդում է դրական մելանոցիտային ուռուցքի վրա և ունի որոշակի զգայունություն և սպեցիֆիկություն։ Հակամարմինները ազդում են նաև կապակցող նևուսային բջիջների և ֆետալ մելանոցիտների վրա, բայց քիչ է ազդում ներմաշկային և մեծահասակների նորմալ մելանոցիտները։
HMB-45-ը ոչ մելանոմային քաղցկեղների համար ոչ ռեակտիվ է, բայց որոշ հազվադեպ հանդիպող ուռուցքների դեպքում ռեակտիվ է՝ պիգմենտային շվանոմա, մաքուր բջջային կարցինոմա, կամ տուբերոզ սկլերոզի հետ կապված ուռուցքներ՝ անգիոմիոլիպոմա և լիմֆանգիոմիոմա։
Փուլավորում[խմբագրել | խմբագրել կոդը]
Դասակարգումը կատարվում է ըստ TNM համակարգի։
Կարևոր են նաև Կլարկի և Բրեսլոուի դասակարգումները, որոնք վերաբերվում են ուռուցքի ինվազիայի միկրոսկոպիկ բնութագրին[67]։
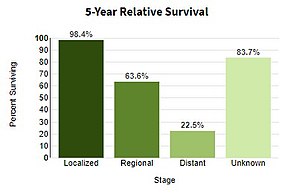
Մելանոմայի փուլերը[68] և 5 տարվա ընթացքում ապրելիություն՝

Փուլ 0։ Մելանոմա in situ (Կլարկի I մակարդակ), 99.9% ապրելիություն
Փուլ I / II: Ինվազիվ մելանոմա, 89–95% ապրելիություն
- T1a: ավելի քիչ քան 1մմ առաջնային ուռուցք առանց խոցոտումների և միտոզը < 1/մմ²
- T1b: ավելի քիչ քան 1 մմ առաջնային ուռուցք խոցոտումներով կամ միտոզը ≥ 1/մմ²
- T2a: 1.01–2.0 մմ առաջնային ուռուցք առանց խոցոտումների

Փուլ II: Բարձր ռիսկի մելանոմա, 45–79% ապրելիություն
- T2b: 1.01–2.0 մմ առաջնային ուռուցք խոցոտումներով
- T3a: 2.01–4.0 մմ առաջնային ուռուցք առանց խոցոտումների
- T3b: 2.01–4.0 մմ առաջնային ուռուցք խոցոտումներով
- T4a: 4.0 մմ և ավելի առաջնային ուռուցք առանց խոցոտումների
- T4b: 4.0 մմ և ավելի առաջնային ուռուցք խոցոտումներով
Փուլ III: Տեղային մետաստազներ,24–70% ապրելիություն
- N1: մեկ լիմֆատիկ հանգույց
- N2: երկու կամ երեք լիմֆատիկ հանգույցներ կամ տեղային մաշկային in-transit մետաստազներ
- N3: 4 լիմֆատիկ հանգույցներ կամ մեկ լիմֆատիկ հանգույց և in-transit տեղային մետաստազներ
Փուլ IV: հեռավոր մետաստազներ, 7–19% ապրելիություն
- M1a: հեռավոր մաշկային մետաստազներ, նորմալ լակտատ դեհիդրոգենազայի մակարդակ
- M1b: թոքի մետաստազներ, նորմալ լակտատ դեհիդրոգենազայի մակարդակ
- M1c: այլ հեռավոր մետաստազներ կամ ցանկացած հեռավոր մետաստազ լակտատ դեհիդրոգենազայի բարձրացմամբ
Հիմքում ընկած է 5 տարվա ապրելիությունը համապատասխան բուժումից հետո
Կանխարգելում[խմբագրել | խմբագրել կոդը]
Խուսափել ուլտրամանուշակագույն ճառագայթներից[խմբագրել | խմբագրել կոդը]
Պաշտպանվելու համար պետք է խուսափել ՈՒՄ ճառագայթման աղբյուրներից (արևային ճառագայթներ և արհեստական արևայրուքից), օգտագործել ճառագայթներից պաշտպանող միջոցներ և հագնել համապատասխան հագուստ (երկարաթև շապիկներ, երկարափողք տաբատներ և լայնեզր գլխարկներ։ Ուլտրամանուշակագույն ճառագայթների ազդեցությանը ենթարկվելու սահմանափակումը և արևից պաշտպանվածությունը՝ երկարաթև վերնաշապիկի, երկար տաբատների և լայնեզր գլխարկների կիրառումը կարող է ապահովել պաշտպանվածություն[69]։
Առաջ մտածում էին, որ արհեստական լույսի սարքերը արևայրուքի համար օգտագործելիս նվազեցնում է ռիսկը, բայց դրանք նույնպես մեծացնում են մելանոմաների առաջացման հավանականությունը[70]։
Ոլտրամանուշակագույն լամպերը, որոնք օգտագործվում են եղունգների ներկը չորացնելու համար ևս մեկ ուլտրամանւշակագույն ճառագայթման աղբյուր է, որից ցանկալի է խուսափել[71][72]։ Չնայած այս եղանակով մաշի քաղցկեղի առաջացման ռիսկը շատ ցածր է, այնուամենայնիվ, խորհուրդ է տրվում օգտագործել ձեռնոցներ առանց մատների և/կամ կիրառել 30 և ավելի արևային պաշտպանության գործոն ունեցող քսուկներ այդ լամպերը օգտագործելուց առաջ[71][72]։
Օրգանիզմը օգտագործում է ուլտրամանուշակագույն ճառագայթները վիտամին D սինթեզելու համար, հետևաբար ճառագայթը անհրաժեշտ է վիտամինի բավարար քանակ սինթեզելու համար, բայց միևնույն ժամանակ պետք է նվազեցնել մելանոմայի ռիսկը։ Վիտամին D-ի օրական պահանջը սինթեզելու և սպիտակամաշկերի մոտ արևային այրվածք ստանալու համար անհրաժեշտ է գրեթե նույն չափաբաժինը։ Ճառագայթների ազդեցությունը կարող է լինել ընդմիջումներով, ոչ թե միանգամից ամբողջ չափաբաժինը[73]։
Արևապաշտպան միջոցներ[խմբագրել | խմբագրել կոդը]
Մելանոման կանխելու արդյունավետ միջոցներից է մաշկի պաշտպանվածությունը[2][74]։ Անցյալում խորհուրդ էր տրվում կիրառել 50 և ավելի մաշկի պաշտպանության գործոն ունեցող արևապաշտպան քսուկներ[75]։ Այժմ նոր արևապաշտպան քսուկների բաղադրիչները արդյունավետ կերպով արգելակում են ՈՒՄ-ի A և B ալիքները նույնիսկ ցածր մաշկի պաշտպանության գործոնի դեպքում։ Քսուկները նաև պաշտպանում են եղջերացող բջջային կարցինոմայից[76]։
Շատացել են այն մտահոգությունները, որ արևապաշտպան քսուկները կարող են առաջացնել արևից կեղծ պաշտպանվածության զգացում[77]։ Մաշկը պաշտպանելու համար կա մի քանի կանոն՝
- Սահմանապակել արևի տակ գտնվելու ժամանակը, հատկապես 11:30-15:00 ժամերին
- Պետք է հիշել, որ արևի վնասակար ազդեցությունը կարող է լինել ոչ միայն նրա ուղիղ ճառագայթների ներքո, այլ նաև ստվերում գտնվելու ժամանակ
- Չպետք է մոռանալ բաց գույնի, մարմինը ծածկող բամբակյա հագուստի, ակնոցների, գլխարկի մասին[78]։
Դեղորայքային[խմբագրել | խմբագրել կոդը]
2005 թվականին կատարված հետազոտություններից մեկը ցույց է տվել, որ ստատինները և ֆիբրատները նվազեցնում են մելանոմայի առաջացման ռիսկը[79]։ Բայց 2006 թվականին կատարված հետազոտությունը ցույց չի տվել ոչ մի դրական արդյունք[80]։
Բուժում[խմբագրել | խմբագրել կոդը]
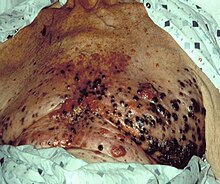
Կլինիկական ախտորոշման հաստատումը կատարվում է մաշկի կենսազննման միջոցով։ Այն սովորաբար կատարվում է սպիի կամ ուռուցքի լայն բացազատմամբ։ ՈՒռուցքի տարածվածության աստիճանից կախված կատարում են նաև պահեստային ավշային հանգույցի կենսազննում։ Պահեստային ավշային հանգույցի հետ կապված կան տարաձայնություններ[81], որոնց արդյունքները հստակ չեն[82]։ Տարածված չարորակ մելանոմայի բուժումը մուլտիդիսցիպլինար (բազմագիտակարգային) մոտեցում է պահանջում։
Վիրահատություն[խմբագրել | խմբագրել կոդը]
Էքցիզիոն կենսազննման միջոցով հնարավոր է հեռացնել ամբողջ ուռուցքը, բայց հետագայում անհրաժեշտ է վիրահատական միջամտություն՝ ախտադարձից խուսափելու համար։ Ստանդարտ բուժումը համարվում է արմատական վիրահատական հեռացումը՝ համապատասխան եզրերով, և մետաստազների բացակայության պայմաններում կարճատև և երկարատև դինամիկ հսկումը։ Սովորաբար կատարում են լայնածավալ տեղային բացազատում (էքսցիզիա)՝ 1-2 սմ (0.4-0.8) եզրերով։ Մելանոմա տեղում (in situ)-ն և լենտիգո մալիգնան բուժում են ավելի նեղ սահմաններում՝ սովորաբար 0,2-0,5 սմ եզրերով։ Մելանոմա in situ-ի ստանդարտ բուժման մեջ որոշ վիրաբույժներ կիրառում են 0,5սմ եզրերով հեռացում[83], բայց 0,2 սմ-ը ընդունելի է եզրային կառավարելի վիրահատության ժամանակ՝ Մոհսի վիրահատություն։ Լայնածավալ բացազատման (էքսցիզիայի) նպատակը ախտադարձերի կանխարգելումն է։ Ախտադարձերը մելանոմայի բուժման մեջ բավականին հաճախ հանդիպող դեպքեր են։ Որոշակի հետազոտություններ փորձում են ցույց տալ բացազատման եզրերի նշանակությունը ապրելիության վրա[84]։ 2009 թվականին կատարված ռանդոմիզացված կարգավորվող մետա-անալիզը հայտնաբերել է ապրելիության ցուցանիշների փոքր տարբերություն՝ առաջնային մաշկային մելանոմայի լայնեզր բացազատման (էքսցիզիայի) արդյունքում, բայց այն վիճակագրական նշանակություն չունի[85]։
Մոհսի վիրահատության բուժական ազդեցությունը մելանոմա in situ-ի դեպքում կազմում է 77%[86] -98%[87]։
Տարածման հակում ունեցող մելանոմաների բուժման առաջին ուղղությունը լիմֆատիկ հանգույցների հեռացումն է։ Ավշային հանգույցների վիրահատական հեռացման փորձերը կապված են շատ բարդությունների հետ, բայց ապրելիության վրա նշանակալի ազդեցություն չի լինում։ Վերջերս կատարում են պահակային լիմֆատիկ հանգույցների կենսազննում, որը նվազեցնում է բարդությունները, թույլ տալով հեռացնել միայն այն ավշային հանգույցները, որոնք մետաստատիկ են[88]։
Պահակային ավշային հանգույցների կենսազննումը բավականին տարածված է մաշկային մելանոման բուժելիս[89][90]։
Վաղ մելանոման, ներառյալ մելանոման in situ-ն և T1a և T1b ≤ 0.5մմ մելանոման ախտորոշելու համար կատարում են պահակային ավշային հանգույցի կենսազննում[91]։ Այս վիճակները ունեցող հիվանդների մոտ մետաստազների հաճախականությունը բավականին փոքր է և 5 տարվա ապրելիությունը կազմում է 97%[91]։ Այս ամենի պատճառով պահեստային ավշային հանգույցի կենսազննումը այսպիսի հիվանդների մոտ անհրաժեշտ չէ[91]։ Բացի այդ, ստանդարտ արյան քննությունը և ռենտգենոլոգիական հետազոտությունները մելանոմայի այս տեսակի դեպքում կիրառելու ցուցում չունեն, քանի որ ունեն կեղծ դրական արդյունքների բարձր հանդիպման հաճախականություն և ուռուցքը հայտնաբերելու համար ավելի հստակ թեստեր կան[91]։ Պոտենցիալ կեղծ դրական արդյունքների դեպքում կատարում են գենի էքսպրեսիայի վերծանում, որը թույլ է տալիս հայտնաբերել փոքր ախտահարումները[92][93]։
Պահեստային ավշային հանգույցի կենսազննումը իրականացնում են հատկապես T1b/T2+ ուռուցքների, լորձաթաղանթի, վերջույթների ուռուցքների, ակնային մելանոմայի դեպքում։ Կատարում են նաև լիմֆոսցինտիգրաֆիա, որի ժամանակ ներարկում են ռադիոակտիվ նյութ ուռուցքի հատվածում՝ պահեստային ավշային հանգույցը հայտնաբերելու համար։ Ճշգրիտ արդյունքները որոշելու համար օգտագործում են կապույտ ներկ և կատարում են ավշային հանգույցի բիոպսիա։ Սահմանված կարգով հեմատոքսիլին/էոզինով և իմունոպերօքսիդազայով ներկումը բավարար է ավշային հանգույցի ներգրավվածությունը որոշելու համար։ Պոլիմերազային շղթայական ռեակցիան սովորաբար կատարում են կլինիկական հետազոտությունների մեջ ներգրավվելու համար և շատ հիվանդների մոտ, ովքեր ունեցել են բացասական պահեստային ավշային հանգույց, պոլիմերազային շղթայական ռեակցիան ցույց է տվել քիչ քանակի դրական բջիջներ ավշային հանգույցներում։ Այլընտրանքային տարբերակ է համարվում հանգույցների ասեղային կենսազննումը։
Ավշային հանգույցների արմատական հեռացումը կախված է հանգույցի ներգրավվածության աստիճանից։ Եթե կատարվել է ուռուցքի արմատական հեռացում, ապա հիվանդը ենթարկվում է ադյուվանտ՝ հետվիրահատական բուժման։ Վիրահատական բուժման ընտրության միջոց է համարվում մաշկի էքսզիցիոն կենսազննումը։ Էլիպսաձև կտրվածքով ամբողջովին հեռացվում է ուռուցքը և իրեն շրջապատող մաշկը, հյուսվածքները[94]։ Տեղային ավշահոսքի խանգարումից խուսափելու համար, սկզբնական կենսազննման նախընտրելի վիրահատական եզրերը պետք է չլինեն լայն՝ մոտ 1մմ։ Կենսազննումը ներառում է մաշկի հետևյալ շերտերը՝ վերնամաշկ, բուն մաշկ և ենթամաշկայն ճարպաբջջանք։ Այս ամենը հյուսվածաբանին թույլ է տալիս միկրոսկոպիկ քննությամբ որոշել մելանոմայի հաստությունը։ Հաստությունը չափվում է Բրեսլոուի հաստության սանդղակով՝ միլիմետրերով։ Այնուամենայնիվ, տարածուն ախտահարումների դեպքում, ինչպիսին է կասկածելի լենտիգո մալիգնան, կամ վիրահատական մուտքի համար դժվար տեղակայում ունեցող մասերի դեպքում ինչպիսիք են՝ դեմք, ոտնաթաթ, մատներ, կոպեր, կատարում են punch բիոպսիա, որը տալիս է ադեկվատ տեղեկություն և չի ազդում փուլի և խորության որոշման վրա։ Ոչ մի դեպքում սկզբնական կենսազննման եզրերը չպետք է լինեն 0.5 սմ, 1.0 սմ կամ 2սմ, քանի որ բացի սխալ ախտորոշումից հնարավոր է մնա մեծ սպի կամ միջամտությունը մահացու ելք ունենա։ Լայն առաջնային կենսազննումը կարող է խանգարել տեղային ավշահոսքը և ազդել հետագա լիմֆոգրամայի արդյունքների վրա։ Փոքր punch բիոպսիան կարող է կատարվել ցանկացած ժամանակ, եթե ինչ-ինչ պատճառներով հիվանդը հրաժարվում է ավելի ինվազիվ էքսցիզիոն բիոպսիաներից։ Այս բիոպսիաները համարվում են մինիմալ ինվազիվ և արագ վերականգնվում են, սովորաբար առանց հետքերի։
Լրացուցիչ բուժում[խմբագրել | խմբագրել կոդը]
Բարձր ռիսկի մելանոմաները պահանջում են ադյուվանտ բուժում, չնայած տարբեր երկրներում մոտեցումը տարբեր է։ Ամերիկայի Միացյալ Նահագներում, շատ հիվանդներ սկսում են բարձր դեղաչափով ինտերֆերոն, որը ունի բավականին ծանր կողմնակի էֆֆեկտներ, բայց կարող է փոքր-ինչ բարելավել հիվանդության կանխատեսումը[95]։ Այնուամենայնիվ, Մաշկաբանների բրիտանական ասոցիացիայի ուղեցույցներում խորհուրդ չի տրվում կիրառել ինտերֆերոն, որպես մելանոմայի ստանդարտ ադյուվանտ բուժում[96]։ 2013 թվականին կատարված մետա-անալիզի արդյունքներով ալֆա-ինտերֆերոնի ավելացումը բարձրացրեց հիվանդությունից ազատ և ընդհանուր ապրելիությունը II-III փուլ մաշկային մելանոմա ունեցող հիվանդների մոտ[97]։ Իսկ 2011 թվականի մետա-անալիզը ցույց է տվել, որ ինտերֆերոնը կարող է երկարացնել մելանոմայի ախտադարձի ժամանակը, իսկ 5 տարվա ապրելիությունը բարձրացնում է ընդամենը 3%-ով։ Անցանկալի կողմնակի էֆեկտները բավականին նվազեցնում են կյանքի որակը[98]։
Եվրոպայում ինտերֆերոնը սովորաբար կլինիկական հետազոտություններից դուրս չի կիրառվում[99][100]։
Մետաստատիկ մելանոմաները կարող են հայտնաբերվել ռենտգեն, ԿՏ, ՄՌՏ, ՊԵՏ կամ ՊԵՏ/ԿՏ, ուլտրաձայնային հետազոտություններով, լակտատ դեհիդրոգենազայի մակարդակը որոշելով և ֆոտոակուստիկ հետազոտությամբ[101]։
Քիմիոթերապիա[խմբագրել | խմբագրել կոդը]
Սննդի և դեղերի վերահսկման վարչության կողմից 1975 թվականից հաստատվել է մետաստատիկ մելանոմայի բուժման հիմնաքար հանդիսացող դեղորայք դակարբազինը, այնուամենայնիվ դրա արդյունավետությունը ապրելիության առումով ռանդոմիզացված հետազոտություններով դեռևս չի հաստատվել[102]։
Տեղային տարածված մաշկային չարորակ ուռուցքների և սարկոմաների դեպքում, որպես մինիմալ ինվազիվ միջամտություն և տեղային քիմիոթերապիա համարվում է վերջույթի իզոլացված ինֆուզիան[103][104]։
Թիրախային բուժում[խմբագրել | խմբագրել կոդը]
Մելանոմայի բջիջները ունեն մուտացիաներ, որոնց շնորհիվ բջիջները աճում և ինքնուրույն գոյատևել են օրգանիզմում[102]։ Փոքր մոլեկուլային թիրախային բուժումը ընկճում է ուռուցքային բջիջների բազմացման և աճի ախտաբանական ուղիները[102]։ Թիրախային հիմնական բուժման մեջ մտնում են BRAF, C-Kit և NRAS ինհիբիտորները[105]։ Այս ինհիբիտորները աշխատում են ընկճելով բջիջների պրոլիֆերացիան և ուռուցքի աճը՝ ազդելով հատուկ գենային մուտացիաների վրա[106]։ Փոքր մոլեկուլային թիրախային բուժում կարող են ստանալ այն հիվանդները, ում մոտ առկա է այդ հատուկ մուտացիաները[102]։ BRAF դրական մելանոմայի համար ամենաարդյունավետ դեղերն են՝ BRAF ինհիբիտորներ վեմուրաֆենիբը, դաբրաֆենիբը և MEK ինհիբիտոր՝ տրամետենիբը[102][107]։ Ուռուցքը կարող է ձեռք բերել կայունություն բուժման ընթացքում, որը կբերի արդյունավետության նվազման, բայց համակցելով BRAF և MEK ինհիբիտորները կարելի է ստանալ արագ և երկարատև դրական պատասխան[108]։
Թիրախային բուժումը բարելավում է ապրելիությունը ստանդարտ քիմիոթերապիայի համեմատ[102]։ BRAF դրական մելանոմա ունեցող հիվանդների մոտ բիոքիմիոթերապիան՝ ԻԼ-2 և ԻՆՖ-ալֆա, զուգակցված BRAF ինհիբիտորների հետ բավականին բարելավում է ապրելիության ցուցանիշները[102]։ Բիոքիմիոթերապիան միայնակ ապրելիության վրա չունի ազդեցություն, և բացի այդ ունի շատ ավելի բարձր տոքսիկություն քան քիմիոթերապիան[102]։ Պոլիքիմիոթերապիան չունի նշանակալի առավելություններ մոնոքիմիոթերապիայի հետ համեմատ[102]։
Իմունոթերապիա[խմբագրել | խմբագրել կոդը]
Իմունոթերապիայի նպատակը ուռուցքի դեմ անձի իմունային համակարգի խթանումն է՝ ուռուցքային բջիջները ճանաչելու և սպանելու հատկության խթանմամբ[109]։ Մելանոմայի բուժման ժամանակակից իմունոթերապիան ներառում է ցիտոկիններով, իմուն check point ինհիբիտորներով և ադոպտիվ բջջային տրանսֆերներով բուժումը[109]։ Բուժման այս մեթոդները կիրառվում են մետաստատիկ մելանոմայով հիվանդների մոտ և նշանակալիորեն բարելավում են ընդհանուր ապրելիությունը[102]։ Այնուամենայնիվ, այս բուժումը բավականին թանկարժեք է։ Օրինակ իմուն check point ինհիբիտոր՝ պեմբրոլիզումաբի, 1 դեղաչափի արժեքը կազմում է 10,000-12,000 ԱՄՆ դոլլար, որը պետք է ընդունել ամեն երեք շաբաթը մեկ անգամ[110]։
Մելանոմայի բուժման ցիտոկինային դեղերն են՝ ինտերֆերոն-ալֆան և ԻԼ-2[111]։ ԻԼ-2(Proleukin) -ը առաջին դեղորայքն է, որը հաստատվել է (1990 թվական Եվրոպա, 1992 թվական ԱՄՆ) մետաստատիկ մելանոմայի բուժման համար 20 տարի առաջ։ ԻԼ-2-ը կարող է ապահովել ամբողջական և երկարատև ախտադադար մելանոմայով հիվանդների փոքր տոկոսի մոտ[112]։ ԻԼ-2-ը in-transit մետաստազների դեպքում ապահովում է բավականին բարձր պատասխան, որը տատանվում է 40-100%-ի սահմաններում[107]։ Ի տարբերություն ԻԼ-2-ի, ինտերֆերոն-ալֆան ցուցաբերել է ավելի համեստ արդյունքներ ապրելիության վրա և ունի բարձր տոքսիկություն, որը և սահմանափակում է դեղի կիրառումը որպես մոնոթերապիա[102][111]։
Իմուն check point ինհիբիտորներից են հակա-CTLA-4 մոնոկլոնալ հակամարմինները (իպիլիմումաբը և տրեմելիմումաբը), toll-like (TLR) ընկալիչների համակորդները, CD40 համակորդները, հակա-PD-1 (պեմբրոլիզումաբ, պիդիլիզումաբ և նիվոլումաբ) և PDL-1 հակամարմինները[109][111]։ Փաստերը ցույց են տվել, որ հակա-PD-1 հակամարմինները շատ ավելի արդյունավետ են և քիչ տոքսիկ, քան հակա-CTLA4 հակամարմինները[102]։ Տարբեր բուժումների զուգակցումը բարելավում է ընդհանուր և առաջընթացից զուրկ ապրելիությունը համեմատ մոնոթերապիային[102]։
Այժմ կատարվում են հետազոտություններ ադոպտիվ տրանսֆեր բջիջներով բուժման վերաբերյալ[113]։ Սրանք իրենցից ներկայացնում են նախօրոք խթանված, ձևափոխված T բջիջներ կամ դենդրիտային բջիջներ, որոնք նվազեցնում են տրանսպլանտը ընդդեմ տիրոջ հիվանդության բարդությունների նվազեցմանը[111][114]։
Լենտիգո մալիգնա[խմբագրել | խմբագրել կոդը]
Շատ վիրաբույժներ կատարում են ստանդարտ լայն բացազատում` էքսցիզիա։ Ցավոք, ախտադարձի հավանականությունը բավականին բարձր է (50% և ավելի)։ Այս ամենը վատ տեսանելի վիրահատական եզրերի կամ դիմային տեղակայման պատճառով է, որը հաճախ ստիպում է վիրաբույժին վիրահատական եզրերը նեղացնել։ Նեղ վիրաբուժական մուտքը, որը զուգորդվում է հյուսվածքի ախտաբանական ստանդարտ bread loafing տեխնիկայի սահմանափակմամբ(իրենից ներկայացնում է հյուսվածաբանական հետազոտության տեսակ, որի ժամանակ վիրահատական եղանակով հեռացված նյութը բաժանվում է երեք շերտի, ենթարկվում է որոշակի նյութերով մշակման և ի վերջո թույլ է տալիս որոշել ուռուցքային բջիջներ առկայությունը կամ բացակայությունը հեռացված հյուսվածքի եզրերում), հանգեցնում է բարձր «կեղծ բացասական» արդյունքների և հաճախակի կրկնությունների։ Եզրերի հսկումը շատ կարևոր է կեղծ դրական արդյունքներից խուսափելու համար։ Եթե օգտագործում են bread loafing տեխնիկան, հեռացվող եզրերի միջև հեռավորությունը պետք է լինի 0.1մմ, որպեսզի ապահովվի ամբողջական հեռացում։ Չնայած այն հանգամանքին, որ վիրահատությունը ամենատարածված բուժման եղանակն է, 2014 թվականին կատարված մետա-անալիզը ոչ մի ռանդոմիզացված կլինիկական հետազոտություն չի գտել լենտիգո մալիգնայի կամ մելանոմա in-situ-ի վիրահատական միջամտությունների մասին[115]։
Մոհսի վիրահատությունից բուժիչ տոկոսը մի դեպքում նկարագրվում է 77% և քիչ[86] իսկ մեկ այլ հեղինակ նշում է 95% և ավելի[87]։ Ծայրամասային եզրի կրկնակի հեռացումը վերահսկվող բացազատմամբ, նմանեցվում է Մոհսի վիրահատության եզրերի վերահսկմանը, բայց պահանջում է ախտաբանի ներկայություն[116]։
Որոշ մելանոցիտիկ նևուսներ և մելանոմա in situ (լենտիգո մալիգնան) բուժվել են փորձարարական իմիքումոդ տեղային կրեմով, որը իմուն համակարգի խթանիչ է։ Որոշ մաշկավիրաբույժներ զուգորդում են երկու եղանակը՝ վիրահատական եղանակով հեռացնում են ուռուցքը, իսկ հետվիրահատական շրջանում կիրառում են Ալդարա կրեմը մոտ երեք ամիս։ Չնայած որոշ հետազոտություններ առաջարկում են հետվիրահատական շրջանում կիրառել տեղային տազարոտենը, բայց այժմյան հետազոտությունները բավարար չեն այն խորհուրդ տալու համար և ենթադրում են որ այն շատացնում է տեղային բորբոքումը, նվազեցնելով հիվանդների գանգատները[115]։
Ճառագայթում[խմբագրել | խմբագրել կոդը]
Ճառագայթային թերապիան սովորաբար կիրառվում է վիրահատական ռեզեկցիայից հետո՝ տեղային կամ ռեգիոնար տարածված մելանոմայով հիվանդների, կամ անվիրահատելի հեռավոր մետաստազներով հիվանդների մոտ։ Այն կարող է նվազեցնել ախտադարձերի հավանականությունը, բայց չի երկարացնում ապրելիությունը[117]։ Մետաստատիկ մելանոմայով հիվանդների ճառագայթային և իմունոթերապիայի զուգակցումը հետազոտությունների փուլում է։ Ճառագայթային թերապիան նաև կիրառվում է մետաստատիկ մելանոմայի պալիատիվ բուժման մեջ[118]։
Կանխատեսում[խմբագրել | խմբագրել կոդը]
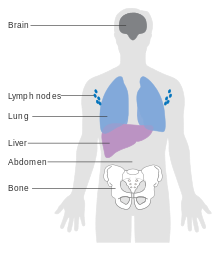
Կանխատեսման վրա ազդում են տարբեր գործոններ՝ ուռուցքի հաստությունը միլիմետրերով (Բրեսլոուի ինդեքս), հարաբերությունը մյուս մաշկային կառույցների հետ (Կլարկի սանդղակ), մելանոմայի տեսակը, խոցերի, ավշային/պերինյարդային ինվազիայի առկայությունը, ինվազիայի տեղակայումը, աստղային ախտահարումների առկայությունը և տեղային կամ հեռավոր մետաստազների առկայությունը[119], միտոտիկ ինդեքսը[120]։ Մելանոմայի որոշ տեսակներ ունեն վատ կանխատեսում, որը բացատրվում է դրանց հաստությամբ։ Քիչ ինվազիվ մելանոմաները, որոնք ունեն դեպի լիմֆատիկ հանգույցներ ինվազիա ավելի լավ կանխատեսում ունեն, քան խորը տարածված մելանոմաները, նույնիսկ առանց տեղային մետաստազների։ Տեղային հետադարձները նման են առաջնային ուռուցքին քանի դեռ տեղակայված են լայն բացազատված հատվածում, այնուհետև տարածվում են լիմֆատիկ հանգույցներ։
Ավշային հանգույցներ տարածվելու դեպքում կարևոր գործոն է համարվում ուռուցային բջիջներով հարուստ ավշային հանգույցների թիվը։ Միկրոմետաստազները ունեն ավելի լավ կանխատեսում քան մակրոմետաստազները։ Որոշ դեպքերում միկրոմետաստազները կարող են հայտնաբերվել միայն հատուկ ներկերով հետազոտելիս, և եթե այն հայտնաբերվում է պոլիմերազային շղթայական ռեակցիայով, կանխատեսումը համարվում է դրական։ Մակրոմետաստազները կլինիկական ակնհայտ նշանների որոշ դեպքեր, որի ժամանակ ուռուցքը ամբողջովին փոխարինում է ավշային հանգույցին, կամ տարածված են ավշային հանգույցի պատիճից դուրս, ունեն բավականին վատ կանխատեսում։ Ի հավելում այս ամենի, չարորակ մելանոմայի կանխատեսումը գնահատելու համար շատ կիրառում ունի նաև գենետիկ հետազոտությունները՝ գեների էքսպրեսիայի աստիճանը որոշելու համար[92][93]։
Հեռավոր մետաստազների առկայության դեպքում ուռուցքը սովորաբար համարվում է անբուժելի։ Այս դեպքում հինգ տարվա ապրելիությունը ավելի քիչ է քան 10%-ը[68]։ Ապրելիությունը միջինում կազմում է 6–12 ամիս։ Բուժումը համարվում է ամոքիչ՝ կենտրոնանալով կյանքի երկարացման և կյանքի որակի վրա։ Որոշ դեպքերում մետաստատիկ մելանոմայով հիվանդները ապրում են ամիսներ, նույնիկ տարիներ կախված բուժման ագրեսիվության աստիճանից։ Դեպի մաշկ և թոքեր մետաստազներ ունեցող հիվանդները ունեն ավելի բարենպաստ կանխատեսում, իսկ դեպի գլխուղեղ, ոսկրեր և լյարդ մետաստազները ունեն բավականին վատ կանխատեսում։ Ապրելիությունը համարվում է լավ այն հվանդների մոտ, ովքեր ունեն մետաստազներ, բայց առաջնային ուռուցքի տեղակայումը հայտնի չէ[121]։
Հստակ հետազոտություններ չկան ակնային, մկանային՝ ռեկտալ, և փափուկ հյուսվածքների մելանոմաների կանխատեսման վերաբերյալ, չնայած այս տեսակները ունեն հեշտությամբ մետաստազավորվելու հակում։ Երբ մելանոման հետ է զարգանում, արդեն հնարավոր չէ իմանալ ուռուցքի իսկական չափսերը, որը հաճախ ավելի վատ է, քան հյուսվածաբանական քննության պատասխանը։
Մելանոմայի կանխատեսման որոշման համար հայտնի են մոտ 200 գեներ՝ անբարենպաստ, որոնց բարձր էքսպրեսիան կապված է ապրելիության ցածր ցուցանիշերի հոտ, և բարենպաստ գեներ, որոնց էքսպրեսիայի բարձր աստիճանը կապված է ապրելիության բարձր ցուցանիշների հետ։ Անբարենպաստ գեներ են՝ MCM6 ևTIMELESS, իսկ բարենպաստ գեներից է WIPI1 գենը[45][46]։
Համաճարակաբանություն[խմբագրել | խմբագրել կոդը]
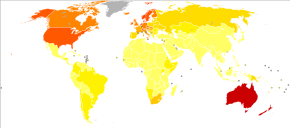
Ընդհանուր առմամբ 2012 թվականին հայտնաբերվել է մելանոմայի 232,000 դեպք, որից ջ55,000-ը մահացու ելք է ունեցել[2]։ Ավստրալիան և Նոր Զելանդիան մելանոմայի հանդիպման ամենաբարձր հաճախությունն ունեն աշխարհում[2]։ Այն վերջին 20 տարիների ընթացքում հաճախ է հանդիպում Կովկասյան տարածաշրջանում[2]։
Վերջին ժամանակներս մելանոմայի դեպքերը շատացել են, բայց դեռևս հստակ պատճառը հայտնաբերված չէ[123]։
Ավստրալիա[խմբագրել | խմբագրել կոդը]
Ավստրալիան ունի մելանոմայի շատ բարձր հանդիպման հաճախականություն, որը շարունակում է աճել։ 2012 թվականին մելանոմայից մահացությունը 100.000 բնակչության հաշվով կազմել է 7.3–9.8։ Ավստրալիայում մելանոման երկու սեռերի մոտ էլ համարվում է երրորդ հաճախ հանդիպող քաղցկեղը։ Անշուշտ այն հանդիպում է ավելի հաճախ, քան թոքի քաղցկեղը, բայց վերջինից մահացությունը ավելի բարձր է։ 2012 թվականին հաշվարկվել է, որ ավելի քան 12,000 ավստրալիացու մոտ ախտորոշվել է մելանոմա, որը ավելի լավ կարելի է ցույց տալ այս կերպ ՝ 59.6 նոր դեպք ամեն 100,000 բնակչի հաշվով ամեն տարի, կամ քաղցկեղի նոր դեպքերից 10-ից ավելի քան 1-ը մելանոմա է[124]։ Ավստրալիայում մելանոմայի հանդիպման հաճախականությունը՝
- 1991-2009 թվականներին մելանոմայի հանդիպման հաճախականությունը մեծացել է ավելի քան 30 տոկոսով։
- 2008 թվականին Ավստրալիայի մելանոմայի տարիք-ստանդարտացված հանդիպման հաճախականությունը 12 անգամ ավելի բարձր է աշխարհի միջին ցուցանիշներից։
- Ավստրալիայի մելանոմայի տարածվածությունը ամենաբարձրն է աշխարհում
- Ուռուցքի ընդհանուր տարիք-ստանդարտացված հանդիպման հաճախականությունը Ավստրալիայում ամենաբարձրն է աշխարհում և այն վերաբերվում է միայն մելանոմային։ Այս հաճախականությունը գրեթե նույնն է Նոր Զելանդիայում, բայց վիճակագրական նշանակալի տարբերություններ կան Ավստրալիայի և զարգացած այլ երկրների միջև, ինչպիսիք են Հյուսիսային Ամերիկան, Արևմտյան Եվրոպան և Միջերկրական ծովի երկրները։
Ամերիկայի Միացյալ Նահանգներ[խմբագրել | խմբագրել կոդը]
ԱՄՆ-ում մելանոմայից տարեկան մահանում է մոտ 9,000 մարդ[125]։ 2011 թվականին մելանոմա է ունեցել 100,000-ից ամեն 19.7-ը և արդյունքում մահացել է ամեն 2.7-րդը[125]։
Մելանոման ամենատարածված ուռուցքն է ԱՄՆ-ում։ ժամում ավելի քան 2 հոգի մահանում են մաշկի քաղցկեղից[20]։
2013 թվականին
- ԱՄՆ-ում մաշկի մելանոմա ախտորոշվել է 71,943 մարդու մոտ, որից 42,430-ը՝ տղամարդ և 29,513-ը՝ կին։
- ԱՄՆ-ում մաշկի մելանոմայից մահացել է 9,394 մարդ, որից 6,239 տղամարդ և 3,155-ը կին[126]։
Ամերիկյան Քաղցկեղի կազմակերպությունը գնահատել է մելանոմայի հանդիպման հաճախականությունը ԱՄՆ-ում 2017 թվականին[127]՝
- Մելանոմայի մոտ 87,110 նոր դեպքեր կախտորոշվեն (մոտ 52,170 տղամարդ և 34,940 կին)։
- Մոտ 9,730 մարդ կմահանա մելանոմայից (մոտ 6,380 տղամարդ և 3,350 կին)։
Մելանոման ավելի քան 20 անգամ ավելի տարածված է սպիտակամորթների քան աֆրոամերկացիների մոտ։ Մելանոմայի առաջացման ռիսկը սպիտակամորթների մոտ կազմում է 2.5% (40-ից 1-ը), 0.1% աֆորամերիկացիների (1,000-ից 1-ը) և 0.5% (200-ից մեկը) իսպանացիների մոտ։
Տարիքի հետ մելանոմայի առաջացման ռիսկը մեծանում է։ Միջին տարիքը համարվում է 63 տարեկանը[128]։
Պատմություն[խմբագրել | խմբագրել կոդը]
Չնայած մելանոման նոր հիվանդություն չէ, հին ժամանակներում մելանոմայի մասին փաստեր քիչ են հայտնաբերվել։ Այնուամենայնիվ, 1960 թվականին իննը պերուական մումիաների հետազոտման ժամանակ հայտնաբերված ռադիոակտիվ ածխածինը 2400 տարեկան է, որը ցույց էր տվել մելանոմայի որոշակի նշաններ՝ մաշկում մելանոտիկ զանգված և դիֆուզ մետաստազներ ոսկրերում[129]։
1787 թվականին Ջոն Հանտերը մետաստատիկ մելանոմայի առաջին վիրահատությունն է կատարել։ Չնայած հստակ չիմանալով, թե ինչ է վիրահատում, նա նկարագրել է այն որպես ուռուցքային սնկանման աճող գոյացություն։ Այդ ուռուցքը պահվել է Անգլիայի վիրաբույժների թագավորական քոլեջի Հունտերյան թանգարանում։ Միայն 1968 թվականին մանրադիտակային հետազոտությամբ այն նկարագրվեց որպես մետաստատիկ մելանոմայի օրինակ[130]։
Ֆրանսիացի բժիշկ Ռենե Լաեննեկը առաջինն է էղել, որ նկարագրել է մելանոման ամբողջությամբ։ 1804 թվականին Փարիզի Բժշկական ֆակուլտետի համար այն ներկայացրել է իր զեկույցում, իսկ հետո տպագրել է 1806 թվականին[131]։
1820 թվականին անգլիացի ընտանեկան բժիշկ Վիլյամ Նորիսը ներկայացրել է առաջին անգլալեզու զեկույցը մելանոմայի մասին[132]։ 1857 թվականին իր հետագա աշխատանքում նա նշել է, որ մելանոմայի զարգացման մեջ իր նշանակությունը ունի գենետիկ նախատրամադրվածությունը ընտանիքում (մելանոզի ութ դեպք, այդ հիվանդության ախտաբանական և թերապևտիկ նշումներով)։ Նորիսը նաև առաջինն էր, ով տվեց մելանոմայի և նևուսների կապը, ինչպես նաև մելանոմայի և միջավայրի գործոնների փոխհարաբերությունը, նկատելով որ իր հիվանդների մեծ մասը ունեցել են գունատ տեսք[133]։ Նա նաև նկարագրել է, որ մելանոմաները լինում են ամելանոտիկ և հետագայում ցույց է տվել, որ մելանոմաները հակում ունեն մետաստազավորվելու դեպի տարբեր ներքին օրգաններ։
1840 թվականին Սամուել Կուպերը հանդես եկավ առաջին պաշտոնական զեկույցով, այն մասին որ տարածուն մելանոման անբուժելի է։ Նա նշել է, որ միայն վաղ վիրահատական հեռացման պարագայում կա բուժման որոշակի հույս, օրինակ՝ չարորակ խալի վաղ բացազատում[134]։
Ավելի քան մեկ ու կես դար այս պատկերացումները անփոփոխ են եղել։
Տերմինաբանություն[խմբագրել | խմբագրել կոդը]
Մելանոմա բառը եկել է անգլերեն՝ նոր լատիներենից 19-րդ դարում[135] և կիրառվում է զուգակցված ձևով հին հունական արմատներով՝ melano- (մելանին բառից) + -oma (հյուսվածքային զանգված կամ նորագոյացություն բառից), որոնք հունարեն նշանակում են μέλας melas, "սև"[136], և -ωμα oma, "ընթացք". Մելանոմա բառը ունեցել է մեծ կիրառություն, որը վերաբերվել է և՛ բարորակ, և՛ չարորակ մելանոցիտային ուռուցքներին, բայց սովորաբար չարորակ[137][138], իսկ այժմ մելանոման վերաբերվում է միայն չարորակ ուռուցքներին, իսկ բարորակներին այլևս մելանոմա չեն անվանում։ Բարորակ մելանոցիտիկ ուռուցքը միանշանակ վերաբերվում է բարորակ ուռուցքներին և ժամանակակից հյուսվածաախտաբանական դասակարգումները բարորակ ուռուցք տերմինը չեն կիրառում։
Հետազոտություններ[խմբագրել | խմբագրել կոդը]
Ոչ վիրահատելի կամ մետաստատիկ չարորակ մելանոմայի ֆարմակոթերապիան այժմ հետազոտության փուլում է[139]։
Թիրախային բուժումներ[խմբագրել | խմբագրել կոդը]
Կլինիկական հետազոտություններում կիրառում է գենային թերապիայի և ադոպտիվ բջջային թերապիայի փորձարկում[140]։
Մետաստատիկ մելանոմայի բուժման երկու փորձարարական մեթոդներ են հետազոտվել Քաղցկեղի Ազգային Ինստիտուտում նախնական հաջողությամբ[36]։
Ադոպտիվ բջջային թերապիան առաջին անգամ կատարել են ուռուցքը ինֆիլտրացնող իմուն բջիջներով՝ լիմֆոցիտներով, որոնք անջատել են[107]։ Այս բջիջները մեծ քանակներով աճցնում են լաբորատորիաներում և բուժման ավարտից հետո նորից վերադարձնում են հիվանդին, քանի որ բուժման ընթացքում նորմալ T լիմֆոցիտների քանակը ժամանակավորապես նվազում է։ Որոշ դեպքերում ուռուցքը ինֆիլտրացնող T բջիջներով բուժումից և հետագա լիմֆադենէկտոմիայից հետո հնարավոր է ամբողջական բուժում[141][142]։
Ադոպտիվ բջջային երկրորդ բուժումը իրականացնում են գենետիկորեն վնասված աուտոլոգ լիմֆոցիտներով, որը կախված է T բջիջների ընկալիչները կոդավորող գեների ներարկմամբ հիվանդի լիմֆոցիտների մեջ[107]։ Այս ամենից հետո, լիմֆոցիտները ճանաչում և կապվում են ուռուցքային բջիջների մակերեսին առկա հատուկ մոլեկուլների հետ և քայքայում են դրանք[143]։
2009 թվականին ուշ փուլերի մելանոմայի պատվաստանյութը ցույց է տվել համեստ արդյունքներ[144][145]։
BRAF արգելակիչներ[խմբագրել | խմբագրել կոդը]
Մելանոմաների գրեթե 60%-ը պարունակում է B-Raf գենի մուտացիա։ Վաղ կլինիկական հետազոտությունները ցույց են տվել, որ B-Raf ինհիբիտորները, մասնավորապես, վեմուրաֆենիբը կարող են բերել ուռուցքի հետզարգացման հիվանդների մեծամասնության մոտ, ովքեր ունեն այդ մուտացիան[146]։ 2011 թվականի հունիսին հատարված մեծ կլինիկական հոտազոտությունը հաստատել է այս ամենը[147][148]։
2011 թվականի օգոստոսին Սննդի և դեղերի վերահսկման վարչությունը հաստատել է վեմուրոֆենիբի կիրառումը ուշ փուլերի մելանոմա ունեցողների մոտ։ 2013 թվականի մայիսին ԱՄՆ-ի Սննդի և դեղերի վերահսկման վարչությունը հաստատել է դաբրաֆենիբի կիրառումը որպես մոնոթերապիա BRAF V600E դրական մուտացիա ունեցող տարածված մելանոմայով հիվանդների մոտ[149]։
Որոշ հետազոտողներ գտնում են, որ կոմբինացված բուժումը, որը միանգամից ընկճում է մի քանի ուղի կարող են արդյունավետ լինել՝ ուռուցքային բջիջների համար ստեղծելով պայմաններ, որոնք բերում են բջիջների քայքայմանը և թույլ չեն տալիս ենթարկվել մուտացիաների։ 2012 թվականի հոկտեմբերին կատարված հետազոտությունը ցույց է տվել, որ դաբրաֆենիբի կիրառումը MEK ինհիբիտոր տրամետինիբի հետ տալիս է ավլի լավ արդյունքներ։ Ի համեմատ դաբրաֆենիբը ոպես մոնոթերապիա կիրառելուն, այս կոմբինացիան պրոգրեսիայից ազատ ապրելիությունը բարձրացնում է 9%-ից մինչև 41%, և միջին ապրելիությունը մեծացնում է 5.8 ամսից մինչև 9.4 ամիս[150][151]։
2014 թվականի հունվարին Սննդի և Դեղերի վերահսկման վարչությունը հաստատել է դաբրաֆենիբի և տրամետինիբի կոմբինացված կիրառումը BRAF V600E/K դրական մետաստատիկ մելանոմայով հիվանդների մոտ[152]։
Ժամանակի ընթացքում BRAF և MEK ինհիբտորների նկատմամբ առաջացած կայունությունը պայմանավորված բջջի EphA2 մակերեսային սպիտակուցով այժմ հետազոտվում է[153]։
Իպիլիմումաբ[խմբագրել | խմբագրել կոդը]
2010 թվականի հունիսին կայացած Ամերիկյան կլինիկական ուռուցքաբանության կազմակերպության կոնֆերանսում Բրիստոլ-Մայերս Սքուիբ դեղագործական ընկերությունը ներկայացրեց իպիլիմումաբի կլինիկական հետազոտութության արդյունքները։ Հետազոտությունը ցույց է տվել, որ տարածված մելանոմայով հիվանդների բուժումը մոնոկլոնալ իպիլիմումաբով բարձրացրել է միջին ապրելիությունը 6.4 ամսից մինչև 10 ամիս, ի համեմատ փորձարարական պատվաստանյութի։ Այն նաև ցույց է տվել 25% մեկ տարվա ապրելիություն պատվաստանյութ կիրառող հսկիչ խմբում, 44%՝ պատվաստանյութ ու իպիլիմումաբ կիրառող խմբում, և 46% ՝ միայն իպիլիմումամբով բուժվող խմբում[154]։ Այնուամենայնիվ, որոշ հետազոտողներ մտահոգություն են հայտնել այս հետազոտության վերաբերյալ, այն հսկիչ խմբում կիրառելու, այլ ոչ թե դեղը համեմատելու պլացեբոյի կամ ստանդարտ բուժման հետ[155][156] Քննադատությունները իպիլիմումաբի նկատմամբ ցույց են տվել ավելի լավ արդյունքներ, քան պատվաստանյութը, չնայած վերջինիս նախօրոք չեն հետազոտվել դարձնելով դեղը ավելի լավ ի համեմատ պատվաստանյութի։
Սննդի և Դեղերի վվերահսկման վարչության կողմից իպիլիմումաբը հաստատվել է 2011 թվականի մարտին ուշ փուլի մելանոմայի բուժման համար, որը ունի բավականին շատ մետաստազներ, կամ վիրահատելի չէ[157][158][159]։
2011 թվականի հունիսին կատարված կլինիկական հետազոտությունը միացրել էր իպլիմումաբն ու դակարբազինը ստանդարտ քիմիոթերապիայի հետ, որը ընկճում է բջջի բաժանումը։ Այն ցույց է տվել միջին ապրելիության բարձրացում ուշ փուլի հիվանդների մոտ 9 ամսից մինչև 11։ Հետազոտողները հուսով են նաև, որ կբարելավվի հինգ տարվա ապրելիությունը, չնայած որոշ հիվանդների մոտ բավականին լուրջ կողմնակի ազդեցություններ են նկատվել։ Բուժման կուրսը կազմում է 120,000 ԱՄՆ դոլլար։ Դեղի բրենդային անվանումն է Յերվոյ (Yervoy)[147][160]:
Ապրելիության մեթոդները[խմբագրել | խմբագրել կոդը]
Ուլտրաձայնային սկանավորման առաջխաղացումը հնարավորություն տվեց ապրելիության մետաստատիկ բեռի նվազեցմանը, ի շնորհիվ պահակային ավային հանգույցների վաղ և ոչ ինվազիվ հայտնաբերմանը[161][162]։ Հետազոտություններից մեկը գնահատել է ուլտրաձայնը որպես այլընտրանք ինվազիվ վիրահատական եղանականերին[163]։
Օնկոլիտիկ վիրոթերապիա[խմբագրել | խմբագրել կոդը]
Մոտ 25%-ի մոտ առաջանում են խալերից[2]։ Ռիսկը բարձր է շատ խալեր ունեցողների, ընտանիքում մելանոմայի պատմության կամ ընկճված իմուն համակարգ ունեցողների մոտ<[1]։ Հազվադեպ հանդիպող պիգմենտային քսերոդերման ևս բարձրացնում է ռիսկը[4]։ Ախտորոշումը կատարվում է կենսազննման և մաշկի ցանկացած վնասվածքների հետազոտմամբ։ Որոշ երկրներում օնկոլիտիկ վիրոթերապիայի մեթոդները հետազոտվել են, և սկսել են կիրառվել որպես մելանոմայի բուժում։ Օնկոլիտիկ վիրոթերապիան հուսադրող բուժման ճյուղ է, դրանք կիրառվում են տարբեր հիվանդություններ բուժելու համար։ Վիրուսները արագացնում են նյութափոխանակությունը, նվազեցնում են հակաուռուցքային իմուն համակարգի ակտիվությունը և վատացնում են ուռուցքի արյունամատակարարումը[164]։ Talimogene laherparepvec ՝ որը ստացել են հասարակ հերպես վիրուս տիպ 1-ից, 2015 թվականին ցույց է տրվել, որ օգտակար է մետաստատիկ մելանոմայի բուժման մեջ և ապրելիությունը բարձրացնում է 4,4 ամսով[5][165]։
Ծանոթագրություններ[խմբագրել | խմբագրել կոդը]
- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 «Melanoma Treatment–for health professionals (PDQ®)». National Cancer Institute. 2015 թ․ հունիսի 26. Արխիվացված օրիգինալից 2015 թ․ հուլիսի 4-ին. Վերցված է 2015 թ․ հունիսի 30-ին.
- ↑ 2,00 2,01 2,02 2,03 2,04 2,05 2,06 2,07 2,08 2,09 2,10 2,11 2,12 2,13 2,14 2,15 2,16 World Cancer Report 2014 (PDF). World Health Organization. 2014. էջեր Chapter 5.14. ISBN 978-9283204299. Արխիվացված (PDF) օրիգինալից 2014 թ․ մայիսի 30-ին.
- ↑ Kanavy HE, Gerstenblith MR (2011 թ․ դեկտեմբեր). «Ultraviolet radiation and melanoma». Semin Cutan Med Surg. 30 (4): 222–28. doi:10.1016/j.sder.2011.08.003. PMID 22123420.
- ↑ 4,0 4,1 4,2 4,3 Azoury SC, Lange JR (2014 թ․ հոկտեմբեր). «Epidemiology, risk factors, prevention, and early detection of melanoma». The Surgical Clinics of North America. 94 (5): 945–62, vii. doi:10.1016/j.suc.2014.07.013. PMID 25245960.
- ↑ 5,0 5,1 Syn NL, Teng MW, Mok TS, Soo RA (2017 թ․ դեկտեմբեր). «De-novo and acquired resistance to immune checkpoint targeting». The Lancet. Oncology. 18 (12): e731–e741. doi:10.1016/s1470-2045(17)30607-1. PMID 29208439.
- ↑ «SEER Stat Fact Sheets: Melanoma of the Skin». NCI. Արխիվացված օրիգինալից 2014 թ․ հուլիսի 6-ին.
- ↑ GBD 2015 Disease and Injury Incidence and Prevalence, Collaborators. (2016 թ․ հոկտեմբերի 8). «Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990–2015: a systematic analysis for the Global Burden of Disease Study 2015». Lancet. 388 (10053): 1545–1602. doi:10.1016/S0140-6736(16)31678-6. PMC 5055577. PMID 27733282.
{{cite journal}}:|first1=has generic name (օգնություն)CS1 սպաս․ թվային անուններ: authors list (link) - ↑ GBD 2015 Mortality and Causes of Death, Collaborators. (2016 թ․ հոկտեմբերի 8). «Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980–2015: a systematic analysis for the Global Burden of Disease Study 2015». Lancet. 388 (10053): 1459–1544. doi:10.1016/s0140-6736(16)31012-1. PMC 5388903. PMID 27733281.
{{cite journal}}:|first1=has generic name (օգնություն)CS1 սպաս․ թվային անուններ: authors list (link) - ↑ «CDC - What Are the Symptoms of Skin Cancer?». www.cdc.gov (ամերիկյան անգլերեն). 2018 թ․ հունիսի 26. Վերցված է 2019 թ․ փետրվարի 1-ին.
- ↑ Daniel Jensen J, Elewski BE (2015 թ․ փետրվար). «The ABCDEF Rule: Combining the "ABCDE Rule" and the "Ugly Duckling Sign" in an Effort to Improve Patient Self-Screening Examinations». The Journal of Clinical and Aesthetic Dermatology. 8 (2): 15. PMC 4345927. PMID 25741397.
- ↑ «Մաշկի մելանոմա». www.doctors.am. Վերցված է 2020 թ․ հունվարի 5-ին.
- ↑ «The EFG of Nodular Melanomas | MoleMap New Zealand». The EFG of Nodular Melanomas | MoleMap New Zealand (ամերիկյան անգլերեն). Վերցված է 2019 թ․ փետրվարի 1-ին.
- ↑ Fiddler IJ (1995 թ․ հոկտեմբեր). «Melanoma Metastasis». Cancer Control. 2 (5): 398–404. doi:10.1177/107327489500200503. PMID 10862180.
- ↑ 14,0 14,1 14,2 14,3 14,4 14,5 «Melanoma Risk factors». Mayo Clinic. Արխիվացված օրիգինալից 2017 թ․ ապրիլի 10-ին. Վերցված է 2017 թ․ ապրիլի 10-ին.
- ↑ 15,0 15,1 Greene MH (1999 թ․ դեկտեմբեր). «The genetics of hereditary melanoma and nevi. 1998 update». Cancer. 86 (11 Suppl): 2464–77. doi:10.1002/(SICI)1097-0142(19991201)86:11+<2464::AID-CNCR3>3.0.CO;2-F. PMID 10630172.
- ↑ 16,0 16,1 16,2 Goydos JS, Shoen SL (2016). «Acral Lentiginous Melanoma». Cancer Treatment and Research. 167: 321–9. doi:10.1007/978-3-319-22539-5_14. ISBN 978-3-319-22538-8. PMID 26601870.
- ↑ Perkins A, Duffy RL (2015 թ․ հունիս). «Atypical moles: diagnosis and management». American Family Physician. 91 (11): 762–7. PMID 26034853.
- ↑ Boniol M, Autier P, Boyle P, Gandini S (2012 թ․ հուլիս). «Cutaneous melanoma attributable to sunbed use: systematic review and meta-analysis». BMJ (Clinical Research Ed.). 345: e4757. doi:10.1136/bmj.e4757. PMC 3404185. PMID 22833605.
- ↑ WHO International Agency for Research on Cancer Monograph Working Group (2009 թ․ օգոստոս). «A Review of Human Carcinogens – Part D: Radiation». The Lancet Oncology. 10 (8): 751–52. doi:10.1016/S1470-2045(09)70213-X. PMID 19655431.
- ↑ 20,0 20,1 20,2 «Skin Cancer Facts & Statistics». The Skin Cancer Foundation (ամերիկյան անգլերեն). Վերցված է 2020 թ․ հունվարի 5-ին.
- ↑ Sanlorenzo M, Wehner MR, Linos E, Kornak J, Kainz W, Posch C, Vujic I, Johnston K, Gho D, Monico G, McGrath JT, Osella-Abate S, Quaglino P, Cleaver JE, Ortiz-Urda S (2015 թ․ հունվար). «The risk of melanoma in airline pilots and cabin crew: a meta-analysis». JAMA Dermatology. 151 (1): 51–8. doi:10.1001/jamadermatol.2014.1077. PMC 4482339. PMID 25188246.
- ↑ Rünger TM, Farahvash B, Hatvani Z, Rees A (2012 թ․ հունվար). «Comparison of DNA damage responses following equimutagenic doses of UVA and UVB: a less effective cell cycle arrest with UVA may render UVA-induced pyrimidine dimers more mutagenic than UVB-induced ones». Photochem. Photobiol. Sci. 11 (1): 207–15. doi:10.1039/c1pp05232b. PMID 22005748.
- ↑ Wang S, Setlow R, Berwick M, Polsky D, Marghoob A, Kopf A, Bart R (2001). «Ultraviolet A and melanoma: a review». J Am Acad Dermatol. 44 (5): 837–46. doi:10.1067/mjd.2001.114594. PMID 11312434.
- ↑ Oliveria S, Saraiya M, Geller A, Heneghan M, Jorgensen C (2006). «Sun exposure and risk of melanoma». Arch Dis Child. 91 (2): 131–38. doi:10.1136/adc.2005.086918. PMC 2082713. PMID 16326797.
- ↑ Lee J, Strickland D (1980). «Malignant melanoma: social status and outdoor work». Br J Cancer. 41 (5): 757–63. doi:10.1038/bjc.1980.138. PMC 2010319. PMID 7426301.
- ↑ Pion IA, Rigel DS, Garfinkel L, Silverman MK, Kopf AW (1995 թ․ հունվար). «Occupation and the risk of malignant melanoma». Cancer. 75 (2 Suppl): 637–44. doi:10.1002/1097-0142(19950115)75:2 (inactive 2018 թ․ դեկտեմբերի 4). PMID 7804988.
{{cite journal}}: CS1 սպաս․ DOI inactive as of 2018 (link) - ↑ The World Health Organization recommends that no person under 18 should use a sunbed Արխիվացված 2009-06-16 Wayback Machine
- ↑ Khlat M, Vail A, Parkin M, Green A (1992). «Mortality from melanoma in migrants to Australia: variation by age at arrival and duration of stay». Am J Epidemiol. 135 (10): 1103–13. PMID 1632422.
- ↑ Halachmi S, Gilchrest BA (2001 թ․ մարտ). «Update on genetic events in the pathogenesis of melanoma». Current Opinion in Oncology. 13 (2): 129–36. doi:10.1097/00001622-200103000-00008. PMID 11224711.
- ↑ CDKN2A cyclin-dependent kinase inhibitor 2A (melanoma, p16, inhibits CDK4) Արխիվացված 2004-11-17 Wayback Machine from Entrez Gene
- ↑ Soura E, Eliades PJ, Shannon K, Stratigos AJ, Tsao H (2016 թ․ մարտ). «Hereditary melanoma: Update on syndromes and management: Genetics of familial atypical multiple mole melanoma syndrome». Journal of the American Academy of Dermatology. 74 (3): 395–407, quiz 408-10. doi:10.1016/j.jaad.2015.08.038. PMC 4761105. PMID 26892650.
- ↑ Firoz EF, Warycha M, Zakrzewski J, Pollens D, Wang G, Shapiro R, Berman R, Pavlick A, Manga P, Ostrer H, Celebi JT, Kamino H, Darvishian F, Rolnitzky L, Goldberg JD, Osman I, Polsky D (2009 թ․ ապրիլ). «Association of MDM2 SNP309, age of onset, and gender in cutaneous melanoma». Clinical Cancer Research. 15 (7): 2573–80. doi:10.1158/1078-0432.CCR-08-2678. PMC 3881546. PMID 19318491.
- ↑ Bliss J, Ford D, Swerdlow A, Armstrong B, Cristofolini M, Elwood J, Green A, Holly E, Mack T, MacKie R (1995). «Risk of cutaneous melanoma associated with pigmentation characteristics and freckling: systematic overview of 10 case-control studies. The International Melanoma Analysis Group (IMAGE)». Int J Cancer. 62 (4): 367–76. doi:10.1002/ijc.2910620402. PMID 7635560.
- ↑ Miller A, Mihm M (2006). «Melanoma». N Engl J Med. 355 (1): 51–65. doi:10.1056/NEJMra052166. PMID 16822996.
- ↑ Rhodes A, Weinstock M, Fitzpatrick T, Mihm M, Sober A (1987). «Risk factors for cutaneous melanoma. A practical method of recognizing predisposed individuals». JAMA. 258 (21): 3146–54. doi:10.1001/jama.258.21.3146. PMID 3312689.
- ↑ 36,0 36,1 Hershkovitz L, Schachter J, Treves AJ, Besser MJ (2010). «Focus on adoptive T cell transfer trials in melanoma». Clin. Dev. Immunol. 2010: 260267. doi:10.1155/2010/260267. PMC 3018069. PMID 21234353.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ «ASCO Annual Meeting Proceedings Part I. Abstract: Protective effect of a brisk tumor infiltrating lymphocyte infiltrate in melanoma: An EORTC melanoma group study». Journal of Clinical Oncology. 25 (18S): 8519. 2007. Արխիվացված օրիգինալից 2011 թ․ հուլիսի 25-ին.
- ↑ Davies MA, Samuels Y (2010 թ․ հոկտեմբեր). «Analysis of the genome to personalize therapy for melanoma». Oncogene. 29 (41): 5545–55. doi:10.1038/onc.2010.323. PMC 3169242. PMID 20697348.
- ↑ Bernstein C, Prasad AR, Nfonsam V, Bernstein H (2013). «DNA Damage, DNA Repair and Cancer». In Clark Chen (ed.). New Research Directions in DNA Repair. InTech. ISBN 978-953-51-1114-6.
- ↑ Sage E, Girard PM, Francesconi S (2012 թ․ հունվար). «Unravelling UVA-induced mutagenesis». Photochem. Photobiol. Sci. 11 (1): 74–80. doi:10.1039/c1pp05219e. PMID 21901217.
- ↑ Budden T, Bowden NA (2013). «The Role of Altered Nucleotide Excision Repair and UVB-Induced DNA Damage in Melanomagenesis». Int J Mol Sci. 14 (1): 1132–51. doi:10.3390/ijms14011132. PMC 3565312. PMID 23303275.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ Berger MF, Hodis E, Heffernan TP, Deribe YL, Lawrence MS, Protopopov A, Ivanova E, Watson IR, Nickerson E, Ghosh P, Zhang H, Zeid R, Ren X, Cibulskis K, Sivachenko AY, Wagle N, Sucker A, Sougnez C, Onofrio R, Ambrogio L, Auclair D, Fennell T, Carter SL, Drier Y, Stojanov P, Singer MA, Voet D, Jing R, Saksena G, Barretina J, Ramos AH, Pugh TJ, Stransky N, Parkin M, Winckler W, Mahan S, Ardlie K, Baldwin J, Wargo J, Schadendorf D, Meyerson M, Gabriel SB, Golub TR, Wagner SN, Lander ES, Getz G, Chin L, Garraway LA (2012 թ․ մայիս). «Melanoma genome sequencing reveals frequent PREX2 mutations». Nature. 485 (7399): 502–06. doi:10.1038/nature11071. PMC 3367798. PMID 22622578.
- ↑ Roach JC, Glusman G, Smit AF, և այլք: (2010 թ․ ապրիլ). «Analysis of genetic inheritance in a family quartet by whole-genome sequencing». Science. 328 (5978): 636–39. doi:10.1126/science.1186802. PMC 3037280. PMID 20220176.
- ↑ Campbell CD, Chong JX, Malig M, և այլք: (2012 թ․ նոյեմբեր). «Estimating the human mutation rate using autozygosity in a founder population». Nat. Genet. 44 (11): 1277–81. doi:10.1038/ng.2418. PMC 3483378. PMID 23001126.
- ↑ 45,0 45,1 «The human pathology proteome in melanoma – The Human Protein Atlas». www.proteinatlas.org. Վերցված է 2017 թ․ հոկտեմբերի 2-ին.
- ↑ 46,0 46,1 Uhlen M, Zhang C, Lee S, Sjöstedt E, Fagerberg L, Bidkhori G, Benfeitas R, Arif M, Liu Z, Edfors F, Sanli K, von Feilitzen K, Oksvold P, Lundberg E, Hober S, Nilsson P, Mattsson J, Schwenk JM, Brunnström H, Glimelius B, Sjöblom T, Edqvist PH, Djureinovic D, Micke P, Lindskog C, Mardinoglu A, Ponten F (2017 թ․ օգոստոս). «A pathology atlas of the human cancer transcriptome». Science. 357 (6352): eaan2507. doi:10.1126/science.aan2507. PMID 28818916.
- ↑ Leslie MC, Bar-Eli M (2005 թ․ հունվար). «Regulation of gene expression in melanoma: new approaches for treatment». J. Cell. Biochem. 94 (1): 25–38. doi:10.1002/jcb.20296. PMID 15523674.
- ↑ Bhoumik A, Singha N, O'Connell MJ, Ronai ZA (2008 թ․ հունիս). «Regulation of TIP60 by ATF2 modulates ATM activation». J. Biol. Chem. 283 (25): 17605–14. doi:10.1074/jbc.M802030200. PMC 2427333. PMID 18397884.
- ↑ Bhoumik A, Jones N, Ronai Z (2004 թ․ մարտ). «Transcriptional switch by activating transcription factor 2-derived peptide sensitizes melanoma cells to apoptosis and inhibits their tumorigenicity». Proc. Natl. Acad. Sci. U.S.A. 101 (12): 4222–27. doi:10.1073/pnas.0400195101. PMC 384722. PMID 15010535.
- ↑ Vlahopoulos SA, Logotheti S, Mikas D, Giarika A, Gorgoulis V, Zoumpourlis V (2008 թ․ ապրիլ). «The role of ATF-2 in oncogenesis». BioEssays. 30 (4): 314–27. doi:10.1002/bies.20734. PMID 18348191.
- ↑ Huang Y, Minigh J, Miles S, Niles RM (2008). «Retinoic acid decreases ATF-2 phosphorylation and sensitizes melanoma cells to taxol-mediated growth inhibition». J Mol Signal. 3: 3. doi:10.1186/1750-2187-3-3. PMC 2265711. PMID 18269766.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ Parmiani, G (2016 թ․ մարտի 11). «Melanoma Cancer Stem Cells: Markers and Functions». Cancers. 8 (3): 34. doi:10.3390/cancers8030034. PMC 4810118. PMID 26978405.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ 53,0 53,1 Akbani, Rehan; Akdemir, Kadir C.; Aksoy, B. Arman; Albert, Monique; Ally, Adrian; Amin, Samirkumar B.; Arachchi, Harindra; Arora, Arshi; Auman, J. Todd (2015 թ․ հունիս). «Genomic Classification of Cutaneous Melanoma». Cell (անգլերեն). 161 (7): 1681–1696. doi:10.1016/j.cell.2015.05.044. PMC 4580370. PMID 26091043.
- ↑ Ascierto, Paolo A; Kirkwood, John M; Grob, Jean-Jacques; Simeone, Ester; Grimaldi, Antonio M; Maio, Michele; Palmieri, Giuseppe; Testori, Alessandro; Marincola, Francesco M (2012 թ․ դեկտեմբեր). «The role of BRAF V600 mutation in melanoma». Journal of Translational Medicine (անգլերեն). 10 (1). doi:10.1186/1479-5876-10-85. ISSN 1479-5876. PMC 3391993. PMID 22554099.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ 55,0 55,1 Wurm EM, Soyer HP (2010 թ․ հոկտեմբեր). «Scanning for melanoma». Australian Prescriber (33): 150–55. Արխիվացված է օրիգինալից 2010 թ․ հոկտեմբերի 19-ին.
- ↑ «Prevention: ABCD's of Melanoma». American Melanoma Foundation. Արխիվացված է օրիգինալից 2003 թ․ ապրիլի 23-ին.
- ↑ Friedman R, Rigel D, Kopf A (1985). «Early detection of malignant melanoma: the role of physician examination and self-examination of the skin». CA Cancer J Clin. 35 (3): 130–51. doi:10.3322/canjclin.35.3.130. PMID 3921200.
- ↑ 58,0 58,1 Mascaro JM, Mascaro JM (1998 թ․ նոյեմբեր). «The dermatologist's position concerning nevi: a vision ranging from "the ugly duckling" to "little red riding hood"». Arch Dermatol. 134 (11): 1484–85. doi:10.1001/archderm.134.11.1484. PMID 9828892.
- ↑ 59,0 59,1 «Introduction to Dermoscopy». DermNet New Zealand. Արխիվացված օրիգինալից 2009 թ․ մայիսի 7-ին.
- ↑ Montgomery BD, Sadler GM (2009 թ․ հունվար). «Punch biopsy of pigmented lesions is potentially hazardous». Can Fam Physician. 55 (1): 24. PMC 2628830. PMID 19155361.
- ↑ Luk PP, Vilain R, Crainic O, McCarthy SW, Thompson JF, Scolyer RA (2015 թ․ օգոստոս). «Punch biopsy of melanoma causing tumour cell implantation: another peril of utilising partial biopsies for melanocytic tumours». Australas J Dermatol. 56 (3): 227–31. doi:10.1111/ajd.12333. PMID 25827527.
- ↑ Lin SW, Kaye V, Goldfarb N, Rawal A, Warshaw E (2012 թ․ հուլիս). «Melanoma tumor seeding after punch biopsy». Dermatol Surg. 38 (7 pt 1): 1083–85. doi:10.1111/j.1524-4725.2012.02384.x. PMID 22471244.
- ↑ Martin RC 2nd, Scoggins CR, Ross MI, Reintgen DS, Noyes RD, Edwards MJ, McMasters KM (2005 թ․ դեկտեմբեր). «Is incisional biopsy of melanoma harmful?». Am J Surg. 190 (6): 913–17. doi:10.1016/j.amjsurg.2005.08.020. PMID 16307945.
- ↑ Yamashita Y, Hashimoto I, Abe Y, Seike T, Okawa K, Senzaki Y, Murao K, Kubo Y, Nakanishi H (2014 թ․ մարտ). «Effect of biopsy technique on the survival rate of malignant melanoma patients». Arch Plast Surg. 41 (2): 122–25. doi:10.5999/aps.2014.41.2.122. PMC 3961608. PMID 24665419.
- ↑ James, William D.; Berger, Timothy G.; և այլք: (2006). Andrews' Diseases of the Skin: clinical Dermatology. Saunders Elsevier. էջեր 694–99. ISBN 978-0-7216-2921-6.
- ↑ Rapini, Ronald P.; Bolognia, Jean L.; Jorizzo, Joseph L. (2007). Dermatology. Mosby. ISBN 978-1-4160-2999-1.
- ↑ «Malignant Melanoma: staging». Collaborative Hypertext of Radiology. Medical College of Wisconsin. 2006 թ․ սեպտեմբերի 1. Արխիվացված է օրիգինալից 2010 թ․ հուլիսի 18-ին.
- ↑ 68,0 68,1 Balch CM, Buzaid AC, Soong SJ, Atkins MB, Cascinelli N, Coit DG, Fleming ID, Gershenwald JE, Houghton A, Kirkwood JM, McMasters KM, Mihm MF, Morton DL, Reintgen DS, Ross MI, Sober A, Thompson JA, Thompson JF (2001 թ․ օգոստոս). «Final version of the American Joint Committee on Cancer staging system for cutaneous melanoma». Journal of Clinical Oncology. 19 (16): 3635–48. CiteSeerX 10.1.1.475.6560. doi:10.1200/JCO.2001.19.16.3635. PMID 11504745. Արխիվացված օրիգինալից 2006 թ․ մարտի 5-ին.
- ↑ Autier P (2005). «Cutaneous malignant melanoma: facts about sunbeds and sunscreen». Expert Rev Anticancer Ther. 5 (5): 821–33. doi:10.1586/14737140.5.5.821. PMID 16221052.
- ↑ Clough-Gorr KM, Titus-Ernstoff L, Perry AE, Spencer SK, Ernstoff MS (2008 թ․ սեպտեմբեր). «Exposure to sunlamps, tanning beds, and melanoma risk». Cancer Causes Control. 19 (7): 659–69. doi:10.1007/s10552-008-9129-6. PMID 18273687.
- ↑ 71,0 71,1 Shihab N, Lim HW (2018 թ․ նոյեմբեր). «Potential cutaneous carcinogenic risk of exposure to UV nail lamp: A review». Photodermatology, Photoimmunology & Photomedicine. 34 (6): 362–365. doi:10.1111/phpp.12398. PMID 29882991.
- ↑ 72,0 72,1 O'Sullivan NA, Tait CP (2014 թ․ մայիս). «Tanning bed and nail lamp use and the risk of cutaneous malignancy: a review of the literature». The Australasian Journal of Dermatology. 55 (2): 99–106. doi:10.1111/ajd.12145. PMID 24592921.
- ↑ Greinert R, de Vries E, Erdmann F, Espina C, Auvinen A, Kesminiene A, Schüz J (2015 թ․ դեկտեմբեր). «European Code against Cancer 4th Edition: Ultraviolet radiation and cancer». Cancer Epidemiology. 39 Suppl 1 (Suppl 1): S75–83. doi:10.1016/j.canep.2014.12.014. PMID 26096748.
- ↑ Kanavy HE, Gerstenblith MR (2011 թ․ դեկտեմբեր). «Ultraviolet radiation and melanoma». Semin Cutan Med Surg. 30 (4): 222–28. doi:10.1016/j.sder.2011.08.003. PMID 22123420.
- ↑ Can Melanoma Be Prevented? Արխիվացված Հունիս 27, 2006 Wayback Machine
- ↑ Burnett M.E.; Wang S.Q. (2011 թ․ ապրիլ). «Current sunscreen controversies: a critical review». Photodermatology, Photoimmunology & Photomedicine. 27 (2): 58–67. doi:10.1111/j.1600-0781.2011.00557.x. PMID 21392107.
- ↑ Planta MB (2011 թ․ նոյեմբերի 1). «Sunscreen and melanoma: is our prevention message correct?». Journal of the American Board of Family Medicine. 24 (6): 735–9. doi:10.3122/jabfm.2011.06.100178. PMID 22086817.
- ↑ «Մելանոմա` մաշկի քաղցկեղ. oncology.am». www.med-practic.com. Վերցված է 2020 թ․ հունվարի 6-ին.
- ↑ Dellavalle RP, Drake A, Graber M, Heilig LF, Hester EJ, Johnson KR, McNealy K, Schilling L (2005 թ․ հոկտեմբեր). «Statins and fibrates for preventing melanoma». The Cochrane Database of Systematic Reviews (4): CD003697. doi:10.1002/14651858.CD003697.pub2. PMID 16235336.
- ↑ Freeman SR, Drake AL, Heilig LF, Graber M, McNealy K, Schilling LM, Dellavalle RP (2006 թ․ նոյեմբեր). «Statins, fibrates, and melanoma risk: a systematic review and meta-analysis». Journal of the National Cancer Institute. 98 (21): 1538–46. doi:10.1093/jnci/djj412. PMID 17077356.
- ↑ «The Sentinel Node Biopsy Procedure in Melanoma does not offer a survival advantage». Malignant Melanoma. 2008 թ․ հունվարի 8. Արխիվացված է օրիգինալից 2012 թ․ հուլիսի 11-ին. Վերցված է 2012 թ․ օգոստոսի 13-ին.
- ↑ Kyrgidis A, Tzellos T, Mocellin S, Apalla Z, Lallas A, Pilati P, Stratigos A (2015 թ․ մայիս). «Sentinel lymph node biopsy followed by lymph node dissection for localised primary cutaneous melanoma». The Cochrane Database of Systematic Reviews (5): CD010307. doi:10.1002/14651858.CD010307.pub2. PMID 25978975.
- ↑ Clark GS, Pappas-Politis EC, Cherpelis BS, Messina JL, Möller MG, Cruse CW, Glass LF (2008 թ․ հուլիս). «Surgical management of melanoma in situ on chronically sun-damaged skin». Cancer Control. 15 (3): 216–24. doi:10.1177/107327480801500304. PMID 18596673.
- ↑ Balch CM, Urist MM, Karakousis CP, Smith TJ, Temple WJ, Drzewiecki K, Jewell WR, Bartolucci AA, Mihm MC, Barnhill R (1993 թ․ սեպտեմբեր). «Efficacy of 2-cm surgical margins for intermediate-thickness melanomas (1 to 4 mm). Results of a multi-institutional randomized surgical trial». Annals of Surgery. 218 (3): 262–7, discussion 267–9. doi:10.1097/00000658-199309000-00005. PMC 1242959. PMID 8373269.
- ↑ Sladden MJ, Balch C, Barzilai DA, Berg D, Freiman A, Handiside T, Hollis S, Lens MB, Thompson JF (2009 թ․ հոկտեմբեր). «Surgical excision margins for primary cutaneous melanoma». The Cochrane Database of Systematic Reviews. 129 (4): 56. doi:10.1002/14651858.CD004835.pub2. PMID 19821334.
- ↑ 86,0 86,1 Mohs FE, Mikhail GR (1991 թ․ հունվար). Mohs micrographic surgery. W.B. Saunders. էջեր 13–14. ISBN 978-0-7216-3415-9. Արխիվացված օրիգինալից 2016 թ․ հունվարի 7-ին.
- ↑ 87,0 87,1 Bene NI, Healy C, Coldiron BM (2008 թ․ մայիս). «Mohs micrographic surgery is accurate 95.1% of the time for melanoma in situ: a prospective study of 167 cases». Dermatologic Surgery. 34 (5): 660–4. doi:10.1111/j.1524-4725.2007.34124.x. PMID 18261099. «Cure rate as high as 98% for small melanoma in situ, and as high as 95% noted for lentigo maligna variant of melanona in situ has been reported with Mohs surgery.»
- ↑ «The Screening and Surveillance of Ultrasound in Melanoma trial (SUNMEL)». Արխիվացված է օրիգինալից 2009 թ․ հունվարի 6-ին.
- ↑ Crowson AN, Haskell H (2013 թ․ հոկտեմբեր). «The role of sentinel lymph-node biopsy in the management of cutaneous melanoma». Giornale Italiano di Dermatologia e Venereologia. 148 (5): 493–9. PMID 24005142.
- ↑ Ross MI, Gershenwald JE (May–Jun 2013). «Sentinel lymph node biopsy for melanoma: a critical update for dermatologists after two decades of experience». Clinics in Dermatology. 31 (3): 298–310. doi:10.1016/j.clindermatol.2012.08.004. PMID 23608449.
- ↑ 91,0 91,1 91,2 91,3 American Academy of Dermatology (2013 թ․ փետրվար), «Five Things Physicians and Patients Should Question», Choosing Wisely: an initiative of the ABIM Foundation, American Academy of Dermatology, Արխիվացված է օրիգինալից 2013 թ․ դեկտեմբերի 1-ին, Վերցված է 2013 թ․ դեկտեմբերի 5-ին, which cites:
- Bichakjian CK, Halpern AC, Johnson TM, Foote Hood A, Grichnik JM, Swetter SM, Tsao H, Barbosa VH, Chuang TY, Duvic M, Ho VC, Sober AJ, Beutner KR, Bhushan R, Smith Begolka W (2011 թ․ նոյեմբեր). «Guidelines of care for the management of primary cutaneous melanoma. American Academy of Dermatology». Journal of the American Academy of Dermatology. 65 (5): 1032–47. doi:10.1016/j.jaad.2011.04.031. PMID 21868127.
- Balch CM, Buzaid AC, Soong SJ, Atkins MB, Cascinelli N, Coit DG, Fleming ID, Gershenwald JE, Houghton A, Kirkwood JM, McMasters KM, Mihm MF, Morton DL, Reintgen DS, Ross MI, Sober A, Thompson JA, Thompson JF (2001 թ․ օգոստոս). «Final version of the American Joint Committee on Cancer staging system for cutaneous melanoma». Journal of Clinical Oncology. 19 (16): 3635–48. CiteSeerX 10.1.1.475.6560. doi:10.1200/JCO.2001.19.16.3635. PMID 11504745. Արխիվացված է օրիգինալից 2006 թ․ մարտի 5-ին. Վերցված է 2019 թ․ հոկտեմբերի 22-ին.
- National Comprehensive Cancer Network (2012), National Comprehensive Cancer Network clinical practice guidelines in oncology (NCCN Guidelines): melanoma (PDF), Fort Washington, Pennsylvania: National Comprehensive Cancer Network, Արխիվացված է օրիգինալից (PDF) 2013 թ․ դեկտեմբերի 28-ին, Վերցված է 2013 թ․ դեկտեմբերի 5-ինԿաղապար:Closed access
- ↑ 92,0 92,1 van Kempen LC, Redpath M, Robert C, Spatz A (2014 թ․ նոյեմբեր). «Molecular pathology of cutaneous melanoma». Melanoma Management. 1 (2): 151–164. doi:10.2217/mmt.14.23. PMC 6094595. PMID 30190820.
- ↑ 93,0 93,1 Brunner G, Reitz M, Heinecke A, Lippold A, Berking C, Suter L, Atzpodien J (2013 թ․ փետրվար). «A nine-gene signature predicting clinical outcome in cutaneous melanoma». Journal of Cancer Research and Clinical Oncology. 139 (2): 249–58. doi:10.1007/s00432-012-1322-z. PMID 23052696.
- ↑ Swanson N, Lee K, Gorman A, Lee H (2002). «Biopsy techniques. Diagnosis of melanoma». Intensive 2011: The Third International Conference on Resource Intensive Applications and Services. 20 (4): 677–80. doi:10.1016/S0733-8635(02)00025-6. PMID 12380054.
- ↑ Kirkwood JM, Strawderman MH, Ernstoff MS, Smith TJ, Borden EC, Blum RH (1996 թ․ հունվար). «Interferon alfa-2b adjuvant therapy of high-risk resected cutaneous melanoma: the Eastern Cooperative Oncology Group Trial EST 1684». Journal of Clinical Oncology. 14 (1): 7–17. doi:10.1200/JCO.1996.14.1.7. PMID 8558223.
- ↑ English (2010). Neil H. Cox; John S.C. (eds.). British Association of Dermatologists' management guidelines. Wiley-Blackwell. ISBN 978-1-4443-3552-1. Արխիվացված է օրիգինալից 2020 թ․ մարտի 16-ին. Վերցված է 2013 թ․ օգոստոսի 19-ին.
- ↑ Mocellin S, Lens MB, Pasquali S, Pilati P, Chiarion Sileni V (2013 թ․ հունիս). «Interferon alpha for the adjuvant treatment of cutaneous melanoma». The Cochrane Database of Systematic Reviews (6): CD008955. doi:10.1002/14651858.CD008955.pub2. PMID 23775773.
- ↑ Wheatley K, Ives N, Eggermont A, Kirkwood J, Cascinelli N, Markovic SN, Hancock B, Lee S, Suciu S (2007). «Interferon-α as an adjuvant therapy for melanoma: an individual patient meta-analysis of randomised trials». J Clin Oncol. 25 (18 Suppl): 8526. doi:10.1200/jco.2007.25.18_suppl.8526 (inactive 2018 թ․ դեկտեմբերի 4).
{{cite journal}}: CS1 սպաս․ DOI inactive as of 2018 (link) - ↑ Kirkwood JM, Ibrahim JG, Sondak VK, Richards J, Flaherty LE, Ernstoff MS, Smith TJ, Rao U, Steele M, Blum RH (2000 թ․ հունիս). «High- and low-dose interferon alfa-2b in high-risk melanoma: first analysis of intergroup trial E1690/S9111/C9190». Journal of Clinical Oncology. 18 (12): 2444–58. doi:10.1200/JCO.2000.18.12.2444. PMID 10856105.
- ↑ Kirkwood JM, Ibrahim JG, Sondak VK, Ernstoff MS, Ross M (2002 թ․ մարտ). «Interferon alfa-2a for melanoma metastases». Lancet. 359 (9310): 978–9. doi:10.1016/S0140-6736(02)08001-7. PMID 11918944.
- ↑ Weight RM, Viator JA, Dale PS, Caldwell CW, Lisle AE (2006). «Photoacoustic detection of metastatic melanoma cells in the human circulatory system». Opt. Lett. 31 (20): 2998–3000. doi:10.1364/OL.31.002998. PMID 17001379.
- ↑ 102,00 102,01 102,02 102,03 102,04 102,05 102,06 102,07 102,08 102,09 102,10 102,11 102,12 Pasquali S, Hadjinicolaou AV, Chiarion Sileni V, Rossi CR, Mocellin S (2018 թ․ փետրվար). «Systemic treatments for metastatic cutaneous melanoma». The Cochrane Database of Systematic Reviews. 2: CD011123. doi:10.1002/14651858.CD011123.pub2. PMID 29405038.
- ↑ O'Donoghue C, Perez MC, Mullinax JE, Hardman D, Sileno S, Naqvi SM, Kim Y, Gonzalez RJ, Zager JS (2017 թ․ դեկտեմբեր). «Isolated Limb Infusion: A Single-Center Experience with Over 200 Infusions». Annals of Surgical Oncology. 24 (13): 3842–3849. doi:10.1245/s10434-017-6107-9. PMID 29019175.
- ↑ Giles MH, Coventry BJ (2013 թ․ օգոստոս). «Isolated limb infusion chemotherapy for melanoma: an overview of early experience at the Adelaide Melanoma Unit». Cancer Management and Research (English). 5: 243–9. doi:10.2147/cmar.s45746. PMC 3753062. PMID 23990731.
{{cite journal}}: CS1 սպաս․ չճանաչված լեզու (link) CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ Berger M, Richtig G, Kashofer K, Aigelsreiter A, Richtig E (2018 թ․ հունիս). «The window of opportunities for targeted therapy in BRAFwt/NRASwt/KITwt melanoma: biology and clinical implications of fusion proteins and other mutations». Giornale Italiano di Dermatologia e Venereologia: Organo Ufficiale, Societa Italiana di Dermatologia e Sifilografia. 153 (3): 349–360. doi:10.23736/S0392-0488.18.05970-9. PMID 29600692.
- ↑ Broussard L, Howland A, Ryu S, Song K, Norris D, Armstrong CA, Song PI (2018 թ․ սեպտեմբեր). «Melanoma Cell Death Mechanisms». Chonnam Medical Journal (English). 54 (3): 135–142. doi:10.4068/cmj.2018.54.3.135. PMC 6165917. PMID 30288368.
{{cite journal}}: CS1 սպաս․ չճանաչված լեզու (link) - ↑ 107,0 107,1 107,2 107,3 Maverakis E, Cornelius LA, Bowen GM, Phan T, Patel FB, Fitzmaurice S, He Y, Burrall B, Duong C, Kloxin AM, Sultani H, Wilken R, Martinez SR, Patel F (2015 թ․ մայիս). «Metastatic melanoma - a review of current and future treatment options». Acta Dermato-Venereologica. 95 (5): 516–24. doi:10.2340/00015555-2035. PMID 25520039.
- ↑ Kuske M, Westphal D, Wehner R, Schmitz M, Beissert S, Praetorius C, Meier F (2018 թ․ հոկտեմբեր). «Immunomodulatory effects of BRAF and MEK inhibitors: Implications for Melanoma therapy». Pharmacological Research. 136: 151–159. doi:10.1016/j.phrs.2018.08.019. PMID 30145328.
- ↑ 109,0 109,1 109,2 Sanlorenzo M, Vujic I, Posch C, Dajee A, Yen A, Kim S, Ashworth M, Rosenblum MD, Algazi A, Osella-Abate S, Quaglino P, Daud A, Ortiz-Urda S (2014 թ․ հունիս). «Melanoma immunotherapy». Cancer Biology & Therapy. 15 (6): 665–74. doi:10.4161/cbt.28555. PMC 4049781. PMID 24651672.
- ↑ Dranitsaris G, Zhu X, Adunlin G, Vincent MD (2018 թ․ օգոստոս). «Cost effectiveness vs. affordability in the age of immuno-oncology cancer drugs». Expert Review of Pharmacoeconomics & Outcomes Research. 18 (4): 351–357. doi:10.1080/14737167.2018.1467270. PMID 29681201.
- ↑ 111,0 111,1 111,2 111,3 West HJ (2015 թ․ ապրիլ). «JAMA Oncology Patient Page. Immune Checkpoint Inhibitors». JAMA Oncology. 1 (1): 115. doi:10.1001/jamaoncol.2015.0137. PMID 26182315.
- ↑ Buzaid AC (2004 թ․ հոկտեմբեր). «Management of metastatic cutaneous melanoma». Oncology. 18 (11): 1443–50, discussion 1457–9. PMID 15609471.
- ↑ Rosenberg SA, Restifo NP (2015 թ․ ապրիլ). «Adoptive cell transfer as personalized immunotherapy for human cancer». Science. 348 (6230): 62–8. doi:10.1126/science.aaa4967. PMID 25838374.
- ↑ Zang YW, Gu XD, Xiang JB, Chen ZY (2014 թ․ հունիս). «Clinical application of adoptive T cell therapy in solid tumors». Medical Science Monitor. 20: 953–9. doi:10.12659/msm.890496. PMC 4063985. PMID 24912947.
- ↑ 115,0 115,1 Tzellos T, Kyrgidis A, Mocellin S, Chan AW, Pilati P, Apalla Z (2014 թ․ դեկտեմբեր). «Interventions for melanoma in situ, including lentigo maligna». The Cochrane Database of Systematic Reviews (12): CD010308. doi:10.1002/14651858.CD010308.pub2. PMID 25526608.
- ↑ Johnson TM, Headington JT, Baker SR, Lowe L (1997 թ․ նոյեմբեր). «Usefulness of the staged excision for lentigo maligna and lentigo maligna melanoma: the "square" procedure». J. Am. Acad. Dermatol. 37 (5 Pt 1): 758–64. PMID 9366823.
- ↑ Bastiaannet E, Beukema JC, Hoekstra HJ (2005 թ․ փետրվար). «Radiation therapy following lymph node dissection in melanoma patients: treatment, outcome and complications». Cancer Treatment Reviews. 31 (1): 18–26. doi:10.1016/j.ctrv.2004.09.005. PMID 15707701.
- ↑ Boyer (1999). Primary Care Oncology. Ford.
- ↑ Homsi J, Kashani-Sabet M, Messina J, Daud A (2005). «Cutaneous melanoma: prognostic factors» (PDF). Cancer Control. 12 (4): 223–29. doi:10.1177/107327480501200403. PMID 16258493. Արխիվացված է օրիգինալից (PDF) 2008 թ․ փետրվարի 16-ին.
- ↑ «Melanoma Treatment (PDQ®)–Health Professional Version». National Cancer Institute (անգլերեն). 2019 թ․ դեկտեմբերի 13. Վերցված է 2020 թ․ հունվարի 5-ին.
- ↑ Bae JM, Choi YY, Kim DS, Lee JH, Jang HS, Lee JH, Kim H, Oh BH, Roh MR, Nam KA, Chung KY (2015 թ․ հունվար). «Metastatic melanomas of unknown primary show better prognosis than those of known primary: a systematic review and meta-analysis of observational studies». Journal of the American Academy of Dermatology. 72 (1): 59–70. doi:10.1016/j.jaad.2014.09.029. PMID 25440435.
- ↑ «CANCERMondial (GLOBOCAN)». GLOBOCAN. 2010. Արխիվացված օրիգինալից 2012 թ․ փետրվարի 17-ին. Վերցված է 2010 թ․ օգոստոսի 12-ին.
- ↑ Berwick M, Wiggins C (2006). «The current epidemiology of cutaneous malignant melanoma». Front Biosci. 11: 1244–54. doi:10.2741/1877. PMID 16368510.
- ↑ «Cancer in Australia: an overview 2012». AIHW. Արխիվացված է օրիգինալից 2014 թ․ հունիսի 2-ին. Վերցված է 2020 թ․ հունվարի 8-ին.
- ↑ 125,0 125,1 Guy GP, Thomas CC, Thompson T, Watson M, Massetti GM, Richardson LC (2015). «Vital signs: melanoma incidence and mortality trends and projections – United States, 1982–2030». MMWR Morb. Mortal. Wkly. Rep. 64 (21): 591–6. PMC 4584771. PMID 26042651. Արխիվացված օրիգինալից 2017 թ․ մայիսի 31-ին.
- ↑ «CDC – Skin Cancer Statistics». www.cdc.gov. Արխիվացված օրիգինալից 2017 թ․ ապրիլի 10-ին. Վերցված է 2017 թ․ ապրիլի 10-ին.
- ↑ «Melanoma Skin Cancer Statistics». www.cancer.org (անգլերեն). Վերցված է 2020 թ․ հունվարի 8-ին.
- ↑ «Key Statistics for Melanoma Skin Cancer». www.cancer.org. Արխիվացված օրիգինալից 2017 թ․ ապրիլի 10-ին. Վերցված է 2017 թ․ ապրիլի 10-ին.
- ↑ Urteaga O, Pack G (1966). «On the antiquity of melanoma». Cancer. 19 (5): 607–10. doi:10.1002/1097-0142(196605)19:5<607::AID-CNCR2820190502>3.0.CO;2-8. PMID 5326247.
- ↑ Bodenham D (1968). «A study of 650 observed malignant melanomas in the South-West region». Annals of the Royal College of Surgeons of England. 43 (4): 218–39. PMC 2312310. PMID 5698493.
- ↑ Laennec RTH (1806). «Sur les melanoses». Bulletin de la Faculte de Medecine de Paris. 1: 24–26.
- ↑ Norris W (1820 թ․ հոկտեմբեր). «Case of Fungoid Disease». Edinburgh Medical and Surgical Journal. 16 (65): 562–565. PMC 5830209. PMID 30332089.
- ↑ Norris W. Eight cases of Melanosis with pathological and therapeutical remarks on that disease. London: Longman; 1857.
- ↑ Cooper S (1844). The First Lines of the Theory and Practice of Surgery: Including the Principle Operations. S.S. and W. Wood.
- ↑ Merriam-Webster, Merriam-Webster's Collegiate Dictionary, Merriam-Webster, Արխիվացված է օրիգինալից 2020 թ․ հոկտեմբերի 10-ին, Վերցված է 2020 թ․ հունվարի 8-ին.
- ↑ μέλας Արխիվացված 2011-06-05 Wayback Machine, Henry George Liddell, Robert Scott, A Greek-English Lexicon, on Perseus
- ↑ Elsevier, Dorland's Illustrated Medical Dictionary, Elsevier, Արխիվացված է օրիգինալից 2014 թ․ հունվարի 11-ին, Վերցված է 2020 թ․ հունվարի 8-ին.
- ↑ Houghton Mifflin Harcourt, The American Heritage Dictionary of the English Language, Houghton Mifflin Harcourt.
- ↑ «Drugs in Clinical Development for Melanoma». Pharmaceutical Medicine. 26 (3): 171–83. 2012 թ․ դեկտեմբերի 23. doi:10.1007/BF03262391. Արխիվացված է օրիգինալից 2013 թ․ հունվարի 1-ին. Վերցված է 2014 թ․ մայիսի 9-ին.
- ↑ Sotomayor M, Yu H, Antonia S, Sotomayor E, Pardoll D (2002). «Advances in gene therapy for malignant melanoma». Cancer Control. 9 (1): 39–48. doi:10.1177/107327480200900106. PMID 11907465.
- ↑ Dudley ME, Yang JC, Sherry R, և այլք: (2008 թ․ նոյեմբեր). «Adoptive cell therapy for patients with metastatic melanoma: evaluation of intensive myeloablative chemoradiation preparative regimens». J. Clin. Oncol. 26 (32): 5233–39. doi:10.1200/JCO.2008.16.5449. PMC 2652090. PMID 18809613. Արխիվացված օրիգինալից 2015 թ․ փետրվարի 10-ին.
- ↑ Besser MJ, Shapira-Frommer R, Treves AJ, և այլք: (2010 թ․ մայիս). «Clinical responses in a phase II study using adoptive transfer of short-term cultured tumor infiltration lymphocytes in metastatic melanoma patients». Clin. Cancer Res. 16 (9): 2646–55. doi:10.1158/1078-0432.CCR-10-0041. PMID 20406835.
- ↑ «New Method of Gene Therapy Alters Immune Cells for Treatment of Advanced Melanoma; Technique May Also Apply to Other Common Cancers». 2015 թ․ դեկտեմբերի 30. Արխիվացված օրիգինալից 2006 թ․ սեպտեմբերի 28-ին.
- ↑ «Immune System Taught To Fight Melanoma». CBSNews. 2009 թ․ մայիսի 30. Արխիվացված օրիգինալից 2010 թ․ հոկտեմբերի 29-ին.
- ↑ Schwartzentruber DJ, Lawson DH, Richards JM, Conry RM, Miller DM, Treisman J, Gailani F, Riley L, Conlon K, Pockaj B, Kendra KL, White RL, Gonzalez R, Kuzel TM, Curti B, Leming PD, Whitman ED, Balkissoon J, Reintgen DS, Kaufman H, Marincola FM, Merino MJ, Rosenberg SA, Choyke P, Vena D, Hwu P (2011 թ․ հունիս). «gp100 peptide vaccine and interleukin-2 in patients with advanced melanoma». The New England Journal of Medicine. 364 (22): 2119–27. doi:10.1056/NEJMoa1012863. PMC 3517182. PMID 21631324.
- ↑ Harmon A (2010 թ․ փետրվարի 21). «A Roller Coaster Chase for a Cure». The New York Times. Արխիվացված օրիգինալից 2017 թ․ փետրվարի 10-ին.
- ↑ 147,0 147,1 Andrew Pollack (2011 թ․ հունիսի 5). «Drugs Show Promise Slowing Advanced Melanoma». New York Times. Արխիվացված օրիգինալից 2017 թ․ հունվարի 31-ին.
- ↑ Chapman PB, Hauschild A, Robert C, Haanen JB, Ascierto P, Larkin J, Dummer R, Garbe C, Testori A, Maio M, Hogg D, Lorigan P, Lebbe C, Jouary T, Schadendorf D, Ribas A, O'Day SJ, Sosman JA, Kirkwood JM, Eggermont AM, Dreno B, Nolop K, Li J, Nelson B, Hou J, Lee RJ, Flaherty KT, McArthur GA, BRIM-3 Study Group (2011 թ․ հունիսի 30). «Improved Survival with Vemurafenib in Melanoma with BRAF V600E Mutation». New England Journal of Medicine. 364 (26): 2507–16. doi:10.1056/NEJMoa1103782. PMC 3549296. PMID 21639808.
- ↑ «GSK melanoma drugs add to tally of U.S. drug approvals». Reuters. 2013 թ․ մայիսի 30. Արխիվացված օրիգինալից 2015 թ․ սեպտեմբերի 24-ին.
- ↑ «Combination of dabrafenib and trametinib delays development of treatment resistance in MM patients». News Medical. 2012 թ․ հոկտեմբերի 1. Արխիվացված օրիգինալից 2013 թ․ մայիսի 14-ին.
- ↑ Flaherty KT, Infante JR, Daud A, Gonzalez R, Kefford RF, Sosman J, Hamid O, Schuchter L, Cebon J, Ibrahim N, Kudchadkar R, Burris HA 3rd, Falchook G, Algazi A, Lewis K, Long GV, Puzanov I, Lebowitz P, Singh A, Little S, Sun P, Allred A, Ouellet D, Kim KB, Patel K, Weber J (2012 թ․ նոյեմբերի 1). «Combined BRAF and MEK Inhibition in Melanoma with BRAF V600 Mutations». New England Journal of Medicine. 367 (18): 1694–1703. doi:10.1056/NEJMoa1210093. PMC 3549295. PMID 23020132.
- ↑ «Dabrafenib/Trametinib Combination Approved for Advanced Melanoma». OncLive. 2014 թ․ հունվարի 9. Արխիվացված է օրիգինալից 2014 թ․ հունվարի 25-ին. Վերցված է 2020 թ․ հունվարի 8-ին.
- ↑ «Counteracting Drug Resistance in Melanoma». 2015. Արխիվացված օրիգինալից 2015 թ․ փետրվարի 4-ին.
- ↑ «Bristol drug cuts death risk in advanced melanoma». Reuters. 2010 թ․ հունիսի 5. Արխիվացված օրիգինալից 2010 թ․ նոյեմբերի 9-ին.
- ↑ «The Risk For Bristol». Forbes. Արխիվացված է օրիգինալից 2011 թ․ մարտի 15-ին.
- ↑ «Phase 3 clinical study: Ipilimumab boosts, sustains immune system responses against melanoma tumors». News-medical.net. 2010 թ․ հունիսի 9. Արխիվացված օրիգինալից 2012 թ․ հոկտեմբերի 19-ին. Վերցված է 2012 թ․ օգոստոսի 13-ին.
- ↑ Jefferson E (2011 թ․ մարտի 25). «FDA approves new treatment for a type of late-stage skin cancer» (Press release). U.S. Food and Drug Administration (FDA). Արխիվացված օրիգինալից 2011 թ․ մարտի 27-ին. Վերցված է 2011 թ․ մարտի 25-ին.
- ↑ Pollack, Andrew (2011 թ․ մարտի 25). «Approval for Drug That Treats Melanoma». The New York Times. Արխիվացված օրիգինալից 2011 թ․ ապրիլի 1-ին. Վերցված է 2011 թ․ մարտի 27-ին.
- ↑ Drugs.com: Yervoy Արխիվացված 2011-08-09 Wayback Machine
- ↑ Robert C, Thomas L, Bondarenko I, և այլք: (2011 թ․ հունիս). «Ipilimumab plus dacarbazine for previously untreated metastatic melanoma». N. Engl. J. Med. 364 (26): 2517–26. doi:10.1056/NEJMoa1104621. PMID 21639810.
- ↑ Voit C, Van Akkooi AC, Schäfer-Hesterberg G, և այլք: (2010 թ․ փետրվար). «Ultrasound morphology criteria predict metastatic disease of the sentinel nodes in patients with melanoma». J. Clin. Oncol. 28 (5): 847–52. doi:10.1200/JCO.2009.25.7428. PMID 20065175. Արխիվացված է օրիգինալից 2020 թ․ մարտի 16-ին. Վերցված է 2020 թ․ հունվարի 8-ին.
- ↑ Chai, Christy Y.; Zager, Jonathan S.; Szabunio, Margaret M.; Marzban, Suroosh S.; Chau, Alec; Rossi, Robert M.; Sondak, Vernon K. (2011 թ․ դեկտեմբերի 23). «Preoperative Ultrasound is Not Useful for Identifying Nodal Metastasis in Melanoma Patients Undergoing Sentinel Node Biopsy: Preoperative Ultrasound in Clinically Node-Negative Melanoma». Annals of Surgical Oncology. 19 (4): 1100–1106. doi:10.1245/s10434-011-2172-7. ISSN 1068-9265.
- ↑ «malignant-melanoma.org». Արխիվացված է օրիգինալից 2011 թ․ հոկտեմբերի 14-ին.
- ↑ Forbes NE, Abdelbary H, Lupien M, Bell JC, Diallo JS (2013 թ․ սեպտեմբեր). «Exploiting tumor epigenetics to improve oncolytic virotherapy». Frontiers in Genetics. 4: 184. doi:10.3389/fgene.2013.00184. PMC 3778850. PMID 24062768.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ Andtbacka RH, Kaufman HL, Collichio F, Amatruda T, Senzer N, Chesney J, Delman KA, Spitler LE, Puzanov I, Agarwala SS, Milhem M, Cranmer L, Curti B, Lewis K, Ross M, Guthrie T, Linette GP, Daniels GA, Harrington K, Middleton MR, Miller WH, Zager JS, Ye Y, Yao B, Li A, Doleman S, VanderWalde A, Gansert J, Coffin RS (2015 թ․ սեպտեմբեր). «Talimogene Laherparepvec Improves Durable Response Rate in Patients With Advanced Melanoma». Journal of Clinical Oncology. 33 (25): 2780–8. doi:10.1200/JCO.2014.58.3377. PMID 26014293.
