Բրոնխիալ ասթմա
| Բրոնխիալ ասթմա | |
|---|---|
 | |
| Տեսակ | հիվանդության կարգ |
| Հիվանդության ախտանշաններ | հազ, կրծքավանդակի ցավ, շնչառության պակաս |
| Բժշկական մասնագիտություն | թոքաբանություն |
| Հայտնաբերող | հիմնված է ախտանիշների վրա, թերապևտիկ արձագանքից և սպիրոմետրիայից[1] |
| Բուժում | խուսափում խթանիչներից, վիրուսային կորտիկոստերոիդներից, սալբուտամոլից[2][3] |
| Հաճախություն | 358 միլլիոն (2015)[4] |
| Մահացություն | 397.100 (2015)[5] |
Բրոնխային հեղձուկ կամ բրոնխիալ ասթմա (հուն․՝ ἆσθμα - «ծանր շնչառություն, խեղդում»[6]), քրոնիկական կրկնվող վարակային կամ ոչ վարակային բնույթի հիվանդություն, որի պարտադիր կլինիկական նշանը շնչահեղձության նոպան է։ Ասթման շնչառական ուղիների բորբոքային հիվանդություն է[7]։ Այն բնութագրվում է բրոնխների դարձելի օբստրուկցիայի (նեղացման) կրկնվող ախտանիշներով և բրոնխիալ սպազմով[8]։ Ախտանիշներն են հազը, կրծքավանդակի ցավը և շնչառության խանգարումը[9]։ Այս ախտանիշները կարող են կրկնվել ամեն օր կամ շաբաթական մի քանի անգամ[7]։ Կախված անձից, դրանք կարող են կրկնվել գիշերը կամ որոշ վարժություններից հետո[7]։ Ասթման կարող է պայմանավորված լինել գենետիկորեն կամ շրջակա միջավայրի գործոններից[10]։ Բնապահպանական գործոնները ներառում են օդի աղտոտումը և ալերգենները[7]։ Այլ գործոնների մեջ ընդգրկվում են դեղամիջոցները, ինչպիսիք են ասպիրինը և β-բլոկերները[7]։ Ախտորոշումը սովորաբար հիմնված է ախտանիշների տեսակներից, բուժման տևողությունից և սպիրոմետրիայից[1]։ Ասթման դասակարգվում է ըստ, ախտանիշների հաճախականության, առաջին վայրկյանում ուժեղացված արտաշնչման ծավալի (FEV1) և գագաթնային արտաշնչման հոսքի կարգի[11]։ Այն կարող է դասակարգվել նաև ատոպիկ և ոչ ատոպիկ, որտեղ ատոպիկը վերաբերում է I-ին տիպի գերզգայունության ռեակցիային[12][13]։
Ասթման բուժում չունի[7]։ Ախտանիշները կարող են կանխել խուսափելով խթանիչներից, ինչպիսիք են ալերգենները և գրգռիչները, վարակային կորտիկոստերոիդների օգտագործումը[2][14]։ Երկարատև ազդեցության β-ագոնիստները (LABA) կամ հակալեյկոտրիեն ագենտները կարող են օգտագործել որպես վարակիչ կորտիկոստերոիդների հավելումներ, եթե ասթմայի ախտանիշները մնան անվերահսկելի[15][16]։ Բուժման վատթարացման դեպքում օգտագործում են սովորաբար β-2 ագոնիստներից սալբուտամոլը և կորտիկոստերոիդները հաբերի տեսքով[3]։ Շատ ծանր դեպքերի ժամանակ կարող են օգտագործել ներերակային կորտիկոստերոիդներ, մագնեզիումի սուլֆատ և հոսպիտալացնել[17]։
2015 թվականին ամբողջ աշխարհում 358 միլիոն մարդ տառապել է ասթմայով, մինչդեռ 1990 թվականին 183 միլիոն մարդ[4][18]։ 2015 թվականին այն դարձել է մոտավորապես 379,100 մարդու մահվան պատճառ[5], որոնց մեծամասնությունը տեղի է ունեցել զարգացող երկրներում[7]։ Ասթման հաճախ սկսվում է մանկությունից[7]։ Ասթմայի տեմպերը զգալիորեն աճել են 1960-ական թվականներից[19]։ Ասթման ավելի վաղ ճանաչվել է Հին Եգիպտոսում[20]։
Կլինիկական պատկեր
[խմբագրել | խմբագրել կոդը]Ասթման բնութագրվում է ծանր շնչառությամբ, կրծքավանդակի շրջանում ցավերով և շնչառության խանգարումով[21]։ Բրոնխային ասթմայի հիմնական սիմպտոմները համարվում են շնչահեղձությունը, սուլող խզզոցը։ Զգալի նշանակություն ունի սիմպտոմների ի հայտ գալը ալերգենի հետ շփումից հետո, սիմպտոմների սեզոնային փոփոխականությունը և բրոնխային ասթմա կամ այլ ատոպիկ հիվանդություններ ունեցող ազգականները։ Ռինիտի հետ համեմատելիս, ասթմայի սիմպտոմները կարող են ի հայտ գալ միայն տարվա որոշակի եղանակի ժամանակ, կամ լինել անընդհատ՝ սեզոնային վատթարացումներով։ Նշված սիմպտոմները կարող են նաև զարգանալ ոչ սպեցիֆիկ գրգռիչների (ծուխ, գազ, կտրուկ հոտեր) կամ ֆիզիկական ծանրաբեռնվածությունից հետո, կարող է սրվել գիշերային ժամերին և փոքրանալ բազիսային թերապիայից հետո[22]։ Հիվանդների մոտ նոպաների միջև կարող է չդիտարկվել հիվանդության նշաններ։ Միջնոպային ընթացքում հիվանդների մոտ ավելի հաճախ արտահայտվում է սուլող խզզոցով ասկուլտացիայի ժամանակ, որն ապացուցում է մնացորդային բրոնխային օբստրուկցիայի առկայության մասին։ Երբեմն (և երբեմն միաժամանակյա բրոնխային օբստրուկցիայի արտահայտումով) սուլող խզզոցները կարող են բացակայել կամ կարող են հայտնաբերվել միայն ուժեղացված արտաշնչման ժամանակ[22]։
Հատուկ կլինիկական ձև է համարվում հազային ձևով ասթման, որի ժամանակ հիվանդության արտահայտման ձևը հանդիսանում է հազը։ Այս ձևը առավել շատ տարածված է երեխաների մոտ, առավել արտահայտված սիմպտոմները սովորաբար դիտվում է գիշերը, իսկ ցերեկը սիմպտոմները բացակայում են։ Ախտորոշման ժամանակ կարևոր է շնչառական ցուցանիշների ֆունկցիայի կամ բրոնխային գերակտիվության փոփոխականության ուսումնասիրումը, ինչպես նաև էոզինոֆիլային խորխը։ Ասթմայի հազային ձևը պետք է տարբերել էոզինոֆիլային բրոնխիտից, որի ժամանակ նկատվում է հազ և էոզինոֆիլային խորխ, սակայն շնչառական ֆունկցիայի ցուցանիշները և բրոնխային ռեակտիվությունը մնում է նորմայում[22]։
Ֆիզիկական լարվածության բրոնխիալ ասթմայի ժամանակ, որոշ հիվանդների մոտ միակ խթանիչ գործոնը համարվում է ֆիզիկական ակտիվությունը։ Նոպան զարգանում է սովորաբար ֆիզիկական ծանրաբեռնվածությունը դադարեցնելուց 5-10 րոպե հետո և հազվադեպ՝ ծանրաբեռնվածության ընթացքում։ Հիվանդները հաճախ նշում են երկարատև հազ, որը ինքնըստինքյան անցնում է 30-45 րոպեի ընթացքում։ Նոպաները հաճախ հրահրվում են վազքի ժամանակ, նշանակություն ունի նաև խոր սառը օդի ներշնչումը։ Բրոնխային ասթմային ի նպաստ ախտորոշման կողմից խոսվում է նոպայի դադարումը β2- ագոնիստով ինգալացիա անելուց հետո կամ սիմպտոմների կանխարգելումը β2- ագոնիստով՝ մինչև նոպայի սկսվելը։ Ախտորոշման հիմնական ձևը 8 րոպեանոց վազքն է[22]։
Բորբոքումը կարող է սկսվել բրոնխներում և հաճախ բարդանալ[23]։ Սրացման ժամանակ կարող է բարձրանալ արյան սպիտակ գնդիկների (լեյկոցիտների) մակարդակը՝ էոզինոֆիլների հաշվին[24]։ Սովորաբար ախտանիշները սրանում են գիշերը և վաղ առավոտյան կամ որոշ վարժություններից հետո, սառը օդից[25]։ Ասթմայով հիվանդները հազվադեպ են ախտանիշներ զգում, սովորաբար պատասխանում են տատանվելով, իսկ այլ մարդիկ կարող են նշել անհանգստացնող ախտանիշներ[26]։ Բրոնխային հեղձուկի առաջացման և ընթացքի վրա ազդում են նաև կլիմայական գործոնները։ Հիվանդությունը հաճախ սրվում է գարնանը և աշնանը, հիվանդների ինքնազգացողությունը վատանում է հիմնականում քամու, ջերմաստիճանի և մթնոլորտային ճնշման կտրուկ փոփոխություններից, օդի բարձր խոնավությունից։ Բացի այդ, վերջինս նպաստում է քրոնիկական բրոնխային և թոքային վարակների սրացմանը, որն իր հերթին ծանրացնում է բրոնխային հեղձուկի ընթացքը։ Հիվանդությունը հիմնականում արտահայտվում է շնչարգելության նոպայով։ Որպես կանոն այն սկսվում է հանկարծակի, հաճախ գիշերը։ Հիվանդն զգում է օդի անբավարարություն, դժվարանում է շնչառությունը, արտաշնչումն ուղեկցվում է ուժեղ սուլող խզզոցներով։ Այնուհետև կարող է հազ սկսվել։ Շնչառության հեշտացման համար հիվանդն ընդունում է հարկադրական դիրք, կանգնում կամ նստում է, ձեռքերով հենվելով մահճակալի, աթոռի եզրերին՝ լարելով կրծքի մկանները։ Նոպայի վերջում (մի քանի րոպեից մի քանի ժամ, երբեմն օրեր) շնչառությունը կարգավորվում է, լինում է խորխարտադրություն։ Երկարատև կամ հաճախակի (օրվա ընթացքում՝ կարճ ընդմիջումներով) նոպաներն անվանում են հեղձուկային վիճակ։ Ոչ հաճախակի նոպաները թոքերում փոփոխություններ չեն առաջացնում։ Հիվանդության առաջացմանը և նոպաների արագացմանը զուգընթաց կարող են ի հայտ գալ թոքափքանք (էնֆիզեմա), սրտի գործունեության խանգարում։ Շնչարգելություն կարող է առաջանալ ոչ միայն բրոնխային հեղձուկի, այլև առանձին հիվանդությունների հետևանքով, ուստի հիվանդին զննելիս բժիշկը հիմնականում պարզում է շնչարգելության բնույթը և առաջացման պատճառները։
Համակցված պայմաններ
[խմբագրել | խմբագրել կոդը]Ասթմայի հետ զուգահեռ կարող են հանդիպել այլ հիվանդություններ, ինչպես օրինակ գաստրոէզոֆագեալ ռեֆլյացիոն հիվանդությունը (GERD), ռինուսինուսիտ և քնի խանգարում[27]։ Հոգեբանական խանգարումները առավել տարածված են[28], հանգստության խանգարումներ լինում է հիվանդների 16-52%-ի մոտ և տրամադրության խանգարումներ՝ 14-41%-ի մոտ[29]։ Այնուամենայնիվ դեռևս հայտնի չէ, թե արդյոք հոգեբանական խնդիրները կարող են ասթմայի առաջացման պատճառ հանդիսանալ[30]։ Բարդություններով դրսևորվող ասթմայով հիվանդները ռադիոկոնստրակտային ռեակցիաների մեծ ռիսկի են ենթարկվում[31]։
Պատճառներ
[խմբագրել | խմբագրել կոդը]Ասթմայի պատճառը գենետիկական փոխազդեցությունների և շրջակա միջավայրի համադրությունն է[10]։ Այս գործոններն ազդում են ինչպես հիվանդության բարդացման, այնպես էլ դրա բուժման վրա[32]։ Վերջին շրջանում ասթմայի աճող տեմպերը պայմանավորված են էպիգենետիկայով (բացառությամբ ԴՆԹ-ի հաջորդականության հետ կապված) և փոփոխվող կենսապայմաններով[33]։ Մինչև 12 տարեկան կարող է առաջանալ գենետիկ գործոնների, իսկ 12 տարեկանից հետո հավանական է շրջակա միջավայրի ազդեցության հետևանքով[34]։
Շրջակա միջավայր
[խմբագրել | խմբագրել կոդը]Շրջակա միջավայրի բազմաթիվ գործոններ կապված են ասթմայի զարգացման և բարդացման հետ, ներառյալ ալերգենները, օդի աղտոտվածությունը, շրջակա միջավայրի քիմիական նյութերը[35]։ Հղիության ընթացքում և ծննդաբերությունից հետո ծխելը կարող է ասթմայի առաջացման ռիսկի հանգեցնել[36]։ Օդի աղտոտվածությունը կարող է լինել երթևեկության հետևանքով առաջացած ծուխը կամ օզոնի բարձր մակարդակը, որը նույնպես կարող է ասթմայի առաջացման և բարդացման պատճառ հանդիսանալ[37][38]։ Միացյալ նահանգներում երեխաների մոտ հանդիպող դեպքերի մեծամասնությունը օդի աղտոտվածության հետևանք է[39]։ Օրգանական միացությունների անկայուն վիճակը օրգանզիմում կարող է լինել ասթմայի համար խթանիչ, օրինակ ֆորմալդեհիդի բարձր քանակը ունի դրական ազդեցություն ասթմայի առաջացման համար[40]։ Բացի այդ, ֆտալատների PVC որոշ տեսակներ երեխաների և մեծահասակների մոտ կարող են կապվել ասթմայի հետ[41][42]։ Թեև թունաքիմիկատների ազդեցությունը մեծ է ասթմայի բարդացման ժամանակ, սակայն պարզ չէ, արդյոք դա է ասթմայի առաջացման հիմնական պատճառը[43][44]։ Կապ կա ացետոմինոֆինի (պարացետամոլ) օգտագործման և ասթմայի միջև։ Այնուամենայնիվ ապացույցների մեծամասնությունը չի նպաստում դրա դերակատարմանը[45]։ 2014 թվականի ուսումնասիրությունների արդյունքում պարզվել է, որ դրա առաջացման պատճառ կարող է հանդիսանալ նաև շնչուղիների վարակը[46]։ Հղիության ընթացքում հոգեբանական սթրեսների առաջացումը ևս կարող է պատճառ հանդիսանալ հիվանդության զարգացման համար[47][48]։ Ասթման կապված է նաև փակ ալերգենների հետ[49]։ Ընդհանուր առմամբ փակ ալերգեններն իրենց մեջ ներառում են փոշու հատիկները, ծխախոտը, կենդանիների մազերը, թռչունների փետուրները և բորբոսը[50][51]։ Փոշու քանակը նվազեցնելու ջանքերը համարվում են անարդյունավետ գերզգայուն սուբյեկտների համար[52][53]։ Որոշ շնչառական վիրուսային վարակներ, ինչպիսին է օրինակ շնչառական սինցիտիալ վիրուսը և ռենովիրուսը կարող են մեծացնել ասթմայի զարգացման ռիսկը, երբ վարակվում են փոքր երեխաները[54]։ Սակայն որոշ վիրուսներ կարող են նվազեցնել առաջացման ռիսկը[6]։
Հիգիենայի վարկած
[խմբագրել | խմբագրել կոդը]Հիգիենայի վարկածի միջոցով բացատրվում է ասթմայի աճող տեմպերը ամբողջ աշխարհում, որպես մանկական շրջանում ոչ պաթոգեն բակտերիաների և վիրուսների անմիջական ազդեցության արդյունք[55][56]։ Միկրոօրգանիզմների և բակտերիաների քանակի քչացումը պայմանավորված է ժամանակակից հասարակությունում մաքրության բարձրացման հետ։ Երեխայի զարգացման վաղ շրջանում բակտերիալ էնդոտոքսին ազդեցությունը կարող է կանխել ասթմայի զարգացումը[57], սակայն ավելի մեծ տարիքում հայտնաբերումը կարող է առաջ բերել բրոնխոկոնստրուկցիա[58]։ Վաղ շրջանում հակաբիոտիկների օգտագործումը կարող է ասթմայի առաջացման պատճառ դառնալ[59]։ Բացի այդ, կեսարյան հատման միջոցով բակտերիաների փոխանցումը նորածնին մեծացնում է հիվանդության ռիսկը (20-80% հավանականություն)[60][61]։ Ասթմայի և հարստության միջև գոյություն ունի կապ, քանի որ ոչ հարուստ մարդիկ հաճախ ավելի մեծ ռիսկի են ենթարկվում[62]։
Գենետիկա
[խմբագրել | խմբագրել կոդը]Ընտանեկան պատմությունը ասթմայի առաջացման ռիսկի գործոն է, որը կապված է բազմաթիվ գեների հետ[63]։ Եթե երկվորյակներից մեկը տառապում է հիվանդությամբ, մյուսի մոտ հիվանդության հավանակնությունը մոտ 25% է[63]։ 2005 թվականի վերջին, 25 գեներ ասոցացվել են ասթմայի հետ, վեց և ավելի առանձին պոպուլյացիաներում, ներառյալ GSTM1, IL10, CTLA-4, SPINK5, LTC4S, IL4R և ADAM33 ուրիշների մեջ[64]։ Այս գեներից շատերը կապված են իմունային համակարգի կամ բորբոքային մոդուլացման հետ։ Նույնիսկ գիտնականների կողմից հաստատված գեների ցանկում արդյունքները չեն համապատասխանում փորձակրված բոլոր բնակչության վրա[64]։ 2006 թվականին գենետիկ ասոցացիայի ուսումնասիրության ընթացքում ավելի քան 100 գեն կապել են ասթմայի գենի հետ[64][65]։
| Էնդոտոքսինի մակարդակը | CC գենոտիպ | TT գենտիպ |
|---|---|---|
| Բարձր ազդեցություն | Ցածր ռիսկ | Բարձր ռիսկ |
| Ցածր ազդեցություն | Բարձր ռիսկ | Ցածր ռիսկ |
Որոշ գենետիկական տարբերակներ էկոլոգիական ազդեցությունների հետ համատեղելու դեպքում կարող են առաջացնել ասթմա[10]։ Օրինակ CD14 շրջանում հատուկ նուկլեոտիդային պոլիմորֆիզմ է և բացահայտում է էնդոտոքսինի (բակտերիալ արտադրանք) ազդեցությունը։ Էնդոտոքսինի ազդեցությունը կարող է առաջանալ շրջակա միջավայրի բազմաթիվ աղբյուրներից, ներառյալ ծխախոտի ծխից, շներից և ֆերմերային տնտեսություններից։ Ասթմայի ռիսկը որոշվում է մարդու գենետիկայից կախված և էնդոտոքսինի մակարդակի ազդեցությունից[66]։
Բժշկական պայմաններ
[խմբագրել | խմբագրել կոդը]Աուտոպիկ էկզեման, ալերգիկ ռինիտները և ասթման կոչվում են ատոպիա[67]։ Ասթմայի զարգացման ամենաուժեղ ռիսկային գործոնը ատոպիկ հիվանդության պատմությունն է, ովքեր ունեն էկզեմա կամ ջերմություն, նրանց վրա ասթման ավելի մեծ տոկոսով է ազդում[68]։ Հայտնաբերվել է ասթմայի փոխկապակցվածության դեպքեր՝ էոզինոֆիլային գրանուլեմատոզ պոլիանգիտի (նախկինում հայտնի որպես Չարգ Ստրաուսի համախտանիշ) հետ՝ աուտոիմուն հիվանդություն և վասկուլիտ[69]։ Անզգայացման որոշակի տեսակների դեպքում ևս կարող են անհատները ունենալ ասթմայի ախտանիշներ[67]։
Վերջին տարիներին աճել է այն ռիսկը, որ գիրությունը հանգեցնում է ասթմայի առաջացմանը[70][71]։ Մի շարք գործոններ, ներառյալ ճարպակալումը, կարող են դեր խաղալ շնչառական ֆունկցիայի նվազման և ծայրամասային հյուսվածքներում բորբոքային գործընթացների առաջացման համար[72]։
β-բլոկերային դեղամիջոցները, ինչպիսին է պրոպրանոլոլը, կարող է ասթմա առաջացնել նրանց մոտ, ովքեր օգտագործում են այդ դեղամիջոցները[73]։ Կարդիոսելեկտիվ β-բլոկերները չափավոր օգտագործելիս ապահով են որոշ հիվանդությունների դեպքում[74][75]։ Այլ դեղամիջոցներ կարող են առաջացնել ասթմատիկ խնդիրներ, օրինակ, անգիտենսին վերափոխող ֆերմենտային ինհիբիտորները, ասպիրինը և ոչ ստերոիդային հակաբորբոքային դեղամիջոցները[76]։ Հղիության ժամանակ այդպիսի դեղորայքների օգտագործումը (պրոտոնապոմպային ինհիբիտոր և H2 բլոկերներ) երեխայի մոտ կարող են հանգեցնել ասթմայի առաջացման խնդրի[77]։
Սրացում
[խմբագրել | խմբագրել կոդը]Ֆիզիկապես առողջ մարդկանց մոտ նույնպես կարող է որոշ ժամանակ անց նույնպես հանկարծակի առաջանալ սուր ասթմա։ Տարբեր մարդիկ նշված գործոններին արձագանքում են տարբեր կերպ[78]։ Որոշ մարդկանց մոտ որոշակի խթանիչներ կարող են առաջացնել ասթմայի սրացում[78]։ Հիմնական գործոնները, որոնք կարող են առաջացնել ասթմայի սրացում, դրանք են փոշու հատիկները, կենդանիների մազածածկույթը, ալերգենները և բորբոսը[78][79]։ Կանանց և երեխաների շրջանում օծանելիքի օգտագործումը ևս կարող է ասթմայի սրացման պատճառ լինել։ Վերին շնչառական ուղիների վիրուսային և բակտերիալ վարակները կարող են վատթարացնել հիվանդի վիճակը[78]։ Հոգեբանական սթրեսը կարող է վատթարացնել ախտանիշները, քանի որ այն փոխում է իմունային համակարգը՝ նպաստելով ալերգիայի և գրգռվածության առաջացմանը[80]։
Խթանիչ գործոններ (տրիգեր)
[խմբագրել | խմբագրել կոդը]
Տրիգերներ, այսինքն գործոններ, որոնք առաջացնում են շնչահեղձության նոպաներ և հիվանդության սրացում, էկզոգեն բրոնխային ասթմայի համար հանդիսանում են ալերգենները, իսկ ասպիրինային բրոնխային ասթմայի համար՝ ոչ ստերոիդային հակաբորբոքային դեղամիջոցները, ինչպես նաև ցուրտը, կտրուկ հոտերը, ֆիզիկական լարվածությունը, քիմիական ազդակները։
Ալերգենների մեծամասնությունը պարունակվում են օդում։ Դա ծաղիկների ծաղկափոշին է, միկրոսկոպիկ սնկերը, տնային և գրադարանային փոշին, շների, կատուների մազը և այլ տնային կենդանիներ։ Ռեակցիայի աստիճանը ալերգենի նկատմամբ կախված է նրա կոնցենտրացիայից[81]։ Որոշ հետազոտություններում ցույց է տրված, որ տզի փոխազդեցությունը ալերգենների, տնային փոշու, կատվի և շան մազի, Aspergillus սնկի տեսակի հետ փոխազդեցությունը առաջացնում է գերզգայունություն մինչև 3 տարեկան երեխաների մոտ։ Ալերգենի շփման և գերզգայունության միջև կապը կախված է ալերգենի տեսակից, չափաբաժնից, շփման տևողությունից, երեխայի տարիքից, հնարավոր է նաև գենետիկական նախատրամադրվածությունից[22]։
Ոչ ստերոիդային հակաբորբոքային պրեպարատների ընդունումը որոշ հիվանդների մոտ առաջացնում է շնչահեղձություն։ Եթե ասպիրինի անտանելիությունը համընկնում է սինուսիտի սրացման և քթի պոլիպոզի հետ, այդ դեպքում խոսվում է ասպիրինային ասթմայի մասին։ Այդ հիվանդների մոտ կարելի է հետևել եղնջացանին, Կվինկեի այտուցին, սննդային անտանելիություն, բայց հատուկ հակամարմինների փնտրտուքները անարդյունավետ էին[81]։
Պաթոֆիզիոլոգիա
[խմբագրել | խմբագրել կոդը]Ասթման օդատար ուղիների (հատկապես բրոնխների և բրոնխիոլների) քրոնիկական բորբոքում է, ինչը հետագայում աճում է տարածվելով մինչև հարթ մկաններ։ Այս գործոնը հանգեցնում է օդատար ուղիների նեղացմանը և ի հայտ է գալիս ծանր շնչառություն։ Նեղացումը սովորաբար դարձելի է կամ առանց բուժման։ Երբեմն օդատար ուղիները ենթարկվում են փոփոխության։ Քրոնիկական բորբոքման ժամանակ օդատար ուղիների հարթ մկանները, ինչպես նաև լորձաթաղանթները կարող են չափերով մեծանալ։ Այլ ներառված բջիջներից են T լիմֆոցիտները, մակրոֆագերը, նեյտրոֆիլային գրանուլոցիտները։ Կարող է լինել նաև իմունային համակարգի բաղադրիչների ներգրավածություն՝ ցիտոկիններ, քիմոկիններ, հիստամին, լեյկոտիեններ և այլն։
-
Պատկերի Ա հատվածը ցույց է տալիս մարմնում թոքերի և շնչուղիների տեղակայումը։ Բ հատվածը ցույց է տալիս չախտահարված շնչուղու լայնակի հատույթը։ Գ հատվածը ցույց է տալիս շնչուղու լայնակի հատույթն ասթմայի ախտանիշների ժամանակ։
-
Բրոնխիոլի կառուցվածքը մանրադիտակով, բջջային մետապլազմա և էպիթելային հյուսվածքի խտացում
-
Ասթմայի դիագրամ
Ախտորոշում
[խմբագրել | խմբագրել կոդը]Թեև ասթման շատ է ուսումնասիրվում, այնուամենայնիվ չկա մեկ համընդհանուր համաձայնեցված որոշում։ Դրա գլոբալ սահմանումը հետևյալն է․ «քրոնիկ բորբոքային խանգարում, որտեղ մեծ դեր են խաղում շատ բջիջներ ու բջջային տարրեր։ Քրոնիկ բորբոքումն ուղեկցվում է հիպեր պատասխանի հետ, որը հանգեցնում է շնչառության կրճատման, կրծքավանդակի ցավերի, որոնք կրկնվում են գիշերները կամ վաղ առավոտյան։ Այս երևույթները սովորաբար կապված են լինում թոքերի մեջ օդի հոսքի խանգարմամբ։
Ներկայումս ախտորոշման համար չկա որևէ հստակ սահմանում, որը հիմնված լինի ախտանիշների կամ թերապիայի հիման վրա։ Ասթմայի ախտորոշման նշաններ կարող է լինել հազը, շնչառության դժվարացումը և այն, որ այդ նշանները հատկապես սրվում են վարժությունների, վիրուսային վարակների, ալերգենների կամ օդի ախտոտվածության հետևանքով[82]։ Մինչև վեց տարեկան երեխաների շրջանում ախտորոշումն ավելի բարդ է, քանի որ նրանք չափազանց երիտասարդ են սպիրոմետրիայի համար[83]։
Սպիրոմետրիա
[խմբագրել | խմբագրել կոդը]Սպիրոմետրիան խորհուրդ է տրվում օգտագործել հիվանդության ախտորոշման և կառավարման համար[84][85]։ Ինչպես սալբուտամոլի, այնպես էլ բրոնխալայնիչի օգտագործումը նպաստում է ախտորոշմանը։ Այնուամենայնիվ այն կարող է նորմալ լինել նրանց մոտ, ովքեր ունեն ասթմայի թեթև ձևեր։ Քանի որ ասթմա ունեցողների մոտ կոֆեինը բրոնխալայնիչ ազդեցություն ունի, կոֆեինի օգտագործումը կարող է խանգարել արդյունքներին[86]։ Հարկավոր է սպիրոմետրիա իրականացնել յուրաքանչյուր մեկ տարին կամ երկու տարին մեկ անգամ, հետևելու համար, որքանով է մարդը պաշտպանված ասթմայից[87]։
Մյուսներ
[խմբագրել | խմբագրել կոդը]Մետախոլինային ախտորոշիչ տեստը առաջացնում է հակվածություն նյութի ավելացող կոնցենտրացիայի նկատմամբ, ինչն էլ հանգեցնում է օդի հոսքի քչացման։ Բացասական արդյունքի դեպքում նշանակում է, որ անձը չի տառապում ասթմայով, եթե դրական է, հստակ չի կարող ասվել հիվանդության առկայության մասին։ Թեստային տարբերակներից ավելի շատ օգտագործվում է սպիրոմետրը, որը խորհուրդ չի տրվում սովորական ախտորոշման համար։ Այն կարող է օգտակար լինել օրվա ընթացքում ինքնագնահատման համար և նոր դեղերի արդյունավետության ստուգման համար, ովքեր տառապում են սիրտ-անոթային համակարգի հիվանդություններով[88]։
Դասակարգում
[խմբագրել | խմբագրել կոդը]Ասթման դասակարգվում է ախտանիշների հաճախականությամբ՝ մեկ վայրկյանում արտաշնչած և ներշնչած օդի ծավալով և մակարդակով։ Ասթման կարող է դասակարգվել որպես ատոպիկ (ոչ ստանդարտ) կամ ոչ ատոպիկ (ներքին), կախված նրանից, թե արդյոք ախտանշաններն առաջանում են ալերգենների կողմից (ատոպիկ) կամ ոչ (ոչ ատոպիկ)։ Ասթման դասակարգվում է նաև ըստ ծանրության աստիճանի, սակայն մինչև այժմ դասակարգման հստակ մեթոդներ գոյություն չունեն[89]։ Բուժման տարբեր տեսակների համար ենթախմբերի հայտնաբերումը, ասթմայի հետազոտության կարևոր նպատակներից մեկը պետք է լինի[89]։ Ասթման համարվում է թոքերի քրոնիկ օբստրուկտիվ հիվանդություն, քանի որ այս հասկացությունը վերաբերում է այնպիսի ախտանիշների, ինչպիսիք են բրոնխէկտազը, քրոնիկ բրոնխիտը և էմֆիզեման[90]։ Ի տարբերություն այլ հիվանդությունների, ասթման բուժելի է, սակայն երկար ժամանակ անտեսված մնալու դեպքում ասթմայի քրոնիկ բորբոքումը կարող է թոքերի խանգարումների անդառնալի հետևանքներ թողնել[91]։ Ի տարբերություն էմֆիզեմայի, ասթման ազդում է բրոնխների վրա, իսկ ալվեոլների վրա՝ ոչ[92]։
| Բնորոշում | Ախտանիշի հաճախականություն | Գիշերային ժամերի ախտանիշներ | %FEV1 կանխատեսում | FEV1 փոփոխականություն | SABA օգտագործում |
|---|---|---|---|---|---|
| Ընդհատվող | ≤2/շաբաթ | ≤2/ամիս | ≥80% | <20% | ≤2 օր/շաբաթ |
| Թույլ կայուն | >2/շաբաթ | 3–4/ամիս | ≥80% | 20–30% | >2 օր/շաբաթ |
| Միջին կայուն | Օրական | >1/շաբաթ | 60–80% | >30% | օրական |
| Խիստ կայուն | Շարունակական | Հաճախակի (7/շաբաթ) | <60% | >30% | ≥երկու անգամ/օր |
Ասթմայի սրացում
[խմբագրել | խմբագրել կոդը]Սուր ասթմատիկ բորբոքումը սովորաբար անվանում են ասթմայի հարձակում։ Դասական ախտանիշներից է շնչառության խանգարումները, կրծքավանդակի ցավերը։ Շնչառության արագացումը ասթմայի ախտանիշներն են[93]։ Դրանք ասթմայի առաջին ախտանիշներն են, որոշ մարդկանց մոտ հատկապես հազի ընթացքում ծանր դեպքերում օդի շարժումը կարող է խաթարվել, որի ժամանակ ոչ մի ձայն կարող է չլսվել[94][95]։ Երեխաների մոտ կրծքավանդակում ցավերն առավել հաճախ են հանդիպում[96]։
Ասթմայի հարձակման ընթացքում հայտնաբերված ախտանիշներից է շնչառական մկանների օգտագործումը (կրծոսկրաանրակապտկաձև և սանդղաձև վզի մկանները), կարող է լինել պարադոքսիկ զարկերակ (զարկերակային ճնշում, որը առաջանում է ինհալացիայի ժամանակ և ավելի ուժեղ է արտաշնչման ժամանակ)[97]։ Մաշկի և եղունգների կապույտ գույնը կարող է առաջանալ թթվածնի պակասից[98]։
Թեթև դեպքերում օդի արտաշնչման մակարդակը ≥200 լիտր/րոպե է կամ լավագույն դեպքում ≥50%[99]։ Միջինը որոշվում է մինչև 80-200 լիտր/րոպե կամ լավագույն դեպքում 25% և 50%, իսկ ծանր դեպքերում մինչև 80 լիտր/րոպեում կամ լավագույն դեպքում 25%[99]։
Սուր ծանր ասթման, որ նախկինում հայտնի էր որպես ասթմատիկ կարգավիճակ, չի արձագանքում բրոնխէկտազների և կորտիկոստերոիդների ստանդարտ բուժմանը[100]։ Դեպքերի կեսը պայմանավորված է ալերգենների, օդի աղտոտվածության կամ դեղորայքի ոչ բավարար կամ որ պատշաճ օգտագործման դեպքում, նաև վարակների պատճառով[100]։
Մարմնամարզության հետևանքներ
[խմբագրել | խմբագրել կոդը]Ֆիզիկական մարզումները կարող են առաջացնել բրոնխոկոնստրուկտիաներ ինչպես ասթմայով հիվանդ մարդկանց մոտ, այնպես էլ ոչ հիվանդ[101]։ Այն առաջանում է ասթմա ունեցող մարդկանց մեծ մասի մոտ և ասթմա չունեցողների 20%-ի մոտ[101]։ Բրոնխոկոնստրիալը տարածված է պրոֆեսիոնալ մարզիկների մեծամասնության մոտ։ Բարձր ցուցանիշներ հանդիպում է հատկապես հեծանվորդների մոտ (մինչև 45%), լողորդների և լեռնադահուկորդների մոտ[102]։ Այն կարող է առաջանալ ցանկացած եղանակային պայմաններում, սակայն ավելի շատ հանդիպում է չոր և սառը պայմաններում[103]։ β-2 ագոնիստները կարծես չեն բարելավում մարզական ցուցանիշները, սակայն որոշ դեղաչափ կարող է բարելավել տոկունությունը և ուժը[104][105]։
Մասնագիտական ասթմա
[խմբագրել | խմբագրել կոդը]Աշխատավայրում չպաշտպանված լինելու ազդեցության հետևանքով առաջացած ասթման (կամ վատթարացումը ասթմայի) անվանում են մասնագիտական ասթմա[106]։ Սակայն շատ դեպքեր չեն ճանաչվում որպես այդպիսին[107][108]։ Հաշվարկվում է, որ մեծահասակների մոտ 5-25%-ի ասթման աշխատանքի հետևանք է։ Ենթադրվում է, որ մի քանի հարյուր գործոններ ամենտարածվածն են, դրանցից են իզոցիանիդները, հացահատիկի և անտառի փոշին, բևեկնախեժը, զոդման հեղուկը, կաթնահյութը, կենդանիները և ալդեհիդները։ Աշխատանքի հետ կապված մեծ ռիսկի են ենթարկվում աէրոներկերով աշխատող նկարիչները, հացթուխները, այն մարդիկ, ովքեր ուտելիք են պատրաստում, բուժքույրերը, քիմիական նյութերով աշխատողները, ովքեր աշխատում են կենդանիների հետ, զոդողները, վարսահարդարները և փայտանյութի հետ աշխատողները[106]։
Ասպիրինային ասթմա
[խմբագրել | խմբագրել կոդը]Ասպիրինից գրգռվող շնչառական ասթման, որը կոչվում է ասպիրինային ասթմա, կազմում է 9%-ը ասթմայի դեպքերի[109]։ Ռեակցիան կարող է առաջանալ նաև ոչ ստերոիդային հակաբորբոքային դեղամիջոցներից[110]։ Մարդկանց մոտ հաճախ կարող է վնաս և անհանգստություն պատճառել և առաջացնել քթի պոլիպ[110]։ Այն մարդիկ, ովքեր վնասվում են պարացետամոլի կամ COX-2 ինհիբիտորի ցածր դոզաներից, ընդհանուր առմամբ պաշտպանված են[111]։
Ալկոհոլային ասթմա
[խմբագրել | խմբագրել կոդը]Ալկոհոլը կարող է ասթմայի առաջացման պատճառ դառնալ մարդկանց մեկ երրորդ մասի մոտ[112]։ Այն կարող է ավելի տարածված լինել որոշ էթնիկ խմբերի մոտ, ինչպես օրինակ ճապոնացիների, նաև ասպիրինային ասթմա ունեցողների մոտ[112]։ Ուսումնասիրությունները ցույց են տրվել, որ ալկոհոլից առաջացած ասթմայի ախտանիշները կարող են բարելավվել[112]։
Ոչ ալերգիկ ասթմա
[խմբագրել | խմբագրել կոդը]Ոչ ալերգիկ ասթմա, նաև ներքին կամ ոչ ատոպիկ ասթման դեպքերի 10-33%-ն է կազմում։ Հաճախ այն սկսվում է ավելի ուշ, կանանց մոտ այն ունի ավելի մեծ ազդեցություն, քան տղամարդկանց։ Սովորաբար բուժումը չի աշխատում[113]։
Դիֆերենցիալ ախտորոշում
[խմբագրել | խմբագրել կոդը]Շատ այլ ախտանիշներ կարող են համընկնել ասթմայի ախտանշանների հետ։ Երեխաների մոտ օդատար ուղիների խանգարման պատճառներ կարող է լինել ալերգիկ ռինիտը և սինուսիտը, որոնք կարող են առաջանալ օտար մարմինների ներթափանցումից կամ այլ պատճառներից[114]։ Բրոնխաբորբը և այլ վարակային հիվանդությունները նույնպես կարող են ծանր շնչառության պատճառ դառնալ[115]։ Թոքերի քրոնիկ օբստրուկտիվ հիվանդությունը կարող է ասթմայի հետ զուգահեռ լինել և դառնալ ասթմայի սրացման պատճառ։ 65 տարեկանից հետո շատ մարդիկ օդուղիների օբստրուկտիվ հիվանդության հետ ձեռք են բերում ասթմա և թոքերի քրոնիկ օբստրուկտիվ հիվանդություն (ԹՔՕՀ)։
Կանխարգելում
[խմբագրել | խմբագրել կոդը]Կանխարգելումը իրակացվում է շրջակա միջավայրի պայմանների լավացման միջոցով, անհատական միջոցներով վարակիչ շնչառական հիվանդությունների կանխմամբ, ալերգիա առաջացնող այլ անբարենպաստ գործոնների վերացմամբ։ Ասթմայի զարգացման կանխարգելմանն ուղղված միջոցառումների արդյունավետությունը թույլ է[116]։ Առողջապահության համաշխարհային կազմակերպությունը խորհուրդ է տալիս նվազեցնել ռիսկային գործոնները, ինչպիսիք են ծխախոտի ծուխը, օդի աղտոտումը, շնչառական ուղիների վարակների թիվը[117]։
Հիվանդության հայտնաբերումը վաղ շրջանում կարող է օգտակար լինել[116][118]։ Սակայն տանը ընտանի կենդանիների առկայության դեպքում բուժումն անարդյունավետ է, և բուժում խորհուրդ է տրվում միայն այն դեպքում, երբ կենդանիները կհեռացվեն տնից, հատկապես երբ մարդն ունի ալերգիկ ախտանշաններ կենդանիների նկատմամբ[119]։
Հղիության կամ կրծքով կերակրման ժամանակ դիետիկ սահմանափակումները արդյունավետ չեն և խորհուրդ չի տրվում[119]։ Հստակ չէ, թե տարեկան գրիպի պատվաստումներն ինչպես են ազդում այդ վտանգի վրա[120]։ Այնուամենայնիվ միայն Առողջապահության համաշխարհային կազմակերպության կողմից է խորհուրդ տրվում փոխպատվաստումներ[121]։ Ասթմայի բորբոքման նվազեցման համար արդյունավետ է նաև ծխախոտից հրաժարումը[122]։
Կառավարում
[խմբագրել | խմբագրել կոդը]Թեև ասթման բուժում չունի, սակայն ախտանշանները բարելավել կարելի է[123]։ Միայն պետք է ստեղծել ախտանիշները կանխարգելելու և կառավարելու հատուկ մեթոդ։ Այս մեթոդի մեջ պետք է ընդգրկվի ալերգենների ազդեցությունը նվազեցնող, ախտանիշների խորությունը գնահատող տեստեր և դեղերի օգտագործում։ Բուժման մեթոդը պետք է ճշգրտվի ախտանիշների փոփոխության համաձայն[124]։
Ծխախոտի ծխի, կենդանիների կամ ասպիրինի ազդեցության վերացումը համարվում է ասթմայի ամենաարդյունավետ բուժումներից մեկը։ Եթե դրանցից խուսափել հնարավոր չէ, խորհուրդ է տրվում դեղորայքի օգտագործում։ Դեղերն ընդունում են կախված ախտանիշների հաճախականությունից և ծանրութունից։ Ասթմայի համար նախատեսված դեղերը դասակարգվում են արագ և երկարատև ազդեցություն ունեցող դեղերի շարքին[125][126]։
Բրոնխոլիտիկները խորհուրդ է տրվում որպես կարճաժամկետ ցավազրկողներ։ Նրանք, ովքեր ունեն ամենօրյա ասթմատիկ երևույթներ, խորհուրդ է տրվում կորտիկոստերոիդների բարձր չափաբաժնի ներարկումներ։ Միջին կամ ծանր ազդեցության դեպքում կորտիկոստերոիդները ավելացվում են բուժումների շարքին[3]։
Ասթմա ունեցող մարդիկ ունենում են ավելի բարձր անհանգստություն և դեպրեսիա[127]։ Սա կապված է ասթմայի վերահսկողության պակասի հետ[127]։ Կոգնիտիվ-վարքային թերապիան կարող է բարելավել կյանքի որակը, ասթմայի վերահսկումը և ասթմայով տառապող մարդկանց անհանգստությունը[127]։
Կյանքի մոդիֆիկացիան
[խմբագրել | խմբագրել կոդը]Խթանիչներից խուսափելը հսկողության բարելավման և հարձակումների կանխարգելման հիմնական բանալին է։ Ամենատարածված գործոնների մեջ ներառվում են ալերգենները, ծխախոտը, օդի աղտոտվածությունը, ոչ ընտրողական β-բլոկերները և սուլֆիտ պարունակող սննդամթերքը[128][129]։ Ծխախոտ ծխելը և երկրորդային ծուխը (պասիվ ծխող) կարող են նվազեցնել այնպիսի դեղորայքի արդյունավետությունը, ինչպիսիք են կորտիկոստերոիդները[130]։ Ծխելը սահմանափակող օրենքները նվազեցնում են ասթմայով հոսպիտալացվածների թիվը[131]։ Այնպիսի միջոցները, ինչպիսիք են օդի աղտոտումը, սպիտակուցները, վակուումը, ներքնակների ծածկոցները և այլ միջոցներ չեն ազդում ասթմայի ախտանիշների վրա[52]։ Ընդհանուր առմամբ, վարժությունը օգտակար է ասթմա ունեցող մարկդկանց համար[132]։ Յոգան կարող է փոքր-ինչ բարելավել ասթմայով տառապող մարդկանց կյանքի որակը[133]։
Դեղամիջոցներ
[խմբագրել | խմբագրել կոդը]Ասթմայի բուժման համար օգտագործվող դեղամիջոցները բաժանվում են երկու ընդհանուր դասի՝ արագ թեթևացնող դեղամիջոցներ, որոնք օգտագործում էին սուր վիճակների ժամանակ և երկարաժամկետ հսկողության դեղամիջոցներ, որոնք օգտագործում են հետագա սրացումները կանխարգելելու համար[125]։ Սովորաբար հակաբիոտիկները անհրաժեշտ չեն լինում հանկարծակի վատթարացման ժամանակ[134]։
Կարճաժամկետ ազդեցության դեղամիջոցներ
[խմբագրել | խմբագրել կոդը]- Կարճաժամկետ ազդեցության β-2 ագոնիստները, ինչպիսին է օրինակ սալբուտամոլը, առաջնային է ասթմայի ախտանշանների բուժման համար[3]։ Այն խորհուրդ է տրվում օգտագործել նախքան վարժություններ անելը, քանի վարժությունները հնարավոր է առաջացնեն ախտանշաններ[135]։
- Հակախոլինային դեղամիջոցները, ինչպես, օրինակ իպրատրոպիում բրոմիդը, լրացուցիչ նպաստում է, երբ օգտագործում են սալբուտամոլի հետ միասին՝ մեղմ կամ ծանր նշանների ժամանակ[3]։ Հակախոլինային բրոնխալայնիչները կարող են օգտագործվել նաև, եթե անձն ունի սալբուտամոլի անտանելիություն[90]։ Եթե երեխան ունի հոսպիտալացման կարիք, սալբուտամոլից հետո իպրատրոպիումի հավելյալ օգտագործումը առանձնակի ազդեցություն չի կարող ունենալ[136]։
- Ավելի քիչ ընտրողական ադրենոռեցեպտորները, որոնց վրա ազդում են ադրենալինով, կարող են ունենալ կարճաժամկետ ազդեցություն[137]։ Սակայն տարիքով մեծ մարդկանց խորհուրդ չի տրվում օգտագործել, քանի որ արագացնում է սրտի աշխատանքը[138]։
Երկարաժամկետ ազդեցության դեղամիջոցներ
[խմբագրել | խմբագրել կոդը]
- Կորտիկոստերոիդները հաճախ համարում են ավելի արդյունավետ երկարատև ազդեցության դեղամիջոցներ[125]։ Ընդունված ձևերը, ինչպես օրինակ բեկլամետազոնը, որն էլ սովորաբար օգտագործում են, բացառությամբ ծանր դեպքերի, որոնց ժամանակ կարող է անհրաժեշտ լինել ներքին ընդունման կորտիկոստերոիդներ[125]։ Դա սովորաբար խորհուրդ է տրվում օգտագործել օրական մի քանի անգամ՝ կախված նշանների ծանրությունից[139]։
- Երկարաժամկետ ազդեցության β-ադրենոռեցեպտոր ագոնիստները, ինչպես օրինակ սալմետերոլը և ֆորմոտերոլը կարող են բարելավել ասթմայի հսկողությունը, ծայրահեղ դեպքում մեծահասկների մոտ կարող են օգտագործել ներշնչման կորտիկոստերոիդների հետ[140][141]։ Երեխաների մոտ սրա օգտակարությունը կասկածելի է[140][141][142]։ Ստերոիդների չօգտագործումը, մեծացնում է կողմնակի ազդեցությունների ռիսկի գործոնը[143], իսկ կորտիկոստերոիդների հետ մի փոքր է մեծացնում ռիսկի գործոնը[144][145]։ Երեխաները, որոնց ասթմայի բուժման համար պահանջվում է երկարաժամկետ ազդեցության դեղամիջոց, ավելի շատ պահանջվում է հիվանդանոցային բուժում[146]։
- Լեյկոտրիենի ռեցեպտոր անտագոնիստները կարող են օգտագործել որպես կորտիկոստերոիդների հավելում[16], որպես կանոն օգտագործելով երկարաժամկետ ազդեցության դեղամիջոցների հետ[16][125][147][148]։ Դեռևս չկան հստակ ապացույցներ ասթմայի սրացումների ժամանակ, դրանց օգտագործման արդյունավետության վերաբերյալ[149][150]։ Դեռահասներիկամ անչափահասների մոտ ոչ անցողիկ բրոնխիալ ասթմայի ժամանակ, որը դժվարությամբ է կառավարվում, վիճակը բարելավվում է հակալեյկոտրենների հետ՝ միաժամանակյա օգտագործելով նաև կորտիկոստերոիդներ, որը նվազեցնում է շնչարգելությունը և մահվան ռիսկը[148]։ Դեռահասների կամ մեծահասակների մոտ հակալեյկոտրիենները կարող են լինել արդյունավետ, սակայն չկա հստակ հետազոտություն, թե մարդկանց վրա կարող է դրական ազդեցություն ունենալ հակալեյկոտրիենի միայն մեկ տեսակից[151]։ 2009 թվականից Անգլիայի թոքաբանների ասոցիացիան եկել է այն եզրակացության, որ հինգ տարեկանից սկսած երեխաների մոտ կորտիկոստերոիդների հետ համատեղ հակալեյկոտրիենների օգտագործումը բերում է վիճակի բարելավման[152]։ Թմրամիջոցների դասից, ինչպես օրինակ 5-LOX-ը կարող է օգտագործվել որպես ալտերնատիվ միջոց՝ երեխաների մոտ ասթման թեթևացնելու համար[16][153]։ 2013 թվականի դրությամբ կա միայն մեկ բուժում, հայտնի որպես զիլեուտոն (zileuton)[16]։
- Ամինոֆիլինի ներքին ընդունումը չի ապահովում բրոնխների բավականաչափ լայնացում, երբ համեմատում են ստանդարտ β-2 ագոնիստով բուժման հետ[154]։ Ամինոֆիլինով բուժումը ուղեկցվում է ավելի բացասական ազդեցությամբ, քան β-2 ագոնիստի ներքին ընդունմամբ բուժումը[154]։
- Մաստոցիդի կայունացնողները (ինչպես, օրինակ նատրիումի քրոմոլինը) համարվում են կորտիկոստերոիդներին ոչ այնքան նախընտրելի այլընտրանք[125]։
- Բրոնխիալ ասթմայով հիվանդ երեխաների մոտ հեշտությամբ է կառավարվում կորտիկոստերոիդներով և β-2 ագոնիստներով, վերջիններիս ազդեցության առավելությունը և դադարեցման վնասը կասկածելի են[155]։ Մեծերի մոտ, ովքեր ունեն մշտական ասթմա, որ ընդունել են β-2 ագոնիստներ, իսկ դրանից հետո սկսում են ընդունել կորտիկոստերոիդներ և դադարեցնում են β-2 ագոնիստների ընդունումը, հնարավոր է ասթմայի սրացում դիտվի, որը հնարավոր կլինի բուժել կորտիկոստերոիդների դեղահաբերով[156]։ Երկարաժամկետ ազդեցության β-2 ագոնիստների ընդունման դադարեցումն ունի մինիմալ ազդեցություն ասթմայի վերահսկողության և կյանքի որակի բարելավման վրա[156]։ Արդյո՞ք երկարաժամկետ ազդեցության β-2 ագոնիստների ընդունման դադարեցումը հանգեցնում է ասթմայի սրացման կամ ուժեղացման, որը կարող է հանգեցնել հոսպիտալացման՝ կասկածելի է[156]։
Դեղորայքի ներմուծման ուղիներ
[խմբագրել | խմբագրել կոդը]Դեղորայքը որպես կանոն ապահովվում են ինգալյատորներով, որը կազմված է ասթմայի սփեյսերից (այն իրենից ներկայացնում է սարք, որը հեշտացնում է դեղորայքի օգտագործումը) կամ չոր փոշային ինգալյատորից։ Սփեյսերը իրենից ներկայացնում է պլաստիկ գլան, որն ապահովում է դեղորայքի լրիվ ընդունումը առանց օդում կորստի։ Օգտագործվում է նաև փոշեցրիչ սարք։ Փոշեցրիչը և սփեյսերը օգտագործվում են դեղորայքի ընդունումը դյուրացնելու նպատակով։ Այնուամենայնիվ, ապացույցներ անբավարար են որոշելու համար, արդյոք գոյություն ունի հիվանդության ծանրության տարբեր աստիճան[157]։ Չկա ոչ մի հիմնավորված ապացույց մեծահասակների կամ երեխաների օգտագործման համար ներքին ընդունման երկարաժամկետ ազդեցության դեղամիջոցներ[158]։
Բացասական հետևանքներ
[խմբագրել | խմբագրել կոդը]Երկար ժամանակ կորտիկոստերոիդների սովորական դոզաների օգտագործումը բերում է ոչ էական փոքր ռիսկային բացասական հետևանքների[159]։ Ռիսկային գործոններն են բերանային խոռոչի սնկային ախտահարումը, կատարակտի զարգացումը և մի փոքր դանդաղեցված աճ[159][160][161]։ Մի փոքր ավելի չափաբաժնով կորտիկոստերոիդների օգտագործումը կարող է հանգեցնել ոսկրերում հանքային աղերի նվազման[162]։
Մյուսներ
[խմբագրել | խմբագրել կոդը]Երբ ասթման չի պատասխանում սովորական դեղերին, հասանելի են այլ տարբերակներ, և՛ անհետաձգելի թերապիայի դեպքում, և՛ կանխարգելման ժամանակ։ Անհետաձգելի դեպքերում այլ տարբերակները ներառում են.
- Թթվածին, որպեսզի թեթևացնի թթվածնաքաղցը, եթե հագեցվածությունը իջել է 92%[163]։
- Կորտիկոստերոիդները խորհուրդ է տրվում պրեդնիզոնից 5 օր առաջ, իսկ դեքսամետազոնից 2 օր առաջ[164]։ Հետազոտություններից մեկում խորհուրդ է տրվում ստերոիդների յոթoրյա կուրս[165]։
- Մագնեզիումի սուլֆատի ներքին ընդունմամբ բուժումը մեծացնում է բուժումը, երբ հավելյալ կիրառվում է այլ բուժում ասթմայի ծանր նոպաների ժամանակ[17][166][167]։ Մեծերի մոտ հանգեցնում է հոսպիտալացման նվազմանը[168]։
- Հելիոքսը՝ հելիումի և թթվածնի խառնուրդը, կարող է դիտարկվել նաև ոչ խիստ պատասխանատու դեպքերի ժամանակ[17]։
- Ներքին ընդունման սալբուտամոլը չունի անհրաժեշտ ապացույցներ, դրա պատճառով այն կիրառվում է միայն ծայրահեղ դեպքերում[163]։
- Մեթիլքսանտինները (ինչպես, օրինակ թեոֆիլինը) ժամանակին ունեին լայն կիրառություն, սակայն էական ազդեցություն չեն տալիս β-ագոնիստների հետ[163]։ Սրացումների ժամանակ դրանց օգտագործումը վիճելի է[169]։
- Դիսոցիատիվ անզգայացնող կետամինը տեսականորեն օգտակար են, եթե ներարկումն ու օդափոխումն անհրաժեշտ է շնչահեղձ լինող մարդուն, սակայն կլինիկական փորձարկումներից դրա համար ոչ մի ապացույց չկա[170]։
- Ոչ ակտիվ ասթմայով հիվանդների համար, որոնք չեն վերահսկվում կորտիկոստերոիդներով և ներքին ընդունման երկարաժամկետ ազդեցության դեղամիջոցներով, բրոնխային թերմոպլաստիկան կարող է տարբերակ լինել[171]։ Այն ներառում է ջերմային էներգիայի առաքումը, որը վերահսկում է օդային պատերը բրոնխոսկոպիայի ժամանակ[171][172]։ Առաջին մի քանի ամսվա ընթացքում այն ուժեղացնում է հաճախականությունը և այնուամենայնիվ նվազեցնում է հաջորդ մակարդակը։ Մեկ տարի ավելի ուշ արդյունքները անհայտ են[173]։
- Տվյալները ապացուցում են, որ իմունոթերապիոն ազգայնացումը բարելավում է ալերգիկ ռինիտով և ասթմայով հիվանդների վիճակը[174]։
- Օմալիզումաբը կարող է լինել արդյունավետ ալերգետիկ ասթմայի ժամանակ, որը դժվար է կառավարվում[175]։
- Դեռ պարզ չէ, արդյո՞ք երեխաների մոտ օգտագործվում է օդափոխությունը, թե՞ ոչ, քանի որ այն բավականաչափ ուսումնասիրված չէ[176]։
Այլընտրանքային դեղորայք
[խմբագրել | խմբագրել կոդը]Ասթմայով հիվանդ շատ մարդիկ, ինչպես մյուս քրոնիկական խանգարումներ ունեցողները, օգտագործում են այլընտրանքային բուժում։ Հետազոտությունները ցույց են տալիս, որ գրեթե 50% -ը օգտագործում են ոչ ավանդական թերապիայի որոշակի ձև[177][178]։ Կան քիչ տվյալներ, որը աջակցում է տվյալ մեթոդների մեծամասնության բուժման արդյունավետությունը։ Ապացույցները բավականաչափ չեն վիտամին C-ի օգտագործումը աջակցելու համար[179]։ Կիրառվում է փորձնական և ժամանակավոր՝ բրոնխոսկոպի նվազեցման համար[180]։ Թեթև և մեղմ ասթմա ունեցող մարդկանց մոտ, վիտամին C-ով բուժումը նվազեցնում է ասթմայի ծանրացման վտանգը[181]։ Բուժման համար խորհուրդ չի տրվում ասեղնաբուժությունը, քանի որ չկան բավարար ապացույցներ դրա արդյունավետության վերաբերյալ[182][183]։ Ֆիզիոթերապիան ներառում է օստեոպատիկ, ֆիզիոթերապևտիկ և ֆիզիկական վերականգնման մանյովրները, որոնք ունեն անբավարար ապացույցներ ասթմայի բուժման նպատակով կիրառվելու համար[184][185]։ Բուտեյկոյի շնչառական տեխնիկան վերահսկում է հիպերօդափոխությունը, որը նվազեցնում է դեղորայքի օգտագործումը, սակայն այնուամենայնիվ այս միջոցը չունի երկարաժամկետ ազդեցություն[126]։ Այսպիսով, փորձագետների խումբը չունի բավարար ապացույցներ դրա կիրառման համար[182]։
Կանխատեսում
[խմբագրել | խմբագրել կոդը]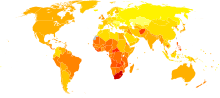
| չկան տվյալներ <100 100–150 150–200 200–250 250–300 300–350 | 350–400 400–450 450–500 500–550 550–600 >600 |
Ասթմայի կանխատեսումը գլխավորապես լավ է, երբ կատարվում է երեխաների մոտ դեռ վաղ փուլում[187]։ Վերջին մի քանի տասնամյակում նվազել է մահացությունների թիվը վաղ կանատեսման և արդյունավետ բուժման շնորհիվ[188]։ 2010 թվականին մահացության ցուցանիշը տղամարդկանց մոտ միլիոնից 170-ն է, իսկ կանանց մոտ միլիոնից 90-ը[189]։ Երկրների միջև գործակիցը փոխվում է մինչև 100 միավորով[189]։ Տեղի է ունենում օդատար ուղիների փոփոխություն, սակայն հայտնի չէ դա օգտակար է, թե վնասակար[190]։
Աշխարհում 2004 թվականի դրությամբ հիվանդների թիվը կազմել է 19.4 միլիոն, որից 16 միլիոնը ցածր և միջին եկամուտ ունեցող երկրներում է[191]։ Երեխաների մոտ ախտորոշումից հետո, դեպքերի կեսի մոտ տաս տարեկանից հետո դեպք չի գրանցվում[63]։ Վաղ բուժումը կորտիկոստերոիդներով կարծես մեղմում է թոքերի ֆունկցիայի խաթարումը[192]։ Այն վատ է անդրադառնում ծնողների կյանքի որակի վրա, ովքեր ունեն ասթմայով հիվանդ երեխա[193]։
Բուժում
[խմբագրել | խմբագրել կոդը]Բրոնխային ասթմայի բուժման համար օգտագործում են բազիսային թերապիան, որն ազդում է հիվանդության մեխանիզմի վրա, որի հետևանքով հիվանդները վերահսկում են ասթման, և ախտանշական պրեպարատներ, որոնք ազդում են միայն հարթ մկանային բրոնխային ծառի վրա և կանխում են նոպան։
Ախտանշական թերապիայի պրեպարատներին են պատկանում բրոնխոլայնիչները
- β2-ադրենոմիմետիկներ
- քսանտիններ
Բազիսային թերապիայի պրեպարատներին են պատկանում
- կրոմոնները
- շնչական գլյուկոկորտիկոստերոիդները
- լեյկոտրիոնային ընկալիչների անտագոնիստներ
- մոնոկլոնալ հակամարմիններ
Եթե չընդունել բազիսային թերապիան ժամանակի հետ կաճի բրոնխոլայնիչների կախվածությունը ինգալացիայի ժամանակ։ Այդ դեպքում, ինչպես նաև բազիսային պրեպարատների չափաբաժնի անբավարարության դեպքում, բրոնխոլայնիչների կախվածությունը համարվում է հիվանդության անկառավարելիության ընթացքի նշան[194]։
Բրոնխիալ ասթմայի բուժման և կանխարգելման նպատակով օգտագործում են տարբեր դեղանյութեր՝ հաբերի, աերոզոլերի ձևով, ներարկման միջոցով և այլն։
Բուժումը նշանակում է բժիշկը, իսկ դրանց ընտրությունը խիստ անհատական է։ Կան նաև բրոնխային հեղձուկը մեղմացնող միջոցներ՝ բժշկական բաժակներ, մանանեխի ծեփուկներ, ձեռքերի և ոտքերի տաք լոգանքներ։ Հակահեղձուկային միջոցներով ինքնաբուժումը (առանց բժշկի հսկողության) կարող է ոչ միայն անարդյունավետ լինել, այլև բարդացնել վիճակը։ Բրոնխային հեղձուկը բուժելիս խնդիրը ոչ միայն նոպան վերացնելն է, այլև, հնարավորության սահմաններում, հիվանդության պատճառի, նոպա առաջացնող գործոնների հայտնաբերումը։ Ալերգենի ոչ վարակիչ բնույթը պարզելուց հետո պետք է վերացնել շփումը դրա հետ (ընդհուպ մինչև աշխատանքը և բնակավայրը փոխելը)։ Իսկ եթե դա անհնար է, հատուկ մեթոդով նվազեցնում են օրգանիզմի զգայնությունը տվյալ ալերգենի նկատմամբ։ Բրոնխներից խորխի հեռացմանը նպաստում են մաքուր օդը, փշատերև անտառներում զբոսանքը, տաք հիմնային հանքային ջրերը։
Հիվանդներից շատերին ցուցված է բուժական մարմնամարզությունը (սրտի ուժեղ ախտահարման, հեղձուկային վիճակի բացակայության դեպքերում), այն լավացնում է թոքերի օդափոխությունը, վերացնելով բրոնխների խցանումը՝ բարձրացնում է արտաշնչման արդյունավետությունը։ Շատ կարևոր է շնչառական մկանների և հատկապես ստոծանու մարզումը (բրոնխային հեղձուկով հիվանդի համար նախընտրելի է փորային տիպի շնչառությունը)։ Բժշկի խորհրդով անհրաժեշտ է մշտապես զբաղվել բուժական մարմնամարզությամբ։ Կարևոր է սովորել քթով շնչել և արտաշնչել, ինչպես նաև արտաշնչելիս որովայնը ձգել։ Պարապմունքները պետք է անցկացնել լավ օդափոխված սենյակում, իսկ տաք ժամանակ՝ դրսում։
Միջնոպային շրջանում խորհուրդ է տրվում զբաղվել սպորտով (զբոսաշրջություն, թիավարություն, դահուկային սպորտ, թենիս և ակլն)՝ առանց ծանրաբեռնվելու։ Շատ օգտակար է առողջարանային բուժումը, որի արդյունավետությունը կախված է կլիմայական գործոնների նկատմամբ հիվանդի ընկալումից։
Գերադասելի է մեղմ, խաղաղ կլիմայով և օդի ցածր խոնավությամբ առողջարանը։
Համաճարակաբանություն
[խմբագրել | խմբագրել կոդը]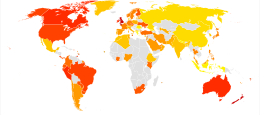
| չկան տվյալներ <1% 1–2% 2–3% 3–4% 4–5% 5–6% | 6–7% 7–8% 8–10% 10–12.5% 12.5–15% >15% |
Բրոնխային ասթմայով հիվանդացությունների քանակը աշխարհում կազմում է 4-10%[195]։ Ռուսաստանում տարածվածությունը հասուն բնակիչների շրջանում տատանվում է 2,2-ից[196] մինչև 5-7%, իսկ մանուկների մոտ ցուցանիշը կազմում է մոտավորապես 10%[197]։ Հիվանդությունը կարող է առաջանալ ցանկացած տարիքում, հիվանդների կեսի մոտ հիվանդությունը զարգանում է մինչև 10 տարեկան հասակը, ինչպես նաև մինչև 40 տարեկանը։ Բրոնխային ասթմայով հիվանդ երեխաների մեջ տղաների քանակը երկու անգամ ավելի է, քան աղջիկներինը։ 30 տարեկանում սեռերի հարաբերությունը հավասարվում է[81]:

Հետազոտությունների արդյունքները համեմատաբար մեծ թիվ են ցույց տալիս Նոր Զելանդիայում, Մեծ Բրիտանիայում, Կուբայում։ Դա կապում են այն բանի հետ, որ կղզիների վրա բարձրանում է ալերգենների կոնցենտրացիան շնորհիվ տեղական բուսականաության, այնպես էլ այն ալերգենների հաշվին, որոնք գալիս են օվկիանոսային օդային հոսանքների միջոցով[81]։
1980-ական թվականների կեսին նկատվում է բրոնխային ասթմայով հիվանդացության աճ։ Ըստ կատարված 34 հետազոտությունների Եվրոպայում և Ավստրիայում 1992-2002 թվականների ընթացքում, հիվանդացությունների քանակն երեխաների մոտ աճել է մոտ 4 անգամ, Իտալիայում 1974-1998 թվականներին աճել է 7-ից մինչև 13%, Եվրոպական երկների մեծ մասում (Մեծ Բրիտանիա, Ֆինլանդիա, Շվեցարիա) աճել է 1990-ականների կեսերին, իսկ վերջին ժամանակներում նվազել է։ Ի հակառակ, Գերմանիայում 1992 թվականից 2001 թվականը ցուցանիշը մնացել է 5%։ Հիվանդացությունների աճը կապում են միջավայրի ախտոտման հետ, իսկ նվազումը վերջին տարիներին բացատրում են բազիսային թերապիայի հաջողություններով։ Այսպես, Իռլանդիայում 1992-2002 թվականներին կանխարգելող արմատավորված բուժումը և հիվանդների ուսումնասիրումը, բերեց դպրոցականների շրջանում հիվանդության ավելի քան 5 անգամ նվազման[198]։
Տնտեսագիտություն
[խմբագրել | խմբագրել կոդը]2000-2010 թվականները ԱՄՆ-ում երեխաների մոտ ասթմայի բուժման նպատակով ծախսվում էր միջինը 3,600 ԱՄՆ դոլար, իսկ մեծահասակների համար՝ 5,200-6,600 ԱՄՆ դոլար[199]։ 2010 թվականին Միացյալ նահանգներում 18–44 տարիքային խմբի մարդկանց բուժման համար ծախսերը ավելի հաճախակի և հիմնականում հոգում էր Մեդիքեյնը, իսկ երկրորդ տեղում անհատական ապահովագրական ընկերություններն էին[199]։ 2010 թվականին Միացյալ նահանգներում թե՛ երեխաների, թե՛ մեծահասակների շրջանում ցածր եկամուտ ունեցողները ավելի հաճախ էին հիվանդանոցում բուժում ստանում, քան բարձր եկամուտ ունեցողները[199]։
Պատմություն
[խմբագրել | խմբագրել կոդը]
Ասթման հայտնաբերվել է հին Եգիպտոսում և բուժում էին խմելով խեժի խառնուրդ, որը կոչվում էր քիֆի (kyphi)[20]։ Մթա 450 թվականին Հիպոկրատի կողմից այն պաշտոնապես անվանվեց շնչառական խնդիր, հունարեն «շնչահեղձ» բառից, որից ձևավորվել է նրա ժամանակակից անունը[6]։ Մթա 200 թվականին այն համարվում է հիվանդություն, որը կապված էր էմոցիոնալ ֆոնի հետ[29]։ 12-րդ դարում հրեա բժիշկ-փիլիսոփա Մայմոնիդը արաբերեն գրում է ասթմայի մասին, որտեղ քննարկվում է ասթմայի ախտանիշները, առաջարկվում է տարբեր սննդային և բուժման այլ միջոցներ և ամենակարևորը դա կլիման և մաքուր օդն է[200]։

1873 թվականին, երբ փորձում էին բացատրել ասթմայի պաթոֆիզիոլոգիան, արդեն 1872 թվականին մտածել էին, որ ասթման կարելի է բուժել կրծքավանդակին քլորոֆորմի պինդ քսուկ քսելով[201][202]։ 1880 թվականից բժշկական միջոց էր համարվում պիլոկարպին թմրեցնող նյութերի ներերակային ներարկումները։ Բուժումը, որը կատարվում էր թմրեցնող նյութերի ներերակային ներարկումների միջոցով, անվանեցին պիլոկարպին[203]։ 1886 թվականին Բոսվոթը թեորիաների միջոցով փորձեց կապ գտնել ասթմայի և ալերգիկ ռինիտի միջև[204]։ Ադրենալինը առաջին անգամ հիշատակվել է 1905 թվականին ասթմայի բուժման մեջ[205]։ Ներքին ընդունման կորտիկոստերոիդները սկսեցին օգտագործվել 1950 թվականից, իսկ ներշնչվող կորտիկոստերոիդները և կարճ ազդեցության դեղամիջոցները սկսեցին լայն կիրառում ստանալ 1960 թվականից[206][207]։
19-րդ դարում, հայտնի և լավ վավերագրված դեպք էր Թեոդոր Ռուզվելտի դեպքը (1858–1919)։ Այդ ժամանակահատվածում չկար արդյունավետ բուժում։ Ռուզվելտի երիտասարդության մեծ մասն անցել է առողջության վատթարացմամբ՝ ասթմայի պատճառով։ Նրա մոտ անընդհատ կրկնվում էին գիշերային նոպաները, ինչի հետևանքով նա շնչահեղձ էր լինում մինչև մահ, որը սարսափեցնում էր տղային և ծնողներին[208]։
1930-1950- ական թվականները ասթման հայտնի էր որպես «սուրբ յոթ» հոգեսոմատիկ հիվանդություններից մեկը։ Դրա պատճառը համարվում էր հոգեբանական և բուժումն իրականացնում էին հոգեվերլուծության և այլ զրույցների միջոցով[209]։ Քանի որ, հոգեվերլուծությունը համարում էր ասթմայի ծանր շնչառությունը երեխայի լացը մոր համար, նրանք դեպրեսիայի բուժումը կարևորեցին հատկապես ասթմայով հիվանդ մարդկանց համար[209]։
Ծանոթագրություններ
[խմբագրել | խմբագրել կոդը]- ↑ 1,0 1,1 Lemanske, R. F.; Busse, W. W. (2010 թ․ փետրվար). «Asthma: clinical expression and molecular mechanisms». J. Allergy Clin. Immunol. 125 (2 Suppl 2): S95–102. doi:10.1016/j.jaci.2009.10.047. PMC 2853245. PMID 20176271.
- ↑ 2,0 2,1 NHLBI Guideline 2007, էջեր. 169–172
- ↑ 3,0 3,1 3,2 3,3 3,4 NHLBI Guideline 2007, էջ. 214
- ↑ 4,0 4,1 GBD 2015 Disease and Injury Incidence and Prevalence, Collaborators. (2016 թ․ հոկտեմբերի 8). «Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990–2015: a systematic analysis for the Global Burden of Disease Study 2015». Lancet. 388 (10053): 1545–1602. doi:10.1016/S0140-6736(16)31678-6. PMC 5055577. PMID 27733282.
{{cite journal}}:|first1=has generic name (օգնություն)CS1 սպաս․ թվային անուններ: authors list (link) - ↑ 5,0 5,1 GBD 2015 Mortality and Causes of Death, Collaborators. (2016 թ․ հոկտեմբերի 8). «Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980–2015: a systematic analysis for the Global Burden of Disease Study 2015». Lancet. 388 (10053): 1459–1544. doi:10.1016/S0140-6736(16)31012-1. PMC 5388903. PMID 27733281.
{{cite journal}}:|first1=has generic name (օգնություն)CS1 սպաս․ թվային անուններ: authors list (link) - ↑ 6,0 6,1 6,2 Murray, John F. (2010). «Ch. 38 Asthma». In Mason, Robert J.; Murray, John F.; Broaddus, V. Courtney; Nadel, Jay A.; Martin, Thomas R.; King, Jr., Talmadge E.; Schraufnagel, Dean E. (eds.). Murray and Nadel's textbook of respiratory medicine (5th ed.). Elsevier. ISBN 1-4160-4710-7.
- ↑ 7,0 7,1 7,2 7,3 7,4 7,5 7,6 7,7 «Asthma Fact sheet №307». WHO. 2013 թ․ նոյեմբեր. Արխիվացված է օրիգինալից 2011 թ․ հունիսի 29-ին. Վերցված է 2016 թ․ մարտի 3-ին.
- ↑ NHLBI Guideline 2007, էջեր. 11–12
- ↑ British Guideline 2009, էջ. 4
- ↑ 10,0 10,1 10,2 Martinez F. D. (2007). «Genes, environments, development and asthma: a reappraisal». European Respiratory Journal. 29 (1): 179–84. doi:10.1183/09031936.00087906. PMID 17197483.
- ↑ Yawn B. P. (2008 թ․ սեպտեմբեր). «Factors accounting for asthma variability: achieving optimal symptom control for individual patients» (PDF). Primary Care Respiratory Journal. 17 (3): 138–147. doi:10.3132/pcrj.2008.00004. PMID 18264646. Արխիվացված (PDF) օրիգինալից 2010 թ․ մարտի 4-ին.
- ↑ Kumar, Vinay; Abbas, Abul K.; Fausto, Nelson; Aster, Jon, eds. (2010). Robbins and Cotran pathologic basis of disease (8th ed.). Saunders. էջ 688. ISBN 978-1-4160-3121-5. OCLC 643462931.
- ↑ Stedman's Medical Dictionary (28 ed.). Lippincott Williams and Wilkins. 2005. ISBN 0-7817-3390-1.
- ↑ GINA 2011, էջ. 71
- ↑ GINA 2011, էջ. 33
- ↑ 16,0 16,1 16,2 16,3 16,4 «Antileukotriene agents for the treatment of lung disease». Am. J. Respir. Crit. Care Med. 188 (5): 538–544. 2013 թ․ սեպտեմբեր. doi:10.1164/rccm.201301-0023PP. PMID 23822826.
{{cite journal}}: Cite uses deprecated parameter|authors=(օգնություն) - ↑ 17,0 17,1 17,2 NHLBI Guideline 2007, էջեր. 373–375
- ↑ Global Burden of Disease Study 2013, Collaborators (2015 թ․ օգոստոսի 22). «Global, regional, and national incidence, prevalence, and years lived with disability for 301 acute and chronic diseases and injuries in 188 countries, 1990–2013: a systematic analysis for the Global Burden of Disease Study 2013». Lancet. 386 (9995): 743–800. doi:10.1016/s0140-6736(15)60692-4. PMC 4561509. PMID 26063472.
{{cite journal}}:|first1=has generic name (օգնություն)CS1 սպաս․ թվային անուններ: authors list (link) - ↑ «Is the prevalence of asthma declining? Systematic review of epidemiological studies». Allergy. 65 (2): 152–67. 2010 թ․ փետրվար. doi:10.1111/j.1398-9995.2009.02244.x. PMID 19912154.
{{cite journal}}: Cite uses deprecated parameter|authors=(օգնություն) - ↑ 20,0 20,1 Manniche L. (1999). Sacred luxuries: fragrance, aromatherapy, and cosmetics in ancient Egypt. Cornell University Press. էջեր 49. ISBN 978-0-8014-3720-5.
- ↑ GINA 2011, էջեր. 2–5
- ↑ 22,0 22,1 22,2 22,3 22,4 Глобальная стратегия лечения и профилактики бронхиальной астмы = Global Initiative for Asthma. — 2006. — 106 с.
- ↑ Jindal, editor-in-chief SK (2011). Textbook of pulmonary and critical care medicine. New Delhi: Jaypee Brothers Medical Publishers. էջ 242. ISBN 978-93-5025-073-0. Արխիվացված օրիգինալից 2016 թ․ ապրիլի 24-ին.
{{cite book}}:|first=has generic name (օգնություն) - ↑ George, Ronald B. (2005). Chest medicine : essentials of pulmonary and critical care medicine (5th ed.). Philadelphia, PA: Lippincott Williams & Wilkins. էջ 62. ISBN 978-0-7817-5273-2. Արխիվացված օրիգինալից 2016 թ․ մայիսի 5-ին.
- ↑ British Guideline 2009, էջ. 14
- ↑ GINA 2011, էջեր. 8–9
- ↑ Boulet L. P. (2009 թ․ ապրիլ). «Influence of comorbid conditions on asthma». European Respiratory Journal. 33 (4): 897–906. doi:10.1183/09031936.00121308. PMID 19336592.
- ↑ Boulet, L. P.; Boulay, M. È. (2011 թ․ հունիս). «Asthma-related comorbidities». Expert review of respiratory medicine. 5 (3): 377–93. doi:10.1586/ers.11.34. PMID 21702660.
- ↑ 29,0 29,1 editors, Andrew Harver, Harry Kotses (2010). Asthma, health and society a public health perspective. New York: Springer. էջ 315. ISBN 978-0-387-78285-0. Արխիվացված օրիգինալից 2016 թ․ մայիսի 12-ին.
{{cite book}}:|last=has generic name (օգնություն)CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ Thomas, M.; Bruton, A.; Moffat, M.; Cleland, J. (2011 թ․ սեպտեմբեր). «Asthma and psychological dysfunction». Primary care respiratory journal : journal of the General Practice Airways Group. 20 (3): 250–6. doi:10.4104/pcrj.2011.00058. PMID 21674122.
- ↑ Webb, edited by Henrik S. Thomsen, Judith A. W. (2014). Contrast media : safety issues and ESUR guidelines (Third ed.). Dordrecht: Springer. էջ 54. ISBN 978-3-642-36724-3. Արխիվացված օրիգինալից 2017 թ․ սեպտեմբերի 8-ին.
{{cite book}}:|first1=has generic name (օգնություն)CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ Choudhry S; Seibold MA; Borrell LN; և այլք: (2007). «Dissecting complex diseases in complex populations: asthma in latino americans». Proc Am Thorac Soc. 4 (3): 226–33. doi:10.1513/pats.200701-029AW. PMC 2647623. PMID 17607004.
- ↑ Dietert, RR (2011 թ․ սեպտեմբեր). «Maternal and childhood asthma: risk factors, interactions, and ramifications». Reproductive toxicology (Elmsford, N.Y.). 32 (2): 198–204. doi:10.1016/j.reprotox.2011.04.007. PMID 21575714.
- ↑ Tan, DJ; Walters, EH; Perret, JL; Lodge, CJ; Lowe, AJ; Matheson, MC; Dharmage, SC (2015 թ․ փետրվար). «Age-of-asthma onset as a determinant of different asthma phenotypes in adults: a systematic review and meta-analysis of the literature». Expert review of respiratory medicine. 9 (1): 109–23. doi:10.1586/17476348.2015.1000311. PMID 25584929.
- ↑ Kelly, FJ; Fussell, JC (2011 թ․ օգոստոս). «Air pollution and airway disease». Clinical and Experimental Allergy. 41 (8): 1059–71. doi:10.1111/j.1365-2222.2011.03776.x. PMID 21623970.
- ↑ GINA 2011, էջ. 6
- ↑ Gold, D.R.; Wright, R. (2005). «Population disparities in asthma». Annu Rev Public Health. 26: 89–113. doi:10.1146/annurev.publhealth.26.021304.144528. PMID 15760282.
- ↑ GINA 2011, էջ. 61
- ↑ American Lung, Association (2001 թ․ հունիս). «Urban air pollution and health inequities: a workshop report». Environmental Health Perspectives. 109 Suppl 3: 357–74. doi:10.1289/ehp.01109s3357. PMC 1240553. PMID 11427385.
- ↑ McGwin, G; Lienert, J; Kennedy, JI (2010 թ․ մարտ). «Formaldehyde exposure and asthma in children: a systematic review». Environmental Health Perspectives. 118 (3): 313–7. doi:10.1289/ehp.0901143. PMC 2854756. PMID 20064771.
- ↑ Jaakkola, J.J.; Knight, T.L. (2008 թ․ հուլիս). «The role of exposure to phthalates from polyvinyl chloride products in the development of asthma and allergies: a systematic review and meta-analysis». Environ Health Perspect. 116 (7): 845–53. doi:10.1289/ehp.10846. PMC 2453150. PMID 18629304.
- ↑ Bornehag, CG; Nanberg, E (2010 թ․ ապրիլ). «Phthalate exposure and asthma in children». International journal of andrology. 33 (2): 333–45. doi:10.1111/j.1365-2605.2009.01023.x. PMID 20059582.
- ↑ Mamane, A; Baldi, I; Tessier, JF; Raherison, C; Bouvier, G (2015 թ․ հունիս). «Occupational exposure to pesticides and respiratory health». European Respiratory Review. 24 (136): 306–19. doi:10.1183/16000617.00006014. PMID 26028642.
- ↑ Henderson, AJ; Shaheen, SO (2013 թ․ մարտ). «Acetaminophen and asthma». Paediatric Respiratory Reviews. 14 (1): 9–15, quiz 16. doi:10.1016/j.prrv.2012.04.004. PMID 23347656.
- ↑ Heintze, K; Petersen, KU (2013 թ․ հունիս). «The case of drug causation of childhood asthma: antibiotics and paracetamol». European journal of clinical pharmacology. 69 (6): 1197–209. doi:10.1007/s00228-012-1463-7. PMC 3651816. PMID 23292157.
- ↑ Cheelo, M; Lodge, CJ; Dharmage, SC; Simpson, JA; Matheson, M; Heinrich, J; Lowe, AJ (2014 թ․ նոյեմբերի 26). «Paracetamol exposure in pregnancy and early childhood and development of childhood asthma: a systematic review and meta-analysis». Archives of Disease in Childhood. 100: 81–9. doi:10.1136/archdischild-2012-303043. PMID 25429049.
- ↑ Eyers, S; Weatherall, M; Jefferies, S; Beasley, R (2011 թ․ ապրիլ). «Paracetamol in pregnancy and the risk of wheezing in offspring: a systematic review and meta-analysis». Clinical and Experimental Allergy. 41 (4): 482–9. doi:10.1111/j.1365-2222.2010.03691.x. PMID 21338428.
- ↑ van de Loo, KF; van Gelder, MM; Roukema, J; Roeleveld, N; Merkus, PJ; Verhaak, CM (2016 թ․ հունվար). «Prenatal maternal psychological stress and childhood asthma and wheezing: a meta-analysis». The European respiratory journal. 47 (1): 133–46. doi:10.1183/13993003.00299-2015. PMID 26541526.
- ↑ Ahluwalia, SK; Matsui, EC (2011 թ․ ապրիլ). «The indoor environment and its effects on childhood asthma». Current Opinion in Allergy and Clinical Immunology. 11 (2): 137–43. doi:10.1097/ACI.0b013e3283445921. PMID 21301330.
- ↑ Arshad, SH (2010 թ․ հունվար). «Does exposure to indoor allergens contribute to the development of asthma and allergy?». Current allergy and asthma reports. 10 (1): 49–55. doi:10.1007/s11882-009-0082-6. PMID 20425514.
- ↑ Custovic, A; Simpson, A (2012). «The role of inhalant allergens in allergic airways disease». Journal of Investigational Allergology and Clinical Immunology. 22 (6): 393–401, qiuz follow 401. PMID 23101182.
- ↑ 52,0 52,1 PC Gøtzsche; HK Johansen (2008). Gøtzsche, Peter C (ed.). «House dust mite control measures for asthma». Cochrane Database of Systematic Reviews (2): CD001187. doi:10.1002/14651858.CD001187.pub3. PMID 18425868.
- ↑ Calderon, Moises; և այլք: (2015). «Respiratory allergy caused by house dust mites: What do we really know?». Journal of Allergy and Clinical Immunology. 136: 38–48. doi:10.1016/j.jaci.2014.10.012.
- ↑ NHLBI Guideline 2007, էջ. 11
- ↑ Ramsey, CD; Celedón JC (2005 թ․ հունվար). «The hygiene hypothesis and asthma». Current Opinion in Pulmonary Medicine. 11 (1): 14–20. doi:10.1097/01.mcp.0000145791.13714.ae. PMID 15591883.
- ↑ Bufford, JD; Gern JE (2005 թ․ մայիս). «The hygiene hypothesis revisited». Immunology and Allergy Clinics of North America. 25 (2): 247–262. doi:10.1016/j.iac.2005.03.005. PMID 15878454.
- ↑ Brooks, C; Pearce, N; Douwes, J (2013 թ․ փետրվար). «The hygiene hypothesis in allergy and asthma: an update». Current Opinion in Allergy and Clinical Immunology. 13 (1): 70–7. doi:10.1097/ACI.0b013e32835ad0d2. PMID 23103806.
- ↑ Rao, D; Phipatanakul, W (2011 թ․ հոկտեմբեր). «Impact of environmental controls on childhood asthma». Current allergy and asthma reports. 11 (5): 414–20. doi:10.1007/s11882-011-0206-7. PMC 3166452. PMID 21710109.
- ↑ Murk, W; Risnes, KR; Bracken, MB (2011 թ․ հունիս). «Prenatal or early-life exposure to antibiotics and risk of childhood asthma: a systematic review». Pediatrics. 127 (6): 1125–38. doi:10.1542/peds.2010-2092. PMID 21606151.
- ↑ British Guideline 2009, էջ. 72
- ↑ Neu, J; Rushing, J (2011 թ․ հունիս). «Cesarean versus vaginal delivery: long-term infant outcomes and the hygiene hypothesis». Clinics in perinatology. 38 (2): 321–31. doi:10.1016/j.clp.2011.03.008. PMC 3110651. PMID 21645799.
- ↑ Von Hertzen, LC; Haahtela, T (2004 թ․ փետրվար). «Asthma and atopy -the price of affluence?». Allergy. 59 (2): 124–37. doi:10.1046/j.1398-9995.2003.00433.x. PMID 14763924.
- ↑ 63,0 63,1 63,2 Elward, Graham Douglas, Kurtis S. (2010). Asthma. London: Manson Pub. էջեր 27–29. ISBN 978-1-84076-513-7. Արխիվացված օրիգինալից 2016 թ․ մայիսի 17-ին.
{{cite book}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ 64,0 64,1 64,2 Ober C, Hoffjan S (2006). «Asthma genetics 2006: the long and winding road to gene discovery». Genes Immun. 7 (2): 95–100. doi:10.1038/sj.gene.6364284. PMID 16395390.
- ↑ Halapi, E; Bjornsdottir, US (2009 թ․ հունվար). «Overview on the current status of asthma genetics». The clinical respiratory journal. 3 (1): 2–7. doi:10.1111/j.1752-699X.2008.00119.x. PMID 20298365.
- ↑ 66,0 66,1 Martinez FD (2007). «CD14, endotoxin, and asthma risk: actions and interactions». Proc Am Thorac Soc. 4 (3): 221–5. doi:10.1513/pats.200702-035AW. PMC 2647622. PMID 17607003.
- ↑ 67,0 67,1 Rapini, Ronald P.; Bolognia, Jean L.; Jorizzo, Joseph L. (2007). Dermatology: 2-Volume Set. St. Louis: Mosby. ISBN 1-4160-2999-0.
- ↑ GINA 2011, էջ. 4
- ↑ J. C. Jennette; R. J. Falk; P. A. Bacon; և այլք: (2013 թ․ հունվար). «2012 Revised International Chapel Hill Consensus Conference Nomenclature of Vasculitides». Arthritis & Rheumatism. 65 (1): 1–11. doi:10.1002/art.37715. PMID 23045170. Արխիվացված օրիգինալից 2016 թ․ օգոստոսի 9-ին.
- ↑ Beuther DA (2010 թ․ հունվար). «Recent insight into obesity and asthma». Current Opinion in Pulmonary Medicine. 16 (1): 64–70. doi:10.1097/MCP.0b013e3283338fa7. PMID 19844182.
- ↑ Holguin F, Fitzpatrick A (2010 թ․ մարտ). «Obesity, asthma, and oxidative stress». J. Appl. Physiol. 108 (3): 754–9. doi:10.1152/japplphysiol.00702.2009. PMID 19926826.
- ↑ Wood LG, Gibson PG (2009 թ․ հուլիս). «Dietary factors lead to innate immune activation in asthma». Pharmacol. Ther. 123 (1): 37–53. doi:10.1016/j.pharmthera.2009.03.015. PMID 19375453.
- ↑ O'Rourke ST (2007 թ․ հոկտեմբեր). «Antianginal actions of beta-adrenoceptor antagonists». Am J Pharm Educ. 71 (5): 95. doi:10.5688/aj710595. PMC 2064893. PMID 17998992.
- ↑ Salpeter, S; Ormiston, T; Salpeter, E (2002). «Cardioselective beta-blockers for reversible airway disease». The Cochrane Database of Systematic Reviews (4): CD002992. doi:10.1002/14651858.CD002992. PMID 12519582.
- ↑ Morales, DR; Jackson, C; Lipworth, BJ; Donnan, PT; Guthrie, B (2013 թ․ նոյեմբերի 7). «Adverse respiratory effect of acute beta-blocker exposure in asthma: a systematic review and meta-analysis of randomized controlled trials». Chest. 145 (4): 779–86. doi:10.1378/chest.13-1235. PMID 24202435.
- ↑ Covar, RA; Macomber, BA; Szefler, SJ (2005 թ․ փետրվար). «Medications as asthma triggers». Immunology and allergy clinics of North America. 25 (1): 169–90. doi:10.1016/j.iac.2004.09.009. PMID 15579370.
- ↑ Lai, Tianwen; Wu, Mindan; Liu, Juan; Luo, Man; He, Lulu; Wang, Xiaohui; Wu, Bin; Ying, Songmin; Chen, Zhihua; Li, Wen; Shen, Huahao (2018 թ․ փետրվար). «Acid-Suppressive Drug Use During Pregnancy and the Risk of Childhood Asthma: A Meta-analysis». Pediatrics. 141 (2): e20170889. doi:10.1542/peds.2017-0889.
- ↑ 78,0 78,1 78,2 78,3 Baxi SN, Phipatanakul W (2010 թ․ ապրիլ). «The role of allergen exposure and avoidance in asthma». Adolesc Med State Art Rev. 21 (1): 57–71, viii–ix. PMC 2975603. PMID 20568555.
- ↑ Sharpe, RA; Bearman, N; Thornton, CR; Husk, K; Osborne, NJ (2015 թ․ հունվար). «Indoor fungal diversity and asthma: a meta-analysis and systematic review of risk factors». The Journal of Allergy and Clinical Immunology. 135 (1): 110–22. doi:10.1016/j.jaci.2014.07.002. PMID 25159468.
- ↑ Chen E, Miller GE (2007). «Stress and inflammation in exacerbations of asthma». Brain Behav Immun. 21 (8): 993–9. doi:10.1016/j.bbi.2007.03.009. PMC 2077080. PMID 17493786.
- ↑ 81,0 81,1 81,2 81,3 Чучалин А. Г. Бронхиальная астма. — 1985.
- ↑ NHLBI Guideline 2007, էջ. 42
- ↑ GINA 2011, էջ. 20
- ↑ «Five things physicians and patients should question» (PDF). Choosing wisely: an initiative of the ABIM Foundation. American Academy of Allergy, Asthma, and Immunology. Արխիվացված է օրիգինալից (PDF) 2012 թ․ նոյեմբերի 3-ին. Վերցված է 2012 թ․ օգոստոսի 14-ին.
{{cite journal}}: Cite uses deprecated parameter|authors=(օգնություն) - ↑ Guidelines for the diagnosis and management of asthma. National Heart, Lung, and Blood Institute (US). 2007. 07-4051. Արխիվացված օրիգինալից 2011 թ․ օգոստոսի 27-ին.
{{cite book}}: Cite uses deprecated parameter|authors=(օգնություն) - ↑ Welsh, EJ.; Bara, A.; Barley, E.; Cates, CJ. (2010). Welsh, Emma J (ed.). «Caffeine for asthma». Cochrane Database of Systematic Reviews (1): CD001112. doi:10.1002/14651858.CD001112.pub2. PMID 20091514.
- ↑ NHLBI Guideline 2007, էջ. 58
- ↑ NHLBI Guideline 2007, էջ. 59
- ↑ 89,0 89,1 «Update in asthma 2009». American Journal of Respiratory and Critical Care Medicine. 181 (11): 1181–7. 2010 թ․ հունիս. doi:10.1164/rccm.201003-0321UP. PMC 3269238. PMID 20516492.
{{cite journal}}: Cite uses deprecated parameter|authors=(օգնություն) - ↑ 90,0 90,1 Self, Timothy; Chrisman, Cary; Finch, Christopher (2009). «22. Asthma». In Mary Anne Koda-Kimble, Brian K. Alldredge; և այլք: (eds.). Applied therapeutics: the clinical use of drugs (9th ed.). Philadelphia: Lippincott Williams & Wilkins. OCLC 230848069.
- ↑ Delacourt, C. (2004 թ․ հունիս). «Conséquences bronchiques de l'asthme non traité» [Bronchial changes in untreated asthma]. Archives de Pédiatrie. 11 (Suppl. 2): 71s–73s. doi:10.1016/S0929-693X(04)90003-6. PMID 15301800.
- ↑ Schiffman, George (2009 թ․ դեկտեմբերի 18). «Chronic obstructive pulmonary disease». MedicineNet. Արխիվացված օրիգինալից 2010 թ․ օգոստոսի 28-ին. Վերցված է 2010 թ․ սեպտեմբերի 2-ին.
- ↑ Current Review of Asthma. London: Current Medicine Group. 2003. էջ 42. ISBN 978-1-4613-1095-2. Արխիվացված օրիգինալից 2017 թ․ սեպտեմբերի 8-ին.
- ↑ Barnes, P. J. (2008). «Asthma». In Fauci, Anthony S.; Braunwald, E.; Kasper, D. L. (eds.). Harrison's Principles of Internal Medicine (17th ed.). New York: McGraw-Hill. էջեր 1596–1607. ISBN 978-0-07-146633-2.
- ↑ British Guideline 2009, էջ. 54
- ↑ McMahon, Maureen (2011). Pediatrics a competency-based companion. Philadelphia, PA: Saunders/Elsevier. ISBN 978-1-4160-5350-7.
- ↑ «Physical examination of the adult patient with respiratory diseases: inspection and palpation». European Respiratory Journal. 8 (9): 1584–93. 1995 թ․ սեպտեմբեր. PMID 8575588. Արխիվացված օրիգինալից 2015 թ․ ապրիլի 29-ին.
{{cite journal}}: Cite uses deprecated parameter|authors=(օգնություն) - ↑ Werner, H. A. (2001 թ․ հունիս). «Status asthmaticus in children: a review». Chest. 119 (6): 1596–1607. doi:10.1378/chest.119.6.1913. PMID 11399724.
- ↑ 99,0 99,1 «Dyspnea». Med. Clin. North Am. 90 (3): 453–79. 2006 թ․ մայիս. doi:10.1016/j.mcna.2005.11.006. PMID 16473100.
{{cite journal}}: Cite uses deprecated parameter|authors=(օգնություն) - ↑ 100,0 100,1 Shah, R.; Saltoun, C. A. (May–Jun 2012). «Chapter 14: Acute severe asthma (status asthmaticus)». Allergy and Asthma Proceedings. 33 Suppl 1 (3): S47–50. doi:10.2500/aap.2012.33.3547. PMID 22794687.
- ↑ 101,0 101,1 Khan, D. A. (Jan–Feb 2012). «Exercise-induced bronchoconstriction: burden and prevalence». Allergy and Asthma Proceedings. 33 (1): 1–6. doi:10.2500/aap.2012.33.3507. PMID 22370526.
- ↑ Wuestenfeld, J. C.; Wolfarth B. (2013 թ․ հունվար). «Special considerations for adolescent athletic and asthmatic patients». Open Access Journal of Sports Medicine. 4: 1–7. doi:10.2147/OAJSM.S23438. PMC 3871903. PMID 24379703.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ GINA 2011, էջ. 17
- ↑ Kindermann, W. (2007). «Do inhaled beta(2)-agonists have an ergogenic potential in non-asthmatic competitive athletes?». Sports Medicine. 37 (2): 95–102. doi:10.2165/00007256-200737020-00001. PMID 17241101.
- ↑ Pluim, B. M.; de Hon, O.; Staal, J. B.; Limpens, J.; Kuipers, H.; Overbeek, S. E.; Zwinderman, A. H.; Scholten, R. J. (2011 թ․ հունվարի 1). «β₂-Agonists and physical performance: a systematic review and meta-analysis of randomized controlled trials». Sports Medicine. 41 (1): 39–57. doi:10.2165/11537540-000000000-00000. PMID 21142283.
- ↑ 106,0 106,1 Baur, X.; Aasen, T. B.; Burge, P. S.; Heederik, D.; Henneberger, P. K.; Maestrelli, P.; Schlünssen, V.; Vandenplas, O.; Wilken, D. (2012 թ․ հունիսի 1). ERS Task Force on the Management of Work-related, Asthma. «The management of work-related asthma guidelines: a broader perspective». European Respiratory Review. 21 (124): 125–39. doi:10.1183/09059180.00004711. PMID 22654084.
- ↑ Kunnamo, ed.-in-chief: Ilkka (2005). Evidence-based medicine guidelines. Chichester: Wiley. էջ 214. ISBN 978-0-470-01184-3. Արխիվացված օրիգինալից 2016 թ․ մայիսի 17-ին.
{{cite book}}:|first=has generic name (օգնություն) - ↑ Kraft, editors, Mario Castro, Monica (2008). Clinical asthma. Philadelphia: Mosby / Elsevier. էջեր Chapter 42. ISBN 978-0-323-07081-2. Արխիվացված օրիգինալից 2016 թ․ մայիսի 28-ին.
{{cite book}}:|first=has generic name (օգնություն)CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ Chang, J. E.; White, A.; Simon, R. A.; Stevenson, D. D. (2012). «Aspirin-exacerbated respiratory disease: burden of disease». Allergy and Asthma Proceedings. 33 (2): 117–21. doi:10.2500/aap.2012.33.3541. PMID 22525387.
- ↑ 110,0 110,1 Kowalski, M. L.; Makowska, J. S.; Blanca, M.; Bavbek, S.; Bochenek, G.; Bousquet, J.; Bousquet, P.; Celik, G.; Demoly, P.; Gomes, E. R.; Niżankowska-Mogilnicka, E.; Romano, A.; Sanchez-Borges, M.; Sanz, M.; Torres, M. J.; De Weck, A.; Szczeklik, A.; Brockow, K. (2011 թ․ հուլիս). «Hypersensitivity to nonsteroidal anti-inflammatory drugs (NSAIDs) – classification, diagnosis and management: review of the EAACI/ENDA and GA2LEN/HANNA». Allergy. 66 (7): 818–29. doi:10.1111/j.1398-9995.2011.02557.x. PMID 21631520.
- ↑ Knowles, S. R.; Drucker, A. M.; Weber, E. A.; Shear, N. H. (2007 թ․ հուլիս). «Management options for patients with aspirin and nonsteroidal antiinflammatory drug sensitivity». The Annals of pharmacotherapy. 41 (7): 1191–200. doi:10.1345/aph.1k023. PMID 17609236.
- ↑ 112,0 112,1 112,2 Adams, K. E.; Rans, T. S. (2013 թ․ դեկտեմբեր). «Adverse reactions to alcohol and alcoholic beverages». Annals of Allergy, Asthma & Immunology. 111 (6): 439–45. doi:10.1016/j.anai.2013.09.016. PMID 24267355.
- ↑ Peters, S. P. (2014). «Asthma phenotypes: nonallergic (intrinsic) asthma». The Journal of Allergy and Clinical Immunology. In practice. 2 (6): 650–2. doi:10.1016/j.jaip.2014.09.006. PMID 25439352.
- ↑ NHLBI Guideline 2007, էջ. 46
- ↑ Lichtenstein, Richard (2013). Pediatric emergencies. Philadelphia, Pa.: Elsevier. էջ 1022. ISBN 978-0-323-22733-9. Արխիվացված օրիգինալից 2017 թ․ սեպտեմբերի 8-ին.
- ↑ 116,0 116,1 NHLBI Guideline 2007, էջեր. 184–5
- ↑ «Asthma». World Health Organization. 2017 թ․ ապրիլ. Արխիվացված է օրիգինալից 2011 թ․ հունիսի 29-ին. Վերցված է 2017 թ․ մայիսի 30-ին.
- ↑ Lodge, CJ; Allen, KJ; Lowe, AJ; Hill, DJ; Hosking, CS; Abramson, MJ; Dharmage, SC (2012). «Perinatal cat and dog exposure and the risk of asthma and allergy in the urban environment: a systematic review of longitudinal studies». Clinical & developmental immunology. 2012: 176484. doi:10.1155/2012/176484. PMC 3251799. PMID 22235226.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ 119,0 119,1 Prescott, SL; Tang, ML (2005 թ․ մայիսի 2). Australasian Society of Clinical Immunology and, Allergy. «The Australasian Society of Clinical Immunology and Allergy position statement: Summary of allergy prevention in children». The Medical Journal of Australia. 182 (9): 464–7. PMID 15865590.
- ↑ Cates, CJ; Rowe, BH (2013 թ․ փետրվարի 28). «Vaccines for preventing influenza in people with asthma». The Cochrane Database of Systematic Reviews. 2: CD000364. doi:10.1002/14651858.CD000364.pub4. PMID 23450529.
- ↑ «Strategic Advisory Group of Experts on Immunization – report of the extraordinary meeting on the influenza A (H1N1) 2009 pandemic, 7 July 2009». Wkly Epidemiol Rec. 84 (30): 301–4. 2009 թ․ հուլիսի 24. PMID 19630186.
- ↑ Been, JV; Nurmatov, UB; Cox, B; Nawrot, TS; van Schayck, CP; Sheikh, A (2014 թ․ մայիսի 3). «Effect of smoke-free legislation on perinatal and child health: a systematic review and meta-analysis». Lancet. 383 (9928): 1549–60. doi:10.1016/S0140-6736(14)60082-9. PMID 24680633.
- ↑ Ripoll, Brian C. Leutholtz, Ignacio (2011). Exercise and disease management (2nd ed.). Boca Raton: CRC Press. էջ 100. ISBN 978-1-4398-2759-8. Արխիվացված օրիգինալից 2016 թ․ մայիսի 6-ին.
{{cite book}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ GINA 2011, էջ. 56
- ↑ 125,0 125,1 125,2 125,3 125,4 125,5 NHLBI Guideline 2007, էջ. 213
- ↑ 126,0 126,1 «British Guideline on the Management of Asthma» (PDF). Scottish Intercollegiate Guidelines Network. 2008. Արխիվացված (PDF) օրիգինալից օգոստոսի 19, 2008-ին. Վերցված է 2008 թ․ օգոստոսի 4-ին.
- ↑ 127,0 127,1 127,2 Kew, Kayleigh M.; Nashed, Marina; Dulay, Valdeep; Yorke, Janelle (2016 թ․ սեպտեմբերի 21). «Cognitive behavioural therapy (CBT) for adults and adolescents with asthma». The Cochrane Database of Systematic Reviews. 9: CD011818. doi:10.1002/14651858.CD011818.pub2. ISSN 1469-493X. PMID 27649894.
- ↑ NHLBI Guideline 2007, էջ. 69
- ↑ Thomson NC, Spears M (2005). «The influence of smoking on the treatment response in patients with asthma». Current Opinion in Allergy and Clinical Immunology. 5 (1): 57–63. doi:10.1097/00130832-200502000-00011. PMID 15643345.
- ↑ Stapleton M, Howard-Thompson A, George C, Hoover RM, Self TH (2011). «Smoking and asthma». J Am Board Fam Med. 24 (3): 313–22. doi:10.3122/jabfm.2011.03.100180. PMID 21551404.
- ↑ Been, Jasper (2014 թ․ մարտի 28). «Effect of smoke-free legislation on perinatal and child health: a systematic review and meta-analysis». Lancet. 383 (9928): 1549–60. doi:10.1016/S0140-6736(14)60082-9. PMID 24680633.
- ↑ Carson, KV; Chandratilleke, MG; Picot, J; Brinn, MP; Esterman, AJ; Smith, BJ (2013 թ․ սեպտեմբերի 30). «Physical training for asthma». The Cochrane Database of Systematic Reviews. 9 (9): CD001116. doi:10.1002/14651858.CD001116.pub4. PMID 24085631.
- ↑ Yang, Zu-Yao; Zhong, Hui-Bin; Mao, Chen; Yuan, Jin-Qiu; Huang, Ya-Fang; Wu, Xin-Yin; Gao, Yuan-Mei; Tang, Jin-Ling (2016 թ․ ապրիլի 27). «Yoga for asthma». Cochrane Database of Systematic Reviews (անգլերեն). 4: CD010346. doi:10.1002/14651858.cd010346.pub2. PMID 27115477. Արխիվացված օրիգինալից 2016 թ․ մայիսի 4-ին. Վերցված է 2016 թ․ ապրիլի 29-ին.
- ↑ «QRG 153 • British guideline on the management of asthma» (PDF). SIGN. 2016 թ․ սեպտեմբեր. Արխիվացված (PDF) օրիգինալից 2016 թ․ հոկտեմբերի 9-ին. Վերցված է 2016 թ․ հոկտեմբերի 6-ին.
- ↑ Parsons JP, Hallstrand TS, Mastronarde JG, և այլք: (2013 թ․ մայիս). «An official American Thoracic Society clinical practice guideline: exercise-induced bronchoconstriction». Am. J. Respir. Crit. Care Med. 187 (9): 1016–27. doi:10.1164/rccm.201303-0437ST. PMID 23634861.
- ↑ Vézina, K; Chauhan, BF; Ducharme, FM (2014 թ․ հուլիսի 31). «Inhaled anticholinergics and short-acting beta(2)-agonists versus short-acting beta2-agonists alone for children with acute asthma in hospital». The Cochrane Database of Systematic Reviews. 7 (7): CD010283. doi:10.1002/14651858.CD010283.pub2. PMID 25080126.
- ↑ Rodrigo GJ, Nannini LJ (2006). «Comparison between nebulized adrenaline and beta2 agonists for the treatment of acute asthma. A meta-analysis of randomized trials». Am J Emerg Med. 24 (2): 217–22. doi:10.1016/j.ajem.2005.10.008. PMID 16490653.
- ↑ NHLBI Guideline 2007, էջ. 351
- ↑ NHLBI Guideline 2007, էջ. 218
- ↑ 140,0 140,1 Ducharme, FM; Ni Chroinin, M; Greenstone, I; Lasserson, TJ (2010 թ․ մայիսի 12). Ducharme, Francine M (ed.). «Addition of long-acting beta2-agonists to inhaled corticosteroids versus same dose inhaled corticosteroids for chronic asthma in adults and children». Cochrane Database of Systematic Reviews (5): CD005535. doi:10.1002/14651858.CD005535.pub2. PMC 4169792. PMID 20464739.
- ↑ 141,0 141,1 Ni Chroinin, Muireann; Greenstone, Ilana; Lasserson, Toby J.; Ducharme, Francine M. (2009 թ․ հոկտեմբերի 7). «Addition of inhaled long-acting beta2-agonists to inhaled steroids as first line therapy for persistent asthma in steroid-naive adults and children». The Cochrane Database of Systematic Reviews (4): CD005307. doi:10.1002/14651858.CD005307.pub2. ISSN 1469-493X. PMC 4170786. PMID 19821344.
- ↑ Ducharme, FM; Ni Chroinin, M; Greenstone, I; Lasserson, TJ (2010 թ․ ապրիլի 14). Ducharme, Francine M (ed.). «Addition of long-acting beta2-agonists to inhaled steroids versus higher dose inhaled corticosteroids in adults and children with persistent asthma». Cochrane Database of Systematic Reviews (4): CD005533. doi:10.1002/14651858.CD005533.pub2. PMC 4169793. PMID 20393943.
- ↑ Fanta CH (2009 թ․ մարտ). «Asthma». New England Journal of Medicine. 360 (10): 1002–14. doi:10.1056/NEJMra0804579. PMID 19264689.
- ↑ Cates, CJ; Cates, MJ (2012 թ․ ապրիլի 18). Cates, Christopher J (ed.). «Regular treatment with formoterol for chronic asthma: serious adverse events». Cochrane Database of Systematic Reviews. 4 (4): CD006923. doi:10.1002/14651858.CD006923.pub3. PMC 4017186. PMID 22513944.
- ↑ Cates, CJ; Cates, MJ (2008 թ․ հուլիսի 16). Cates, Christopher J (ed.). «Regular treatment with salmeterol for chronic asthma: serious adverse events». Cochrane Database of Systematic Reviews (3): CD006363. doi:10.1002/14651858.CD006363.pub2. PMC 4015854. PMID 18646149.
- ↑ Chauhan, Bhupendrasinh F.; Chartrand, Caroline; Ni Chroinin, Muireann; Milan, Stephen J.; Ducharme, Francine M. (2015 թ․ նոյեմբերի 24). «Addition of long-acting beta2-agonists to inhaled corticosteroids for chronic asthma in children». The Cochrane Database of Systematic Reviews (11): CD007949. doi:10.1002/14651858.CD007949.pub2. ISSN 1469-493X. PMID 26594816.
- ↑ Chauhan, Bhupendrasinh F.; Ducharme, Francine M. (2014 թ․ հունվարի 24). «Addition to inhaled corticosteroids of long-acting beta2-agonists versus anti-leukotrienes for chronic asthma». The Cochrane Database of Systematic Reviews (1): CD003137. doi:10.1002/14651858.CD003137.pub5. ISSN 1469-493X. PMID 24459050.
- ↑ 148,0 148,1 Chauhan, Bhupendrasinh F.; Jeyaraman, Maya M.; Singh Mann, Amrinder; Lys, Justin; Abou-Setta, Ahmed M.; Zarychanski, Ryan; Ducharme, Francine M. (2017 թ․ մարտի 16). «Addition of anti-leukotriene agents to inhaled corticosteroids for adults and adolescents with persistent asthma». The Cochrane Database of Systematic Reviews. 3: CD010347. doi:10.1002/14651858.CD010347.pub2. ISSN 1469-493X. PMID 28301050.
- ↑ GINA 2011, էջ. 74
- ↑ Watts, K; Chavasse, RJ (2012 թ․ մայիսի 16). Watts, Kirsty (ed.). «Leukotriene receptor antagonists in addition to usual care for acute asthma in adults and children». Cochrane Database of Systematic Reviews. 5 (5): CD006100. doi:10.1002/14651858.CD006100.pub2. PMID 22592708.
- ↑ Miligkos, Michael; Bannuru, Raveendhara R.; Alkofide, Hadeel; Kher, Sucharita R.; Schmid, Christopher H.; Balk, Ethan M. (2015 թ․ սեպտեմբերի 22). «Leukotriene-Receptor Antagonists Versus Placebo in the Treatment of Asthma in Adults and Adolescents». Annals of Internal Medicine. 163 (10): 756–67. doi:10.7326/M15-1059. PMC 4648683. PMID 26390230.
- ↑ British Guideline 2009, էջ. 43
- ↑ «Zyflo (Zileuton tablets)» (PDF). United States Food and Drug Administration. Cornerstone Therapeutics Inc. 2012 թ․ հունիս. էջ 1. Արխիվացված (PDF) օրիգինալից 2014 թ․ դեկտեմբերի 13-ին. Վերցված է 2014 թ․ դեկտեմբերի 12-ին.
- ↑ 154,0 154,1 Nair, Parameswaran; Milan, Stephen J.; Rowe, Brian H. (2012 թ․ դեկտեմբերի 12). «Addition of intravenous aminophylline to inhaled beta(2)-agonists in adults with acute asthma». The Cochrane Database of Systematic Reviews. 12: CD002742. doi:10.1002/14651858.CD002742.pub2. ISSN 1469-493X. PMID 23235591.
- ↑ Kew, Kayleigh M.; Beggs, Sean; Ahmad, Shaleen (2015 թ․ մայիսի 21). «Stopping long-acting beta2-agonists (LABA) for children with asthma well controlled on LABA and inhaled corticosteroids». The Cochrane Database of Systematic Reviews (5): CD011316. doi:10.1002/14651858.CD011316.pub2. ISSN 1469-493X. PMID 25997166.
- ↑ 156,0 156,1 156,2 Ahmad, Shaleen; Kew, Kayleigh M.; Normansell, Rebecca (2015 թ․ հունիսի 19). «Stopping long-acting beta2-agonists (LABA) for adults with asthma well controlled by LABA and inhaled corticosteroids». The Cochrane Database of Systematic Reviews (6): CD011306. doi:10.1002/14651858.CD011306.pub2. ISSN 1469-493X. PMID 26089258.
- ↑ NHLBI Guideline 2007, էջ. 250
- ↑ Travers, Andrew H.; Milan, Stephen J.; Jones, Arthur P.; Camargo, Carlos A.; Rowe, Brian H. (2012 թ․ դեկտեմբերի 12). «Addition of intravenous beta(2)-agonists to inhaled beta(2)-agonists for acute asthma». The Cochrane Database of Systematic Reviews. 12: CD010179. doi:10.1002/14651858.CD010179. ISSN 1469-493X. PMID 23235685.
- ↑ 159,0 159,1 Rachelefsky, G (2009 թ․ հունվար). «Inhaled corticosteroids and asthma control in children: assessing impairment and risk». Pediatrics. 123 (1): 353–66. doi:10.1542/peds.2007-3273. PMID 19117903.
- ↑ Dahl R (2006 թ․ օգոստոս). «Systemic side effects of inhaled corticosteroids in patients with asthma». Respir Med. 100 (8): 1307–17. doi:10.1016/j.rmed.2005.11.020. PMID 16412623.
- ↑ Thomas, MS; Parolia, A; Kundabala, M; Vikram, M (2010 թ․ հունիս). «Asthma and oral health: a review». Australian Dental Journal. 55 (2): 128–33. doi:10.1111/j.1834-7819.2010.01226.x. PMID 20604752.
- ↑ Skoner, DP (2016 թ․ դեկտեմբեր). «Inhaled corticosteroids: Effects on growth and bone health». Annals of Allergy, Asthma & Immunology. 117 (6): 595–600. doi:10.1016/j.anai.2016.07.043. PMID 27979015.
- ↑ 163,0 163,1 163,2 Rodrigo GJ, Rodrigo C, Hall JB (2004). «Acute asthma in adults: a review». Chest. 125 (3): 1081–102. doi:10.1378/chest.125.3.1081. PMID 15006973.
- ↑ Keeney, GE; Gray, MP; Morrison, AK; Levas, MN; Kessler, EA; Hill, GD; Gorelick, MH; Jackson, JL (2014 թ․ մարտ). «Dexamethasone for acute asthma exacerbations in children: a meta-analysis». Pediatrics. 133 (3): 493–9. doi:10.1542/peds.2013-2273. PMC 3934336. PMID 24515516.
- ↑ Rowe, BH; Kirkland, SW; Vandermeer, B; Campbell, S; Newton, A; Ducharme, FM; Villa-Roel, C (2017 թ․ մարտ). «Prioritizing Systemic Corticosteroid Treatments to Mitigate Relapse in Adults With Acute Asthma: A Systematic Review and Network Meta-analysis». Academic Emergency Medicine. 24 (3): 371–381. doi:10.1111/acem.13107. PMID 27664401.
- ↑ Noppen, M. (2002 թ․ օգոստոս). «Magnesium Treatment for Asthma : Where Do We Stand?». Chest. 122 (2): 396–8. doi:10.1378/chest.122.2.396. PMID 12171805.
- ↑ Griffiths, B; Kew, KM (2016 թ․ ապրիլի 29). «Intravenous magnesium sulfate for treating children with acute asthma in the emergency department». The Cochrane Database of Systematic Reviews. 4: CD011050. doi:10.1002/14651858.CD011050.pub2. PMID 27126744.
- ↑ Kew, KM; Kirtchuk, L; Michell, CI (2014 թ․ մայիսի 28). «Intravenous magnesium sulfate for treating adults with acute asthma in the emergency department». The Cochrane Database of Systematic Reviews. 5 (5): CD010909. doi:10.1002/14651858.CD010909.pub2. PMID 24865567.
- ↑ GINA 2011, էջ. 37
- ↑ NHLBI Guideline 2007, էջ. 399
- ↑ 171,0 171,1 Castro, M; Musani, AI; Mayse, ML; Shargill, NS (2010 թ․ ապրիլ). «Bronchial thermoplasty: a novel technique in the treatment of severe asthma». Therapeutic Advances in Respiratory Disease. 4 (2): 101–16. doi:10.1177/1753465810367505. PMID 20435668.
- ↑ Boulet, LP; Laviolette, M (May–Jun 2012). «Is there a role for bronchial thermoplasty in the treatment of asthma?». Canadian Respiratory Journal. 19 (3): 191–2. doi:10.1155/2012/853731. PMC 3418092. PMID 22679610.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ GINA 2011, էջ. 70
- ↑ Lin, SY; Erekosima, N; Kim, JM; Ramanathan, M; Suarez-Cuervo, C; Chelladurai, Y; Ward, D; Segal, JB (2013 թ․ մարտի 27). «Sublingual Immunotherapy for the Treatment of Allergic Rhinoconjunctivitis and Asthma A Systematic Review». JAMA. 309 (12): 1278–88. doi:10.1001/jama.2013.2049. PMID 23532243. Արխիվացված օրիգինալից 2017 թ․ սեպտեմբերի 8-ին.
- ↑ Drazen, Jeffrey M.; Israel, Elliot; Reddel, Helen K. (2017 թ․ սեպտեմբերի 7). «Severe and Difficult-to-Treat Asthma in Adults». New England Journal of Medicine. 377 (10): 965–976. doi:10.1056/NEJMra1608969. PMID 28877019.
- ↑ Korang, SK; Feinberg, J; Wetterslev, J; Jakobsen, JC (2016 թ․ սեպտեմբերի 30). «Non-invasive positive pressure ventilation for acute asthma in children». The Cochrane Database of Systematic Reviews. 9: CD012067. doi:10.1002/14651858.CD012067.pub2. PMID 27687114.
- ↑ Blanc PD, Trupin L, Earnest G, Katz PP, Yelin EH, Eisner MD (2001). «Alternative therapies among adults with a reported diagnosis of asthma or rhinosinusitis : data from a population-based survey». Chest. 120 (5): 1461–7. doi:10.1378/chest.120.5.1461. PMID 11713120.
- ↑ Shenfield G, Lim E, Allen H (2002). «Survey of the use of complementary medicines and therapies in children with asthma». J Paediatr Child Health. 38 (3): 252–7. doi:10.1046/j.1440-1754.2002.00770.x. PMID 12047692.
- ↑ Kaur B, Rowe BH, Arnold E (2009). Welsh EJ (ed.). «Vitamin C supplementation for asthma». Cochrane Database of Systematic Reviews (1): CD000993. doi:10.1002/14651858.CD000993.pub3. hdl:10138/38500. PMID 19160185.
- ↑ Hemilä, H (2013). «Vitamin C may alleviate exercise-induced bronchoconstriction: a meta-analysis». BMJ Open. 3 (6): e002416. doi:10.1136/bmjopen-2012-002416. PMC 3686214. PMID 23794586.

- ↑ Martineau, AR; Cates, CJ; Urashima, M; Jensen, M; Griffiths, AP; Nurmatov, U; Sheikh, A; Griffiths, CJ (2016 թ․ սեպտեմբերի 5). «Vitamin D for the management of asthma». The Cochrane Database of Systematic Reviews. 9: CD011511. doi:10.1002/14651858.CD011511.pub2. PMID 27595415.
- ↑ 182,0 182,1 NHLBI Guideline 2007, էջ. 240
- ↑ McCarney RW, Brinkhaus B, Lasserson TJ, Linde K (2004). McCarney RW (ed.). «Acupuncture for chronic asthma». Cochrane Database of Systematic Reviews (1): CD000008. doi:10.1002/14651858.CD000008.pub2. PMID 14973944.
- ↑ Blackhall, K; Appleton, S; Cates, CJ (2012 թ․ սեպտեմբերի 12). Blackhall, Karen (ed.). «Ionisers for chronic asthma». Cochrane Database of Systematic Reviews. 9 (9): CD002986. doi:10.1002/14651858.CD002986.pub2. PMID 22972060.
- ↑ Hondras MA, Linde K, Jones AP (2005). Hondras MA (ed.). «Manual therapy for asthma». Cochrane Database of Systematic Reviews (2): CD001002. doi:10.1002/14651858.CD001002.pub2. PMID 15846609.
- ↑ «WHO Disease and injury country estimates». World Health Organization. 2009. Արխիվացված օրիգինալից 2009 թ․ նոյեմբերի 11-ին. Վերցված է 2009 թ․ նոյեմբերի 11-ին.
- ↑ Sergel, Michelle J.; Cydulka, Rita K. (2009 թ․ սեպտեմբեր). «Ch. 75: Asthma». In Wolfson, Allan B.; Harwood-Nuss, Ann (eds.). Harwood-Nuss' Clinical Practice of Emergency Medicine (5th ed.). Lippincott Williams & Wilkins. էջեր 432–. ISBN 978-0-7817-8943-1.
- ↑ NHLBI Guideline 2007, էջ. 1
- ↑ 189,0 189,1 «The Global Asthma Report 2014». Արխիվացված օրիգինալից 2016 թ․ ապրիլի 27-ին. Վերցված է 2016 թ․ մայիսի 10-ին.
- ↑ Maddox L, Schwartz DA (2002). «The pathophysiology of asthma». Annu. Rev. Med. 53: 477–98. doi:10.1146/annurev.med.53.082901.103921. PMID 11818486.
- ↑ Organization, World Health (2008). The global burden of disease : 2004 update ([Online-Ausg.] ed.). Geneva, Switzerland: World Health Organization. էջ 35. ISBN 978-92-4-156371-0.
- ↑ Beckett PA, Howarth PH (2003). «Pharmacotherapy and airway remodelling in asthma?». Thorax. 58 (2): 163–74. doi:10.1136/thorax.58.2.163. PMC 1746582. PMID 12554904.
- ↑ Silva, N; Carona, C; Crespo, C; Canavarro, MC (2015 թ․ հունիս). «Quality of life in pediatric asthma patients and their parents: a meta-analysis on 20 years of research». Expert Review of Pharmacoeconomics & Outcomes Research. 15 (3): 499–519. doi:10.1586/14737167.2015.1008459. hdl:10316/45410. PMID 25651982.
- ↑ Ю. И. Фещенко. «Основные принципы современного лечения бронхиальной астмы».
- ↑ Овчаренко С. И. Бронхиальная астма: диагностика и лечение. — РМЖ, 2002. — Т. 10. — № 17. Архивировано из первоисточника 9 Նոյեմբերի 2008.
- ↑ M. Masoli, D. Fabian, S. Holt, R. Beasley. Global Burden of Asthma. — 2003. — 20 с.
- ↑ Б. А. Черняк, И. И. Воржева. Агонисты beta2-адренергических рецепторов в терапии бронхиальной астмы: вопросы эффективности и безопасности // Consilium Medicum. — 2006. — Т. 8. — № 10. Архивировано из первоисточника {a.
- ↑ Бронхиальная астма – проблемы и достижения. По материалам 15-го ежегодного конгресса европейского респираторного общества // «Клиническая иммунология. Аллергология. Инфектология». Издательский дом «Здоров’я України». — 2005. — № 1. Архивировано из первоисточника {a.
- ↑ 199,0 199,1 199,2 Barrett ML, Wier LM, Washington R (2014 թ․ հունվար). «Trends in Pediatric and Adult Hospital Stays for Asthma, 2000–2010». HCUP Statistical Brief #169. Rockville, MD: Agency for Healthcare Research and Quality. Արխիվացված օրիգինալից 2014 թ․ մարտի 28-ին.
- ↑ Rosner, Fred (2002). «The Life of Moses Maimonides, a Prominent Medieval Physician» (PDF). Einstein Quart J Biol Med. 19 (3): 125–28. Արխիվացված (PDF) օրիգինալից 2009 թ․ մարտի 5-ին.
- ↑ Thorowgood JC (1873 թ․ նոյեմբեր). «On bronchial asthma». British Medical Journal. 2 (673): 600. doi:10.1136/bmj.2.673.600. PMC 2294647. PMID 20747287.
- ↑ Gaskoin G (1872 թ․ մարտ). «On the treatment of asthma». British Medical Journal. 1 (587): 339. doi:10.1136/bmj.1.587.339. PMC 2297349. PMID 20746575.
- ↑ Berkart JB (1880 թ․ հունիս). «The treatment of asthma». British Medical Journal. 1 (1016): 917–18. doi:10.1136/bmj.1.1016.917. PMC 2240555. PMID 20749537.Berkart JB (1880 թ․ հունիս). «The treatment of asthma». British Medical Journal. 1 (1017): 960–62. doi:10.1136/bmj.1.1017.960. PMC 2240530. PMID 20749546.
- ↑ Bosworth FH (1886). «Hay fever, asthma, and allied affections». Transactions of the Annual Meeting of the American Climatological Association. 2: 151–70. PMC 2526599. PMID 21407325.
- ↑ Doig RL (1905 թ․ փետրվար). «Epinephrin; especially in asthma». California State Journal of Medicine. 3 (2): 54–55. PMC 1650334. PMID 18733372.
- ↑ von Mutius, E; Drazen, JM (2012 թ․ մարտի 1). «A patient with asthma seeks medical advice in 1828, 1928, and 2012». New England Journal of Medicine. 366 (9): 827–34. doi:10.1056/NEJMra1102783. PMID 22375974.
- ↑ Crompton G (2006 թ․ դեկտեմբեր). «A brief history of inhaled asthma therapy over the last fifty years». Primary Care Respiratory Journal : Journal of the General Practice Airways Group. 15 (6): 326–31. doi:10.1016/j.pcrj.2006.09.002. PMID 17092772.
- ↑ David McCullough (1981). Mornings on Horseback: The Story of an Extraordinary Family, a Vanished Way of Life and the Unique Child Who Became Theodore Roosevelt. Simon and Schuster. էջեր 93–108. ISBN 978-0-7432-1830-6. Արխիվացված օրիգինալից 2015 թ․ ապրիլի 7-ին.
- ↑ 209,0 209,1 Opolski M, Wilson I (2005 թ․ սեպտեմբեր). «Asthma and depression: a pragmatic review of the literature and recommendations for future research». Clin Pract Epidemiol Ment Health. 1: 18. doi:10.1186/1745-0179-1-18. PMC 1253523. PMID 16185365.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link)
Արտաքին հղումներ
[խմբագրել | խմբագրել կոդը]| Վիքիպահեստն ունի նյութեր, որոնք վերաբերում են «Բրոնխիալ ասթմա» հոդվածին։ |
| ||||||||||||||||
| Այս հոդվածի կամ նրա բաժնի որոշակի հատվածի սկզբանական տարբերակը վերցված է Հանրամատչելի բժշկական հանրագիտարանից, որի նյութերը թողարկված են Քրիեյթիվ Քոմմոնս Նշում–Համանման տարածում 3.0 (Creative Commons BY-SA 3.0) թույլատրագրի ներքո։ |
| Այս հոդվածի կամ նրա բաժնի որոշակի հատվածի սկզբնական կամ ներկայիս տարբերակը վերցված է Քրիեյթիվ Քոմմոնս Նշում–Համանման տարածում 3.0 (Creative Commons BY-SA 3.0) ազատ թույլատրագրով թողարկված Հայկական սովետական հանրագիտարանից (հ․ 2, էջ 577)։ |



