Կոլոռեկտալ պոլիպ
| Կոլոռեկտալ պոլիպ | |
|---|---|
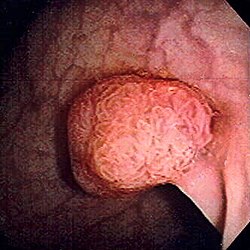 Կոլոնոսկոպիայով երևացող սիգմայաձև աղու պոլիպ։ Չափսը մոտ 1 սմ։ | |
| Տեսակ | հիվանդություն և աղիների հիվանդություն |
| Բժշկական մասնագիտություն | աղեստամոքսաբանություն |
| ՀՄԴ-10 | K63.5 |
Կոլոռեկտալ պոլիպ, պոլիպի տեսակ է, որը առաջանում է հաստ աղիքում կամ ուղիղ աղիքում[1]։ Չբուժված կոլոռեկտալ պոլիպները կարող են վերածվել կոլոռեկտալ քաղցկեղի[2]։
Կոլոռեկտալ պոլիպները դասակարգվում են իրենց բնույթով (բարորակ և չարորակ), պատճառով (որպես աղիների բորմոքային հիվանդությունների հետևանք)։ Դրանք կարող են լինել բարորակ (հիպերպլաստիկ պոլիպ), նախա-չարորակ (տուբուլյար ադենոմա), կամ չարորակ (կոլոռեկտալ ադենոկարցինոմա)։
Նշաններ և ախտանիշներ[խմբագրել | խմբագրել կոդը]
Կոլոռեկտալ պոլիպները սովորաբար անախտանիշ են լինում[2]։ Պոլիպների ախտանիշներից են արյունը կղանքում, կղազատման հաճախականության փոփոխությունը (1 շաբաթ և ավել տևող փորկապություն կամ փորլուծություն)[3], հոգնածությունը՝ արյան կորստի պատճառով [2]։ Կարող է հայտնաբերվել նաև երկաթպակասորդային սակավարյունություն՝ քրոնիկ արյան կորստի պատճառով, նույնիսկ կղանքում տեսանելի արյան բացակայության դեպքում[3][4]։ Այլ ախտանիշներից են լորձի գերարտադրությունը՝ հատկապես թավիկավոր ադենոմաների դեպքում[4]։ Լորձի քրոնիկ գերարտադությունը բերում է կալիումի կորստի, ինչի պատճառով կարող է զարգանալ ախտանիշային հիպոկալեմիա[4]։ Երբեմն, պոլիպը այնքան մեծ է, որ առաջացնում է աղիքի խցանում, այդ դեպքում կարող է առաջանալ սրտխառնոց, փսխում, փորկապություն[3]։
Կառուցվածք[խմբագրել | խմբագրել կոդը]
Պոլիպները լինում են ոտիկի վրա (միացած են աղիքի պատին ոտիկով) կամ առանց ոտիկի (աճում են ամբողջությամբ պատից)[5][6]։ Որպես հավելում նրանց մակրոսկոպիկ տեսքի, նրանք նաև դասակարգվում են իրենց հյուսվածաբանական պատկերով։ Տուբուլյար ադենոման առաջանում է խողովակային գեղձերից, թավիկավոր ադենոման ունի իր մակերեսին երկար թավիկներ, տուբուլոթավիկավոր ադենոման ունի երկու տեսակներին բնորոշ հատկանիշները[6]։
Ժառանգականություն[խմբագրել | խմբագրել կոդը]
Կոլոռեկտալ պոլիպների բարձր ռիսկով համախտանիշները ներառում են՝
- Ընտանեկան ադենոմատոզ պոլիպը (ԸԱՊ)
- Ժառանգական ոչ պոլիպոզ կոլոռեկտալ քաղցկեղ
- Պեյտց-Եգերսի համախտանիշ
- Յուվենիլ պոլիպոզ համախտանիշ
Կան պոլիպոզի հետ կապված որոշ գեներ՝ GREM1, MSH3, MLH3, NTHL1, RNF43 և RPS20[7]։
Ընտանեկան ադենոմատոզ պոլիպոզ[խմբագրել | խմբագրել կոդը]
Ընտանեկան ադենոմատոզ պոլիպոզ (ԸԱՊ), ժառանգական քաղցկեղային համախտանիշ է, որի ժամանակ ախտահարվում է q521 քրոմոսոմի APC գենը[8]։ Այս համախտանիշը առաջինը նկարագրվել է 1863 թվականին Վիրխովի կողմից՝ բազմակի պոլիպներով 15 տարեկան տղայի օրինակով[8]։ Համախտանիշի ժամանակ առաջանում են բազմաթիվ պոլիպներ վաղ տարիքում և չբուժելու դեպքում վերջիվերջո վերածվում են քաղցկեղի[8]։ Նշված գենը հայտնաբերվում է հիվանդների 100%-ի մոտ և աուտոսոմ դոմինանտ է[8]։ Հիվանդների 10-20%-ը ունի բացասական ընտանեկան անամնեզ և առաջացնում է սպոնտան մուտացիա, որի արդյունքում զարգանում է հիվանդությունը[8]։ Հիվանդությունը միջինում ախտորոշվում է 29 տարեկանում, իսկ կոլոռեկտալ քաղցկեղը 39 տարեկանում[8]։ Հիվանդներին խորհուրդ է տրվում անցնել կոլոռեկտալ քաղցկեղի սկրինինգ երիտասարդ տարիքում, վիրահատական բուժում՝ կոլոռեկտալ քաղցկեղը կանխելու համար[8]։
Ժառանգական ոչ պոլիպոզ կոլոռեկտալ քաղցկեղ (Լինչի համախտանիշ)[խմբագրել | խմբագրել կոդը]
Ժառանգական ոչ պոլիպոզ կոլոռեկտալ քաղցկեղ (նաև հայտնի որպես Լինչի համախտանիշ), ժառանգական կոլոռեկտալ քաղցկեղի համախտանիշ է[8]։ ԱՄՆ-ում այն ամենահաճախ հանդիպող ժառանգական տեսակն է կոլոռեկտալ քաղցկեղի և կազմում է քաղցկեղի դեպքերի 3%-ը[8]։ Այն առաջինը ճանաչվել է Ալդեր Ս. Վարթինի կողմից 1885 թվականին՝ Միչիգանի համալսարանում[8]։ Հետագայում ավելի մանրամասն ուսումնասիրվել է Հենրի Լինչի կողմից, որը հայտնաբերել է աուտոսոմ դոմինանտ ժառանգում այն մարդկանց մոտ, որոնք ունեցել են քաղցկեղի հարաբերականորեն վաղ սկիզբ (միջինը 44 տարեկան), պրոքսիմալ ախտահարումների ավելի հաճախակի առաջացում, լորձային կամ քիչ տարբերակված ադենոկարցինոմա, մետախրոն և սինխրոն քաղցկեղային բջիջների ավելի մեծ քանակ, վիրահատական բուժումից հետո լավ ելք[8]։ Մինչ հիվանդության ժառանգական մեխանիզմի հայտնաբերումը Լինչի համախտանիշի հայտնաբերման համար օգտագործվել են Ամստերդամի չափանիշները[8]։ Ըստ չափանիշների, հիվանդը պետք է ունենար 3 առաջին կարգի բարեկամներ, որոնք ունեցել են կոլոռեկտալ քաղցկեղ և ամենաքիչը 2 սերունդ՝ ամենաքիչը մեկ՝ 50 տարեկանից փոքր (ախտորոշման ժամանակ) հիվանդով[8]։ Ամստերդամի չափանիշները շատ սահմանափակ են և հետագայում նրանք ավելի ընդգրկուն են դարձել՝ էնդոմետրիալ, ձվարանային, ստամոքսային, ենթաստամոքսագեղձային, բարակ աղիքային, միզային, երիկամային քաղցկեղներ ներառելու համար[8]։ Այդ համախտանիշով հիվանդների մոտ քաղցկեղի բարձր ռիսկը կապված է ԴՆԹ վերանորոգման մեխանիզմների խանգարման հետ[8]։ Մոլեկուլյար կենսաբանները կապել են համախտանիշը որոշ յուրահատուկ գեների հետ՝ hMSH2, hMSH1, hMSH6, և hPMS2[8]։
Պեյտց-Եգերսի համախտանիշ[խմբագրել | խմբագրել կոդը]
Պեյտց-Եգերսի համախտանիշ, աուտոսոմ դոմինանտ համախտանիշ է, որը արտահայտվում է համրտոմատոզ պոլիպներով (հյուսվածքի անկանոն աճ ստամոքսաղիքային ուղում), բերանի եզրագծի, շուրթերի, մատների հիպերպիգմենտացիա[8]։ Համախտանիշը առաջինը նկատվել է Հատչինսոնի կողմից՝ 1896 թվականին, իսկ հետագայում առանձին ներկայացվել է Պեյտցի, հետագայում 1940 թվականին Եգերսի կողմից[8]։ Համախտանիշը կապված է սերին-տրեոնին կինազա 11-ի կամ ՍՏԿ 11 գենի հետ և ունի աղիքային տրակտի քաղցկեղի զարգացման 2-10%-ով ավելի բարձր ռիսկ[8]։ Համախտանիշը նաև առաջացնում է արտաաղիքային քաղցկեղի զարգացման ռիսկի մեծացում, օրինակ՝ կրծքագեղձի, ձվարանի, արգանդի պարանոցի, ձվարանային փողերի, վահանագեղձի, թոքերի, լեղապարկի, լեղուղիների, ենթաստամոքսային գեղձի, ամորձիների քաղցկեղ[8]։ Պոլիպները հաճախ արյունահոսում են և կարող են առաջացնել խցանում, որը կպահանջի կատարել վիրահատություն[8]։ 1,5սմ-ից մեծ պոլիպները պետք է հեռացվեն և հիվանդները պետք է սկրինինգի ենթարկվել ամեն 2 տարին՝ չարորակության պատճառով[8]։
Յուվենիլ պոլիպոզ համախտանիշ[խմբագրել | խմբագրել կոդը]
Յուվենիլ պոլիպոզ համախտանիշ, աուտոսոմ դեմինանտ համախտանիշ է, որը բնորոշվում է ստամոքսաղիքային ուղու և արտաստամոքսային քաղցկեղի բարձր ռիսկը[8]։ Այն հաճախ արտահայտվում է արյունահոսությամբ և ստամոքսաղիքային ուղու խցանումով՝ արյան ալբումինի ցածր մակարդակի հետ միասին (աղիներով սպիտկուցի կորստի պատճառով)[8]։ Համախտանիշը կապված է SMAD4 ուռուցք ճնշող գենի դիսֆունկցիայի հետ, ինչը հայտնաբերվում է 50% դեպքերում[8]։ Բազմակի յուվենիլ պոլիպներով հիվանդները ունեն չարորակացման ամենաքիչը 10% հավանականություն և նրանց պետք է կատարել կոլէկտոմիա՝ զստաուղիղաղիքային անաստոմոզի ձևավորումով, իսկ հետագայում պետք է կատարել մոնիտորինգ՝ ուղիղ աղու էնդոսկոպիայով[8]։ Քիչ պոլիպներով հիվանդներին պետք է կատարել էնդոսկոպիկ պոլիպէկտոմիա[8]։
Տեսակներ[խմբագրել | խմբագրել կոդը]

Կոլոռեկտալ պոլիպները կարող են դասակարգվել՝
- Հիպերպլաստիկ
- Նեոպլաստիկ(ադենոմատոզ և չարորակ)
- Համարտոմատոզ
- Բորբոքային
Համեմատական աղյուսակ[խմբագրել | խմբագրել կոդը]
| Տիպ | Չարորակ բջիջների պարունակության ռիսկ | Հյուսվածաախտաբանություն | Պատկեր | |
|---|---|---|---|---|
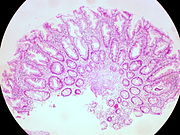
| Հիպերպլաստիկ պոլիպ | 0% | Չկա դիսպլազիա[9]
|
| |
| Տուբուլյար ադենոմա | 2%՝ 1.5սմ[11] | Ցածրից մինչև բարձր աստիճանի դիսպլազիա[12] | Ծավալի 75%-ը ունի տուբուլյար կառուցվածք[13]։ | 
|
| Տուբուլոթավիկային ադենոմա | 20%-ից 25%[14] | 25%-75% թավիկավոր[13] | 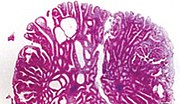
| |
| Թավիկավոր ադենոմա | 15%[15] to 40%(անգլ.)[14] | Մոտ 75% թավիկավոր[13] | 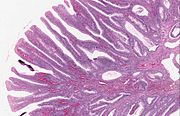
| |
| Նստած ատամնաձև ադենոմա[16] |
|
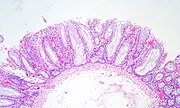
| ||
| Կոլոռեկտալ ադենոկարցինոմա | 100% |
|
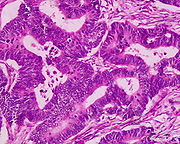
| |
Հիպերպլաստիկ պոլիպ[խմբագրել | խմբագրել կոդը]
Հիպերպլաստիկ պոլիպներ հիմնականում հայտնաբերվում են հեռակա հաստ աղիքում և ուղիղ աղիքում[17]։ Սրանք չունեն չարորակ ներուժ[17], ինչը նշանակում է, որ դրանք նորմալ հյուսվածքների հետ ունեն չարորականալու նույն հավանականությունը։
Աղիքի աջ կողմում տեղակայված պոլիպները ունեն չարորակ պոտենցիալ։ Սա առաջանում է բազմաթիվ մուտացիաների պատճառով, որոնք վնասում են ԴՆԹ-վերականգնման մեխանիզմները։ Որպես հետևանք, ԴՆԹ մուտացիաները չեն վերականգնվում։ Սա բերում է բջջում որոշակի անկայունության, ինչը վերջիվերջո բերում է աջ կողմում տեղակայված պոլիպների չարորակացման։
Նեոպլաստիկ պոլիպ[խմբագրել | խմբագրել կոդը]
Նեոպլազման հյուսվածք է, որի բջիջները կորցնում են նորմալ տարբերակումը։ Նեոպլազիան կարող է լինել բարորակ կամ չարորակ։ Չարորակ գոյացությունները կարող են լինել առաջնային կամ երկրորդային։ Ադենոմատոզ պոլիպները համարվում են քաղցկեղի նախորդներ, իսկ քաղցկեղը դառնում է ինվազիվ, երբ չարորակ բջիջները անցնում են լորձաթաղանթի մկանային շերտը[8]։ Սեփական թաղանթից վերև եղած ցանկացած բջջային փոփոխություն համարվում է ոչ ինվազիվ և նշվում է որպես ատիպիա կամ դիսպլազիա։ Ցանկացած ինվազիվ կարցինոմա, որը անցնում է լորձաթաղանթի մկանային շերտը, ունի դեպի ավշային հանգույցներ մետաստազի հավանականություն, ինչը կպահանջի ավելի ագրեսիվ բուժում և ավելի մեծ հատվածի վիրահատական հեռացում[8]։ Հեջիթի կափանիշները կիրառում են քաղցկեղային բջիջներ պարունակող պոլիպների դասակարգման համար և հիմնված են պենետրացիայի խորության վրա[8]։ Հեջիթի չափանիշները ունեն 0-ից մինչև 4 մակարդակ[8]։
- Մակարդակ 0։ Քաղցկեղը չի անցնում լորձաթաղանթի մկանային շերտից[8]։
- Մակարդակ 1։ Քաղցկեղը անցնում է լորձաթաղանթի մկանային շերտից և հասնում է ենթալորձային շերտ, բայց սահմանափակված է պոլիպի գլխով[8]։
- Մակարդակ 2։ Քաղցկեղը ինվազիա է կատարում՝ ներառելով պոլիպի վզիկը[8]։
- Մակարդակ 3։ Քաղցկեղը կատարում է ինվազիա՝ պոլիպի բոլոր մասերի ներառումով[8]։
- Մակարդակ 4։ Քաղցկեղը անցնում է ենթալորձային շերտով՝ ողջ պոլիպով, մինչև աղիքի մկանային շերտը[8]։
Ադենոմաներ[խմբագրել | խմբագրել կոդը]
Աղիքի նեոպլաստիկ պոլիպները սովորաբար բարորակ են և կոչվում են ադենոմաներ։ Ադենոման գեղձային հյուսվածքից առաջացած ուռուցք է, որը դեռ չի չարորակացել։
Աղիքի հաճախակի հանդիպող ադենոմաներն են տուբուլյար ադենոմալ, տուբուլոթավիկային ադենոման, թավիկավոր ադենոման, նստակյաց ադենոման[17]։ Մեծ մասը (65%-ից 80%) բարորակ տուբուլյար տեսակի են, 10%-ից 25%-ը բարորակ տուբուլոթավիկային են, թավիկավորները ամենահազվադեպն են՝ 5%-ից 10%[8]։
Ինչպես անունն է հուշում, նստակյաց ատամնավոր և ատամնավոր ադենոմաները ունեն ատամնավոր տեսք և դժվար է դրանք տարբերակել հիպերպլաստիկ պոլիպներից[17]։ Սակայն շատ կարևոր է դրանք տարբերակել, քանզի ատամնավոր տեսակները ունեն չարորականալու պոտենցիալ[18], իսկ հիպերպլաստիկները ոչ[17][17]։
Թավիկավոր ադենոմաները ունեն ամենամեծ չարորակացման պոտենցիալը, քանզի դրանք ունեն ամենամեծ մակերեսը (թավիկները միասին կազմում են մեծ մակերես)։ Այնուամենայնիվ, թավիկավոր ադենոմաները չունեն տուբուլյար կամ տուբուլոթավիկավոր բփիփներից շատ չարորակացման պոտենցիալ՝ նույն չափերի դեպքում։
Համարտոմատոզ պոլիպ[խմբագրել | խմբագրել կոդը]
Համարտոմառոզ պոլիպները ուռուցքներ են, որոնք առաջանում են զարգացման որոշակի սխալների պատճառով։ Դրանք նորմայում կազմված են հյուսվածքների խառնուրդից։ Դրանք պարունակում են լորձով լցված գեղձեր, ռետենցիոն կիստաներ, շարակցական հյուսվածք, էոզինոֆիլային ինֆիլտրացիա[19]։ Դրանք աճում են նորմալ հյուսվածքների տեմպով և հազվադեպ են առաջացնում բարդություններ։ Համարտոմատոզ ախտահարման տիպիկ օրինակ է ելակային նեվուսը։ Համարտոմատոզ պոլիպները հայտնաբերվում են պատահական, առաջանում են Պեյտց-Եգերսի, յուվենիլ պոլիպոզի համախտանիշի ժամանակ։ Մարդկանց սովորաբար ախտորոշում են Պեյտց-Եգերսի համախտանիշ, եթե մինչև 9 տարեկանը լինում է աղիքային ինվագինացիա։
Պեյտց-Եգերսի համախտանիշ, որի ժամանակ լինում են պոլիպներ ստամոքսաղիքային ուղում, հիպերպիգմենտիացիա շուրթերի, սեռական օրգանների, այտի լորձաթաղանթի, ոտքերի, ձեռքերի շրջանում։ Պոլիպները ունեն շատ փոքր չարորակ պոտենցիալ, բայց պոլիպների շատ քանակի պատճառով կա չարորակացման 15% հավանականություն։
Յուվենիլ պոլիպներ՝
Բորբոքային պոլիպ[խմբագրել | խմբագրել կոդը]
Սրանք պոլիպներ են, որոնք կապված են բորբոքային հիվանդությունների հետ՝ ոչ սպեցիֆիկ խոցային կոլիտի և կրոնի հիվանդության հետ։
Ախտորոշում[խմբագրել | խմբագրել կոդը]
Կոլոռեկտալ պոլիպները հայտնաբերվում են կղանքի թաքնված արյան թեստով, սոգմոիդոսկոպիայով, կոլոնոսկոպիայով, ուղիղ աղու մատնային հետազոտումով, բարիումային հոգնայով, պատիճային տեսանկարահանմամամբ[3]։
Չարորակ պոտենցիալը կապված է հետևյալների հետ՝
- Դիսպլազիայի աստիճան
- Պոլիպի տեսա (թավիկավոր ադենոմա)։
- Տուբուլյար ադենոմա։ 5% ռիսկ
- Տուբուլոթավիկային ադենոմա։ քաղցկեղի 20%
- Թավիկավոր ադենոմա։ քաղցկեղի 40%
- Պոլիպի չափ։
Նորմայում 0.5 սմ-ից փոքր ադենոման բուժվում է։
Պատկերասրահ[խմբագրել | խմբագրել կոդը]
-
Միկրոանոթային հիպերպլաստիկ պոլիպ, ներկված է հեմատոքսիլին-էոզինով։
-
Միկրոանոթային հիպերպլաստիկ պոլիպ, ներկված է հեմատոքսիլին-էոզինով։
-
Ատամնավոր ադենոմա, ներկված է հեմատոքսիլին-էոզինով։
-
Կոլէկտոմիայի արդյունքում ստացված աղիքի մաս, որը պարունակում է երկու պոլիպներ և մեկ ինվազիվ կոլոռեկտալ կարցինոմա։
-
Տուբուլյար ադենոմայի մանրադիտակային պատկեր, որը դիսպլաստիկ պոլիպի ամենահաճախ տեսակն է։
-
Նստակյաց ադենոմայի մանրադիտակային պատկեր, ներկված է հեմատոքսիլին-էոզինով։
-
Պեյտց-Եգերսի համախտանիշի պոլիպի մանրադիտակային պատկեր – համարտոմատոզ պոլիպի տեսակ, ներկված է հեմատոքսիլին-էոզինով։
-
տուբուլյար ադենոմայի մանրադիտակային պատկեր – դիսպլաստիկ էպիթել պատկերի ձախ կողմում, նորմալ էպիթել (կապույտ գույնով) աջ կողմում, ներկված է հեմատոքսիլին-էոզինով։
-
Տավիկավոր ադենոմայի մանրադիտակային պատկեր։ Այս պոլիպները ունեն չարորակացման բարձր ռիսկ, ներկված է հեմատոքսիլին-էոզինով։
-
Կոլոռեկտալ նորագոյացությունների փարիզյան դասակարգում[21]
NICE դասակարգում[խմբագրել | խմբագրել կոդը]
Կոլոնոսկոպիկ պատկերով, պոլիպները դասակարգվում են NICE, անգլ.՝ Narrow-band imaging International Colorectal Endoscopic միջազգային դասակարգումով[22]։
| Տիպ 1 | Տիպ 2 | Տիպ 3 | |
|---|---|---|---|
| Գույն | Շուրջը եղած հյուսվածքի գույնին կամ ավելի բաց | Շրջակա հյուսվածքից ավելի շագանակագույն | Շրջակա հյուսվածքից ավելի մուգ շագանակագույն, երբեմն լաքապատ |
| Անոթներ | Բացակայում են, կամ առկա են առանձին կլոր անոթներ, որոնք անցնում են ախտահարված մասով | Սպիտակ հյուսվածքները շրջապատող շագանակագույն անոթներ | Բացակայող կամ ընդհատվող անոթներով հատվածներ |
| Մակերեսի բնույթ | Հոմոգեն, կամ մուգ, կամ սպիտակ հետքեր | Օվալաձև, տուբուլյար կամ ճյուղավորված սպիտակ կառուցվածքներ՝ շրջապատված շագանակագույն անոթներով | Ամորֆ, կամ բացակայող մակերես |
| Առավել հավանական պաթոլոգիա | Հիպերպլազիա | Ադենոմա | Խորը ենթալորձային ինվազիվ քաղցկեղ |
| Բուժում | Հետևել | Լորձային կամ ենթալորձային պոլիպէկտոմիա | Վիրահատական միջամտություն |
Կանխում[խմբագրել | խմբագրել կոդը]
Սննդակարգը և ապրելակերպը կարևոր դեր են խաղում կոլոռեկտալ պոլիպների զարգացման մեջ։ Հետազոտությունները ցույց են տվել, որ եփած կանաչ բանջարեղենը, շագանակագույն բրինձը, լոբին, չոր մրգերը պաշտպանիչ ազդեցություն ունեն[23]։
Բուժում[խմբագրել | խմբագրել կոդը]
Պոլիպները կարող են հեռացվել կոլոնոսկոպիայով կամ սիգմոիդոսկոպիայով՝ օգտագործելով հատուկ գործիք, որից հետո կանխում են արյունահոսությունը[3]։ Բազմաթիվ պոլիպներ կարող են հեռացվել էնդոսկոպիկ եղանակով, սակայն ավելի տարածուն գործընթացի դեպքում կատարում են կոլէկտոմիա[24]։
Ծանոթագրություններ[խմբագրել | խմբագրել կոդը]
- ↑ Marks, Jay W.; Anand, Bhupinder. «Colon Polyps: Symptoms, Causes, Cancer Risk, Treatment, and Prevention». Colon polyps center. MedicineNet. Վերցված է 2020 թ․ հունվարի 18-ին.
{{cite web}}: CS1 սպաս․ url-status (link)(անգլ.) - ↑ 2,0 2,1 2,2 Phillips, Michael M.; Zieve, David; Conaway, Brenda (2019 թ․ սեպտեմբերի 25). «Colorectal polyps». Medical Encyclopedia. MedlinePlus. Վերցված է 2020 թ․ հունվարի 18-ին.
{{cite web}}: CS1 սպաս․ url-status (link)(անգլ.) - ↑ 3,0 3,1 3,2 3,3 3,4 «Colon polyps». Mayo Clinic. Mayo Foundation for Medical Education and Research. Վերցված է 2020 թ․ հունվարի 18-ին.
{{cite web}}: CS1 սպաս․ url-status (link)(անգլ.) - ↑ 4,0 4,1 4,2 Quick CR, Reed JB, Harper SJ, Saeb-Parsy K, Burkitt HG (2014). Essential Surgery: Problems, Diagnosis and Management. Edinburgh: Elsevier. ISBN 9780702054839. OCLC 842350865.(անգլ.)
- ↑ Classen, Meinhard; Tytgat, G.N.J.; Lightdale, Charles J. (2002). Gastroenterological Endoscopy. Thieme. էջ 303. ISBN 1-58890-013-4.
- ↑ 6,0 6,1 Townsend CM, Beauchamp RD, Evers BM, Mattox KL, eds. (2015). Sabiston Textbook of Surgery E-Book (19th ed.). Philadelphia, Pennsylvania: Elsevier Saunders. ISBN 978-1-4377-1560-6 – via Google Books (Preview).(անգլ.)
- ↑ Valle L, de Voer RM, Goldberg Y, Sjursen W, Försti A, Ruiz-Ponte C, Caldés T, Garré P, Olsen MF, Nordling M, Castellvi-Bel S, Hemminmki K (October 2019). «Update on genetic predisposition to colorectal cancer and polyposis». Molecular Aspects of Medicine. Elsevier. 69: 10 (abstract) – via Science Direct.(անգլ.)
- ↑ 8,00 8,01 8,02 8,03 8,04 8,05 8,06 8,07 8,08 8,09 8,10 8,11 8,12 8,13 8,14 8,15 8,16 8,17 8,18 8,19 8,20 8,21 8,22 8,23 8,24 8,25 8,26 8,27 8,28 8,29 8,30 8,31 8,32 8,33 8,34 8,35 8,36 Najjia N. Mahmoud, Joshua I.S. Bleier, Cary B. Aarons, E. Carter Paulson, Skandan Shanmugan and Robert D. Fry (2017). Sabiston Textbook of Surgery. Elsevier.
{{cite book}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link)(անգլ.) - ↑ 9,0 9,1 9,2 Finlay A Macrae. «Overview of colon polyps». UpToDate. This topic last updated: Dec 10, 2018.(անգլ.)
- ↑ 10,0 10,1 10,2 Robert V Rouse (2010 թ․ հունվարի 31). «Hyperplastic Polyp of the Colon and Rectum». Stanford University School of Medicine. Արխիվացված է օրիգինալից 2019 թ․ դեկտեմբերի 11-ին. Վերցված է 2020 թ․ հունվարի 31-ին. Last updated 6/2/2015(անգլ.)
- ↑ Minhhuyen Nguyen. «Polyps of the Colon and Rectum». MSD Manual. Last full review/revision June 2019
- ↑ Robert V Rouse. «Adenoma of the Colon and Rectum». Արխիվացված է օրիգինալից 2019 թ․ սեպտեմբերի 11-ին. Վերցված է 2020 թ․ հունվարի 31-ին. Original posting/last update : 1/31/10, 1/19/14
- ↑ 13,0 13,1 13,2 Bosman, F. T. (2010). WHO classification of tumours of the digestive system. Lyon: International Agency for Research on Cancer. ISBN 92-832-2432-9. OCLC 688585784.(անգլ.)
- ↑ 14,0 14,1 Amersi, Farin; Agustin, Michelle; Ko, Clifford Y (2005). «Colorectal Cancer: Epidemiology, Risk Factors, and Health Services». Clinics in Colon and Rectal Surgery. 18 (03): 133–140. doi:10.1055/s-2005-916274. ISSN 1531-0043.(անգլ.)
- ↑ Alnoor Ramji. «Villous Adenoma Follow-up». Medscape. Updated: Oct 24, 2016
- ↑ Rosty, C; Hewett, D. G.; Brown, I. S.; Leggett, B. A.; Whitehall, V. L. (2013). «Serrated polyps of the large intestine: Current understanding of diagnosis, pathogenesis, and clinical management». Journal of Gastroenterology. 48 (3): 287–302. doi:10.1007/s00535-012-0720-y. PMC 3698429. PMID 23208018.
- ↑ 17,0 17,1 17,2 17,3 17,4 17,5 Kumar, Vinay (2010). «17 - Polyps». Robbins and Cotran pathologic basis of disease (8th ed.). Philadelphia, PA: Saunders/Elsevier. ISBN 978-1-4160-3121-5.
- ↑ Stoler, Mark A.; Mills, Stacey E.; Carter, Darryl; Joel K Greenson; Reuter, Victor E. (2009). Sternberg's Diagnostic Surgical Pathology. Hagerstwon, MD: Lippincott Williams & Wilkins. ISBN 0-7817-7942-1.[Հղում աղբյուրներին](անգլ.)
- ↑ Calva, Daniel; Howe, James R (2008). «Hamartomatous Polyposis Syndromes». Surgical Clinics of North America. 88 (4): 779–817, vii. doi:10.1016/j.suc.2008.05.002. PMC 2659506. PMID 18672141.
- ↑ 20,0 20,1 20,2 Summers, Ronald M (2010). «Polyp Size Measurement at CT Colonography: What Do We Know and What Do We Need to Know?». Radiology. 255 (3): 707–20. doi:10.1148/radiol.10090877. PMC 2875919. PMID 20501711.
- ↑ Luis Bujanda Fernández de Piérola, Joaquin Cubiella Fernández, Fernando Múgica Aguinaga, Lander Hijona Muruamendiaraz and Carol Julyssa Cobián Malaver (2013). «Malignant Colorectal Polyps: Diagnosis, Treatment and Prognosis». Colonoscopy and Colorectal Cancer Screening: Future Directions. doi:10.5772/52697. ISBN 9789535109495.
{{cite book}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) Creative Commons Attribution 3.0 License(անգլ.) - ↑ Hattori, Santa (2014). «Narrow-band imaging observation of colorectal lesions using NICE classification to avoid discarding significant lesions». World Journal of Gastrointestinal Endoscopy. 6 (12): 600. doi:10.4253/wjge.v6.i12.600. ISSN 1948-5190.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ Tantamango, Yessenia M; Knutsen, Synnove F; Beeson, W. Lawrence; Fraser, Gary; Sabate, Joan (2011). «Foods and Food Groups Associated with the Incidence of Colorectal Polyps: The Adventist Health Study». Nutrition and Cancer. 63 (4): 565–72. doi:10.1080/01635581.2011.551988. PMC 3427008. PMID 21547850.
- ↑ "How I Do It" – Removing large or sessile colonic polyps. Արխիվացված 2008-04-11 Wayback Machine Brian Saunders; St. Mark’s Academic Institute; Harrow, Middlesex, UK. Retrieved April 9, 2008.
Արտաքին հղումներ[խմբագրել | խմբագրել կոդը]
| Վիքիպահեստն ունի նյութեր, որոնք վերաբերում են «Կոլոռեկտալ պոլիպ» հոդվածին։ |
| ||||||||||







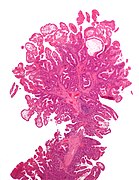


![Կոլոռեկտալ նորագոյացությունների փարիզյան դասակարգում[21]](http://upload.wikimedia.org/wikipedia/commons/thumb/8/8c/Paris_classification_of_colorectal_neoplasms.jpg/721px-Paris_classification_of_colorectal_neoplasms.jpg)