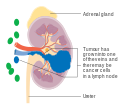
Երիկամի քաղցկեղ
| Երիկամի քաղցկեղ | |
|---|---|
 Միկրոսկոպիկ նկար, որը ցույց է տալիս երիկամի ամենահաճախ հանդիպող քաղցկեղըէ լուսաբջջային ԵԲՔ | |
| Տեսակ | Երիկամաբջջային քաղցկեղ անցումաբջջային կարցինոմա Վիլմսի ուռուցք [1] |
| Հիվանդության ախտանշաններ | Արյունամիզություն, որովայնի փքվածություն, ցավ գոտկատեղում |
| Բժշկական մասնագիտություն | Նեֆրոլոգիա օնկոլոգիա ուրոլոգիա |
| Ռիսկի գործոններ | Ծխել, որոշ ցավազրկողներ, նախկինում տարած միզապարկի քաղցկեղ, մարմնի ավելորդ զանգված, բարձր զարկերակային ճնշում, որոշ քիմիոպրեպարատներ, ընտանեկան անամնեզ[2][3] |
| Ախտորոշում | Հյուսվածքի բիոպսիա[2][3][4] |
| Բուժում | Վիրահատական, ռադիոթերապիա, քիմիաթերապիա, իմունոթերապիա, թիրախային բուժում[2][3][4] |
| Հաճախություն | 403,300 (2018)[5] |
| Մահացություն | 175,000[5] |
| Սկիզբը | 45 տարեկանից հետո |
| Կանխատեսում | Հնգամյա ապրելիությունը ~75% (ԱՄՆ 2015թ)[1] |
Երիկամի քաղցկեղը մտնում է քաղցկեղների խմբի մեջ, որոնք առաջանում են երիկամում[1]։ Ախտանիշների կարող են ներառել արյունամիզություն, գոտկատեղի կամ մեջքի ցավ[2][3][4]։ Տենդ, քաշի կորուստ և հոգնածություն նույնպես կարող է դիտվել[2][3][4]։ Որպես բարդություն կարող է լինել մետաստազավորում դեպի թոքեր և ուղեղ[6]։
Երիկամի քաղցկեղի հիմնական տիպերն են երիկամաբջջային քաղցկեղը(ԵԲՔ), անցումաբջջային քաղցկեղը (ԱԲՔ) և Վիլմսի ուռուցքը[7]։ Քաղցկեղների 80% կազմում են ԵԲՔ-երը, իսկ մնացած դեպքերի մեծ մասը կազմում են ԱԲՔ-երը[8]։ ԵԲՔ-ի և ԱԲՔ-ի համար ռիսկի գործոն են համարվում ծխելը, որոշ տեսակի ցավազրկողները, նախկինում միզապարկի քաղցկեղը, հավելյալ քաշը, գերճնշումը, որոշակի քիմիական միացություններ և ընտանեկան անամնեզը[2][3]։ Վիլմսի քաղցկեղի համար ռիսկ են ընտանեկան անամնեզը և որոշ գենետիկ խանգարումներ, ինչպիսին է WAGR համախտանիշը[4]։ Ախտորոշման մասին կարելի է կասկածել ախտանիշների, մեզի քննության և վիզուալիզացիայի մեթոդների միջոցով[2][3][4]։ Ախտորոշումը հաստատվում է հյուսվածքային բիոպսիայով[2][3][4]։
Բուժումը կարող է ընդգրկել վիրահատական մոտեցում, ճառագայթային թերապիա, քիմիաթերապիա, իմունաթերապիա և թիրախային թերապիա[2][3][4]։ 2018 թվականին երիկամի քաղցկեղ հայտնաբերվել է 403,300 մարդկանց մոտ, 175,000-ի մոտ բերելով մահվան[5]։ Հիվանդությունը սկսում է զարգանալ 45 տարեկանից հետո[1]։ Տղամարդկանց մոտ ավելի հաճախ է հանդիպում, քան կանանց[1]։ 5 տարվա ապրելիությունը ԱՄՆ-ում կազմում է 75%, Կանադայում 71%, Չինաստանում 70%, Եվրոպայում 60%[1][9][10][11]։ Քաղցկեղը, որը սահմանափակվում է միայն երիկամով հնգամյա ապրելիությունը 93% է, հարակից ավշային հանգույցներ տարածվելու պարագայում կազմում է 70%, իսկ հեռակա մետաստազների պարագայում ընդամենը 12%[1]։
Նշաններ և ախտանշաններ[խմբագրել | խմբագրել կոդը]
Երիկամների ախտահարման սկզբնական փուլում ախտանշանները բացակայում են իսկ ֆիզիկալ հետազոտմամբ որևէ փոփոխություն չի հայտնաբերուվում[12]։ Քաղցկեղի մեծացմանը զուգահեռ առաջանում է արյունամիզություն, գոտկատեղում ցավ և շոշափվում է գոյացություն[12]։ Հիվանդության զարգացմանը զուգահեռ առաջանում է քաշի անկում, տենդ, գիշերային քրտնարտադրություն, պարանոցային ավշահանգույցների շոշափելի մեծացում, վարիկոցելլե, ոսկրերում ցավ, մշտական սրտխառնոց և ստորին վերջույթների այտուց[12][13][14]։
Կլասիկ տրիադա՝ հեմատուրիա, գոտկատեղում ցավ և գոյացության շոշափում, դիտվում է դեպքերի 15%-ում։ ԵԲՔ-ի ժանանակ նշանները և ախտանշանները պայմանավորված են ուռուցքային բջիջների կողմից արտադրվող նյութերով (պարանեոպլաստիկ համախտանիշ)։
Երիկամի քաղցկեղի հետևանքով առաջացած պարանեոպլաստիկ համախտանիշը բաժանվում է երկու խմբի՝ էնդոկրին և ոչ էնդոկրին։ Էնդոկրին համախտանիշի մեջ մտնում է գերկալցիումարյունություն, գերճնշում, պոլիցիտեմիա (արյան ձևավոր տարրերի քանակի շատացում), լյարդի դիսֆունկցիա, կերակրման հետ կապ չունեցող կաթնարտադրություն (գալակտոռեա) և Կուշինգի համախտանիշ։ Ոչ էնդոկրին համախտանիշի մեջ մտնում է ամիլոիդոզը, սակավարյունությունը, նյարդերի և մկանների ախտահարում, անոթների ախտահարում և կոագուլոպաթիա[15]։
Պատճառագիտություն[խմբագրել | խմբագրել կոդը]
Երիկամի քաղցկեղի ռիսկի գործոններն են ծխելը, գերճնշումը, ճարպակալումը, ախտաբանական գեների առկայությունը, ընտանեկան անամնեզում երիկամի քաղցկեղի առկայությունը, դիալիզի կարիք ունեցող երիկամային հիվանդության առկայությունը, հեպատիտ C-ով վարակված լինելը և նախկինում արգանդի վզիկի քաղցկեղի,ձվարանի կամ ամորձու քաղցկեղի դեմ ստացած բուժումը[16][17]։
Բացի վերը նշվածից, որպես ռիսկի գործոն է հանդիսանում երիկամաքարային հիվանդությունը[18][19]։ Ըստ որոշ հետազոտությունների իբուպրոֆենի և նապրոքսենի օգտագործումը 51%-ով բարձրացնում է երիկամի քաղցկեղի առաջացման վտանգը։
Դեպքերի 25-30% կապված է ծխելու հետ[17]։ Ծխողների մոտ երիկամի քաղցկեղ առաջանալու հավանականությունը 1.3 անգամ բարձր է քան չծխողների մոտ։ Բացի այդ ծխած գլանակների քանակի ավելացման հետ մեծանում է քաղցկեղի առաջացման ռիսկը։ Օրական 20 գլանակից ավել ծխող տղամարդկանց մոտ ռիսկը կրկնապատկվում է։ Որպես անալոգ կանանց մոտ, որոնք 20 և ավել գլանակ են ծխում ռիսկը մեծանում է 1.5 անգամ։ Ծխելը դադարեցնելուց 10 տարի հետո նկատվում է երիկամի քաղցկեղի առաջացման ռիսկի նկատելի իջեցում[20]։
Ախտորոշում[խմբագրել | խմբագրել կոդը]
Կապված որովայնի շրջանում ոչ սպեցիֆիկ գանգատներով հիվանդների շրջանում համակարգչային շերտագրության և ուլտրաձայնային հետոզուտության անցկացման հաճականության բարձրացման հետ երիկամային ախտահարումները հաճախ հայտնաբերվում են պատահական[21][22]։ Երիկամաբջջային կարցինոմայի 60%-ից ավելին հայտնաբերվում է պատահական որովայնի շերտագրության ժամանակ[23]։
Բժշկական վիզուալիզացիա[խմբագրել | խմբագրել կոդը]
Քանի որ երիկամի ուռուցքն ունի մեծ տարբերակիչ ախտորոշումը, առաջին քայլը կայանում է պարզել գոյացության բարորակ կամ չարորակ լինելը։ ՈՒլտրաձայնային հետազոտությունը երբեմն օգտագործվում է երիկամի վիճակը գնահատելու համար, քանի որ այս ոչ ճառագայթային, հեշտ կիրառելի և համեմատաբար էժան հետազոտությունը հայտնաբերում է երիկամի կիստոզ և պնդացած փոփոխությունները։ Ըստ ռադիոլոգիկ հետազոտության մեթոդների ուռուցքները բաժանվուլ են մի քանի խմբերի՝ պարզ կիստոզ, բարդ կիստոզ և պինդ։ Բարորակ և չարորակ ուռուցքները տարբերվում են ըստ իրենց վիզուալիզացիայի աստիճանի[24]։ Սովորական կիստաները, որոնք համապատասխանում են որոշակի չափանիշների[25] և հիվանդը չունի որևէ գանգատներ անվտանգ են և չեն չունեն հետազոտությունների կարիք։ Այնուամենայնիվ բոլոր գոյացությունները, որոնք տարբերվում են պարզ կիստաներից պետք է գնահատվեն և հավելյալ հետազոտությունների ենթարկվեն[26]։
Որովայնի կոնտրաստային և ոչ կոնտրաստային համակարգչային շերտագրությունը (ՀՇ) տալիս է լավ պատկեր՝ երիկամի քաղցկեղը և հիվանդության փուլը ափտորոշելու համար[26][27]։ Ըստ որոշ հետազոտությունների յոդ պարունակող կոնտրաստ նյութերը առաջացնում են երիկամի ֆունկցիայի խանգարումներ երիկամի քրոնիկ հիվանդությամբ և կծիկային ֆիլտրացիայի 45մլ/ր/1.73մ2 արագության արժեք ունեցողների մոտ[28]։
Որովայնի մագնիսառեզոնանսային տոմոգրաֆիան (ՄՌՏ) հանդիսանում է ալտերնատիվ եղանակ երիկամում նորագոյացությունները և նրանց փուլը հայտնաբերելու համար[26][29] Վերջինս կարող է առաջարկել այն ժամանակ երբ կոնտրաստ նյութերը հակացուցված են[29]։
Քանի որ երիկամի քաղցկեղի մետաստազավորման ամենահաճախ հանդիպող օրգանը թոքերն են կարելի է կատարել կրծքավանդակի ռենտգեն կամ ՀՇ հետազոտություն[26]։
Դասակարգում[խմբագրել | խմբագրել կոդը]


Երիկամի նորագոյացությունները կարող են դասակարգվել ըստ անոմալ բջիջների տիպի կամ ըստ ռենտգենոգրամայի տեսքի։ Քաղցկեղ տերմինը վերագրվում է չարորակ նորագոյացություններին, որոնք բնորոշվում են անոմալ բջիջների չվերահսկվող աճով[30]։ Այնուամենայնիվ երիկամում գոյացությունները կարող են լինել նորմալ հյուսվածքի աճի (բարորակ) հետևանք, բորբոքման (իմուն համակարգի պատասխան), կամ անոթային (արյունատար անոթների բջիջներ) ծագման։
Երիկամի չարորակացման ամենահաճախակի հանդիպող տեսակը երիկամաբջջային կարցինոման է[31], որը ինչպես ենթադրում են առաջանում է նեֆրոնի պրոքսիմալ ոլորուն խողովակի բջիջներից[32]։ Երիկամի քաղցկեղի հաջորդ տիպը, որը ավելի քիչ է հանդիպում անցումաբջջային քաղցկեղն է(ԱԲՔ) կամ երիկամային ավազանի ուրոթելիալ կարցինոման[33]։ Երիկամային ավազանը երիկամի այն հատվածն է որտեղ հավաքվում է մեզը և այնուհետև անցնում միզածորան[33]։ Երիկամի ավազանը կազմող բջիջները անվանում են անցումաբջջային բջիջներ կամ ուրոթելիալ բջիջներ։ Անցումային բջիջներթվ են պատված նաև միզածորանը և միզապարկը։ Այդ պատճառով երիկամային ավազանի անցումաբջջային քաղցկեղը տարբերվում է երիկամաբջջային քաղցկեղից, ավելի նման լինելով միզապարկի քաղցկեղի[33]։ Երիկամի քաղցկեղի ավելի նվազ հանդիպող տեսակները որոնք կարող են առաջանալ երիկամային ավազանի անցումային բջիջներից տափակ բջջային կարցինոման է և ադենոկարցինոման
Երիկամի քաղցկեղի այլ պատճառներ
- Սարկոմա - օրինակ՝ լեյոմիոսարկոմա, լիպոսարկոմա, անգիոսարկոմա, լուսաբջջային սարկոմա և ռաբդոմիոսարկոմա։
- Այլ օրգաններից մետաստատիկ ուռուցք
- Լիմֆոմա
- Վիլմսի ուռուցք - էմբրիոնալ ուռուցք, որը երեխաների մոտ հանդիսանում է ամենահաճախակի հանդիպող քաղցկեղը։
- Երիկամային ավազանի կարցինոիդ ուռուցք[34]։
- Կարցինոսարկոմա[35]։
- Շեղված ուրոթելիալ պապիլոմա - համարվում է բարորակ նորագոյացություն, սակայն կրկնվելու և անցումաբջջային քաղցկեղ դառնալու մեծ ռիսկ ունի[36]։
Երեխաների մոտ ունի մեծ ռիսկ Վիլմսի ուռուցքը հանդիսանում է ամենահաճախակի հանդիպողը Մեզոբլաստային նեֆրոման չնայած հազվադեպ, բայց նույնպես կարող է հանդիպել երեխաների մոտ։
Երիկամաբջջային կարցինոման հետագայում բաժանվեց ենթատիպերի, որի հիմքում ընկած է հիստոլոգիական առանձնահատկությունները և գենետիկ անոմալիաները։ 2004թ․ ԱՀԿ–ն տվեց մեծահասակների երիկամի քաղցկեղի հետևյալ դասակարգումը[37]։
- Լուսաբջջային ԵԲՔ
- Բազմաբջջային լուսաբջջային ԵԲՔ
- Պապիլյար ԵԲՔ
- Քրոմոֆոբ ԵԲՔ
- Բելինիի հավաքող ծորանի կարցինոմա
- Երիկամային մեդուլյար կարցինոմա
- Xp11 տրանսլոկացիոն կարցինոմա
- Նեյրոբլաստոմա ասոցացված կարցինոմա
- Լորձաթաղանթային և իլիկաձև բջջային կարցինոմա
- Խառը էպիթելիալ ստրոմալ ուռուցք[38]
Բարորակ քաղցկեղ են համարվում անգիոմիոլիպոման, օնկոցիտոման, ռենինոման (յուգստագլոմերուլյար բջջային ուռուցք), և երիկամային ադենոման
Լաբորատոր հետազոտություններ[խմբագրել | խմբագրել կոդը]
Երիկամի քաղցկեցի կասկածով մարդկանց խորհուրդ է տրվում գնահատել երիկամի ֆունկցիան հետագա բուժման եղանակը ընտրելու համար։ Երիկամի ֆունկցիան գնահատելու համար արյան հետազորությունների մեջ մտնում են արյան բիոքիմիական և արյան ընդհանուր հետազոտությունները[26][39]։ Վերոյիշյալ հետազոտությունները օգնում են գնահատել նաև հիվանդի ընդհանուր վիճակը։ Օրինակ լյարդի կամ ոսկրերի ախտահարման ժամանակ կդիտվի լյարդային ֆերմենտների անոմալ աճ, էլեկտրոլիտային նյութափոխանակության խանգարում և սակավարյունություն։ Խորհուրդ է տրվում կատարել նաև մեզի հետազոտություն[26]։
Բիոպսիա[խմբագրել | խմբագրել կոդը]
Երիկամի բիոպսիայի միջոցով կարելի է որոշել չարորակացման հավանականությունը, օգտակար տեղեկություններ տալ բուժման համար և ապահովել դրենավորումը[26]։
Երիկամի վիզուալիզացիայից հետո կարելի է կատարել երիկամային գոյացության բիոպսիա, որը կարող է լինել արյունային, մետաստատիկ, բորբոքային կամ ինֆեկցիոն[26]։ Այս ախտահարումների ժամանակ ի տարբերություն երիկամի քաղցկեղի չի կատարվում վիրահատական բուժում։ Երիկամից դուրս եկած քաղցկեղը և լիմֆոման բուժվում են համակարգային եղանակով[26]։
Երիկամի բիոպսիան ավելի մեծ նշանակություն ունի չարորակ նորագոյացությունների ախտորոշման մեջ քան բարորակ։ Բիոպսիայի զգայունությունը կազմում է 99.8%։ Բիոպսիայի բացասական արդյունքը չի ժխտում քաղցկեղի հնարավոր առկայությունը[40]։
Փուլայնություն[խմբագրել | խմբագրել կոդը]
Փուլայնությունը հնարավորություն է տալիս որոշել քաղցկեղի աստիճանը և տարածվածության աստիճանը[41]։ Երիկամաբջջային քաղցկեղը քաղցկեղի միակ տեսակն է որը կարելի է դասակարգել ըստ փուլերի։ Առաջին քայլով կատարվում է քաղցկեղի TNM դասակարգում, որը օգտագործվում է նաև այլ օրգանների քաղցկեղների դասակարգման մեջ։ TNM դասակարգումը գնահատում է առաւջնային ուռուցքը (T), լիմֆատիկ հանգույցները(N) և մետաստազավորման աստիճանը(M)։
N1 նշանակում է ռեգիոնալ ավշային հանգույցների ախտահարում, իսկ N0 նշանակում է ռեգիոնալ ավշային հանգույցների ախտահարման բացակայություն[42]։ Նմանապես M1 վկայում է մետաստազավորման մասին, իսկ M0 նշանակու է, որ մետաստազավորում չկա[42]։
Ստորև ներկայացված է ԵԲՔ–ի դասակարգումը[42]։
| Tx | Ուռուցքը հնարավոր չէ գնահատել |
| T0 | Առաջնային ուռուցքի ապացույցներ չկան |
| T1 | Ուռուցքի չափսերը ≤7 սմ; սահմանափակվում է երիկամով |
| T1a | Ուռուցքի չափսերը ≤4 սմ; սահմանափակվում է երիկամով |
| T1b | Ուռուցքի չափսերը 4-≤7 սմ; սահմանափակվում է երիկամով |
| T2 | Ուռուցքի չափսերը >7 սմ; սահմանափակվում է երիկամով |
| T2a | Ուռուցքի չափսերը 7-≤10 սմ; սահմանափակվում է երիկամով |
| T2b | Ուռուցքի չափսերը >10 սմ; սահմանափակվում է երիկամով |
| T3 | Ուռուցքը տարածվում է խոշոր երակների ուղղությամբ կամ հարերիկամային հյուսվածք, սակայն մակերիկամները մնում են ինտակտ, իսկ ուռուցքը չի անցնում Գիրոտի փակեղը |
| T3a | Ուռուցքը գլխավորապես տարածվում է երիկամային երակի և նրա սեգմենտար ճյուղերի ուղղությամբ և / կամ հարերիկամային ճարպաբջջանք, բայյց ոչ Գիրոտի փակեղից դուրս |
| T3b | ՈՒռուցքը գլխավորապես տարածվում է ստորին սիներակ մինչև ստոծանի |
| T3c | Ուռուցքը գլխավորապես տարածվում է ստորին սիներակ ստոծանուց վեր, կամ մտնում է ստորին սիներակի պատի մեջ |
| T4 | Ուռուցքը դուրս է գալիս Գիրոտի փակեղի սահմաններից դուրս կամ ախտահարում է նույն կողմի մակերիկամը |
Թոքերը հանդիսանում են մետաստազավորման գլխավոր օջախը[26], իսկ մյուս թիրախ օրգաններն են ոսկրերը, գլխուղեղը, լյարդը, մակերիկամները և հեռավոր ավշային հանգույցները[42][43][44]։
-
Երիկամի քաղցկեղի առաջին ստադիա
-
Երիկամի քաղցկեղի երկրորդ ստադիա
-
Երիկամի քաղցկեղի երրորդ ստադիա
-
Երիկամի քաղցկեղի չորրորդ ստադիա
Բուժում[խմբագրել | խմբագրել կոդը]
Երիկամի քաղցկեղի բուժումը կախված է քաղցկեղի տեսակից և փուլից։ Քանի որ երիկամի քաղցկեղը դժվար է ենթարկվում քիմիոթերապիայի և ճառագայթային բուժման, վիրահատական բուժումը ամենատարածված մոտեցումն է այս դեպքում։ Վիրահատության բարդությունը գնահատվում է ըստ RENAL երիկամային չափման մեթոդի։ Եթե քաղցկեղը չի տարածվել այն հեռացնում են վիրահատական եղանակով։ Կախված քաղցկեղի տեսակից և փուլից կատարում են կամ երիկամի ամբողջական հեռացում, կամ երիկամի մասնակի հեռացում, պահպանելով երիկամի նորմալ երիկամային հյուսվածքը։ Վիրահատական եղանակը միշտ չէ որ հնարավոր է, օրինակ երբ հիվանդը ունի ուղեկցող հիվանդություններ, որոնք խոչնդոտ են հանդիսանում, կամ երբ քաղցկեղը տարածվել է ամբողջ օրգանիզմով և հնարավոր չէ դրանք հեռացնել[45]։ Ներկայումս չկան հստակ տվյալներ, թե ամբողջ օրգանիզմի հետվիրահատական բուժիչ թերապիան, այսինքն ադյուվանտ թերապիան բարձրացնում են ապրելիության ցուցանիշը երիկամի քաղցկեղի ժամանակ։ Եթե քաղցկեղը չի ենթարկվում վիրահատական բուժման կարելի է օգտվել բուժման այլ եղանակներից, ինչպիսիք են քաղցկեղի սառեցումը և բարձր ջերմաստիճանային բուժումը։ Այնուամենայնիվ վերջիններս որպես ստանդարտ բուժման եղանակ ներկայումս չեն կիրառվում[46]։
Բուժման այլ եղանակների մեջ մտնում են բիոլոգիական թերապիան, օրինակ՝ էվերոլիմուս, տորիսել, նեկսավար, սուտենտ և ակսիտինիբ, և իմունոթերապիան, որը ընդգրկում է ինտերֆերոնը և ինտերլեյկին 2–ը[47][48][49]։ Իմունոթերապիան արդյունավետ է 10–15% դեպքերում[50]։ Սունիտինիբը պազոպանիբի հետ միասին հանդիսանում են ժամանակակից ադյուվանտ թերապիայի մաս, որոնց հաճախ հետևում են էվերոլիմուսը, ակսիտինիբը և սորաֆենիբը։ Իմունային անցակետերի ինհիբիտորները անցնում են հետազորություններ երիկամի քաղցկեղի ժամանակ կիրառվելու համար, որոնցից մի մասը արդեն իսկ օգտագործվում են[51]։
Նիվոլումաբը ապրելիության տեսանկյունից առավելություն ունի էվերոլիմուսի հետ համեմատաց երիկամի լուսաբջջային կարցինոմայի ժամանակ և 2015թ FDA-ի կողմից հաստատվեց[51][52]։ Կաբոզանտինիբը ապրելիության տեսանկյունից առավելություն ունի էվերոլիմուսի հետ համեմատաց և 2016 թվականին FDA-ի կողմից հաստատվեց[53][54][55]։ Լենվատինիբը էվերոլիմուսի հետ կոմբինացված հաստատվեց 2016 թվականին այն հիվանդների համար ովքեր ստացել են անգիոգեն թերապիա[56]։
Կախված ուռուցքի աստիճանից Վիլմսի ուռուցքի ժամանակ կատարում են քիմիոթերապիա, ճառագայթային և վիրահատական բուժում[57]։
Երեխաներ[խմբագրել | խմբագրել կոդը]
Երեխաների մոտ ամենահաճախը հանդիպում է Վիլմսի ուռուցքը։ Վերջինս կարող է առաջանալ ներարգանդային կյանքից սկսած և սկսել դրսևորվել փոքր տարիքում։ Վիլմսի ուռուցքը առավելապես հանդիպում է մինչև 5 տարեկան երեխաների մոտ, առավել հազվադեպ մեծահասակների մոտ։ Դեռևս ուռուցքի առաջացման վերջնական պատճառը բացահայտված չէ։ ամենահաճախ հանդիպող ախտանիշներն են որովայնի փքվածությունը և մեզի մեջ արյան առկայությունը[57]։
Համաճարակաբանություն[խմբագրել | խմբագրել կոդը]
Տարեկան ախտորոշվում է երիկամի քաղցկեղի 208,500 նոր դեպք, որը կազմում է ամբողջ քաղցկեղների 2%[58]։ Ամենաբարձր ցուցանիշները դիտվում են Հյուսիսային Ամերիկայում, իսկ ամենացածրը Ասիայում և Աֆրիկայում[59]։
Միացյալ Նահանգներ[խմբագրել | խմբագրել կոդը]
ԱՄՆ–ի առողջապահության ազգային ինստիտուտի 2013թ տվյալներով 64,770 նոր դեպքեր և 13,570 մահվան դեպքեր[60]։
Հիվանդացությունը ԱՄՆ–ում շարունակում է աճել, որը պայմանավորված չէ միայն ախտորոշման մեթոդների բարելավման հետ[61]։
Եվրոպա[խմբագրել | խմբագրել կոդը]
Վերջին տվյալներով ԵՄ–ի 25 երկրներում տարեկան արձանագրվում է 63,300 նոր դեպք։ Եվրոպայում երիկամի քաղցկեղը ամբողջ քաղցկեղների մեջ կազմում է 3%[62]։ Երիկամի քաղցկեղը Մեծ Բրիտանիայում քաղցկեղների մեջ 8–րդ հորիզոնականում է ( 2011թ գրանցվել է 10,100 նոր դեպք), իսկ մահացությամբ 14–րդ է բոլոր քաղցկեղների մեջ (գրեթե 4,300 մահ 2012թ)[63]։
Ծանոթագրություններ[խմբագրել | խմբագրել կոդը]
- ↑ 1,0 1,1 1,2 1,3 1,4 1,5 1,6 «Cancer of the Kidney and Renal Pelvis - Cancer Stat Facts». SEER. Վերցված է 2019 թ․ մայիսի 30-ին.
- ↑ 2,0 2,1 2,2 2,3 2,4 2,5 2,6 2,7 2,8 «Renal Cell Cancer Treatment». National Cancer Institute. 2019. Վերցված է 2019 թ․ հունիսի 8-ին.
- ↑ 3,0 3,1 3,2 3,3 3,4 3,5 3,6 3,7 3,8 «Transitional Cell Cancer (Kidney/Ureter) Treatment». National Cancer Institute. 2019. Վերցված է 2019 թ․ հունիսի 8-ին.
- ↑ 4,0 4,1 4,2 4,3 4,4 4,5 4,6 4,7 «Wilms Tumor and Other Childhood Kidney Tumors Treatment». National Cancer Institute. 2019. Վերցված է 2019 թ․ հունիսի 8-ին.
- ↑ 5,0 5,1 5,2 «Cancer today». IARC. Վերցված է 2019 թ․ մայիսի 30-ին.
- ↑ Sommers, Marilyn S.; Fannin, Ehriel (2014). Diseases and Disorders: A Nursing Therapeutics Manual. F.A. Davis. էջ 657. ISBN 9780803644878.
- ↑ «Kidney Cancer». National Cancer Institute. 2019. Վերցված է 2019 թ․ հունիսի 8-ին.
- ↑ Mulders PF, Brouwers AH, Hulsbergen-van der Kaa CA, van Lin EN, Osanto S, de Mulder PH (2008 թ․ փետրվար). «[Guideline 'Renal cell carcinoma']». Ned Tijdschr Geneeskd (Dutch and Flemish). 152 (7): 376–80. PMID 18380384.
{{cite journal}}: CS1 սպաս․ չճանաչված լեզու (link) - ↑ «Survival statistics for kidney cancer - Canadian Cancer Society». www.cancer.ca (անգլերեն). Վերցված է 2019 թ․ դեկտեմբերի 2-ին.
- ↑ «European Network of Cancer Registeries» (PDF).
{{cite web}}: CS1 սպաս․ url-status (link) - ↑ Zeng, Hongmei; Chen, Wanqing; Zheng, Rongshou; Zhang, Siwei; Ji, John S; Zou, Xiaonong; Xia, Changfa; Sun, Kexin; Yang, Zhixun; Li, He; Wang, Ning. «Changing cancer survival in China during 2003–15: a pooled analysis of 17 population-based cancer registries». The Lancet Global Health (անգլերեն). 6 (5): e555–e567. doi:10.1016/S2214-109X(18)30127-X.
- ↑ 12,0 12,1 12,2 Campbell MD, Ph.D, Steven C.; Lane MD, Ph.D, Brian R. (2012). «Malignant Renal Tumors». In Wein MD, Ph.D, Alan J.; Kavoussi MD, MBA, Louis R. (eds.). Campbell-Walsh Urology. Elselvier. ISBN 978-1455775675.
- ↑ Hidayat, K; Du, X; Zou, SY; Shi, BM (2017 թ․ հուլիս). «Blood pressure and kidney cancer risk: meta-analysis of prospective studies». Journal of Hypertension. 35 (7): 1333–1344. doi:10.1097/HJH.0000000000001286. PMID 28157813.
- ↑ Professionals, Sumedia-Online. «EAU Guidelines: Renal Cell Carcinoma». Uroweb (ամերիկյան անգլերեն). Վերցված է 2019 թ․ դեկտեմբերի 3-ին.
- ↑ Palapattu, Ganesh S.; Kristo, Blaine; Rajfer, Jacob (2002). «Paraneoplastic syndromes in urologic malignancy: the many faces of renal cell carcinoma». Reviews in Urology. 4 (4): 163–170. ISSN 1523-6161. PMC 1475999. PMID 16985675.
- ↑ Tahbaz, Rana; Schmid, Marianne; Merseburger, Axel S. (2018). «Prevention of kidney cancer incidence and recurrence: lifestyle, medication and nutrition». Current Opinion in Urology. 28 (1): 62–79. doi:10.1097/MOU.0000000000000454. ISSN 1473-6586. PMID 29059103.
- ↑ 17,0 17,1 «Kidney Cancer - Risk Factors and Prevention». Cancer.Net (անգլերեն). 2012 թ․ հունիսի 25. Վերցված է 2019 թ․ դեկտեմբերի 2-ին.
- ↑ Cheungpasitporn, W; Thongprayoon C; O'Corragain OA; Edmonds PJ; Ungprasert P; Kittanamongkolchai W; Erickson SB (2014 թ․ սեպտեմբերի 9). «The Risk of Kidney Cancer in Patients with Kidney Stones: A Systematic Review and Meta-analysis». QJM. 108 (3): 205–12. doi:10.1093/qjmed/hcu195. PMID 25208892.
- ↑ «Risks and causes of kidney cancer». 2017 թ․ օգոստոսի 30.
- ↑ Hunt, Jay D.; van der Hel, Olga L.; McMillan, Garnett P.; Boffetta, Paolo; Brennan, Paul (2005 թ․ մարտի 10). «Renal cell carcinoma in relation to cigarette smoking: meta-analysis of 24 studies». International Journal of Cancer. 114 (1): 101–108. doi:10.1002/ijc.20618. ISSN 0020-7136. PMID 15523697.
- ↑ Sánchez-Martín, F. M.; Millán-Rodríguez, F.; Urdaneta-Pignalosa, G.; Rubio-Briones, J.; Villavicencio-Mavrich, H. (2008). «Small Renal Masses: Incidental Diagnosis, Clinical Symptoms, and Prognostic Factors». Advances in Urology. 2008: 310694. doi:10.1155/2008/310694. ISSN 1687-6369. PMC 2629071. PMID 19165347.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ Motzer, Robert J.; Jonasch, Eric; Agarwal, Neeraj; Bhayani, Sam; Bro, William P.; Chang, Sam S.; Choueiri, Toni K.; Costello, Brian A.; Derweesh, Ithaar H.; Fishman, Mayer; Gallagher, Thomas H. (2017 թ․ հունիսի 1). «Kidney Cancer, Version 2.2017, NCCN Clinical Practice Guidelines in Oncology». Journal of the National Comprehensive Cancer Network. 15 (6): 804–834. doi:10.6004/jnccn.2017.0100. ISSN 1540-1405. PMID 28596261.
- ↑ Silverman, Stuart G.; Israel, Gary M.; Herts, Brian R.; Richie, Jerome P. (2008 թ․ հոկտեմբեր). «Management of the incidental renal mass». Radiology. 249 (1): 16–31. doi:10.1148/radiol.2491070783. ISSN 1527-1315. PMID 18796665.
- ↑ Israel, Gary M.; Bosniak, Morton A. (2005). «How I Do It: Evaluating Renal Masses». Radiology (անգլերեն). 236 (2): 441–450. doi:10.1148/radiol.2362040218. ISSN 0033-8419. PMID 16040900.
- ↑ Silverman, Stuart G.; Pedrosa, Ivan; Ellis, James H.; Hindman, Nicole M.; Schieda, Nicola; Smith, Andrew D.; Remer, Erick M.; Shinagare, Atul B.; Curci, Nicole E.; Raman, Steven S.; Wells, Shane A. (2019 թ․ հունիսի 18). «Bosniak Classification of Cystic Renal Masses, Version 2019: An Update Proposal and Needs Assessment». Radiology. 292 (2): 475–488. doi:10.1148/radiol.2019182646. ISSN 0033-8419. PMC 6677285. PMID 31210616.
- ↑ 26,00 26,01 26,02 26,03 26,04 26,05 26,06 26,07 26,08 26,09 «Renal Cancer: Renal Mass & Localized Renal Cancer Guideline - American Urological Association». www.auanet.org. Արխիվացված է օրիգինալից 2020 թ․ փետրվարի 15-ին. Վերցված է 2019 թ․ հոկտեմբերի 29-ին.
- ↑ Motzer, Robert J.; Jonasch, Eric; Agarwal, Neeraj; Bhayani, Sam; Bro, William P.; Chang, Sam S.; Choueiri, Toni K.; Costello, Brian A.; Derweesh, Ithaar H.; Fishman, Mayer; Gallagher, Thomas H. (2017 թ․ հունիսի 1). «Kidney Cancer, Version 2.2017, NCCN Clinical Practice Guidelines in Oncology». Journal of the National Comprehensive Cancer Network. 15 (6): 804–834. doi:10.6004/jnccn.2017.0100. ISSN 1540-1405. PMID 28596261.
- ↑ Subramaniam, Rathan M.; Wilson, Renee F.; Turban, Sharon; Suarez-Cuervo, Catalina; Zhang, Allen; Sherrod, Cheryl; Aboagye, Jonathan; Eng, John; Choi, Michael J. (2016). Contrast-Induced Nephropathy: Comparative Effectiveness of Preventive Measures. AHRQ Comparative Effectiveness Reviews. Rockville (MD): Agency for Healthcare Research and Quality (US). PMID 26866209.
- ↑ 29,0 29,1 Motzer, Robert J.; Jonasch, Eric; Agarwal, Neeraj; Bhayani, Sam; Bro, William P.; Chang, Sam S.; Choueiri, Toni K.; Costello, Brian A.; Derweesh, Ithaar H.; Fishman, Mayer; Gallagher, Thomas H. (2017 թ․ հունիսի 1). «Kidney Cancer, Version 2.2017, NCCN Clinical Practice Guidelines in Oncology». Journal of the National Comprehensive Cancer Network. 15 (6): 804–834. doi:10.6004/jnccn.2017.0100. ISSN 1540-1405. PMID 28596261.
- ↑ «Cancer | Definition of Cancer by Lexico». Lexico Dictionaries | English. Արխիվացված է օրիգինալից 2019 թ․ նոյեմբերի 12-ին. Վերցված է 2019 թ․ նոյեմբերի 12-ին.
- ↑ «Kidney Cancer | CDC». www.cdc.gov. 2019 թ․ հուլիսի 9. Վերցված է 2019 թ․ նոյեմբերի 12-ին.
- ↑ «Renal Cell Cancer Treatment (PDQ®)–Patient Version». National Cancer Institute. 2004 թ․ փետրվարի 20. Վերցված է 2019 թ․ նոյեմբերի 12-ին.
- ↑ 33,0 33,1 33,2 «Transitional Cell Cancer of the Renal Pelvis and Ureter Treatment (PDQ®)–Patient Version». National Cancer Institute. 2004 թ․ փետրվարի 20. Վերցված է 2019 թ․ նոյեմբերի 12-ին.
- ↑ Kuroda N, Katto K, Tamura M, Shiotsu T, Hes O, Michal M, Nagashima Y, Ohara M, Hirouchi T, Mizuno K, Hayashi Y, Lee GH (2008 թ․ հունվար). «Carcinoid tumor of the renal pelvis: consideration on the histogenesis». Pathol. Int. 58 (1): 51–4. doi:10.1111/j.1440-1827.2007.02188.x. PMID 18067641.
- ↑ Chiu, KC; Lin, MC; Liang, YC; Chen, CY (2008). «Renal carcinosarcoma: case report and review of literature». Renal Failure. 30 (10): 1034–9. doi:10.1080/08860220802403192. PMID 19016157.
- ↑ Picozzi, Stefano; Casellato, Stefano; Bozzini, Giorgio; Ratti, Dario; Macchi, Alberto; Rubino, Barbara; Pace, Gianna; Carmignani, Luca (2013 թ․ նոյեմբեր). «Inverted papilloma of the bladder: a review and an analysis of the recent literature of 365 patients». Urologic Oncology. 31 (8): 1584–1590. doi:10.1016/j.urolonc.2012.03.009. ISSN 1873-2496. PMID 22520573.
- ↑ Lopez-Beltran, Antonio; Scarpelli, Marina; Montironi, Rodolfo; Kirkali, Ziya (2006 թ․ մայիս). «2004 WHO classification of the renal tumors of the adults». European Urology. 49 (5): 798–805. doi:10.1016/j.eururo.2005.11.035. ISSN 0302-2838. PMID 16442207.
- ↑ Thyavihally YB, Tongaonkar HB, Desai SB (2005 թ․ սեպտեմբեր). «Benign mixed epithelial stromal tumor of the renal pelvis with exophytic growth: case report». Int Semin Surg Oncol. 2: 18. doi:10.1186/1477-7800-2-18. PMC 1215508. PMID 16150156.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ Motzer, Robert J.; Jonasch, Eric; Agarwal, Neeraj; Bhayani, Sam; Bro, William P.; Chang, Sam S.; Choueiri, Toni K.; Costello, Brian A.; Derweesh, Ithaar H.; Fishman, Mayer; Gallagher, Thomas H. (2017 թ․ հունիսի 1). «Kidney Cancer, Version 2.2017, NCCN Clinical Practice Guidelines in Oncology». Journal of the National Comprehensive Cancer Network. 15 (6): 804–834. doi:10.6004/jnccn.2017.0100. ISSN 1540-1405. PMID 28596261.
- ↑ Patel, Hiten D.; Johnson, Michael H.; Pierorazio, Phillip M.; Sozio, Stephen M.; Sharma, Ritu; Iyoha, Emmanuel; Bass, Eric B.; Allaf, Mohamad E. (2016 թ․ մայիս). «Diagnostic Accuracy and Risks of Biopsy in the Diagnosis of a Renal Mass Suspicious for Localized Renal Cell Carcinoma: Systematic Review of the Literature». The Journal of Urology. 195 (5): 1340–1347. doi:10.1016/j.juro.2015.11.029. ISSN 1527-3792. PMC 5609078. PMID 26901507.
- ↑ «Kidney Cancer Stages | Renal Cell Carcinoma Staging». www.cancer.org. Վերցված է 2019 թ․ նոյեմբերի 12-ին.
- ↑ 42,0 42,1 42,2 42,3 AJCC cancer staging manual. Edge, Stephen B., American Joint Committee on Cancer. (7th ed.). New York: Springer. 2010. ISBN 9780387884400. OCLC 316431417.
{{cite book}}: CS1 սպաս․ այլ (link) - ↑ Motzer, Robert J.; Jonasch, Eric; Agarwal, Neeraj; Bhayani, Sam; Bro, William P.; Chang, Sam S.; Choueiri, Toni K.; Costello, Brian A.; Derweesh, Ithaar H.; Fishman, Mayer; Gallagher, Thomas H. (2017 թ․ հունիսի 1). «Kidney Cancer, Version 2.2017, NCCN Clinical Practice Guidelines in Oncology». Journal of the National Comprehensive Cancer Network. 15 (6): 804–834. doi:10.6004/jnccn.2017.0100. ISSN 1540-1405. PMID 28596261.
- ↑ «Kidney Cancer (Adult) – Renal Cell Carcinoma» (PDF). American Cancer Society. Արխիվացված է օրիգինալից (PDF) 2017 թ․ փետրվարի 22-ին. Last Revised: May 16, 2016
- ↑ «Early stage and locally advanced kidney cancer treatment». 2017 թ․ օգոստոսի 30.
- ↑ «Advanced kidney cancer». 2017 թ․ օգոստոսի 30.
- ↑ «Renal cancer».
- ↑ «National Comprehensive Cancer Network» (PDF).
- ↑ «Biological therapy for kidney cancer». 2017 թ․ օգոստոսի 30.
- ↑ Jonasch, Eric; Messner, Carolyn (2012 թ․ օգոստոս). «CancerCare Connect – Treatment Update: Kidney Cancer» (PDF). Cancer Care, Inc. Արխիվացված է օրիգինալից (PDF) 2011 թ․ սեպտեմբերի 25-ին. Վերցված է 2012 թ․ օգոստոսի 29-ին.
- ↑ 51,0 51,1 Syn, Nicholas L; Teng, Michele W L; Mok, Tony S K; Soo, Ross A (2017). «De-novo and acquired resistance to immune checkpoint targeting». The Lancet Oncology. 18 (12): e731–e741. doi:10.1016/s1470-2045(17)30607-1. PMID 29208439.
- ↑ «FDA approves Opdivo to treat advanced form of kidney cancer». Արխիվացված է օրիգինալից 2018 թ․ հունվարի 25-ին. Վերցված է 2020 թ․ դեկտեմբերի 19-ին.
- ↑ Philips, GK; Atkins, MB (2014). «New agents and new targets for renal cell carcinoma». American Society of Clinical Oncology Educational Book / ASCO. American Society of Clinical Oncology. Meeting. 34 (34): e222-7. doi:10.14694/EdBook_AM.2014.34.e222. PMID 24857106.
- ↑ «Drugs@FDA: FDA Approved Drug Products».
- ↑ http://www.accessdata.fda.gov/drugsatfda_docs/label/2016/208692s000lbl.pdf
- ↑ http://www.accessdata.fda.gov/drugsatfda_docs/label/2015/206947s000lbl.pdf
- ↑ 57,0 57,1 «Wilms' tumour (kidney cancer in children)». 2017 թ․ օգոստոսի 30. Արխիվացված է օրիգինալից 2012 թ․ ապրիլի 6-ին.
- ↑ Lindblad, P. and Adami H.O, Kidney Cancer, in Textbook of Cancer.
- ↑ GLOBOCAN 2002, Cancer Incidence, Mortality and Prevalence Worldwide 2002 estimates. 2006.
- ↑ «Cancer of the Kidney and Renal Pelvis – SEER Stat Fact Sheets». National Cancer Institute, U.S. National Institutes of Health. Վերցված է 2013 թ․ փետրվարի 7-ին.
- ↑ Lynch, Charles F.; West, Michele M.; Davila, Jessica A.; Platz, Charles E. (2007). «Chapter 24: Cancers of the Kidney and Renal Pelvic». In Ries, LAG; Young, JL; Keel, GE; Eisner, MP; Horner, M-J (eds.). SEER Survival Monograph: Cancer Survival Among Adults: US SEER Program, 1988–2001, Patient and Tumor Characteristics. SEER Program. Vol. NIH Pub. No. 07-6215. Bethesda, MD: National Cancer Institute. էջեր 193–202. Արխիվացված է օրիգինալից 2013 թ․ հոկտեմբերի 10-ին.
- ↑ Ferlay J, և այլք: (2007). «Estimates of the cancer incidence and mortality in Europe in 2006». Annals of Oncology. 18 (3): 581–92. doi:10.1093/annonc/mdl498. PMID 17287242.
- ↑ «Kidney cancer statistics». Cancer Research UK. Վերցված է 2014 թ․ հոկտեմբերի 27-ին.
Արտաքին հղումներ[խմբագրել | խմբագրել կոդը]
| Դասակարգում | |
|---|---|
| Արտաքին աղբյուրներ |
| Վիքիպահեստն ունի նյութեր, որոնք վերաբերում են «Երիկամի քաղցկեղ» հոդվածին։ |
| ||||||