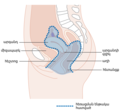
Արգանդի վզիկի քաղցկեղ
| Արգանդի վզիկի քաղցկեղ | |
|---|---|
 | |
| Տեսակ | հիվանդության կարգ |
| Բժշկական մասնագիտություն | ուռուցքաբանություն |
Արգանդի վզիկի քաղցկեղ՝ արգանդի վզիկից առաջացող քաղցկեղ[1]։ Պատճառը բջիջների ոչ նորմալ աճելու ունակությունն է, որը տարածվում է մարմնի այլ մասեր[2]։ Վաղ փուլերում ախտանիշներ չկան[1]։ Ավելի ուշ առաջանում է հեշտոցային արյունահոսություն, ցավ կոնքի շրջանում, ցավ սեռական հարաբերության ժամանակ[1]։ Սեռական հարաբերությունից հետո արյունահոսությունը կարող է լուրջ ախտաբանության մասին չխոսել, բայց նաև կարող է լինել վզիկի քաղցկեղի առկայության նշան[3]։
Դեպքերի 90%-ում պատճառը համարվում է մարդու պապիլոմավիրուսը[4][5], այնուամենայնիվ, շատ մարդիկ, ովքեր ունեցել են վիրուսը, չի զարգացել վզիկի քաղցկեղ[6][7]։ Այլ ռիսկի գործոններից են ծխելը, թույլ իմունային համակարգը, հակաբեղմնավորիչ պրեպարատները, վաղ տարիքում սեռական հարաբերություն սկսելը, բազմաթիվ սեռական զուգընկերներ փոխելը, բայց դրանք քիչ կարևոր են[1][8]։ Վզիկի քաղցկեղը սովորաբար զարգանում է նախաքաղցկեղային փոփոխությունները հիման վրա՝ 10-20 տարվա ընթացքում[6]։ Դեպքերի 90%-ը տափակ բջջային կարցինոմա է, 10%-ը ադենոկարցինոմա և փոքր մասը այլ տեսակներ[8]։ Ախտորոշումը կատարվում է վզիկի սկիրնիգի, այնուհետև կենսազննման միջոցով[1]։ Հետագայում կիրառում են տեսապատկերման եղանակները ուռուցքի տարածվածությունը որոշելու համար[1]։
Մարդու պապիլոմա վիրուսի պատվաստանյութը 90% դեպքերում պաշտպանում է արգանդի վզիկի քաղցկեղից[9][10][11]։ Այնուամենայնիվ, ռիսկը առկա է և ուղեցույցները խորհուրդ են տալիս շարունակել պարբերական պապ տեստերը[9]։ Այլ կանխարգելման եղանակներ են՝ ունենալ քիչ սեռական զուգընկերներ և կիրառել պահպանակներ[12]։ Վզիկի քաղցկեղի սկրինինգը պապ տեստերով կամ քացախաթթվի կիրառումը հնարավորություն է տալիս հայտնաբերել նախաքաղցկեղային վիճակները և վաղ սկսել բուժումը, նախքան քաղցկեղի առաջացումը[13]։ Բուժումը ներառում է վիրահատություն, քիմիոթերապիա և ճառագայթային թերապիա[1]։ ԱՄՆ-ում 5 տարվա ապրելիությունը կազմում է 68%[14]։ Ամեն դեպքում արդյունավետությունը կախված է հայտնաբերման ժամկետից[8]։
Ամբողջ աշխարհում վզիկային քաղցկեղը համարվում է ուռուցքների 4-րդ ամենահաճախ հանդիպող պատճառը և կանանց մոտ 4-րդ ամենահաճախ հանդիպող մահվան պատճառը[6]։ 2012 թվականին հայտնաբերվել է 5280,000 դեպք, 266,000 մահվան դեպքով[6]։ Ոռուցքներից մահացության 8%-ն է կազմում[15]։ Մոտ 70% հանդիպում է զարգացող երկրներում և դրսևորում է 90% մահացություն[6][16]։ Տնտեսապես ցածր զարգացած երկրներում այն մահվան ամենահաճախ հանդիպող պատճառներից է[13]։ Զարգացած երկրներում սկրինինգի կիրառման շնորհիվ բավականին նվազել է վզիկային քաղցկեղի հանդիպման հաճախականությունը[17]։ Ըստ հետազոտությունների, ամենահայտնի անմահ բջիջների սերունդը, որը հայտնի է HeLa անունով, առաջացել է Հենրիետա Լաքսի անունը կրող կնոջ վզիկի ուռուցքային բջիջներից[18]։
Նշաններ և ախտանշաններ[խմբագրել | խմբագրել կոդը]
Վաղ փուլերում արգանդի վզիկի քաղցկեղը կարող է ամբողջովին անախտանիշ լինել[4][17]։ Չարորակ ուռուցքի առկայության մասին խոսում է հեշտոցային արյունահոսության, սեռական հարաբերության ժամանակ առաջացած արյունահոսության կամ հազվադեպ հեշտոցում գոյացության առկայությունը։ Սեռական հարաբերության ժամանակ միջին ծանրության ցավը և հեշտոցային ախտաբանական արտադրությունը ևս կարող են խոսել վզիկի քաղցկեղի մասին[19]։ Ուշ փուլերում հայտնաբերում են մետաստազներ որովայնում, թոքերում և այլ տեղերում։
Ուշ փուլերում լինում է ախորժակի կորուստ, քաշի անկում, հոգնածություն, կոնքային շրջանի ցավ, այտուցված ոտքեր, մեջք և ոտքերի ցավ, ծանր հեշտոցային արյունահոսություն, ոսկրերի կոտրվածք և հազվադեպ հեշտոցից մեզի կամ կղանքի արտահոսք[20]։ Ներզննման ժամանակ առկա արյունահոսությունը վզիկի քաղցկեղի նշան է[21]։
Պատճառներ[խմբագրել | խմբագրել կոդը]


Վարակը, մասնավորապես մարդու պապիլոմա վիրուսը համարվում է ամենահաճախ հանդիպող պատճառային գործոնը, կարևոր դեր ունի նաև վարակի և ծխելու զուգորդումը[22]։ ՄԻԱՎ վարակը նույնպես համարվում է ռիսկի գործոն[22]։ Ոչ բոլոր պատճառներն են հայտնի[23][24]։
Մարդու պապիլոմա վիրուս[խմբագրել | խմբագրել կոդը]
Մարդու պապիլոմա վիրուսի տիպ 16-ը և 18-ը հիմնականում վզիկի քաղցկեղի 75% դեպքերի պատճառն են, իսկ 31 և 45 տիպերը մնացած 10%-ի[25]։
Կանայք, ովքեր ունենում են սեռական հարաբերություն այն տղամարդկանց հետ, ովքեր հաճախակի փոխում են սեռական զուգընկերներ, ունեն բարձր ռիսկ[26][27]։
Հայտնի են մարդու պապիլոմա վիրուսի 150-200 տեսակ[28][29], որից 15-ն են դասակարգված որպես բարձր ռիսկի տեսակներ (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68, 73 և 82), 3-ը հավանական բարձր ռիսկի (26, 53 և 66), և 12-ը ցածր ռիսկի տեսակներ (6, 11, 40, 42, 43, 44, 54, 61, 70, 72, 81 և CP6108).[30]
Սեռական գորտնուկնեը, որոնք էպիթելային ծագման բնածին ուռուցքներ են, ևս առաջանում են պապիլոմա վիրուսի բազմաթիվ տեսակներից։ Այնուամենայնիվ, այս շճախմբերը չեն առաջացնում արգանդի վզիկի քաղցկեղ։ Հաճախ հնարավոր է միաժամանակ ունենալ բազմաթից շճախմբերի տեսակներ, որոնք առաջացնում են թե՛ արգանդի վզիկի քաղցկեղ, թե՛ սեռական գորտնուկներ։
Մարդու պապիլոմա վիրուսը հաստատված պատճառային գործոն է[31]։
Ծխել[խմբագրել | խմբագրել կոդը]
Ծխելը, թե ակտիվ, թե՛ պասիվ, բարձրացնում է վզիկի քաղցկեղի ռիսկը։ Պապիլոմա վիրուսով վարակված կանայք, ներկա և նախկինում ծխողները ունեն 2-3 անգամ ավելի բարձր ինվազիայի առաջացման ռիսկ։ Պասիվ ծխելը նույնպես բարձրացնում է ռիսկը, բայց համեմատաբար ավելի քիչ[32] The American Society of Clinical Oncology guideline has recommend for different levels of resource availability.[33] ։
Ծխելը դիտարկվել է վզիկի քաղցկեղի զարգացման գործոն[34][35][36]։ Կանանց մոտ ծխելը ռիսկը բարձրացնում է ուղղակի և անուղղակի եղանակներով[34][36][37]։ Ուղղակի ազդեցության մեխանիզմի մեջ մտնում է վզիկային ներէպիթելային նեոպլազիայի (CIN3) առաջացումը, որը ունի պոտենցիալ քաղցկեղածին ազդեցություն[34]։ Երբ վզիկային ներէպիթելային նեոպլազիայի (CIN3) ազդեցությամբ առաջանում է քաղցկեղ, որոշ դեպքերում հայտնաբերվում է նաև մարդու պապիլոմա վիրուսը, բայց կան դեպքեր, երբ չի հայտնաբերվում և այդ պատճառով էլ դիտարկվում է որպես ուղղակի գործոն[37]։ Չափազանց շատ և երկարատև ծխելը քաղցկեղի առաջացման ավելի բարձր ռիսկ ունի, քան քիչ ծխելը կամ ընհանրապես չծխելը[38]։ Բացի այդ, ծխելը համարվում է վզիկի քաղցկեղի առաջացման պատճառ և նաև նպաստում է պապիլոմա վիրուսի զարգացմանը[36][38]։
Ներքին ընդունման հակաբեղմնավորիչներ[խմբագրել | խմբագրել կոդը]
Ներքին ընդունման հակաբեղմնավորիչների երկարատև կիրառումը բարձրացնում է արգանդի վզիկի քաղցկեղի ռիսկը։ Կանայք, ովքեր կիրառում են այս դեղերը 5-9 տարիների ընթացքում, ունեն 3 անգամ ավելի բարձր ինվազիվ քաղցկեղի առաջացման հավանականություն, իսկ այն կանայք, ովքեր կիրառում են 10 տարի շարունակ, ռիսկը 4 անգամ է բարձր։
Բազմակի հղիություններ[խմբագրել | խմբագրել կոդը]
Բազմաթիվ հղիությունները կապված են վզիկային քաղցկեղի առաջացման բարձր ռիսկի հետ։ Մարդու պապիլոմա վիրուսով վարակված կանայք, ովքեր ունեցել են 7 և ավելի բնականոն ավարտված հղիություններ, 4 անգամ ավելի բարձր ռիսկ քաղցկեղի առաջացման համար[32]։
Ախտորոշում[խմբագրել | խմբագրել կոդը]

Կենսազննում[խմբագրել | խմբագրել կոդը]
Սկիրնինգի համար կիրառվում Է պապ տեստը, բայց 50% դեպքերում տալիս է կեղծ բացասական պատասխան[39][40]։ Այն նաև թանկարժեք տեստ է, այդ պատճառով շատ երկրներում չի կիրառվում[41]։
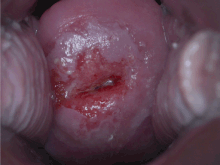
Ախտորոշման հաստատման համար անհրաժեշտ է վզիկի կենսազննում իրականացնել։ Դա հիմնականում կատարվում է կոլպոսկոպիայի միջոցով, որի ժամանակ կիրառում են քացախաթթու կամ վինեգար, որպեսզի ընդգծվի վզիկի ոչ նորմալ էպիթելը[4], ինչպես նաև ավելի լավ երևում է Լյուգոլի յոդային լուծույթով ներկելիս[42]։ Կենսազննման համար կիրառվող գործիքներից են punch բռնիչները։
Կոլպոսկոպիկ հետազոտությունը գնահատում է հիվանդության ծանրության աստիճանը հիմնված տեսողական զննման վրա։
Հետագա ախտորոշիչ և բուժական միջամտություններից է կանթային էլեկտրական էքսցիզիան և վզիկային կոնիզացիան, որի ժամանակ կատարվում է վզիկի ներքին շերտի հեռացում հետագա հյուսվածաբանական քննության համար։ Այս միջամտությունը կատարվում է, երբ կենսազննման արդյունքում հայտնաբերվում է ներէպիթելային նեոպլազիա։

Հաճախ նախքան կենսազննումը կատարվում է նաև տեսապատկերում, որպեսզի հայտնաբերվի կնոջ ախտանիշների այլ պատճառներ։ Ուլտրաձայնային հետազոտությունը, ԿՏ սկանավորումը և ՄՌՏ-ն կատարվում են տարբերակիչ ախտորոշման, ուռուցքի տարավածությունը և շրջակա հյուսվածքների հետ հարաբերակցությունը գնահատելու համար։ Սովորաբար հայտնաբերվում է վզիկի հետերոգեն զանգված[43]։
Նախաքաղցկեղային վնասումներ[խմբագրել | խմբագրել կոդը]
Վզիկի ներէպիթելային նեոպլազիան համարվում է պոտենցիալ պրեկուրսոր վզիկի քաղցկեղի համար, հաճախ ախտորոշվում է վզիկի կենսազննմամբ։ Նախաքաղցկեղային դիսպլաստիկ փոփոխությունների համար կիրառվում է վզիկային ներէպիթելային դասակարգումը։
20-րդ դարի ընթացքում վզիկի կարցինոմայի հյուսվածաբանական դասակարգումը բազմաթիվ անգամներ փոփոխվել է։ Առողջապահության համաշխարհային կազմակերպության[44][45] system was descriptive of the lesions, naming them mild, moderate, or severe dysplasia or carcinoma in situ (CIS). The term cervical intraepithelial neoplasia (CIN) was developed to place emphasis on the spectrum of abnormality in these lesions, and to help standardize treatment.[45] ) դասակարգման համակարգը նկարագրում է վնասումները, բաժանելով դրանք թեթև, միջին կամ ծանր դիսպլազիա կամ քաղցկեղ տեղում։ Վզիկի ներէպիթելային նեոպլազիա հասկացությունը (CIN ) կիրառվում է բուժման ընտրությունը հեշտացնելու նպատակով[45]։ Այն դասակարգվում է թեթև դիսպլազիա՝ CIN1, միջին դիսպլազիա՝ CIN2, և ծանր դիսպլազիա՝ քաղցկեղ տեղում՝CIS որպես CIN3։ Վերջերս CIN2-ը և CIN3-ը միավորվել են CIN2/3-ի անվան տակ։ Սրանք այն տվյալներն են, որոնք ստանում է բժիշկը կենսազննման արդյունքները վերլուծելիս։
Այն չպետք է շփոթել Բեթեսդա համակարգի տվյալների հետ, որոնք Պապ տեստի արդյունքների գնահատման համար են։ Այն ներառում է ցածր տարբերակված տափակ բջջային ներէպիթելային վնասում և բարձր տարբերակված տափակ բջջային ներէպիթելային վնասում։ Առաջինը կարող է համապատասխանել CIN1-ին, իսկ երկրորդը՝ CIN2 կամCIN3-ին[45], ամեն դեպքում սրանք տարբեր տեստերի արդյունքներ են և Պապ տեստի արդյունքները կարող են չհամապատասխանել հյուսվածաբանական արդյունքներին։
Ուռուցքի ենթատեսակները[խմբագրել | խմբագրել կոդը]

Վզիկի ինվազիվ կարցինոմայի հյուսվածաբանական ենթատեսակները ստորև նշվածներն են[46][47]։ Չնայած տափակ բջջային կարցինոման ամենահաճախ հանդիպող վզիկի քաղցկեղն է, բայց ադենոկարցինամայի զարգացման հաճախականությունը ևս մեծացել է[4]։
- տափակ բջջային կարցինոմա (մոտ 80–85%[48][49])
- ադենոկարցինոմա (Մեծ Բրիտանիայում արգանդի վզիկի քաղցկեղների մոտ 15%-ը[44])
- գեղձատափակաբջջային կարցինոմա
- մանրաբջջային կարցինոմա
- նեյրոէնդոկրին ուռուցք
- ապակե բջջային կարցինոմա
- թավիկագեղձային ադենոկարցինոմա
Ոչ կարցինոմատոզ չարորակ հազվադեպ հանդիպող ուռուցքներն են՝ վզիկի մելանոման և լիմֆոման։ Մանկաբարձների և գինեկոլոգների Միջազգային Կազմակերպությունը չի ընդգրկում լիմֆատիկ հանգույցները ի տարբերություն այլ ուռուցքների TNM դասակարգման։
Վիրահատությունից հետո հյուսվածաբանի ախտորոշումը կարևոր է հետագա հյուսվածաբանական փուլը որոշելու համար, բայց դրանից իրական կլինիկական փուլը չի փոխվում։
Փուլավորում[խմբագրել | խմբագրել կոդը]
Վզիկի քաղցկեղը փուլավորվում է Մանկաբարձ-գինեկոլոգների Միջազգային Կազմակերպության կողմից, որի հիմքում ընկած է ավելի շատ կլինիկական հետազոտության տվյալները, քան վիրահատական։ Այն թույլ է տալիս կիրառել ախտորոշիչ հետևյալ մեթոդները՝ շոշափում, զննում, կոլպոսկոպիա, ներվզիկային կյուրետաժ, հիստերոսկոպիա, ցիստոսկոպիա, պրոկտոսկոպիա, ներերակային ուրոգրաֆիա և թոքերի ու կմախքի ռենտգեն հետազոտություն, վզիկի կոնացում։
-
1A աստիճանի արգանդի վզիկի քաղցկեղ
-
1B աստիճանի արգանդի վզիկի քաղցկեղ
-
2A աստիճանի արգանդի վզիկի քաղցկեղ
-
2B աստիճանի արգանդի վզիկի քաղցկեղ
-
3B աստիճանի արգանդի վզիկի քաղցկեղ
-
4A աստիճանի արգանդի վզիկի քաղցկեղ
-
4B աստիճանի արգանդի վզիկի քաղցկեղ
Կանխարգելում [խմբագրել | խմբագրել կոդը]
Սկրինինգ[խմբագրել | խմբագրել կոդը]


Վզիկի ստուգումը Պապանիկոլաուի տեստով վզիկի քաղցկեղը հայտնաբերելու նպատակով զգալիորեն նվազեցնում է հիվանդացությունը և մահացությունը զարգացած երկրներում[17]։ Պապ տեստով սկրինինգը ամեն 3-5 տարին մեկ անգամ համապատասխան հսկողությամբ նվազեցնում է քաղցկեղի առաջացումը 80%-ով[50]։ Ոչ նորմալ արդյունքները կարող են խոսել նախաքաղցկեղային փոփոխությունների մասին, թույլ տալով հետագա հետազոտության և կանխարգելիչ բուժման։ Թեթև վնասումների բուժումը կարող է նշանակալի դրականորեն ազդել հետագա վերարտադրողականության և հղիությունների վրա[32]։ Անհատական հրավերները բարձրացնում են հավանականությունը, որ կանայք կսկսեն պարբերաբար հետազոտվել։ Ուսուցողական նյութերը նույնպես օգնում են բարձրացնել սկրինինգի ենթարկվող կանանց թիվը, բայց դրանք այնքան արդյունավետ չեն, ինչքան հրավերները[51]։
2010 թվականի եվրոպական ուղեցույցների համաձայն, սկրինինգի տարիքը տատանվում էր 25-30 տարեկանը, բայց ցանկալի չէ այն կատարել մինչև 25 կամ 30 տարեկանը։ Այն կախված է հիվանդության հասարակական բեռից և առկա աղբյուրներից[52]։
ԱՄՆ-ում սկրինինգը խորհուրդ է տրվում կատարել 21 տարեկանից, որը պայմանավորված է սեռական կյանքը վաղ սկսելու և այլ ռիսկի գործոններին ենթարկվելու հանգամանքով[53]։ Պապ տեստը պետք է կատարել ամեն 3 տարին մեկ անգամ 21-65 տարեկանում[53]։ 65 տարեկան և բարձր տարիքում սկրինինգը կարող է չշարունակվել, եթե նախկին 10 տարիների ընթացքում չեն եղել ոչ նորմալ փոփոխություններ և չկա նաև CIN 2 և ավելի[53][54][55]։ Մարդու պապիլոմա վիրուսի պատվաստումը չի փոխում սկրինինգի հաճախականությունը[54]։
Կան մի քանի եղականակներ 30-65 տարեկաններին սկրինինգ կատարելու համար[56]։ Այն ներառում է վզիկի բջջաբանական հետազոտություն ամեն 3 տարին մեկ, մարդու պապիլոմա վիրուսի հետազոտություն ամեն 5 տարին կամ պապիլոմայի հետազոտություն բջջականական հետազոտության հետ միաժամանակ ամեն 5 տարին մեկ[54][56]։ Սկրինինգը անօգուտ է մինչև 25 տարեկանը, քանի որ այդ տարիքում հիվանդության հանդիպման հաճախականությունը ցածր է։ Այն անօգուտ է նաև 60 տարեկանից հետո, եթե առկա է բացասական պատասխան[32]։ Կլինիցիստ ուռուցքաբանների ամերիկյան ասոցիացիայի ուղեցույցները առաջարկում են աղբյուրների հասանելիություն[57]։
Հեղուկի վրա հիմնված բջջաբանական հետազոտությունը սկրինինգի ևս մեկ մեթոդ է[58][59]։ Չնայած այն հավանաբար հակված է բարելավել պապ տեստի ճշգրտությունը, նրա հիմնական առավելությունը ոչ ադեկվատ քսուկների քանակի նվազեցումն է 9%-ից 1%[60]։ Այն նվազեցնում է քսուկը կրկնելու անհրաժեշտությունը։
Պապ տեստերը այդքան էլ արդյունավետ չեն զարգացող երկրներում[61]։ Դրա պատճառը այդ երկրների աղքատ առողջապահական համակարգն է, հմուտ և փորձառու մասնագետների պակասը, կանանց իրազեկվածության ցածր մակարդակը և արդյունքների ստացման համար անհրաժեշտ երկար ժամանակը[61]։
Պատնեշային պաշտպանություն[խմբագրել | խմբագրել կոդը]
Պատնեշային պաշտպանությունը և/կամ սերմնասպան գելերի օգտագործումը սեռական հարաբերության ժամանակ նվազեցնում է քաղցկեղի ռիսկը[32]։ Պահպանակները ևս պաշտպանում են վզիկի քաղցկեղից[62]։ Փաստերը, որ պահպանակները պաշտպանում են մարդու պապիլոմա վիրուսից խառն են, բայց դրանք կարող են պաշտպանել սեռական գորտնուկների և վզիկի քաղցկեղի նախորդներից[62]։ Դրանք պաշտպանում են նաև սեռական ճանապարհով փոխանցվող վարակներից՝ ՄԻԱՎ և խլամիդիա, որոնք ունեն վզիկի քաղցկեղ առաջացնելու բարձր ռիսկ։
Պահպանակները կարող են օգտակար լինել նաև վզիկի պոտենցիալ նախաքաղցկեղային փոփոխությունները բուժելու համար։ Սերմնահեղուկը բարձրացնում է նախաքաղցկեղային փոփոխությունների ռիսկը (CIN 3), իսկ պահպանակների օգտագործումը նվազեցնում է ռիսկը և կանխում պապիլոմա վիրուսով վարակվելուց[63]։ Հետազոտություններից մեկը փաստում է, որ սերմնահեղումի մեջ պարունակվող պրոստագլանդինները նպաստում են արգանդի վզիկի և մարմնի քաղցկեղի առաջացմանը և կանայք կարող են խուսափել դրանից պահպանակներ օգտագործելով[64]։
Ձեռնապահությունը ևս կանխում է մարդու պապիլոմա վիրուսով վարակումը[32]։
Պատվաստում[խմբագրել | խմբագրել կոդը]
Մարդու պապիլոմա վիրուսի դեմ կան երկու պատվաստանյութեր՝ Գարդասիլ և Ցերվարիքս, որոնք նվազեցնում են արգանդի վզիկի քաղցկեղային և նախաքաղցկեղային փոփոխությունների ռիսկը համապատասխանաբար 93% և 62%[65]։ Պատվաստանյութերը ունեն մոտ 92% և 100% արդյունավետություն մարդու պապիլոմա վիրուսի 16 և 18 տեսակների դեմ առնվազն 8 տարի[32]։
Մարդու պապիլոմա վիրուսի պատվաստանյութերը սովորաբար կիրառվում են 9-26 տարեկան հասակում, քանի որ այն արդյունավետ է միայն նախքան վարակվելը։ Ցույց է տրված, որ պատվաստանյութերը արդյունավետ են առնվազն 4-ից[66] 6 տարի[67], և կան կարծիքներ, որ կարող են լինել ավելի երկար[68], այնուամենայնիվ, արդյունավետության տևողությունը դեռևս հստակ հայտնի չէ։ Պատվաստանյութի բարձր արժեքը խնդրահարույց է։ Մի քանի երկրներ ունեն պատվաստանյութի ստացման ֆինանսավորման ծրագրեր։
Ճապոնիայում սկսած 2010 թվականից երիտասարդ կանայք հնարավորություն ունեն ստանալ պատվաստանյութը անվճար[69]։ 2013 թվականի հունիսից Ճապոնիայի Առողջության, Աշխատանքի և Բարեկեցության նախարարությունը որոշում ընդունեց, որ նախքան պատվաստանյութը ներարկելը, բժշկական հաստատությունները պարտավոր են տեղեկացնել, որ նախարարությունը խորհուրդ չի տալիս այն[69]։ Այնուամենայնիվ, այն մինչև հիմա տրվում է անվճար երիտասարդ կանանց[69]։
Սնուցում[խմբագրել | խմբագրել կոդը]
Վիտամին A-ն[70], B12-ը, C-ն, E-ն և բետա-կարոտենը նվազեցնում են ռիսկը[71]։
Բուժում[խմբագրել | խմբագրել կոդը]
Արգանդի վզիկի քաղցկեղի բուժման մեթոդները բավականին տարբեր են ամբողջ աշխարհում, որը պայմանավորված է վիրաբույժների փոքր կոնքի արմատական վիրահատություններ կատարելու հմտությունների և զարգացած երկրներում վերարտադրողական համակարգի ֆունկցիան պահպանելու անհրաժեշտությամբ։ Քանի որ վզիկի քաղցկեղը ռադիոզգայուն է, ճառագայթային թերապիան կարելի է կիրառել քաղցկեղի բոլոր փուլերում, երբ վիրահատություն հնարավոր չէ կատարել։ Վիրահատական միջամտությունը ունի ավելի լավ արդյունքներ, քան ճառագայթային բուժումը[72]։ Ի լրացում այս ամենի, քիմիոթերապիան ևս կարող է կիրառվել վզիկի քաղցկեղի բուժման համար և նույնիսկ ավելի արդյունավետ է, քան միայն ճառագայթային թերապիան[73]։
Միկրոինվազիվ քաղցկեղը (IA փուլ) կարելի է բուժել հիստերէկտոմիայի՝ արգանդի հեռացման միջոցով[փա՞ստ]։ IA2 փուլի ժամանակ հեռացվում են նաև ավշային հանգույցները։ Այլընտրանքային տարբերակ են տեղային վիրահատական միջամտությունները՝ էլեկտրական էքսցիզիոն միջամտությունը՝ LEEP կամ կոնաձև կենսազննումը՝ cone biopsy[74][75]։
Եթե կոնաձև բիոպսիայի արդյունքներով հայտնաբերվում է ոչ մաքուր եզրեր (կենսազննումը ցույց է տալիս, որ ուռուցքը շրջապատված է ուռուցքային բջիջներից ազատ հյուսվածքով, որը ենթադրում է, որ ամբողջ ուռուցքը հեռացվել է)[76], կատարվում է մեկ այլ միջամտություն, որը թույլ է տալիս կնոջը պահպանել մանկածնական ֆունկցիան՝ տրախելէկտոմիա (վզիկի հեռացում)[77]։ Այն հնարավորություն է տալիս կատարել ավելի պահպանողական վիրահատություն քան հիստերէկտոմիան՝ պահպանելով ձվարանները և արգանդը։ Այս միջամտությունը ընտրության միջոց է առաջին փուլի արգանդի վզիկի քաղցկեղ ունեցողների համար, այնուամենայնիվ, դեռևս որպես ստանդարտ բուժում հաստատված չէ[78], քանի որ միայն քիչ բժիշկներ ունեն այն կատարելու հմտությունը։ Նույնիսկ ամենափորձառու վիրաբույժը չի կարող խոսել ուռուցքի տարածվածության աստիճանի մասին, քանի դեռ հյուսվածաբանական քննություն չի կատարվել։ Եթե վիրաբույժը չի կարող ապահովել ուռուցքային հյուսվածքի ներվիրահատական հյուսվածաբանական քննությունը, անհրաժեշտ է լինում կատարել հիստերէկտոմիա։ Այն կարելի է կատարել նույն վիրահատության ընթացքում, եթե կինը նախօրոք տվել է համաձայնություն։ Քանի որ 1b փուլի և երբեմն 1a փուլի ուռուցքները հակում ունեն տարածվել ավշային հանգույցներ, վիրաբույժը կարող է կատարել նաև արգանդի շրջակա ուռուցքային բջիջների հեռացում հետագա հյուսվածաբանական քննությամբ[փա՞ստ]։
Արմատական տրախելէկտոմիան կատարվում է որովայնային[79] կամ հեշտոցային մուտքով[80] և կան բավականին վիճելի կարծիքներ, թե որն է ավելի լավը[81]։ Որովայնային տրախելէկտոմիան լիմֆադենէկտոմիայի հետ սովորաբար պահանջում է մնալ հիվանդանոցում 2-3 օր և կանանց մեծ մասը վերականգնվում են բավականին արագ՝ մոտ վեց շաբաթում։ Բարդություններ սովորաբար բնորոշ չեն, չնայած կանայք, ովքեր հղիանում են վիրահատությունից հետո, ունեն վաղաժամ ծննդաբերության և ուշ կրելախախտի ռիսկ[82]։ Խորհուրդ է տրվում հղիանալու համար սպասել գոնե մեկ տարի վիրահատությունից հետո[83]։ Տրախելէկտոմիայի միջոցով ուռուցքի ամբողջական հեռացումից հետո մնացորդային վզիկում ախտադարձը բավականին հազվադեպ է[78]։ Կանանց խորհուրդ է տրվում պարբերաբար ենթարկվել խիստ հսկողության, ներառյալ պապ տեստ կամ կոլպոսկոպիա և արգանդի մնացած ստորին հատվածի կենազննում՝ սկրինինգի նպատակով (առնվազն 5 տարի ամեն 3-4 ամիսը մեկ անգամ) ախտադարձերը հայտնաբերելու համար, ինչպես նաև պետք է ապահովել անվտանգ սեռական հարաբերություններ նոր վիրուսով վարակվելը կանխարգելելու նպատակով[փա՞ստ]։
Վաղ փուլերում (IB1 և IIA ավելի քիչ քան 4 սմ) կարելի է բուժել արմատական հիստերէկտոմիայով ավշային հանգույցների հեռացման կամ ճառագայթային բուժման հետ միասին։ Ճառագայթային թերապիան կատարում են կոնքի արտաքին ճառագայթմամբ և բրոախիթերապիայով՝ ներքին ճառագայթմամբ։ Վիրահատական միջամտության ենթարկված կանայք, ում մոտ հյուսվածաբանական քննությամբ հայտնաբերվել է ախտադարձի բարձր ռիսկ ստանում են նաև ճառագայթային թերապիա՝ քիմիոթերապիայով կամ առանց[փա՞ստ]։

Վաղ փուլի մեծ ուռուցքերը (IB2 և IIA ավելի քան 4 սմ) կարելի է բուժել ճառագայթային եղանակով և քիմիոթերապիայով՝ ցիսպլատինով, հիստերէկտոմիայով (որը հետագայում սովորաբար պահանջում է հետվիրահատական ճառագայթային բուժում) կամ ցիստպլատինով քիմիոթերապիա հետագա հիստերէկտոմիայով։ Մոնոթերապիայի համար ցիսպլատինը համարվում է բավականին լավ ընտրության միջոց[84]։ Բուժմանը պլատինի ածանցյալների ավելացումը ոչ միայն բարելավում է ապրելիությունը, այլ նաև նվազեցնում է ախտադարձի ռիսկը վաղ փուլի արգանդի վզիկի քաղցկեղ ունեցող կանանց մոտ (IA2-IIA)[85]։
Տարածուն ուռուցքները (IIB-IVA) բուժվում են ճառագայթային թերապիայի և ցիսպլատինի ածանցյալների միջոցով։ 2006 թվականի հունիսի 15-ին ԱՄՆ-ի Սննդի և Դեղերի վերահսկման վարչությունը հաստատեց երկու քիմիոթերապևտիկ դեղերի՝ տոպոտեկանի և ցիսպլատինի զուգակցված կիրառումը ուշ փուլի (IVB) արգանդի վզիկի քաղցկեղ ունեցողների մոտ[86]։ Կոմբինացված բուժումը ունի նեյտրոպենիայի, անեմիայի և թրոմբոցիտոպենիայի առաջացման նշանակալի մեծ ռիսկ[փա՞ստ]։
Բուժիչ արդյունք ունենալու համար վիրահատության ժամանակ պետք է ուռուցքը ամբողջովին հեռացնել և հյուսվածաբանական քննությամբ հաստատել հյուսվածքի եզրերում ուռուցքային բջիջների բացակայությունը[87]։ Այս միջամտությունը կոչվում է էկզէնտերացիա[87]։
-
Ցույց է տրված հետին վիրահատությամբ հեռացված հատվածը։
-
Ցույց է տրված ամբողջական վիրահատությամբ հեռացված հատվածները։
-
Ցույց է տրված առաջնային վիրահատությամբ հեռացված հատվածը։
Կանխատեսում[խմբագրել | խմբագրել կոդը]
Փուլեր[խմբագրել | խմբագրել կոդը]
Կանխատեսումը կախված է քաղցկեղի փուլից։ Քաղցկեղի միկրոսկոպիկ ձևերի դեպքում ապրելիությունը կազմում է գրեթե 100%[88]։ Բուժման դեպքում 5 տարվա ապրելիության հարաբերական գործակիցը ինվազիվ քաղցկեղի վաղ փուլերի դեպքում կազմում է 92%, և բոլոր փուլերի համար 5 տարվա ապրելիությունը կազմում է 72%։
Ախտորոշումից հետո 5 տարվա ապրելիությունը բուժման պարագայում առաջին փուլի քաղցկեղ ունեցող կանանց մոտ կազմում է 80-90%, իսկ երկրորդ փուլի դեպքում՝ 60-75%։ Երրորդ և չորրորդ փուլի քաղցկեղ ունեցող կանանց հինգ տարվա ապրելիության ցուցանիշները բավականին իջնում են համապատասխանաբար 30-40% և 15% և քիչ[89]։ Ախտադարձվող քաղցկեղը վաղ ախտորոշելու դեպքում հնարավոր է հաջողությամբ բուժել վիրահատության, ճառագայթային թերապիայի, քիմիոթերապիայի կամ այս երեքի զուգորդման դեպքում։ Արգանդի վզիկի ինվազիվ քաղցկեղ ունեցող կանանց 35%-ը ունեն ախտադարձի մեծ հավանականություն[90]։
Երկրներ[խմբագրել | խմբագրել կոդը]
ԱՄՆ-ում 5 տարվա ապրելիությունը սպիտակամորթների համար կազմում է 69%, իսկ սևամորթ կանանց համար 57%[91]։
Պարբերական սկրինինգների նպատակն է վաղ հայտնաբերել նախաքաղցկեղային փոփոխությունները և վաղ փուլի քաղցկեղը։ Հետազոտությունները ցույց են տվել, որ Մեծ Բրիտանիայում վզիկի քաղցկեղի սկրինինգը ամեն տարի փրկում է 5000 կյանք[92]։ Մեծ Բրիտանիայում արգանդի վզիկի քաղցկեղից ամեն տարի մահանում է մոտ 1000 կին։ Բոլոր հյուսիսային պետությունները ունեն վզիկի քաղցկեղի սկրինինգի ծրագրեր[93]։ Հյուսիսային երկրներում պապ տեստը օգտագործվում է կլինիկայում1960-ական թվականներին[93]։
Աֆրիկայում ախտորոշումը բավականին վատ է, քանի որ այն հաճախակի կատարվում է հիվանդության վերջին փուլերում[94]։
Համաճարակաբանություն[խմբագրել | խմբագրել կոդը]
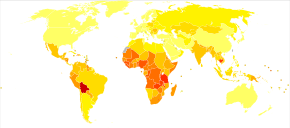
| տվյալներ չկան <2.4 2.4-4.8 4.8-7.2 7.2-9.6 9.6-12 12-14.4 | 14.4-16.8 16.8-19.2 19.2-21.6 21.6–24 24–26.4 >26.4 |
Արգանդի վզիկի քաղցկեղի տարածվածությունը աշխարհում համարվում է քաղցկեղի և մահվան չորրորդ ամենահաճախ հանդիպող պատճառը կանանց մոտ[6]։ 2012 թվականին վզիկի քաղցեղի 528,000 դեպքից մահվան դեպքերի թիվը կազմում է 266,000[6]։ Այն կանանց երկրորդ ամենահաճախ հանդիպող քաղցկեղն է, կրծքագեղձի քաղցկեղից հետո և կազմում է 8% քաղցկեղի ընդհանուր դեպքերի և մահերի մեջ կանանց մոտ[15]։ Վզիկի քաղցկեղի 80%-ը հանդիպում է զարգացող երկրներում[96]։ Այն ամենահաճախ հայտնաբերվող ուռուցքն է հղիության ընթացքում՝ 100,000-ից 1,5-12 հանդիպման հաճախականությամբ[97]։
Ավստրալիա[խմբագրել | խմբագրել կոդը]
2005 թվականին Ավստրալիայում նկարագրվել է 734 դեպք։ 1991 (1991–2005) թվականներին սկսված սրինինգի շնորհիվ ամեն տարի արգանդի վզիկի քաղցկեղի դեպքերի թիվը նվազել է 4.5%-ով[98]։ Տարեկան երկու անգամ կանոնավոր պապ տեստը նվազեցնում է արգանդի վզիկի քաղցկեղի առաջացման հավանականությունը մինչև 90% և ամեն տարի փրկում է 1,200 արգանդի վզիկի քաղցկեղ ունեցող ավստրալիացի կանանց մահից[99]։ Կանխատեսվում է, որ 2028 թվականին 100,000 կնոջ հաշվարկով նոր դեպքերի թիվը կպակասի 4-ով, շնորհիվ առաջնային սկրինինգի[100]։
Կանադա[խմբագրել | խմբագրել կոդը]
2008 թվականին Կանադայում ախտորոշվել է 1,300 դեպք, որից 380-ը ավարտվել է մահով[101]։
Հնդկաստան[խմբագրել | խմբագրել կոդը]
Հնդկաստանում վզիկի քաղցկեղի դեպքերը շատանում են, բայց տարիքի հետ կապված օրինաչափությունը նվազում է[102]։ Պահպանակաների կիրառումը կանանց պոպուլյացիայի մոտ բարելավել է վզիկի քաղցկեղ ունեցողների ապրելիությունը[103]։
Եվրոպական միություն[խմբագրել | խմբագրել կոդը]
Եվրոպական միությունում 2004 թվականին մոտ 34,000 նոր դեպքեր են հայտնաբերել և շուրջ 16,000 մահ է գրանցվել[50]։
Միացյալ Թագավորություն[խմբագրել | խմբագրել կոդը]
Միացյալ Թագավորությունում արգանդի վզիկի քաղցկեղը համարվում է 12-րդ ամենահաճախ հանդիպող քաղցկեղը (2011 թվականին շուրջ 3,100 կանանց մոտ ախտորոշվել է) և ուռուցքներից մահացության շուրջ 1%-ն է կազմում (2012 թվականին մոտ 920 մահվան դեպք)[104]։ 1988-1997 թվականներին նկատվել է 42% նվազում շնորհիվ Ազգային Առողջապահության համակարգի սկրինինգային ծրագրի, որը կատարվում է բարձր ռիսկի խմբի կանանց (25–49 տարեկան) ամեն 3 տարին մեկ անգամ, իսկ 50–64 տարեկաններին 5 տարին մեկ անգամ։
Ամերիկայի Միացյալ Նահանգներ[խմբագրել | խմբագրել կոդը]
ԱՄՆ-ում 2015 թվականին գնահատվել է 12,900 նոր դեպք և 4,100 մահ վզիկի քաղցկեղից[32] Այն 8-րդ ամենատարածված քաղցկեղն է կանանց մոտ ԱՄՆ-ում։ Ախտորոշման պահին կանանց միջին տարիքը 48-ն է։ Իսպանացի կանանց մոտ ավելի շատ է ախտորոշվում արգանդի վզիկի քաղցկեղ, քան ընդհանուր պոպուլյացիայի մոտ[14]։ 1998 թվականին ԱՄՆ-ում ախտորոշվել է 12,800 դեպք և 4,800 մահ[17]։ Կանանց վերարտադրողական օրգանների քաղցկեղների մեջ այն ավելի քիչ է հանդիպում, քան էնդոմետրիումի և ձվարանի քաղցկեղը։ 2004 թվականին ԱՄՆ-ում 100,000 կնոջից ամեն 7-րդի մոտ ախտորոշվել է արգանդի վզիկի քաղցկեղ[105]։ Լայնատարած պապ տեստի շնորհիվ վերջին 50 տարիների ընթացքում վզիկի քաղցկեղը նվազել է 74%-ով[106]։ Արգանդի վզիկի քաղցկեղի կանխարգելման և բուժման տարեկան ծախսը կազմում է 6 տրիլիոն դոլլար[106]։
Պատմություն[խմբագրել | խմբագրել կոդը]
- մ․թ․ա․ 400 թվական— Հիպոկրատը նշել է, որ արգանդի վզիկի քաղցկեղը անբուժելի է
- 1925 թվական — Հինսելմանը հայտնաբերել է կոլպոսկոպը
- 1928 թվական— Պապանիկոլաուն հայտնաբերել է Պապանիկոլաու մեթոդը
- 1941 թվական— Պապանիկոլաուն և Տրաուտը սկսել են պապ տեստով սկրինինգը
- 1946 թվական— էյրի շպատելով վերցվել է վզիկի քերուկ, որը օգտագործել են պապ տեստով հետազոտելու համար
- 1951 թվական—Ստացվել է առաջին in-vitro բջջային սերունդը՝ HeLa-ը, որը ստացել են վզիկի քաղցկեղի կենսազննումից
- 1976 թվական—Հարալդ զուր Հաուզենը և Գիզմանը հայտնաբերել են մարդու պապիլոմա վիրուսի ԴՆԹ-ն վզիկի քաղցկեղից, հետագայում Հաուզենը իր աշխատանքի համար ստացավ Նոբելյան մրցանակ[107]։
- 1988 թվական—Պապ տեստի արդյունքների գնահատման համար ստեղծվեց Բետեսդա համակարգը
- 2006 թվական—Սննդի և դեղերի վարչակազմը հաստատեց առաջին պատվաստումը մարդու պապիլոմա վիրուսի դեմ
20-րդ դարի սկզբնական շրջանում համաճարակաբանները նշել են, որ վզիկի քաղցկեղը առաջանում է սեռական ճանապարհով։
Ամփոփելով՝
- Արգանդի վզիկի քաղցկեղը ավելի հաճախ հանդիպում է կին մարմնավաճառների մոտ
- Այն հազվադեպ է հանդիպում միանձնուհիների մոտ, բացառություն են կազմում նրանք, ովքեր նախքան մենաստան գնալը ունեցել են սեռական հարաբերություններ (Ռիգոնին 1841 թվականին)
- Ավելի տարածված է տղամարդկանց երկրորդ կանանց մոտ, ում առաջին կանայք մահացել են արգանդի վզիկի քաղցկեղից
- Հազվադեպ է հանդիպում հրեա կանանց մոտ[108]
- 1935 թվականին Սիվերթոնը և Բերին հայտնաբերել են ճագարի պապիլոմա վիրուսի և ճագարների մոտ մաշկի քաղցկեղի միջև կապ (Մարդու պապիլոմա վիրուսը տեսակ-սպեցիֆիկ է և հետևաբար չի կարող փոխանցվել ճագարներին[փա՞ստ]։
Այս պատմական տվյալները ցույց են տալիս, որ արգանդի վզիկի քաղցկեղը կարող է առաջանալ սեռական ճանապարհով փոխանցվող գործոնով։ 1940-ական և 1950-ական թվականներին կատարված հետազոտությունը համարել է արգանդի վզիկի քաղցկեղը սմեգմա (օրինակ՝ Heins et al. 1958)[109]։ 1960-ական և 1970-ական թվականներին ենթադրում էին, որ հասարակ հերպես վիրուսն է հիվանդության պատճառը, քանի որ այն կարող է գոյատևել կանացի վերարտադրողական ուղիներում, փոխանցվում է սեռական ճանապարհով և առկա է ցածր սոցիալ-տնտեսական ցուցանիշ ունեցողների մոտ[110]։ Հերպես վիրուսները նաև համարվում են այլ չարորակ ուռուցքների պատճառային գործոն՝ Բերկիտի լիմֆոմա, նազոֆարինգեալ կարցինոմա, Մարեկի հիվանդություն և Լյուկեի երիկամային ադենոկարցինոմա։ Հետագայում ժխտեցին հասարակ հերպես վիրուսի դերը արգանդի վզիկի քաղցկեղի առաջացման գործում։
Մարդու պապիլոմա վիրուսի նկարագրությունը էլեկտրոնային մանրադիտակով տրվել է 1949 թվականին և վիրուսի ԴՆԹ-ն անջատվել է 1963 թվականին[111]։ 1980-ական թվականներին մարդու պապիլոմա վիրուսը անջատվել է արգանդի վզիկի քաղցկեղից[112]։ Դրանից հետո հաստատվել է պապիլոմա վիրուսի առկայությունը վզիկի քաղցկեղի բոլոր դեպքերում[113]։ Մարդու պապիլոմա վիրուսի սպեցիֆիկ շճատիպերն են՝ 16, 18, 31, 45 և այլն։
1980-ական թվականներին միաժամանակ ստեղծվեց մարդու պապիլոմա վիրուսի պատվաստանյութը մի քանի հաստատություններում՝ Ջորջթաունի համալսարանի բժշկական կենտրոնում, Ռոչեստերի համալսարանում, Ավստրալիայի Քուինսլենդի համալսարանում և ԱՄՆ-ի Քաղցկեղի Ազգային ինստիտուտում[114]։ 2006 թվականին Սննդի և Դեղերի վերահսկման վարչությունը հաստատել է մարդու պապիլոմա վիրուսի առաջին կանխարգելիչ պատվաստանյութը՝ Գարդասիլը։
Հասարակություն և մշակույթ[խմբագրել | խմբագրել կոդը]
Ավստրալիա[խմբագրել | խմբագրել կոդը]
Ավստրալիայում բնիկ կանայք մոտ հինգ անգամ ավելի հակված են մահանալու վզիկի քաղցկեղից, քան ոչ բնիկները, քանի որ նրանք պարբերաբար չեն կատարում պապ տեստ[115]։ Մի քանի գործոններ կան, որոնք հետ են պահում կանանց պարբերաբար հետազոտվել՝ ամաչելը, հոգնածությունը, միջամտության նկատմամբ վախը և տեղացիների հասարակությունում այս թեմայի քննարկման զգայունությունը[116]։ Այս ամենի վրա ազդում է նաև սկրինինգ կատարելու դժվարությունները, օրինակ՝ տրանսպորտի անհասանելիությունը, պապ տեստ կատարող մասնագետների և գինեկոլոգների քիչ քանակը[116]։
Ավստրալիական արգանդի վզիկի քաղցկեղի կազմակերպությունը, որը հիմնադրվել է 2008 թվականին, զբաղվում է կանանց մոտ արգանդի վզիկի քաղցկեղի սահմանափակման և դրա հետ կապված առողջական խնդիրներով[117]։ Իան Ֆրազերը, ով Գարդասիլի ստեղծողներից մեկն է համարվում է այս կազմակերպության խորհրդատուներից մեկը[118]։ Ավստրալիայի վարչապետ Ջոն Հովարդի կնոջ՝ Ջանետ Հովարդի մոտ 1996 թվականին ախտորոշվել է արգանդի վզիկի քաղցկեղ և նա առաջին անգամ բարձրաձայնել է այդ մասին 2006 թվականին[119]։
Ամերիկայի Միացյալ Նահանգներ[խմբագրել | խմբագրել կոդը]
2007 թվականին ամերիկյան հետազոտություններից մեկը հայտնաբերել է ընդամենը 40% կանանց, ովքեր լսել էին մարդու պապիլոմա վիրուսի մասին և կեսից քիչը գիտեր, որ այն առաջացնում է արգանդի վզիկի քաղցկեղ[120]։ 1975-2000 թվականներին երկայնակի հետազոտությունը հայտնաբերել է, որ ցածր սոցիալ-տնտեսական մակարդակում ապրողները ունեն ավելի բարձր ռիսկ քաղցկեղը ուշ փուլերում ախտորոշելու համար և բարձր մահացություն[121]։
Ծանոթագրություններ[խմբագրել | խմբագրել կոդը]
- ↑ 1,0 1,1 1,2 1,3 1,4 1,5 1,6 «Cervical Cancer Treatment (PDQ®)». NCI. 2014 թ․ մարտի 14. Արխիվացված օրիգինալից 2014 թ․ հուլիսի 5-ին. Վերցված է 2014 թ․ հունիսի 24-ին.
- ↑ «Defining Cancer». National Cancer Institute. 2007 թ․ սեպտեմբերի 17. Արխիվացված օրիգինալից 2014 թ․ հունիսի 25-ին. Վերցված է 2014 թ․ հունիսի 10-ին.
- ↑ Tarney, CM; Han, J (2014). «Postcoital bleeding: a review on etiology, diagnosis, and management». Obstetrics and Gynecology International. 2014: 192087. doi:10.1155/2014/192087. PMC 4086375. PMID 25045355.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ 4,0 4,1 4,2 4,3 Kumar V, Abbas AK, Fausto N, Mitchell RN (2007). Robbins Basic Pathology (8th ed.). Saunders Elsevier. էջեր 718–721. ISBN 978-1-4160-2973-1.
- ↑ Kufe, Donald (2009). Holland-Frei cancer medicine (8th ed.). New York: McGraw-Hill Medical. էջ 1299. ISBN 9781607950141. Արխիվացված օրիգինալից 2015 թ․ դեկտեմբերի 1-ին.
- ↑ 6,0 6,1 6,2 6,3 6,4 6,5 6,6 World Cancer Report 2014. World Health Organization. 2014. էջեր Chapter 5.12. ISBN 978-9283204299.
- ↑ Dunne, EF; Park, IU (2013 թ․ դեկտեմբեր). «HPV and HPV-associated diseases». Infectious Disease Clinics of North America. 27 (4): 765–78. doi:10.1016/j.idc.2013.09.001. PMID 24275269.
- ↑ 8,0 8,1 8,2 «Cervical Cancer Treatment (PDQ®)». National Cancer Institute. 2014 թ․ մարտի 14. Արխիվացված օրիգինալից 2014 թ․ հուլիսի 5-ին. Վերցված է 2014 թ․ հունիսի 25-ին.
- ↑ 9,0 9,1 «Human Papillomavirus (HPV) Vaccines». National Cancer Institute. 2011 թ․ դեկտեմբերի 29. Արխիվացված օրիգինալից 2014 թ․ հուլիսի 4-ին. Վերցված է 2014 թ․ հունիսի 25-ին.
- ↑ «FDA approves Gardasil 9 for prevention of certain cancers caused by five additional types of HPV». U.S. Food and Drug Administration. 2014 թ․ դեկտեմբերի 10. Արխիվացված օրիգինալից 2015 թ․ հունվարի 10-ին. Վերցված է 2015 թ․ մարտի 8-ին.
- ↑ Tran, NP; Hung, CF; Roden, R; Wu, TC (2014). Control of HPV infection and related cancer through vaccination. Vol. 193. էջեր 149–71. doi:10.1007/978-3-642-38965-8_9. ISBN 978-3-642-38964-1. PMID 24008298.
{{cite book}}:|journal=ignored (օգնություն) - ↑ «Cervical Cancer Prevention (PDQ®)». National Cancer Institute. 2014 թ․ փետրվարի 27. Արխիվացված օրիգինալից 2014 թ․ հուլիսի 6-ին. Վերցված է 2014 թ․ հունիսի 25-ին.
- ↑ 13,0 13,1 World Health Organization (2014 թ․ փետրվար). «Fact sheet No. 297: Cancer». Արխիվացված օրիգինալից 2014 թ․ փետրվարի 13-ին. Վերցված է 2014 թ․ հունիսի 24-ին.
- ↑ 14,0 14,1 «SEER Stat Fact Sheets: Cervix Uteri Cancer». NCI. National Cancer Institute. 2014 թ․ նոյեմբերի 10. Արխիվացված է օրիգինալից 2014 թ․ հուլիսի 6-ին. Վերցված է 2014 թ․ հունիսի 18-ին.
- ↑ 15,0 15,1 World Cancer Report 2014. World Health Organization. 2014. էջեր Chapter 1.1. ISBN 978-9283204299.
- ↑ «Cervical cancer prevention and control saves lives in the Republic of Korea». World Health Organization. Վերցված է 2018 թ․ նոյեմբերի 1-ին.
- ↑ 17,0 17,1 17,2 17,3 Canavan TP, Doshi NR (2000). «Cervical cancer». Am Fam Physician. 61 (5): 1369–76. PMID 10735343. Արխիվացված օրիգինալից 2005 թ․ փետրվարի 6-ին.
- ↑ Jr, Charles E. Carraher (2014). Carraher's polymer chemistry (Ninth ed.). Boca Raton: Taylor & Francis. էջ 385. ISBN 9781466552036. Արխիվացված օրիգինալից 2015 թ․ հոկտեմբերի 22-ին.
- ↑ «Cervical Cancer Symptoms, Signs, Causes, Stages & Treatment». medicinenet.com.
- ↑ «Cervical Cancer Prevention and Early Detection». Cancer. Արխիվացված օրիգինալից 2015 թ․ հուլիսի 10-ին.
- ↑ «Cervical Cancer Prevention and Early Detection». Cancer. Արխիվացված օրիգինալից 2015 թ․ հուլիսի 10-ին.
- ↑ 22,0 22,1 Gadducci A, Barsotti C, Cosio S, Domenici L, Riccardo Genazzani A (2011). «Smoking habit, immune suppression, oral contraceptive use, and hormone replacement therapy use and cervical carcinogenesis: A review of the literature». Gynecological Endocrinology. 27 (8): 597–604. doi:10.3109/09513590.2011.558953. PMID 21438669.
- ↑ Stuart Campbell; Ash Monga (2006). Gynaecology by Ten Teachers (18 ed.). Hodder Education. ISBN 978-0-340-81662-2.
- ↑ «Cervical Cancer Symptoms, Signs, Causes, Stages & Treatment». medicinenet.com.
- ↑ Dillman, edited by Robert K. Oldham, Robert O. (2009). Principles of cancer biotherapy (5th ed.). Dordrecht: Springer. էջ 149. ISBN 9789048122899. Արխիվացված օրիգինալից 2015 թ․ հոկտեմբերի 29-ին.
{{cite book}}:|first=has generic name (օգնություն)CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ «What Causes Cancer of the Cervix?». American Cancer Society. 2006 թ․ նոյեմբերի 30. Արխիվացված է օրիգինալից 2007 թ․ հոկտեմբերի 13-ին. Վերցված է 2007 թ․ դեկտեմբերի 2-ին.
- ↑ Marrazzo JM, Koutsky LA, Kiviat NB, Kuypers JM, Stine K (2001). «Papanicolaou test screening and prevalence of genital human papillomavirus among women who have sex with women». Am J Public Health. 91 (6): 947–52. doi:10.2105/AJPH.91.6.947. PMC 1446473. PMID 11392939.
- ↑ «HPV Type-Detect». Medical Diagnostic Laboratories. 2007 թ․ հոկտեմբերի 30. Արխիվացված է օրիգինալից 2007 թ․ սեպտեմբերի 27-ին. Վերցված է 2007 թ․ դեկտեմբերի 2-ին.
- ↑ Gottlieb, Nicole (2002 թ․ ապրիլի 24). «A Primer on HPV». Benchmarks. National Cancer Institute. Արխիվացված է օրիգինալից 2007 թ․ հոկտեմբերի 26-ին. Վերցված է 2007 թ․ դեկտեմբերի 2-ին.
- ↑ Muñoz N, Bosch FX, de Sanjosé S, Herrero R, Castellsagué X, Shah KV, Snijders PJ, Meijer CJ (2003). «Epidemiologic classification of human papillomavirus types associated with cervical cancer». N. Engl. J. Med. 348 (6): 518–27. doi:10.1056/NEJMoa021641. hdl:2445/122831. PMID 12571259.
- ↑ Snijders PJ, Steenbergen RD, Heideman DA, Meijer CJ (2006). «HPV-mediated cervical carcinogenesis: concepts and clinical implications». J. Pathol. 208 (2): 152–64. doi:10.1002/path.1866. PMID 16362994.
- ↑ 32,0 32,1 32,2 32,3 32,4 32,5 32,6 32,7 National Institutes of Health, National Cancer Institute: PDQ® Cervical Cancer Prevention Արխիվացված 2015-04-08 Wayback Machine. Bethesda, MD: National Cancer Institute. Date last modified 12/17/2015. Accessed 05/20/2015.
- ↑ Arrossi S, Temin S, Garland S, Eckert LO, Bhatla N, Castellsagué X, և այլք: (2017 թ․ հոկտեմբեր). «Primary Prevention of Cervical Cancer: American Society of Clinical Oncology Resource-Stratified Guideline». Journal of Global Oncology. 3 (5): 611–634. doi:10.1200/JGO.2016.008151. PMC 5646902. PMID 29094100.
- ↑ 34,0 34,1 34,2 Luhn P, Walker J, Schiffman M, Zuna RE, Dunn ST, Gold MA, Smith K, Mathews C, Allen RA, Zhang R, Wang S, Wentzensen N (2013). «The role of co-factors in the progression from human papillomavirus infection to cervical cancer». Gynecologic Oncology. 128 (2): 265–270. doi:10.1016/j.ygyno.2012.11.003. ISSN 0090-8258. PMC 4627848. PMID 23146688.
- ↑ Remschmidt C, Kaufmann AM, Hagemann I, Vartazarova E, Wichmann O, Deleré Y (2013). «Risk Factors for Cervical Human Papillomavirus Infection and High-Grade Intraepithelial Lesion in Women Aged 20 to 31 Years in Germany». International Journal of Gynecological Cancer. 23 (3): 519–526. doi:10.1097/IGC.0b013e318285a4b2. ISSN 1048-891X. PMID 23360813.
- ↑ 36,0 36,1 36,2 Gadducci A, Barsotti C, Cosio S, Domenici L, Riccardo Genazzani A (2011). «Smoking habit, immune suppression, oral contraceptive use, and hormone replacement therapy use and cervical carcinogenesis: a review of the literature». Gynecological Endocrinology. 27 (8): 597–604. doi:10.3109/09513590.2011.558953. ISSN 0951-3590. PMID 21438669.
- ↑ 37,0 37,1 Agorastos T, Miliaras D, Lambropoulos AF, Chrisafi S, Kotsis A, Manthos A, Bontis J (2005). «Detection and typing of human papillomavirus DNA in uterine cervices with coexistent grade I and grade III intraepithelial neoplasia: biologic progression or independent lesions?». European Journal of Obstetrics & Gynecology and Reproductive Biology. 121 (1): 99–103. doi:10.1016/j.ejogrb.2004.11.024. ISSN 0301-2115. PMID 15949888.
- ↑ 38,0 38,1 Jensen KE, Schmiedel S, Frederiksen K, Norrild B, Iftner T, Kjær SK (2012). «Risk for cervical intraepithelial neoplasia grade 3 or worse in relation to smoking among women with persistent human papillomavirus infection». Cancer Epidemiology, Biomarkers & Prevention. 21 (11): 1949–55. doi:10.1158/1055-9965.EPI-12-0663. PMC 3970163. PMID 23019238.
- ↑ Cecil Medicine: Expert Consult Premium Edition . 1437736084, 9781437736083. Page 1317.
- ↑ Berek and Hacker's Gynecologic Oncology. 0781795125, 9780781795128. Page 342
- ↑ Cronjé, H.S. (2004 թ․ փետրվար). «Screening for cervical cancer in developing countries». International Journal of Gynecology & Obstetrics. 84 (2): 101–108. doi:10.1016/j.ijgo.2003.09.009. PMC 1882302. PMID 14871510.
- ↑ Sellors, JW (2003). «Chapter 4: An introduction to colposcopy: indications for colposcopy, instrumentation, principles and documentation of results». Colposcopy and treatment of cervical intraepithelial neoplasia: a beginners' manual. ISBN 978-92-832-0412-1.
- ↑ H. K. Pannu; F. M. Corl; E. K. Fishman (September–October 2001). «CT evaluation of cervical cancer: spectrum of disease». Radiographics. 21 (5): 1155–1168. doi:10.1148/radiographics.21.5.g01se311155. PMID 11553823.
- ↑ 44,0 44,1 «Cancer Research UK website». Արխիվացված է օրիգինալից 2009 թ․ հունվարի 16-ին. Վերցված է 2009 թ․ հունվարի 3-ին.
- ↑ 45,0 45,1 45,2 45,3 DeMay, M (2007). Practical principles of cytopathology. Revised edition. Chicago, IL: American Society for Clinical Pathology Press. ISBN 978-0-89189-549-7.
- ↑ Garcia A, Hamid O, El-Khoueiry A (2006 թ․ հուլիսի 6). «Cervical Cancer». eMedicine. WebMD. Արխիվացված է օրիգինալից 2007 թ․ դեկտեմբերի 9-ին. Վերցված է 2007 թ․ դեկտեմբերի 2-ին.
- ↑ Dolinsky, Christopher (2006 թ․ հուլիսի 17). «Cervical Cancer: The Basics». OncoLink. Abramson Cancer Center of the University of Pennsylvania. Արխիվացված է օրիգինալից 2008 թ․ հունվարի 18-ին. Վերցված է 2007 թ․ դեկտեմբերի 2-ին.
- ↑ «What Is Cervical Cancer?». American Cancer Society.
- ↑ «Cervical cancer – Types and grades». Cancer Research UK.
- ↑ 50,0 50,1 Arbyn M, Anttila A, Jordan J, Ronco G, Schenck U, Segnan N, Wiener H, Herbert A, von Karsa L (2010). «European Guidelines for Quality Assurance in Cervical Cancer Screening. Second Edition—Summary Document». Annals of Oncology. 21 (3): 448–458. doi:10.1093/annonc/mdp471. PMC 2826099. PMID 20176693.
- ↑ Everett T, Bryant A, Griffin MF, Martin-Hirsch PP, Forbes CA, Jepson RG (2011). Everett T (ed.). «Interventions targeted at women to encourage the uptake of cervical screening». Cochrane Database Syst Rev (5): CD002834. doi:10.1002/14651858.CD002834.pub2. PMC 4163962. PMID 21563135.
- ↑ Arbyn M, Anttila A, Jordan J, Ronco G, Schenck U, Segnan N, Wiener H, Herbert A, von Karsa L (2010 թ․ մարտ). «European Guidelines for Quality Assurance in Cervical Cancer Screening. Second edition—summary document». Annals of Oncology. 21 (3): 448–58. doi:10.1093/annonc/mdp471. PMC 2826099. PMID 20176693.
- ↑ 53,0 53,1 53,2 «Cervical Cancer Screening Guidelines for Average-Risk Women» (PDF). cdc.gov. Արխիվացված (PDF) օրիգինալից 2015 թ․ փետրվարի 1-ին. Վերցված է 2014 թ․ նոյեմբերի 8-ին.
- ↑ 54,0 54,1 54,2 Committee on Practice Bulletins—Gynecology (2012 թ․ նոյեմբեր). «ACOG Practice Bulletin Number 131: Screening for cervical cancer». Obstetrics and Gynecology. 120 (5): 1222–38. doi:10.1097/AOG.0b013e318277c92a (inactive 2019 թ․ փետրվարի 10). PMID 23090560.
{{cite journal}}: CS1 սպաս․ DOI inactive as of 2019 (link) - ↑ Karjane N, Chelmow D (2013 թ․ հունիս). «New cervical cancer screening guidelines, again». Obstetrics and Gynecology Clinics of North America. 40 (2): 211–23. doi:10.1016/j.ogc.2013.03.001. PMID 23732026.
- ↑ 56,0 56,1 Curry, Susan J.; Krist, Alex H.; Owens, Douglas K.; Barry, Michael J.; Caughey, Aaron B.; Davidson, Karina W.; Doubeni, Chyke A.; Epling, John W.; Kemper, Alex R.; Kubik, Martha; Landefeld, C. Seth; Mangione, Carol M.; Phipps, Maureen G.; Silverstein, Michael; Simon, Melissa A.; Tseng, Chien-Wen; Wong, John B. (2018 թ․ օգոստոսի 21). «Screening for Cervical Cancer». JAMA. 320 (7): 674–686. doi:10.1001/jama.2018.10897. PMID 30140884.
- ↑ Arrossi, Silvina; Temin, Sarah; Garland, Suzanne; Eckert, Linda O'Neal; Bhatla, Neerja; Castellsagué, Xavier; Alkaff, Sharifa Ezat; Felder, Tamika; Hammouda, Doudja; Konno, Ryo; Lopes, Gilberto; Mugisha, Emmanuel; Murillo, Rául; Scarinci, Isabel C.; Stanley, Margaret; Tsu, Vivien; Wheeler, Cosette M.; Adewole, Isaac Folorunso; De Sanjosé, Silvia (2017). «Primary Prevention of Cervical Cancer: American Society of Clinical Oncology Resource-Stratified Guideline: Journal of Global Oncology: Vol 0, No 0». Journal of Global Oncology. 3 (5): 611–634. doi:10.1200/JGO.2016.008151. PMC 5646902. PMID 29094100.
- ↑ Payne N, Chilcott J, McGoogan E (2000). «Liquid-based cytology in cervical screening: a rapid and systematic review». Health Technology Assessment. 4 (18): 1–73. PMID 10932023. Արխիվացված է օրիգինալից 2011 թ․ հունիսի 11-ին.
- ↑ Karnon J, Peters J, Platt J, Chilcott J, McGoogan E, Brewer N (2004 թ․ մայիս). «Liquid-based cytology in cervical screening: an updated rapid and systematic review and economic analysis». Health Technology Assessment. 8 (20): iii, 1–78. doi:10.3310/hta8200. PMID 15147611.
- ↑ «Liquid Based Cytology (LBC): NHS Cervical Screening Programme». Արխիվացված է օրիգինալից 2011 թ․ հունվարի 8-ին. Վերցված է 2010 թ․ հոկտեմբերի 1-ին.
- ↑ 61,0 61,1 World Health Organization (2014). Comprehensive cervical cancer control. A guide to essential practice - Second edition. ISBN 978-92-4-154895-3. Արխիվացված օրիգինալից 2015 թ․ մայիսի 4-ին.
- ↑ 62,0 62,1 Manhart LE, Koutsky LA (2002). «Do condoms prevent genital HPV infection, external genital warts, or cervical neoplasia? A meta-analysis». Sex Transm Dis. 29 (11): 725–35. doi:10.1097/00007435-200211000-00018. PMID 12438912.
- ↑ Hogewoning CJ, Bleeker MC, van den Brule AJ, Voorhorst FJ, Snijders PJ, Berkhof J, Westenend PJ, Meijer CJ (2003). «Condom use Promotes the Regression of Cervical Intraepithelial Neoplasia and Clearance of HPV: Randomized Clinical Trial». International Journal of Cancer. 107 (5): 811–816. doi:10.1002/ijc.11474. PMID 14566832.
- ↑ «Semen can worsen cervical cancer». Medical Research Council (United Kingdom). Արխիվացված է օրիգինալից 2008 թ․ օգոստոսի 4-ին. Վերցված է 2007 թ․ դեկտեմբերի 2-ին.
- ↑ Medeiros LR, Rosa DD, da Rosa MI, Bozzetti MC, Zanini RR (2009). «Efficacy of Human Papillomavirus Vaccines». International Journal of Gynecological Cancer. 19 (7): 1166–76. doi:10.1111/IGC.0b013e3181a3d100. PMID 19823051.
- ↑ «Human Papillomavirus (HPV) Vaccines: Q & A». Fact Sheets: Risk Factors and Possible Causes. National Cancer Institute (NCI). 2009 թ․ հոկտեմբերի 22. Արխիվացված օրիգինալից 2008 թ․ հունիսի 21-ին. Վերցված է 2009 թ․ նոյեմբերի 11-ին.
- ↑ Harper D, Gall S, Naud P, Quint W, Dubin G, Jenkins D, և այլք: (2008). «Sustained immunogenicity and high efficacy against HPV 16/18 related cervical neoplasia: Long-term follow up through 6.4 years in women vaccinated with Cervarix (GSK's HPV-16/18 AS04 candidate vaccine)». Gynecol Oncol. 109: 158–159. doi:10.1016/j.ygyno.2008.02.017.
- ↑ «Committee opinion no. 467: human papillomavirus vaccination». Obstet Gynecol. 116 (3): 800–3. 2010 թ․ սեպտեմբեր. doi:10.1097/AOG.0b013e3181f680c8. PMID 20733476.
- ↑ 69,0 69,1 69,2 The Asahi Shimbun (2013 թ․ հունիսի 15). «Health ministry withdraws recommendation for cervical cancer vaccine». The Asahi Shimbun. Արխիվացված է օրիգինալից 2013 թ․ հունիսի 19-ին.
- ↑ Zhang X, Dai B, Zhang B, Wang Z (2011). «Vitamin A and risk of cervical cancer: A meta-analysis». Gynecologic Oncology. 124 (2): 366–73. doi:10.1016/j.ygyno.2011.10.012. PMID 22005522.
- ↑ Myung SK, Ju W, Kim SC, Kim H (2011). «Vitamin or antioxidant intake (or serum level) and risk of cervical neoplasm: A meta-analysis». BJOG. 118 (11): 1285–91. doi:10.1111/j.1471-0528.2011.03032.x. PMID 21749626.
- ↑ Baalbergen, Astrid; Veenstra, Yerney; Stalpers, Lukas; Baalbergen, Astrid (2013). «Primary surgery versus primary radiotherapy with or without chemotherapy for early adenocarcinoma of the uterine cervix». Reviews (1): CD006248. doi:10.1002/14651858.CD006248.pub3. PMID 23440805.
- ↑ Einhorn, N; Tropé, C; Ridderheim, M; Boman, K; Sorbe, B; Cavallin-Ståhl, E (2003). «A systematic overview of radiation therapy effects in cervical cancer (cervix uteri)». Acta Oncologica. 42 (5–6): 546–56. doi:10.1080/02841860310014660. PMID 14596512.
- ↑ Erstad, Shannon (2007 թ․ հունվարի 12). «Cone biopsy (conization) for abnormal cervical cell changes». WebMD. Արխիվացված օրիգինալից 2007 թ․ նոյեմբերի 19-ին. Վերցված է 2007 թ․ դեկտեմբերի 2-ին.
- ↑ Lin, Yanying; Zhou, Jingyi; Dai, Lin; Cheng, Yuan; Wang, Jianliu (2017). «Vaginectomy and vaginoplasty for isolated vaginal recurrence 8 years after cervical cancer radical hysterectomy: A case report and literature review». Journal of Obstetrics and Gynaecology Research. 43 (9): 1493–1497. doi:10.1111/jog.13375. ISSN 1341-8076. PMID 28691384.
- ↑ Jones WB, Mercer GO, Lewis JL, Rubin SC, Hoskins WJ (1993). «Early invasive carcinoma of the cervix». Gynecol. Oncol. 51 (1): 26–32. doi:10.1006/gyno.1993.1241. PMID 8244170.
- ↑ Dolson, Laura (2001). «Trachelectomy». Արխիվացված է օրիգինալից 2007 թ․ սեպտեմբերի 27-ին. Վերցված է 2007 թ․ դեկտեմբերի 2-ին.
- ↑ 78,0 78,1 Burnett AF (2006). «Radical trachelectomy with laparoscopic lymphadenectomy: review of oncologic and obstetrical outcomes». Curr. Opin. Obstet. Gynecol. 18 (1): 8–13. doi:10.1097/01.gco.0000192968.75190.dc. PMID 16493253.
- ↑ Cibula D, Ungár L, Svárovský J, Zivný J, Freitag P (2005). «[Abdominal radical trachelectomy—technique and experience]». Ceska Gynekol (Czech). 70 (2): 117–22. PMID 15918265.
{{cite journal}}: CS1 սպաս․ չճանաչված լեզու (link) - ↑ Plante M, Renaud MC, Hoskins IA, Roy M (2005). «Vaginal radical trachelectomy: a valuable fertility-preserving option in the management of early-stage cervical cancer. A series of 50 pregnancies and review of the literature». Gynecol. Oncol. 98 (1): 3–10. doi:10.1016/j.ygyno.2005.04.014. PMID 15936061.
- ↑ Roy M, Plante M, Renaud MC, Têtu B (1996). «Vaginal radical hysterectomy versus abdominal radical hysterectomy in the treatment of early-stage cervical cancer». Gynecol. Oncol. 62 (3): 336–9. doi:10.1006/gyno.1996.0245. PMID 8812529.
- ↑ Dargent D, Martin X, Sacchetoni A, Mathevet P (2000). <1877::AID-CNCR17>3.0.CO;2-W/pdf «Laparoscopic vaginal radical trachelectomy: a treatment to preserve the fertility of cervical carcinoma patients». Cancer. 88 (8): 1877–82. doi:10.1002/(SICI)1097-0142(20000415)88:8<1877::AID-CNCR17>3.0.CO;2-W. PMID 10760765.
- ↑ Schlaerth JB, Spirtos NM, Schlaerth AC (2003). «Radical trachelectomy and pelvic lymphadenectomy with uterine preservation in the treatment of cervical cancer». Am. J. Obstet. Gynecol. 188 (1): 29–34. doi:10.1067/mob.2003.124. PMID 12548192.
- ↑ Waggoner, Steven E (2003). «Cervical Cancer». The Lancet. 361 (9376): 2217–25. doi:10.1016/S0140-6736(03)13778-6. PMID 12842378.
- ↑ Falcetta, FS; Medeiros, LR; Edelweiss, MI; Pohlmann, PR; Stein, AT; Rosa, DD (2016 թ․ նոյեմբերի 22). «Adjuvant platinum-based chemotherapy for early stage cervical cancer». The Cochrane Database of Systematic Reviews. 11: CD005342. doi:10.1002/14651858.CD005342.pub4. PMC 4164460. PMID 27873308.
- ↑ «FDA Approves First Drug Treatment for Late-Stage Cervical Cancer». U.S. Food and Drug Administration. 2006 թ․ հունիսի 15. Արխիվացված օրիգինալից 2007 թ․ հոկտեմբերի 10-ին. Վերցված է 2007 թ․ դեկտեմբերի 2-ին.
- ↑ 87,0 87,1 Sardain, H; Lavoue, V; Redpath, M; Bertheuil, N; Foucher, F; Levêque, J (2015 թ․ օգոստոս). «Curative pelvic exenteration for recurrent cervical carcinoma in the era of concurrent chemotherapy and radiation therapy. A systematic review» (PDF). European Journal of Surgical Oncology. 41 (8): 975–85. doi:10.1016/j.ejso.2015.03.235. PMID 25922209.
- ↑ «Cervical Cancer». Encyclopedia of Women's Health.
- ↑ «Cervical Cancer». Cervical Cancer: Cancers of the Female Reproductive System: Merck Manual Home Edition. Merck Manual Home Edition. Արխիվացված օրիգինալից 2006 թ․ դեկտեմբերի 16-ին. Վերցված է 2007 թ․ մարտի 24-ին.
- ↑ «Cervical Cancer». Cervical Cancer: Pathology, Symptoms and Signs, Diagnosis, Prognosis and Treatment. Armenian Health Network, Health.am. Արխիվացված է օրիգինալից 2007 թ․ փետրվարի 7-ին. Վերցված է 2020 թ․ հունվարի 26-ին.
- ↑ «Cervical Cancer: Statistics | Cancer.Net». Cancer.Net (անգլերեն). 2012 թ․ հունիսի 25. Արխիվացված օրիգինալից 2017 թ․ օգոստոսի 27-ին. Վերցված է 2017 թ․ օգոստոսի 27-ին.
- ↑ «Cervical cancer statistics and prognosis». Cancer Research UK. Արխիվացված է օրիգինալից 2007 թ․ մայիսի 20-ին. Վերցված է 2007 թ․ մարտի 24-ին.
- ↑ 93,0 93,1 Nygård M (2011). «Screening for cervical cancer: When theory meets reality». BMC Cancer. 11: 240. doi:10.1186/1471-2407-11-240. PMC 3146446. PMID 21668947.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ Muliira, RS; Salas, AS; O'Brien, B (2016). «Quality of Life among Female Cancer Survivors in Africa: An Integrative Literature Review». Asia-Pacific Journal of Oncology Nursing. 4 (1): 6–17. doi:10.4103/2347-5625.199078. PMC 5297234. PMID 28217724.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ «WHO Disease and injury country estimates». World Health Organization. 2009. Արխիվացված օրիգինալից 2009 թ․ նոյեմբերի 11-ին. Վերցված է 2009 թ․ նոյեմբերի 11-ին.
- ↑ Kent A (Winter 2010). «HPV Vaccination and Testing». Reviews in Obstetrics and Gynecology. 3 (1): 33–4. PMC 2876324. PMID 20508781.
- ↑ Cordeiro, Christina N.; Gemignani, Mary L. (2017). «Gynecologic Malignancies in Pregnancy». Obstetrical & Gynecological Survey. 72 (3): 184–193. doi:10.1097/OGX.0000000000000407. ISSN 0029-7828. PMC 5358514. PMID 28304416.
- ↑ «Incidence and mortality rates». Արխիվացված օրիգինալից 2009 թ․ սեպտեմբերի 12-ին.
- ↑ «Archived copy». Արխիվացված օրիգինալից 2011 թ․ մարտի 14-ին. Վերցված է 2011 թ․ մարտի 7-ին.
{{cite web}}: CS1 սպաս․ արխիվը պատճենվել է որպես վերնագիր (link) - ↑ Hall, Michaela; և այլք: (2018 թ․ հոկտեմբերի 2). «The projected timeframe until cervical cancer elimination in Australia: a modelling study». Lancet. Վերցված է 2018 թ․ նոյեմբերի 8-ին.
- ↑ MacDonald N, Stanbrook MB, Hébert PC (2008 թ․ սեպտեմբեր). «Human papillomavirus vaccine risk and reality». CMAJ (French). 179 (6): 503, 505. doi:10.1503/cmaj.081238. PMC 2527393. PMID 18762616.
{{cite journal}}: CS1 սպաս․ չճանաչված լեզու (link) - ↑ National Cancer Registry Programme under Indian Council of Medical Research Reports
- ↑ Krishnatreya, M; Kataki, AC; Sharma, JD; Nandy, P; Gogoi, G (2015). «Association of educational levels with survival in Indian patients with cancer of the uterine cervix». Asian Pacific Journal of Cancer Prevention. 16 (8): 3121–3. doi:10.7314/apjcp.2015.16.8.3121. PMID 25921107.
- ↑ «Cervical cancer statistics». Cancer Research UK. Արխիվացված օրիգինալից 2014 թ․ հոկտեմբերի 7-ին. Վերցված է 2014 թ․ հոկտեմբերի 27-ին.
- ↑ SEER cancer statistics Արխիվացված 2017-02-03 Wayback Machine
- ↑ 106,0 106,1 Armstrong EP (2010 թ․ ապրիլ). «Prophylaxis of Cervical Cancer and Related Cervical Disease: A Review of the Cost-Effectiveness of Vaccination Against Oncogenic HPV Types». Journal of Managed Care Pharmacy. 16 (3): 217–30. doi:10.18553/jmcp.2010.16.3.217. PMID 20331326.
- ↑ zur Hausen, Harald (2002). «Papillomaviruses and cancer: from basic studies to clinical application». Nature Reviews Cancer. 2 (5): 342–350. doi:10.1038/nrc798. ISSN 1474-1768. PMID 12044010.
- ↑ Menczer, J (2003 թ․ փետրվար). «The low incidence of cervical cancer in Jewish women: has the puzzle finally been solved?». The Israel Medical Association Journal : IMAJ. 5 (2): 120–3. PMID 12674663. Արխիվացված օրիգինալից 2015 թ․ դեկտեմբերի 8-ին. Վերցված է 2015 թ․ նոյեմբերի 28-ին.
- ↑ Heins HC, Dennis EJ, Pratthomas HR (1958). «The possible role of smegma in carcinoma of the cervix». American Journal of Obstetrics & Gynecology. 76 (4): 726–33. doi:10.1016/0002-9378(58)90004-8. PMID 13583012.
- ↑ Alexander ER (1973). «Possible Etiologies of Cancer of the Cervix Other Than Herpesvirus». Cancer Research. 33 (6): 1485–90. PMID 4352386.
- ↑ Rosenblatt, Alberto; Guidi, Homero Gustavo de Campos (2009 թ․ օգոստոսի 6). Human Papillomavirus: A Practical Guide for Urologists (անգլերեն). Springer Science & Business Media. ISBN 9783540709749.
- ↑ Dürst M, Gissmann L, Ikenberg H, zur Hausen H (1983). «A papillomavirus DNA from a cervical carcinoma and its prevalence in cancer biopsy samples from different geographic regions». Proceedings of the National Academy of Sciences of the United States of America. 80 (12): 3812–5. Bibcode:1983PNAS...80.3812D. doi:10.1073/pnas.80.12.3812. PMC 394142. PMID 6304740..
- ↑ Lowy DR, Schiller JT (2006). «Prophylactic human papillomavirus vaccines». J. Clin. Invest. 116 (5): 1167–73. doi:10.1172/JCI28607. PMC 1451224. PMID 16670757.
- ↑ McNeil C (2006 թ․ ապրիլ). «Who invented the VLP cervical cancer vaccines?». J. Natl. Cancer Inst. 98 (7): 433. doi:10.1093/jnci/djj144. PMID 16595773.
- ↑ Cancer Institute NSW (2013). «Information about cervical screening for Aboriginal women». NSW Government. Արխիվացված է օրիգինալից 2013 թ․ ապրիլի 11-ին.
- ↑ 116,0 116,1 Mary-Anne Romano (2011 թ․ հոկտեմբերի 17). «Aboriginal cervical cancer rates parallel health inequity». Science Network Western Australia. Արխիվացված է օրիգինալից 2013 թ․ մայիսի 14-ին.
- ↑ Australian Cervical Cancer Foundation. «Vision and Mission». Australian Cervical Cancer Foundation. Արխիվացված է օրիգինալից 2013 թ․ մայիսի 12-ին.
- ↑ Australian Cervical Cancer Foundation. «Our People». Australian Cervical Cancer Foundation. Արխիվացված է օրիգինալից 2013 թ․ մայիսի 12-ին.
- ↑ Gillian Bradford (2006 թ․ հոկտեմբերի 16). «Janette Howard speaks on her battle with cervical cancer». Australian Broadcasting Corporation. Արխիվացված է օրիգինալից 2012 թ․ նոյեմբերի 3-ին.
- ↑ Tiro JA, Meissner HI, Kobrin S, Chollette V (2007). «What do women in the U.S. know about human papillomavirus and cervical cancer?». Cancer Epidemiol. Biomarkers Prev. 16 (2): 288–94. doi:10.1158/1055-9965.EPI-06-0756. PMID 17267388.
- ↑ Singh, Gopal K.; Miller, Barry A.; Hankey, Benjamin F.; Edwards, Brenda K. (2004 թ․ սեպտեմբերի 1). «Persistent area socioeconomic disparities in U.S. incidence of cervical cancer, mortality, stage, and survival, 1975–2000». Cancer (անգլերեն). 101 (5): 1051–1057. doi:10.1002/cncr.20467. ISSN 1097-0142. PMID 15329915.