Ստամոքսաղիքային արյունահոսություն
| Ստամոքսաղիքային արյունահոսություն | |
|---|---|
 | |
| Տեսակ | ախտանիշ կամ նշան |
| Հետևանք | Արյուն կղանքում |
| Բժշկական մասնագիտություն | Gastroenterology? |
| ՀՄԴ-10 | k92.2 |
Ստամոքսաղիքային արյունահոսություն, հայտնի է նաև որպես ստամոքսաղիքային հեմոռագիա, արյունահոսությունը ստամոքսաղիքային ուղու բոլոր հատվածներից՝ բերանի խոռոչից ուղիղ աղի[1]։ Երբ կարճ ժամանակում կորցվում է մեծ քանակությամբ արյուն, ապա ախտանիշերը ներառում են կարմիր արյամբ, սուրճի նստվածքի տեսքով փսխումը, կղանքում արյունը կամ ձյութանման կղանքը[2]։ Երկար ժամանակ քիչ քանակությամբ արյան կորուստը հանգեցնում է երկաթ պակասորդային սակավարյունության, որի արդյունքում էլ լինում է թուլության զգացողություն կամ սրտի հետ կապված կրծքավանդակի ցավ[2]։ Մյուս ախտանիշներն են որովայնային ցավը, դժվարաշնչությունը, գունատությունը, ուշագնացությունը[1][2]։ Երբեմն քիչ արյան կորստով պայմանավորված ախտանիշերը բացակայում են[2]։
Տարբերում են վերին և ստորին ստամոքսաղիքային ուղու արյունահոսություն[3]։ Վերին ստամոքսաղիքային ուղու արյունահոսությոան պատճառներն են խոցային հիվանդությունը, լյարդի ցիռոզի կամ քաղցկեղի հետևանքով զարգացած կերակրափողի լայնացած վարիկոզ երակները և այլն[4]։ Ստորին ստամոքսաղիքային ուղու արյունահոսության պատճառներն են թութքային հանգույցները, քաղցկեղը, աղիների բորբոքային հիվանդությունը և այլն[3]։ Ախտորոշումը սկսվում է բժշական պատմությամբ և ֆիզիկական հետազոտությամբ, արյան թեստերի հետ միասին[2]։ Քիչ քանակով արյունը հնարավոր է հայտնաբերել կղանքում թաքնված արյան հետազոտությամբ[2]։ Տեղակայումը ճշտելու նպատակով արվում է էնդոսկոպիա[2]։ Չպարզված դեպքերում օգտակար են ռադիոլոգիական հետազոտությունները[2]։
Առաջնային բուժումը ուղղված է հիվանդի կենսական ցուցանիշերը բարելավելուն։ Վերջինս ընդգրկում է ներերակային հեղուկներ և արյան փոխներարկում[5]։ Արյան փոխներարկումը խորհուրդ չի տրվում, չնայած հեմոգլոբինը ցածր է լինում 70-80գ/լ-ից[6][7]։ Բուժումը ներառում է պրոտոնային պոմպի ինհիբիտորներ, օկտրեոտիդ կամ հակաբիոտիկներ[8][9][10]։ Եթե վերոնշյալ միջոցառումները անարդյունք են, օգտագործվում է բալոնային դիլատացիայի եղանակը կերակրափողի վարիկոզ երակներից արյունահոսությունը կանխելու նպատակով[3]։ Կերակրափողի, ստամոքսի և 12-մատնյա աղու կամ հաստ աղու էնդոսկոպիան խորհուրդ է տրվում արյունահոսության առաջին 24 ժամում։ Ունի և՛ ախտորոշիչ, և՛ բուժիչ նշանակություն[5]։
Վերին ստամոքսաղիքային ուղու արյունահոսությունը ավելի հաճախ է հանդիպում[3]։ Վերջինս հանդիպում է 50-150։100000 հարաբերությամբ չափահասների մոտ տարեկան[11]։ Ստորին ուղու արյունահոսությունը համդիպում է 20-30։100000 տարեկան[3]։ ԱՄՆ-ում տարեկան 300000 մարդ հոսպիտալացվում է ստամոքսաղիքային արյունահոսության կապակցությամբ[2]։ Մահվան հավանականությունը 5-30 % Է[2][6]։ Հաճախ արյունահոսում են տղամարդիկ և հավանականությունը տարիքի հետ մեծանում է[3]։
Ախտանշաններ
[խմբագրել | խմբագրել կոդը]Ստամոքսաղիքային արյունահոսության քանակը տատանվում է շատ լայն սահմաններում։ Այն կարող է լինել անտեսանելի և միայն ախտորոշվել լաբորատոր կամ լինել մասիվ, մեծ քանականությամբ և հանգեցնել շոկի զարգացման։ Սուր արյունահոսության արդյունք կարող է լինել ուշագնացությունը[12]։
Մարսողական ուղով անցած արյան գույնը սև է, դրա արդյունքում փսխումը սուրճի նստվածքի տեսքով է, իսկ կղանքը ձյութանման (մելենա)[3]։
Մյուս ախտանիշներն են թուլությունը, գլխապտույտը, գունատությունը[12]։
Տեսակները
[խմբագրել | խմբագրել կոդը]Ստամոքսաղիքային արյունահոսության կլինիկայում տարբերում են երկու համախտանիշեր՝ վերին ստամոքսաղիքային ուղու արյունահոսություն և ստորին ստամոքսաղիքային ուղու արյունահոսություն[3]։ Դեպքերի 2/3-ում արյունահոսության աղբյուրը վերին է, իսկ 1/3-ում՝ստորին[13]։ Հիմնական պատճառներն են ինֆեկցիաները, քաղցկեղը, անոթային խանգարումները, դեղերի կողմնակի ազդեցությունները և արյան մակարդման խանգարումները[3]։ Երբ պատճառը անհայտ է անվանում են անհայտ ծագման արյունահոսություն։
Վերին ստամոքսաղիքային ուղու արյունահասություն
[խմբագրել | խմբագրել կոդը]Աղբյուրը տեղակայված է ըմպանից մինչ Տրեյցի կապան։ Վերին ուղու արյունահոսությանը բնորոշ է հեմատեմեզիսը (արյամբ փսխում) և մելենան (ձյութանման կղանք)։ ԴԵպքերի մոտ կեսի պատճառը խոցային հիվանդությունն է (ստամոքսի կամ 12-մատնյա աղու խոց)[4]։ Հաճախ հանդիպող մյուս պատճառներն են կերակրափողի բորբոքումը և էրոզիան[4]։ 50-60% դեպքերում արյունահոսության պատճառը կերակրափողի վարիկոզ լայնացած երակներն են լյարդի ցիռոզով պայմանավորված[4]։ Խոցային հիվանդությամբ հիվանդների մոտ կեսը ունեն H. pylori վարակը[4]։ Մյուս պատճառներն են Մելորի-Վեյսի համախտանիշը, քաղցկեղը և անգիոդիսպլազիան[3]։
Գոյություն ունեն մի շարք դեղամիջոցներ, որոնք հանգեցնում են վերին ստամոքսաղիքային արյունահոսության[14]։ ՈՍԲԴ կամ ՑՕԳ-2 պաշարիչները մեծացնում են հավանականությունը 4 անգամ[14]։ Սերոտոնինի հետզավթման սելեկտիվ պաշարիչները, կորտիկոստերոիդները և հակամակարդիչները նույնպես կարող են մեծացնել արյունահոսության հավանականությունը[14]։ Դաբիգատրինը ի համեմատ վարֆարինի 30%-ով ավելի է մեծացնում արյունահոսության ռիսկը[15]։
Ստորին ստամոքսաղիքային ուղու արյունահասություն
[խմբագրել | խմբագրել կոդը]Ստորին ստամոքսաղիքային ուղու արյունահասության աղբյուրը տեղակայված է հաստ, ուղիղ աղիքներում և հետանցքում[3]։ Հաճախ հանդիպող պատճառներն են թութքային հանգույցները, քաղցկեղը, անգիոդիսպլազիան, խոցային կոլիտը, Կրոնի հիվանդությունը և աորտաաղիքային խուղակը[3]։ Բնորոշ է թարմ արյունահոսությւնը ուղիղ աղիքից, հատկապես արյամբ փսխման բացակայությամբ։ Մելենայի աղբյուրը կարող է տեղակայվել ստամոքսի և հաստ աղու մոտակա հատվածների միջև ամենուր։
Այլ
[խմբագրել | խմբագրել կոդը]Մի շարք սննդամթերքներ և դեղամիջոցներ կարող են փոխել կղանքի գույն կարմիր կամ սև[3]։ Շատ թթվամարիչների կազմում գտնվող բիսմութը փոփոխում է կղանքի գույնը սև շնրհիվ ակտիվացրած ածխի[3]։ Հեշտոցային կամ միզային արյունահոսությունը հնարավոր է շփոթել կղանքում արյան հետ[3]։
Ախտորոշում
[խմբագրել | խմբագրել կոդը]Ախտորոշումը հիմնված է կղանքում կամ փսխման զանգվածներում արյան հայտնաբերմամբ։ Այն կարող է հաստատվել նաև կղանքում թաքնված արյան հայտնաբերամբ։ Վերին և ստորին ուղու արյունահոսությունների տարբերակումը որոշ դեպքերում դժվար է։ Արյունահոսության ծանրության մասին եզրակացնում են հիմնվելով Բլաչֆորդի[5] կամ Ռոքլի[14] սանդղակի վրա։ Վերջինս ավելի ճշգրիտ է[14]։ 2008 թվականից գույություն չունի որևէ օգտակար դասակարգում ստորին ստամոսաղիքային արյունահոսության համար[14]։
Կլինիկական
[խմբագրել | խմբագրել կոդը]Նազոգաստրալ զոնդավորմամբ կատարում են ստամոքսի պարունակության ասպիրացիա կամ լավաժ և փորձում որոշել արյան առկայությունը ստամոքսում։ Բացասական արդյունքը չի բացառում վերին հատվածում արյունահոսության աղբյուրի տեղակայումը[16], բայց դրական արդյունքը օգտակար է արյունահոսության աղբյուրի հայտնաբերման համար[13]։ Կղանքում մակարդուկների առկայությունը վկայում է ստորին ստամոքսաղիքային արյունահոսության մասին, մինչդեռ մելենան՝ վերին[13]։
Լաբորատոր
[խմբագրել | խմբագրել կոդը]Անհրաժեշտ արյան լաբորատոր հետազոտություններն են՝ արյան համատեղելիության ստուգում, հեմոգլոբին, հեմատոկրիտ, թրոմբոցիտների քանակ, մակարդման ժամանակ և էլեկտրոլիտներ[5]։ Եթե միզանյութ/կրեատինին հարաբերությունը մեծ է 30-ից, ապա ամենայն հավանականությամբ աղբյուրը վերին հատվածում է[13]։
Ռադիոլոգիական
[խմբագրել | խմբագրել կոդը]Արյունահոսության տեղակայման ճշգրիտ ախտրոշման համար օգտագործվում է ՀՇ հետազոտություն[17]։ Կորիզային սցինտիգրաֆիան օգտակար է անհայտ ծագման արյունահոսության ժամանակ, երբ էնդոսկոպիկ մեթոդները անարդյունավետ են։ Անոթագրությունը հայտնաբերում է անոթի խցանումը (էմբոլիզացիա), բայց պահանջում է նվազագույնը 1մլ/ր արյան արագություն[17]։
Կանխարգելում
[խմբագրել | խմբագրել կոդը]Կերակրափողի վարիկոզ երակների կամ լյարդի ցիռոզի ժամանակ ոչ ընտրողական բետա ընկալիչների պաշարիչները նվազեցնում են արյունահոսության կրկնման հավանականությունը[10]։ Բետա պաշարիչները նվազեցնում են արյունահոսության բացարձակ ռիսկը 10%-ով՝ պահելով սրտի կծկումները 55 րոպեում[10]։ էնդոսկոպիկ լիգավորումը նույնպես արդյունավետ է արդյունքների բարելավման համար[10]։ Որպես առաջնային կանխարգելիչ միջոցառում օգտագործվում է կա՛մ բետա պաչարիչ, կա՛մ էնդոսկոպիկ լիգավորում[10]։ Նրանք ովքեր ունեցել են վարիկոզ երակներ, առաջարկվում է երկու բուժումներն էլ[10]։ Կան որոշ ապացույցներ իզոսորբիդ մոնոնիտրատի ավելացման վերաբերյալ[18]։ H. pylori-ով վարակված անձինք ենթակա են բուժման[14]։ Տրանսյուգուլար ներլյարդային պորտոհամակարգային շունտավորումը կարող է օգտագործվել կրկնակի արյունահոսած անձանց մոտ՝ արյունահոսությունը կանխարգելու համար[14]։
Բուժում
[խմբագրել | խմբագրել կոդը]Առաջին հերթին կենսական ցուցումներով անհրաժեշտ է մաքրել շնչառական ուղիները և վերականգնել շրջանառող արյան ծավալը ներերակային հեղուկներով և արյամբ[5]։ Մի շարք դեղամիջոցներ կարող են բարելավել արդյունքները կախված արյունահոսության աղբյուրի տեղակայումից[5]։
Արյունահոսության ժամանակ շատ արդյունավետ են կրիստալոիդները և կոլոիդները[5]։ Պրոտոնային պոմպի պաշարիչները նվազեցնում են մահացությունը հիվանդության ծանր վիճակներում, հատկապես կրկնակի արյունահոսության հավանականությունը և վիրահատության անհրաժեշտությունը[8]։ Ներերակային և ներքին ընդունման միջոցները կարող են ունենալ համարժեք ազդեցություն[19]։ Քիչ ծանր դեպքերում և երբ էնդոսկոպիան հասանելի է օգտագործմանը, հիվանդները ունեն քիչ անհապաղ կլինիկական կարևորություն[20]։ Ապացուցված է տրանեքսամաթթվի կարևոր դերը մակարդման պրոցեսում[21]։ Սոմատոստատինը և օկտրեոտիդը օգտագործվում են վարիկոզ լայնացած երակների դեպքում։ Չկան տվյալներ նրանց արդյունավետության մասին ոչ վարիկոզ լայնացած երակների համար[5]։ Էնդոսկոպիկ եղանակով սուր արյունահոսությունը բուժելուց հետո տրվում է պրոտոնային պոմպի պաշարիչ օրական մեկ անգամ ներքին ընդունման, որը քիչ ծախսատար է կամ ներերակային[22]։
Վարիկոզ լայնացած երակներ
[խմբագրել | խմբագրել կոդը]Լյարդի ցիռոզով հիվանդներին հեղուկի փոխարինման համար նախրնտրությունը տրվում է կոլոիդներին և ալբումին[5]։ Դեղամիջոցներից օգտագործվում է օկտրեոտիդը։ Վերջինիս բացակայության դեպքում օգտագործվում է վազոպրեսին և նիտրոգլիցերին, որոնք նվազեցնում են դռներակային ճնշումը[10]։ Տեռլիպրեսինը ավելի արդյունավետ է ի համեմատ օկտրեոտիդի, բայց այն քիչ հասանելի է աշխարհի տարբեր հատվածներում[14][23]։ Սա միակ դեղամիջոցն է, որն նվազեցնում է մահացությունը վարիկոզ լայանացած երակների դեպքում[23]։ Տեռլիպրեսինը օգտագործվում է էնդոսկոպիկ լիգավորման մեջ կամ սկլերոթերապիայում վարիկոզ լայնացած երակների դեպքում[10]։ Եթե դա անբավարար է, ապա կրկնակի արյունահոսությունը կանխելւ համար օգտագործվում է բետա պաշարիչ կամ նիտրատ[10]։ Այս ամենից հետո արյունահոսության շարունակման դեպքում կիրառում են մեխանիկական կոմպրեսիա Բլեկմորի զոնդով կամ Մինեսոտայի զոնդով[10]։ Սա կարող է հետևել տրանսյուգուլար ներլյարդայինպորտոհամակարգային շունտավորմանը[10]։ Ցիռոզվ հիվանդների մոտ հակաբիոտիկները իջեցնում են կրկնակի արյունահոսւթյան ռիսկը, հիվանդանոցում մնալու օրերի տևողությունը և մահացությունը[9]։ Օկտրեոտիդը նվազեցնում է արյան փոխներարկման անհրաժեշտությունը[24] և հնարավոր է նաև մահացությունը[25]։ Վիտամին K-ի վերաբերյալ ոչ մի հետազոտություն չի կատարվել[26]։
Արյան բաղադրամասեր
[խմբագրել | խմբագրել կոդը]Ապացույցները արյան փոխներարկման անհրաժեշտությոան ստամոքսաղիքային արյունահոսության ժամանակ քիչ են[11]։ Միևնույն ժամանակ շոկի դեպքում խորհուրդ է տրվում O-բացասական էրիթրոցիտային զանգվածի ներարկում[3]։ Եթե օգտագործվել է թրոմբոցիտային զանգված և թարմ սառեցված արյան պլազմա, ապա պետք է միջոցառումներ տարվեն կանխարգելու կոագուլոպաթիան[5]։ Ալկոհոլիկներին թարմ սառեցված պլազմայի ներարկումից առաջ խորհուրդ է տրվում հաստատել կոագուլոպաթիան․ պայմանավորված ենթադրվող մակարդման խնդիրներով[3]։ Տարբեր հետազոտությունների հավաստմամբ արյան փոխներարկումր շարունակվում է 7-8 գ/դլ հեմոգլոբին ունեցողների, չափավոր արյունահոսության դեպքում, ինչպես նաև պսակաձև զարկերակների հիվանդություն ունեցողների մոտ[6][7]։
Եթե միջազգային նորմալիզացված հարաբերությունը մեծ է 1,5-1,8-ից, ապա թարմ արյան պլազմայի կամ պրոթրոմբինային կոմպլեքսի կիրառումը կարող են նվազեցնել մահացությունը[5]։ Ռեկոմբինանտ ակտիվացած 8-րդ գործոնի մասին տեղեկւթյունները լյարդի հիվանդությունների կամ ստամոքսաղիքային արյունահոսությունների դեպքում անորոշ են[27]։ Արյան փոխներարկման համար անհրաժեշտ է փոխներարկման ուղեցույց, բայց դրա կիրառման համար առկա հետազոտությունները անբավարար են[14]։
Միջամտություններ
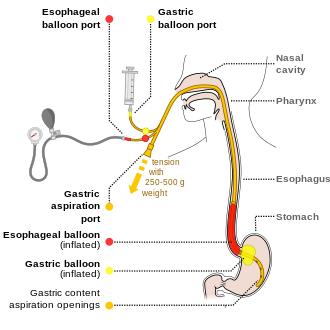
[խմբագրել | խմբագրել կոդը]Նազոգաստրալ զոնդավորման առավելությունները ստամոսքաղիքային արյունահոսության դեպքում սահմանված չեն[5]։ Առաջին 24 ժամերին խորհուրդ է տրվում էնդոսկոպիան[5], ի հավելումն բժշկական գործելակերպի[28]։ Մի շարք էնդոսկոպիկ բուժման եղանակներ կարող են կիրառվել, այնպիսիք ինչպիսիք են ադրենալինի ներարկումը, լիգավորումը, սկլերոթերապիան և ֆիբրինային սոսնձի կիրառումը[3]։ Էնդոսկոպիայից առաջ պրոկինետիկ դեղորայքի օգտագործումը (էրիթրոմիցին) կարող է նվազեցնել արյան քանակը ստամոքսում, որն էլ կբարելավի էնդոսկոպիկ պատկերի տեսանելիությունը[5]։ Դրանք նվազեցնում են նաև պահանջվող փոխներարկվող արյան քանակը[29]։ Վաղ էնդոսկոպիան նվազեցնում է հիվանդանոցային օրերի քանակը[5]։ Որոշ դեպքերում օրվա ընթացքում խորհուրդ է տրվում երկրորդ էնդոսկոպիկ հետազոտությունը[14], բայց յուրահատուկ իրավիճակներում[30]։ Կրկնվելու բարձր հավանականւթյան դեպքում օգտագործվում են պրոտոնային պոմպի պաշարիչներ, եթե դրանք չեն օգտագործվել մինչ այդ[5]։ Վերջինիս բարձր և ցածր դոզաները համարժեք են այս դեպքում[31]։ Բարձր արյունահոսության ռիսկով հիվանդներին խորհուրդ է տրվում պահել հիվանդանոցում գոնե 72 ժամ[5]։ Ցածր կրկնակի արյունահոսության ռիսկով հիվանդները կարող են ուտել էնդոսկոպիայից հետո 24 ժամվա ընթացքում[5]։ Եթե վերոնշյալ միջոցները անարդյունավետ են, կարող է օգտագործվել բալոնային տամպոնադան[3]։ Չնայած վերջինիս 90% դեպքերում գրանցվում է դրական ելք, առկա են կյանքին վտանգ սպառնացող բարդություններ՝ ասպիրացիան կամ կերակրափողի թափածակումը[3]։
Կոլոնոսկոպիան օգտակար է ստորին ստամոքսաղիքային ուղու արյունահոսությունը ախտորոշելու և բուժելու համար[3]։ Վերջինիս միջոցով կատարվում են բազմաթիվ միջամտություններ՝ կլիպավորում, կաթետերիզացիա և սկլերոթերապիա[3]։ Կոլոնոսկոպիայի անցկացումը պահանջում է նվազագույնը 6 ժամ[32]։ Վիրաբուժական միջամտությունը, ի տարբերություն վերին ուղու արյունահոսության, լայնորեն օգտագործվում է ստորին ուղու արյունահոսության դեպքում՝ հեռացնելով աղիքները, որտեղ տեղակայված է արյունահոսության աղբյուրը[3]։ Անգիոգրաֆիկ էմբոլիզացիան կարող է օգտագործվել և՛ վերին, և՛ ստորին ուղու արյունահոսության դեպքում[3]։ Տրանյուգուլար ներլյարդային պորտոհամակարգային հետազոտությունը նույնպես կարող է օգտագործվել[14]։
Կանխատեսում
[խմբագրել | խմբագրել կոդը]Մահացությունը պայմանավորված է այլ հիվանդություններով, որոնք հանգեցրել են արյունահոսության (քաղցկեղ, ցիռոզ)[3]։ Հոսպիտալիզացվածների շրջանում մահացւթյունը կազմում է 7%[14]։ Կրկնակի արյունահոսությունը կազմում է 7-16% վերին ստամոքսաղիքային արյունահոսության դեպքում[4]։ Կերակրափողի վարիկոզ լայնացած երակների դեպքում արյունահոսում են 5-15% տարեկան։ Վերջինիս կրկնակի արյունահոսության հաջորդ 6 շաբաթներում հիվանդները ունենում են արյունահոսության բարձր ռիսկ[10]։ H. pylori ախտորոշումը և բուժումը կարող է կանխել պեպտիկ խոցերի ժամանակ կրկնակի արյունահոսությունը[5]։ Եթե ասպիրինը անհրաժեշտ է սիրտանոթային հիվանդությունները կանխարգելելու համար, ապա այն պետք է սկսել 7 օրերի ընթացքում պրոտոնային պոմպի պաշարիչնեի հետ համատեղ։ Վերջինս կիրառելի է ոչ վարիկոզ լայնացած երակների դեպքում[30]։
Համաճարակաբանություն
[խմբագրել | խմբագրել կոդը]Վերին ստամոքսաղիքային արյունահոսությունը հանդիպում է 50-150։100000 տարեկան[11]։ Այն ավելի հաճախ է հանդիպում ի համեմատ ստորին ստամոքսաղիքային ուղու արյունահոսության։ Վերջինս հանդիպում է 20-30։100000 տարեկան[3]։ Տղամարդիկ ավելի հակված են ստամոքսաղիքային արյունահոսության։ Տարիքի հետ բարձրանում է արյունահոսության հավանականությունը[3]։
Ծանոթագրություններ
[խմբագրել | խմբագրել կոդը]- ↑ 1,0 1,1 «Bleeding in the Digestive Tract». The National Institute of Diabetes and Digestive and Kidney Diseases. 2014 թ․ սեպտեմբերի 17. Արխիվացված է օրիգինալից 2015 թ․ փետրվարի 21-ին. Վերցված է 2015 թ․ մարտի 6-ին.
- ↑ 2,00 2,01 2,02 2,03 2,04 2,05 2,06 2,07 2,08 2,09 Kim, BS; Li, BT; Engel, A; Samra, JS; Clarke, S; Norton, ID; Li, AE (2014 թ․ նոյեմբերի 15). «Diagnosis of gastrointestinal bleeding: A practical guide for clinicians». World Journal of Gastrointestinal Pathophysiology. 5 (4): 467–78. doi:10.4291/wjgp.v5.i4.467. PMC 4231512. PMID 25400991.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ 3,00 3,01 3,02 3,03 3,04 3,05 3,06 3,07 3,08 3,09 3,10 3,11 3,12 3,13 3,14 3,15 3,16 3,17 3,18 3,19 3,20 3,21 3,22 3,23 3,24 3,25 3,26 Westhoff, John (2004 թ․ մարտ). «Gastrointestinal Bleeding: An Evidence-Based ED Approach To Risk Stratification». Emergency Medicine Practice. 6 (3). Արխիվացված օրիգինալից 2013 թ․ հուլիսի 22-ին.
- ↑ 4,0 4,1 4,2 4,3 4,4 4,5 van Leerdam, ME (2008). «Epidemiology of acute upper gastrointestinal bleeding». Best Practice & Research. Clinical Gastroenterology. 22 (2): 209–24. doi:10.1016/j.bpg.2007.10.011. PMID 18346679.
- ↑ 5,00 5,01 5,02 5,03 5,04 5,05 5,06 5,07 5,08 5,09 5,10 5,11 5,12 5,13 5,14 5,15 5,16 5,17 5,18 Jairath, V; Barkun, AN (2011 թ․ հոկտեմբեր). «The overall approach to the management of upper gastrointestinal bleeding». Gastrointestinal Endoscopy Clinics of North America. 21 (4): 657–70. doi:10.1016/j.giec.2011.07.001. PMID 21944416.
- ↑ 6,0 6,1 6,2 Wang, J; Bao, YX; Bai, M; Zhang, YG; Xu, WD; Qi, XS (2013 թ․ հոկտեմբերի 28). «Restrictive vs liberal transfusion for upper gastrointestinal bleeding: a meta-analysis of randomized controlled trials». World Journal of Gastroenterology. 19 (40): 6919–27. doi:10.3748/wjg.v19.i40.6919. PMC 3812494. PMID 24187470.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ 7,0 7,1 Salpeter, SR; Buckley, JS; Chatterjee, S (2014 թ․ փետրվար). «Impact of more restrictive blood transfusion strategies on clinical outcomes: a meta-analysis and systematic review». The American Journal of Medicine. 127 (2): 124–131.e3. doi:10.1016/j.amjmed.2013.09.017. PMID 24331453.
- ↑ 8,0 8,1 Leontiadis, GI; Sreedharan, A; Dorward, S; Barton, P; Delaney, B; Howden, CW; Orhewere, M; Gisbert, J; Sharma, VK; Rostom, A; Moayyedi, P; Forman, D (2007 թ․ դեկտեմբեր). «Systematic reviews of the clinical effectiveness and cost-effectiveness of proton pump inhibitors in acute upper gastrointestinal bleeding». Health Technology Assessment (Winchester, England). 11 (51): iii–iv, 1–164. doi:10.3310/hta11510. PMID 18021578.
- ↑ 9,0 9,1 Chavez-Tapia, NC; Barrientos-Gutierrez, T; Tellez-Avila, F; Soares-Weiser, K; Mendez-Sanchez, N; Gluud, C; Uribe, M (2011 թ․ սեպտեմբեր). «Meta-analysis: antibiotic prophylaxis for cirrhotic patients with upper gastrointestinal bleeding – an updated Cochrane review». Alimentary Pharmacology & Therapeutics. 34 (5): 509–18. doi:10.1111/j.1365-2036.2011.04746.x. PMID 21707680.
- ↑ 10,00 10,01 10,02 10,03 10,04 10,05 10,06 10,07 10,08 10,09 10,10 10,11 Cat, TB; Liu-DeRyke, X (2010 թ․ սեպտեմբեր). «Medical management of variceal hemorrhage». Critical Care Nursing Clinics of North America. 22 (3): 381–93. doi:10.1016/j.ccell.2010.02.004. PMID 20691388.
- ↑ 11,0 11,1 11,2 Jairath, V; Hearnshaw, S; Brunskill, SJ; Doree, C; Hopewell, S; Hyde, C; Travis, S; Murphy, MF (2010 թ․ սեպտեմբերի 8). Jairath, Vipul (ed.). «Red cell transfusion for the management of upper gastrointestinal haemorrhage». Cochrane Database of Systematic Reviews (9): CD006613. doi:10.1002/14651858.CD006613.pub3. PMID 20824851.
- ↑ 12,0 12,1 Prasad Kerlin, Meeta; Tokar, Jeffrey L. (2013 թ․ օգոստոսի 6). «Acute Gastrointestinal Bleeding». Annals of Internal Medicine. 159 (3): ITC2–1, ITC2–2, ITC2–3, ITC2–4, ITC2–5, ITC2–6, ITC2–7, ITC2–8, ITC2–9, ITC2–10, ITC2–11, ITC2–12, ITC2–13, ITC2–14, ITC2–15, quiz ITC2–16. doi:10.7326/0003-4819-159-3-201308060-01002. PMID 23922080.
- ↑ 13,0 13,1 13,2 13,3 Srygley FD, Gerardo CJ, Tran T, Fisher DA (2012 թ․ մարտ). «Does this patient have a severe upper gastrointestinal bleed?». JAMA. 307 (10): 1072–9. doi:10.1001/jama.2012.253. PMID 22416103.
- ↑ 14,00 14,01 14,02 14,03 14,04 14,05 14,06 14,07 14,08 14,09 14,10 14,11 14,12 Palmer, K; Nairn, M; Guideline Development, Group (2008 թ․ հոկտեմբերի 10). «Management of acute gastrointestinal blood loss: summary of SIGN guidelines» (PDF). BMJ (Clinical Research Ed.). 337: a1832. doi:10.1136/bmj.a1832. PMID 18849311. Արխիվացված է օրիգինալից (PDF) 2012 թ․ հունիսի 16-ին. Վերցված է 2013 թ․ հունվարի 18-ին.
- ↑ Coleman, CI; Sobieraj, DM; Winkler, S; Cutting, P; Mediouni, M; Alikhanov, S; Kluger, J (2012 թ․ հունվար). «Effect of pharmacological therapies for stroke prevention on major gastrointestinal bleeding in patients with atrial fibrillation». International Journal of Clinical Practice. 66 (1): 53–63. doi:10.1111/j.1742-1241.2011.02809.x. PMID 22093613.
- ↑ Palamidessi, N; Sinert, R; Falzon, L; Zehtabchi, S (2010 թ․ փետրվար). «Nasogastric aspiration and lavage in emergency department patients with hematochezia or melena without hematemesis». Academic Emergency Medicine. 17 (2): 126–32. doi:10.1111/j.1553-2712.2009.00609.x. PMID 20370741.
- ↑ 17,0 17,1 Wu, LM; Xu, JR; Yin, Y; Qu, XH (2010 թ․ օգոստոսի 21). «Usefulness of CT angiography in diagnosing acute gastrointestinal bleeding: a meta-analysis». World Journal of Gastroenterology. 16 (31): 3957–63. doi:10.3748/wjg.v16.i31.3957. PMC 2923771. PMID 20712058.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ Li, L; Yu, C; Li, Y (2011 թ․ մարտ). «Endoscopic band ligation versus pharmacological therapy for variceal bleeding in cirrhosis: a meta-analysis». Canadian Journal of Gastroenterology = Journal Canadien de Gastroenterologie. 25 (3): 147–55. PMC 3076033. PMID 21499579.
- ↑ Tsoi, KK; Hirai, HW; Sung, JJ (2013 թ․ օգոստոսի 5). «Meta-analysis: comparison of oral vs. intravenous proton pump inhibitors in patients with peptic ulcer bleeding». Alimentary Pharmacology & Therapeutics. 38 (7): 721–8. doi:10.1111/apt.12441. PMID 23915096.
- ↑ Sreedharan, A; Martin, J; Leontiadis, GI; Dorward, S; Howden, CW; Forman, D; Moayyedi, P (2010 թ․ հուլիսի 7). Sreedharan, Aravamuthan (ed.). «Proton pump inhibitor treatment initiated prior to endoscopic diagnosis in upper gastrointestinal bleeding». Cochrane Database of Systematic Reviews (7): CD005415. doi:10.1002/14651858.CD005415.pub3. PMID 20614440.
- ↑ Bennett, C; Klingenberg, SL; Langholz, E; Gluud, LL (2014 թ․ նոյեմբերի 21). «Tranexamic acid for upper gastrointestinal bleeding». The Cochrane Database of Systematic Reviews. 11 (11): CD006640. doi:10.1002/14651858.CD006640.pub3. PMID 25414987.
- ↑ Sachar, H; Vaidya, K; Laine, L (2014 թ․ նոյեմբեր). «Intermittent vs continuous proton pump inhibitor therapy for high-risk bleeding ulcers: a systematic review and meta-analysis». JAMA Internal Medicine. 174 (11): 1755–62. doi:10.1001/jamainternmed.2014.4056. PMC 4415726. PMID 25201154.
- ↑ 23,0 23,1 Ioannou, G; Doust, J; Rockey, DC (2003). Ioannou, George N (ed.). «Terlipressin for acute esophageal variceal hemorrhage». Cochrane Database of Systematic Reviews (1): CD002147. doi:10.1002/14651858.CD002147. PMID 12535432.
- ↑ Gøtzsche, PC; Hróbjartsson, A (2008 թ․ հուլիսի 16). Gøtzsche, Peter C (ed.). «Somatostatin analogues for acute bleeding oesophageal varices». Cochrane Database of Systematic Reviews (3): CD000193. doi:10.1002/14651858.CD000193.pub3. PMID 18677774.
- ↑ Wells, M; Chande, N; Adams, P; Beaton, M; Levstik, M; Boyce, E; Mrkobrada, M (2012 թ․ հունիս). «Meta-analysis: vasoactive medications for the management of acute variceal bleeds». Alimentary Pharmacology & Therapeutics. 35 (11): 1267–78. doi:10.1111/j.1365-2036.2012.05088.x. PMID 22486630.
- ↑ Martí-Carvajal, AJ; Solà, I (2015 թ․ հունիսի 9). «Vitamin K for upper gastrointestinal bleeding in people with acute or chronic liver diseases». The Cochrane Database of Systematic Reviews. 6 (6): CD004792. doi:10.1002/14651858.CD004792.pub5. PMID 26058964.
- ↑ Martí-Carvajal, AJ; Karakitsiou, DE; Salanti, G (2012 թ․ մարտի 14). Martí-Carvajal, Arturo J (ed.). «Human recombinant activated factor VII for upper gastrointestinal bleeding in patients with liver diseases». Cochrane Database of Systematic Reviews. 3 (3): CD004887. doi:10.1002/14651858.CD004887.pub3. PMID 22419301.
- ↑ D'Amico, G; Pagliaro, L; Pietrosi, G; Tarantino, I (2010 թ․ մարտի 17). d'Amico, Gennaro (ed.). «Emergency sclerotherapy versus vasoactive drugs for bleeding oesophageal varices in cirrhotic patients». Cochrane Database of Systematic Reviews (3): CD002233. doi:10.1002/14651858.CD002233.pub2. PMID 20238318.
- ↑ Bai, Y; Guo, JF; Li, ZS (2011 թ․ հուլիս). «Meta-analysis: erythromycin before endoscopy for acute upper gastrointestinal bleeding». Alimentary Pharmacology & Therapeutics. 34 (2): 166–71. doi:10.1111/j.1365-2036.2011.04708.x. PMID 21615438.
- ↑ 30,0 30,1 Barkun AN, Bardou M, Kuipers EJ, Sung J, Hunt RH, Martel M, Sinclair P (2010). «International consensus recommendations on the management of patients with nonvariceal upper gastrointestinal bleeding». Ann. Intern. Med. 152 (2): 101–13. doi:10.7326/0003-4819-152-2-201001190-00009. PMID 20083829.
- ↑ Wu, LC; Cao, YF; Huang, JH; Liao, C; Gao, F (2010 թ․ մայիսի 28). «High-dose vs low-dose proton pump inhibitors for upper gastrointestinal bleeding: a meta-analysis». World Journal of Gastroenterology. 16 (20): 2558–65. doi:10.3748/wjg.v16.i20.2558. PMC 2877188. PMID 20503458.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ «Management of acute lower GI bleeding». University of Pennsylvania Health System (UPHS). 2009 թ․ հունվար. էջ 6. Արխիվացված է օրիգինալից 2013 թ․ փետրվարի 20-ին. Վերցված է 2012 թ․ ապրիլի 23-ին.
| ||||||||||
