Ուշագնացություն
| Ուշագնացություն | |
|---|---|
 | |
| Տեսակ | ախտանիշ կամ նշան |
| ՀՄԴ-9 | 780.2 |
| ՀՄԴ-10 | R55 |
Սինկոպեն, հայտնի ինչպես ուշագնացություն, գիտակցության և մկանային ուժի կորուստ, որին բնորոշ է արագ սկիզբ, կարճ տևողություն և ինքնաբուխ վերականգնում[1]։ Այն պայմանավորված է ուղեղի արյան հոսքի նվազումով՝ սովորաբար արյան ցածր ճնշմամբ պայմանավորված[1]։ Գիտակցության կորստից առաջ սովորաբար լինում են ախտանշաններ, ինչպիսիք են՝ գլխապտույտ, քրտնարտադրություն, գունատություն, մշուշոտ տեսողություն, սրտխառնոց, փսխում, տաքության զգացում։ Սինկոպեն կարող է նաև կապված լինել մկանային ցնցումների դրվագների հետ[1] ։ Վիճակը, երբ գիտակցությունը և մկանային ուժը ամբողջությամբ կորած չեն՝ կոչվում է նախասինկոպե[1]։ Խորհուրդ է տրվում նախասինկոպեն բուժել ինչպես սինկոպեն[1]։
Պատճառները կարող են տարբեր լինել՝ թեթևից մինչև մահացու[1]։ Կան պատճառների երեք լայն խմբեր՝ սրտի և արյունատար անոթների հետ կապված, ռեֆլեկտոր՝ հայտնի նաև որպես նյարդային միջնորդված և օրթոստատիկ հիպոտենզիա[1]։ Սրտի և արյունատար անոթների հետ կապված խնդիրները պատճառների 10%–ն են կազմում և սովորաբար ամենալուրջն են, մինչդեռ նյարդամիջնորդավորվածները ամենատարածվածն են[1]։ Սրտի հետ կապված խնդիրները կարող են պայմանավորված լինել սրտի առիթմիայի, սրտի փականների կամ սրտամկանի խնդիրների հետ, արյան անոթների խցանումներով՝ առաջացած թոքային էմբոլիայից կամ աորտայի շերտազատումից և այլն[1]։ Նյարդամիջնորդավորված ուշաթափությունը առաջանում է արյունատար անոթների լայնացման և հազվասրտության ժամանակ[1]։Այն կարող է առաջանալ այնպիսի ազդակներից, ինչպիսիք են արյան փոխներարկումը, ցավը, ուժեղ զգացողությունները կամ հատուկ գործողություններ, ինչպիսիք են միզարձակումը, փսխումը կամ հազը[1]։ Ուշաթափության այս տիպը կարող է առաջանալ նաև, երբ պարանոցի վրա քնային ծոցը սեղմվում է[1]։ Օրթոստատիկ թերճնշումային ուշաթափությունը պայմանավորված է արյան ճնշման անկմամբ՝ կանգնած դիրք ընդունելուց[1]։ Այն հաճախ առաջանում է տվյալ անձի ընդունած դեղամիջոցների պատճառով, սակայն կարող է առաջանալ ջրազրկման, արյան զգալի կորստի կամ վարակի պատճառով[1]։
Հիվանդության պատմությունը, ֆիզիկալ զննումը և էլեկրասրտագրությունը (ԷՍԳ) ամենաարդյունավետ տարբերակներն են հիմնական պատճառը պարզելու համար[1]։ ԷՍԳ–ն հնարավորություն է տալիս հայտնաբերելու առիթմիաները, սրտամկանի անբավարար արյունամատակարարումը և այնպիսի էլեկտրական խնդիրներ, ինչպիսիք են երկար QT և Բրոգադա համախտանիշները[1]։ Սրտի հետ կապված խնդիրները հաճախ ունենում են կարճ պրոդրոմալ շրջան[1]։ Դրվագից հետո արյան ցածր ճնշումը և սրտի հաճախացած զարկերը կարող են վկայել արյան կորստի կամ ջրազրկման մասին, մինչդեռ արյան մեջ թթվածնի ցածր մակարդակը կարող է դիտվել թոքային էմբոլիայի դեպքում[1]։ Ավելի յուրահատուկ թեստերը, ինչպիսիք են իմպլանտացված սրտային մոնիթորը, թեք սեղանի թեստը կամ քնային ծոցի մերսումը կարող են օգտակար լինել չտարբերակված դեպքերում[1]։
Համակարգչային շերտագրությունը (ՀՏ) ընդհանուր առմամբ պարտադիր չէ, եթե հստակ կասկածներ չկան[1]։ Նմանօրինակ ախտանշաններ ունեցող այլ պատճառները, որոնք պետք է դիտարկել հետևյալն են՝ էպիլեպտիկ նոպա, ուղեղի կաթված, ցնցում, արյան մեջ թթվածնի ցածր քանակ, արյան մեջ գլյուկոզի ցածր քանակ, դեղորայքային թունավորում և որոշ հոգեբուժական խանգարումներ[1]։Բուժումը կախված է հիմնական պատճառից[1]։ Հետազոտության արդյունքում բարձր ռիսկային խմբում հայտնվածները պետք է տեղափոխվեն հիվանդանոց՝ հետագա սրտի մոնիթորինգի համար[1]։
Ուշագնացությունը ամեն տարի ախտահարում է հազար մարդուց 3–6–ին[1]։ Այն առավել տարածված է մեծահասակների ու կանանց մոտ[2]։ Ուշագնացությունը կազմում է շտապ օգնության բաժանմունք դիմելու և հիվանդանոց ընդունվելու պատճառների 1–3 %–ը[2]։ Մինչև 80 տարեկան կանանց կեսը և բժիշկ–ուսանողների մեկ երրորդը նկարագրում են ամենաքիչը մեկ դեպք իրենց կյանքի ընթացքում[2]։ Շտապ օգնության բաժանմունք ուշագնացությամբ ներկայացվածների 4%–ը մահանում է հետագա 30 օրվա ընթացքում[1]։ Վատ ելքի ռիսկը սակայն ավելի շատ կախված է հիմնական պատճառից[3]։
Տարբերակիչ ախտորոշում[խմբագրել | խմբագրել կոդը]
Կենտրոնական նյարդային համակարգի իշեմիա[խմբագրել | խմբագրել կոդը]
Կենտրոնական իշեմիկ պատասխանը պայմանավորված է դեպի ուղեղ արյան թթվածնի մատակարարման խանգարմամբ։ Շնչառական համակարգը գերօդահարությամբ կարող է նպաստել թթվածնի մակարդակի բարձրացմանը, թեև հանկարծակի իշեմիկ դրվագը կարող է ավելի շուտ վրա հասնել, քան շնչական համակարգը կարձագանքի։ Այս գործընթացները պատճառ են հետևյալ ախտանիշների՝ գունատ մաշկ, հաճախացած շնչառություն, սրտխառնոց, վերջույթների թուլություն՝ մասնավորապես ոտքերի։ Եթե իշեմիան ինտենսիվ է կամ երկարաձգվում է, ոտքերի թուլությունը հարաճում է կոլապսի։ Մաշկի շատ փոքր պիգմենտացիան կարող է լրիվ գունազրկվել դրվագի սկզբից։ Այս երևույթը զուգորդվում է կոլապսի հետ և կարող է ուժեղ ու դրամատիկ տպավորություն թողնել մարդկանց վրա։
Ոտքերի թուլությունը ստիպում է տուժածին նստել կամ պառկել։ Սա կարող է կանխել ամբողջական կոլապսը․ իշեմիկ դրվագի հետևանքով առաջացած դիրքի փոփոխությունը նպաստում է արյան հոսքի կարգավորմանը։ Պարզ չէ, թե մեխանիզմը ինչպես է զարգացել․ այն առաջացել է արյան շրջանառության խանգարման արդյունքում, թե վերջինս է հանգեցնում դրան։
Ողնաշար–հիմային ավազանի հիվանդություն[խմբագրել | խմբագրել կոդը]
Վերին ողնուղեղային կամ ստորին գլխուղեղային զարկերակային հիվանդությունը առաջացնում է ուշագնացություն, եթե կա արյան մատակարարման կրճատում, որը կարող է առաջանալ պարանոցի լարվածության կամ դեղանյութերից առաջացած արյան ցածր ճնշման ժամանակ։
Վազովագալ[խմբագրել | խմբագրել կոդը]
Վազովագալ (իրավիճակային) ուշագնացությունը ամենատարածված տեսակներից մեկն է, որը կարող է առաջանալ ի պատասխան ցանկացած տեսակի ազդակի, ինչպիսիք են վախը, ամոթը կամ անհանգիստ վիճակը, արյուն հանձնելը կամ բարձր սթրեսային պահերը։ Կան ուշագնացության բազմաթիվ համախտանիշներ, որոնք մտնում են վազովագալ տեսակի մեջ՝ առաջացած նույն կենտրոնական մեխանիզմով, ինչպիսիք են միզարձակումը (միզարձակության ուշագնացություն), կղազատումը (կղազատման ուշագնացություն) և այլ վիճակներ՝ կապված վնասվածքի և սթրեսի հետ։
Վազովագալ ուշագնացությունը կարելի է բաժանել երկու տեսակի․
- Գիտակցության կորստի եզակի դրվագներ, որոնք ուղեկցվում են մի քանի րոպե տագնապի զգացումով։ Դրանք տարածված են պատանիների շրջանում և կարող են կապված լինել ծոմապահության (դիետա), վարժությունների, որովայնի լարման կամ որոշակի պայմաններով դրդված անոթների լայնացման հետ (օրինակ՝ բարձր ջերմություն, ալկոհոլ)։ Եթե կատարվում է թեք սեղանի թեստ՝ հիմնականում բացասական է։
- Կրկնվող ուշագնացություն, ուղեկցվում է համակցված ախտանիշներով։ Դրանք են նյարդամիջնորդված ուշագնացությունը։ Այն ուղեկցվում է հետևյալներով՝ նախորդող կամ հաջորդող քնկոտությամբ, նախորդող տեսողության խանգարումներով («աչքերի առաջ բծեր»), գերքրտնարտադրությամբ, լուսավախությամբ։ Եթե կատարվում է թեք սեղանի թեստ՝ հիմնականում դրական է։ Այն համեմատաբար հազվադեպ է։
Ֆոնային գործոնները նպաստում են գրոհներին։ Բնութագրական է արյան ծավալի նվազում, որը կարող է առաջանալ օրինակ՝ ցածր աղային սննդակարգի դեպքում։ Այս պարագայում, եթե կա նաև ջերմության հետևանքով առաջացած անոթների լայնացում՝ վիճակն ավելի է վատանում։ Հաջորդ փուլը ադրեներգիկ պատասխանն է։ Եթե առկա է անհանգստություն (օրինակ՝ սոցիալական հանգամանքներով պայմանավորված) կամ սուր վախ (ուժեղ սպառնալիք, վախ ասեղից), ապա անոթաշարժ կենտրոնը բարձրացնում է սրտի արտամղման ուժը։ Սա ուղեկցվում է ուղեղի ադրեներգիկ պատասխանով, սակայն սիրտը չի կարողանում բավարարել պահանջը՝ արյան ցածր ծավալի կամ նվազած երակային վերադարձի պատճառով։ Բարձր սիմպաթիկ գործունեությունը մշտապես կարգավորվում է վագալ (պարասիմպաթիկ) գործունեությամբ, արդյունքում առաջանում է սրտի հաճախականության հավելյալ նվազում։ Ստեղծված ոչ նորմալ վիճակի պատճառը թափառող նյարդի հավելյալ դրդումն է։ Թեք սեղանի թեստը սովորաբար հիշեցնում է գրոհի պատկեր։ Այս ձևերի մեծ մասը հայտնաբերվել է 1860–ականներին կենդանիների վրա կատարված Բեզոլդի (Վիեննա) փորձերի արդյունքում։ Կենդանիների մեջ այն կարող է դրդել պաշտպանական մեխանիզմը՝ երբ բախվում է վտանգի հետ («խաղալու հնարավորություն»)։
Ուշագնացության հետևանքներից խուսափելու համար հաճախ անհրաժեշտ է կերակրի աղի ավելի մեծ քանակներ ընդունել[4]։
Հոգեբանական գործոնները նույնպես ունեն դեր ուշագնացության առաջացման համար։ Այն կարևոր է թերապևտների և հոգեբանների համար՝ առաջին բուժօգնության կազմակերպման գործում սերտորեն համագործակցելո և հիվանդներին օգնելու բացահայտել, թե ինչպես կարող են խուսափել առօրյա կենցաղային պայմաններում գործողություններից, որոնք կարող են հանգեցնել հնարավոր թուլության և ֆիզիկական վնասի առաջացման։ Արյան տեսքից, ասեղից կամ դիակ տեսնելուց առաջացող ուշագնացությունը հաճախ է հանդիպում և պացիենտը կարող է արագ կատարել գործողություններ, որոնք կօգնեն խուսափել կրկնվող ուշագնացությունից։ Տե՛ս հղումը հոգեբանական միջամտությունների և տեսությունների մասին մանրամասն պատկերացում ունենալու համար[5]։
Ըստ էվոլյուցիոն հոգեբանության ուշագնացութան ձևեր են ոչ խոսակցական ազդանշանները, որոնք զարգացել են ի պատասխան հինքարեդարյան ժամանակաշրջանում միջանձնային խմբերում ագրեսիայի ավելացման։ Ոչ զինվորականի ուշագնացությունը ազդանշան էր, որ նա վտանգ չի ներկայացնում։ Դա բացատրվում էր ուշագնացության և դրդապատճառների միջև կապով, ինչպիսիք են վախը արյան տեսքից և վնասվածքներից, արյուն–ներարկում–վնասվածքային տեսակի վախը, վախը ասեղից, նաև գենդերային տարբերությունը[6]։
Կլման ուշագնացություն[խմբագրել | խմբագրել կոդը]
Ուշագնացությունը առաջանում է կլման ժամանակ։ Մենիսթին և ուրիշները նշում են. «Կլման ուշագնացությունը բնութագրվում է կլման ընթացքում գիտակցության կորստով. այն պայմանավորված է ոչ միայն պինդ սննդի ընդունմամբ, այլ նաև գազավորված և սառը ըմպելիքներով»"[7]։
Սրտային[խմբագրել | խմբագրել կոդը]
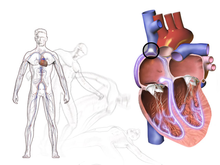
Սրտային առիթմիաներ[խմբագրել | խմբագրել կոդը]
Սրտային ուշագնացության հիմնական պատճառը սրտային առիթմիան է (սրտի ոչ նորմալ ռիթմ), որի դեպքում սրտի զարկերը և դանդաղ են, արագ, կամ անկանոն,որի հետևանքով խանգարվում է արյան մատակարարումը դեպի ուղեղ։ Որոշ առիթմիաներ կարող են կյանքի համար վտանգ հանդիսանալ։
Առիթմիաների երկու հիմնական խմբերն են հազվասրտությունը և հաճախասրտությունը։ Հազվասրտությունը կարող է հանգեցնել սրտի պաշարման։ Հաճախասրտությունը ներառում է վերփորոքային հաճախասրտություն (ՎՓՀ) և փորոքային հաճախասրտություն (ՓՀ)։ ՎՓՀ–ն չի առաջացնում ուշագնացություն, բացառությամբ Վոլֆ–Պարկինսոն–Ուայթ համախտանիշի։ Փորոքային հաճախասրտությունը ծագում է փորոքներում։ ՓՀ–ն առաջացնում է սինկոպե և կարող է հանգեցնել հանկարծամահության։ Փորոքային հաճախասրտությունը, որը նկարագրվում է սրտի զարկերի հաճախացմամբ րոպեում ավելի քան 100 զարկ և առնվազն 3 անկանոն զարկերով, որոնք առաջանում են արտահերթ կծկումների հետևանքով՝ կարող է հանգեցնել փորոքների ֆիբրիլյացիայի։ Վերջինս ունի մահացության բարձր ռիսկ, երբ չի արվում սիրտ–թոքային վերակենդանացում և դեֆիբրիլյացիա։
Սովորաբար հաճախասրտությունից առաջացած ուշագնացությունների պատճառը տախիկարդիկ դրվագից հետո դիտվող կոմպենսատոր դադարն է։ Այս վիճակը, որը հայտնի է որպես հաճախասրտություն-հազվասրտություն համախտանիշ սովորաբար առաջանում է նախասիրտ-փորոքային հանգույցի դիսֆունկցիայի կամ նախասիրտ-փորոքային պաշարման հետևանքով[8]։
Սրտի օբստրուկտիվ հիվանդություն[խմբագրել | խմբագրել կոդը]
Աորտալ սթենոզն ու միտրալ (երկփեղկ փական) սթենոզը հիմնական օրինակներն են։ Աորտալ սթենոզը լինում է կրկնվող ուշագնացության ժամանակ։ Թոքային էմբոլիայի հետևանքով կարող է առաջանալ արյունատար անոթների խցանում։ Դրա հետևանքով առաջացած ուշագնացությունը կազմում է շտապ օգնության բաժանմունք ընդունվածների մինչև 1 %-ը[9]։ Հազվադեպ սրտի ուռուցքը, օրինակ՝ նախասրտային միքսոման, նույնպես կարող է առաջացնել ուշագնացություն։
Սիրտ-թոքային հիվանդություն[խմբագրել | խմբագրել կոդը]
Այս հիվանդությունները անսպասելիորեն կարող են առաջացնել ուշագնացություն։ Այս խումբը հիմնականում պատճառ է սրտամկանի սուր ինֆարկտի կամ իշեմիկ դրվագի հետ զուգակցված ուշագնացության։ Այս դեպքում ուշագնացությունը հիմնականում առաջանում է նյարդային համակարգի ոչ նորմալ պատասխանից։ Ընդհանուր առմամբ, կարևոր է բացահայտել սրտի և արյունատար անոթների կառուցվածքային խանգարումներից առաջացող ուշաթափությունը, քանզի դրանք հանդիսանում են հանկարծամահության պոտենցիալ պայման։ Ի տարբերություն ուշագնացություն առաջացնող մյուս նախապայմանների (հեմոդինամիկ կամ նյարդային ռեֆլեկտոր մեխանիզմ, կամ երկուսն էլ) կարևոր են հիպերտրոֆիկ կարդիոմիոպաթիան, աորտայի սուր շերտազատումը, պերիկարդի տամպոնադան, թոքային էմբոլիան, աորտալ սթենոզը և թոքային հիպերտենզիան։
Այլ սրտային պատճառներ[խմբագրել | խմբագրել կոդը]
Ախտահարված ծոցի համախտանիշ, ծոցային հանգույցի ֆունկցիայի խանգարում, որն առաջացնում է հազվասրտություն և հաճախասրտություն։ Հաճախ լինում են դադարներ սրտի զարկերի միջև։
Ադամ-Սթոքի համախտանիշ, սրտային ուշագնացություն է, որը տեղի է ունենում սրտի լրիվ կամ մասնակի պաշարման հետևանքով։ Ախտանշանները պարունակում են խորը և հաճախացած շնչառություն, թույլ և դանդաղ անոթազարկ և շնչառական դադարներ՝ 60 վայրկյան տևողությամբ։
Ենթաանրակային զարկերակի կողոպտման համախտանիշ, առաջանում է ողնաշարային զարկերակի կամ ներքին կրծքային զարկերակի արյան հետհոսքի հետևանքով՝ առաջացած մոտակա սթենոզի (նեղացում) և/կամ ենթաանրակային զարկերակի խցանման պատճառով։
Աորտայի շերտազատում և կարդիոմիոպաթիա, նույնպես կարող են առաջացնել ուշագնացություն[10]։
Տարբեր դեղամիջոցներ, օրինակ՝ բետտա-բլոկերներ, առաջացնում են բրադիկարդիա և կարող են հանգեցնել ուշագնացության[8]։
Արյան ճնշում[խմբագրել | խմբագրել կոդը]
Օրթոստատիկ (դիրքային) հիպոտենզիվ (թերճնշումային) ուշագնացությունը նույնպես հաճախակի հանդիպող ձև է, երբեմն նույնիսկ հանդիպում է ավելի հաճախ, քան վազովագալ ձևը։ Օրթոստատիկ ուշագնացությունը ավելի հաճախ զուգակցվում է պառկած կամ նստած դիրքից արագորեն կանգնելու կամ շատ տաք սենյակում գտնվելու պարագայում։ Այս ամենի վառ օրինակ է բժշկական ուսանողների հաճախակի ուշաթափությունը վիրասրահում՝ վիրահատության հետևելիս[11]։
Ուղղահայաց դիրք ընդունելու ժամանակ ճնշման անկման պատճառով առողջ անձանց մոտ նույնպես կարող են դիտվել ուշագնացության ախտանշանները՝ գլխապտույտ, «աչքերի առաջ սևանալ»։ Եթե արյան ճնշումը չի կարգավորվում կանգնելու ընթացքում՝ առաջանում է ուշագնացություն։ Համենայնդեպս, «անցողիկ դիրքային հիպոտենզիան» բնորոշ նշան չէ ինչ-որ կարևոր հիվանդությունների համար։
Ավելի խոցելի խումբ են հանդիսանում ծերունական տարիքի անձինք։ Հիմնական պատճառներից են տաք միջավայրում գտնվելու հետևանքով ջրազրկվելը կամ ջրի ոչ պատշաճ քանակ ընդունելը։ Օրթոստատիկ թերճնշման առավել բարդ ձևերը հաճախ առաջանում են դեղամիջոցներից, ինչպիսիք են միզամուղները, β-ադրեներգիկ պաշարիչները, այլ հակաճնշումային դեղեր(ներառյալ անոթալայնիչները) և նիտրոգլիցերինը։ Քիչ քանակությամբ դեպքերում էլ օրթոստատիկ ուշագնացության պատճառ են համակարգային կամ նյարդաբանական հիվանդություններից առաջացած ինքնավար նյարդային համակարգի կառուցվածքային խանգարումները (օրինակ՝ Պարկինսոնի հիվանդություն)։
Այլ պատճառներ[խմբագրել | խմբագրել կոդը]
Ուշագնացության հանգեցնող գործոններից են նաև երկարատև սոված մնալը, սննդի և հեղուկի քիչ քանակները, արյան թերճնշումը, բարձր ձգողականության ուժը, հուզական դիսթրեսը, անբավարար քունը։
Ըստ էվոլյուցիոն հոգեբանության մի տեսության՝ արյան տեսքից վախը հնարավոր է զարգացել է որպես «մահացած խաղալու» ձև, որը մեծացրել է գոյատևելու հնարավորությունը հարձակվողներից և հնարավոր է դանդաղեցրել է արյան կորուստը սովորական միջավայրում[12]։ «Արյունոտ վնասվածքից վախ» ունեն մարդկության 15%-ը[13]։
Ուշագնացություն կարող է տեղի ունենալ հազի ուժեղ նոպաներից հետո, օրինակ՝ կապույտ հազի դեպքում[14]։
Ախտորոշում[խմբագրել | խմբագրել կոդը]
Հեմոգլոբինի քանակությունը կարող է վկայել սակավարյունության կամ արյան կորստի մասին։ Այնուամենայնիվ, վերջինս մարդկանց մոտավորապես 5%-ի մոտ եղավ օգտակար ուշագնացության պատճառը ախտորոշելու համար[15]։
էլեկտրասրտագրությունը (ԷՍԳ) ցույց է տալիս սրտի էլեկրտրական ակտիվությունը։ Ենթադրվում է, որ մարդկանց 20-50%-ը ունի ոչ նորմալ ԷՍԳ։ Սակայն, քանի որ ԷՍԳ-ն կարող է ցույց տալ խանգարումներ, ինչպիսիք են նախասրտերի շողացումը, սրտի պաշարումը, նոր կամ հին սրտային նոպան, ուշագնացության հիմնական պատճառի ախտորոշման համար կարող է բնորոշ չլինել[16]։
Երբեմն կարող է կիրառվել Հոլտեր-մոնիթորինգ։ Այն ԷՍԳ-ի շարժական սարք է, որը կարող է գրանցել սրտի ռիթմերը ամենօրյա ակտիվության պայմաններում՝ երկարատև ժամանակահատվածում։ Հոլտեր-մոնիթորինգը կարող է գրանցել սրտի ակտիվությունը ուշագնացության դրվագի ընթացքում։
Թեք սեղանի թեստը հնարավորություն է տալիս տարբերակել օրթոստատիկ ուշագնացությունը երկրորդային ինքնավար դիսֆունկցիայից (նյարդածին)։
Երկուսից ավել ուշագնացության դրվագ ունեցած և պարբերական հետազոտությունների արդյունքում չախտորոշված մարդիկ կարող են օգտագործել սրտային մոնիթոր։ Այն տևում է 28-36 ամիս։ Այն լինելով մաստակի տուփից էլ փոքր՝ տեղադրվում է կրծքավանդակի վերին հատվածի մաշկի տակ։ Միջամտությունը սովորաբար տևում է 15-20 րոպե։ Տեղադրվելուց հետո սարքը հնարավորություն է տալիս անընդհատ հետևել սրտի ռիթմին և հաճախականությանը։ Ուշագնացությունից «արթնանալուց» հետո հիվանդը ձեռքը դնում է ակտիվատոր սարքի վրա և սեղմում կոճակը։ Այդ տեղեկությունը պահպանվում է և վերծանվում է բժշկի կողմից։
Գործիքային հետազոտություն[խմբագրել | խմբագրել կոդը]
Չբարդացած ուշագնացության դեպքում (առանց նոպաների և նորմալ նյարդաբանական քննությամբ) համակարգչային շերտագրությունը (ՀՇ) կամ մագնիսա-ռեզոնանսային շերտագրությունը (ՄՌՇ) հիմնականում ինֆորմատիվ չեն[17][18]։ Որպես ուշագնացության պատճառ քնային զարկերակի հիվանդությունների հայտնաբերման համար քնային զարկերակի գերձայնային հետազոտությունը նույնպես ցուցված չէ[19]։ Այնուամենայնիվ, հավանականությունը քիչ է, որ քնային զարկերակի խնդիրները կարող են հանգեցնել ուշագնացության[20]։ էլեկտրաուղեղագրություն (ԷՈՒԳ) հիմնականում խորհուրդ չի տրվում[20]։
Ուշագնացության Սան-Ֆրանցիսկոյի կանոն[խմբագրել | խմբագրել կոդը]
Ուշագնացության Սան-Ֆրանցիսկոյի կանոնը մշակվել է, ուշագնացության բարձր ռիսկային խմբում գտնվող անձանց մեկուսացնելու համար։ Բարձր ռիսկային են այն անձինք, ովքեր ունեն կանգային սրտային անբավարարություն, հեմատոկրիտը փոքր է 30%-ից, ԷՍԳ-ն նորմալ չէ, շնչարգելություն, արյան սիստոլիկ ճնշումը փոքր է 90մմ ս․ս․[21]։ Ուշագնացության Սան-Ֆրանցիսկոյի կանոնը այնուամենայնիվ չի հաստատվել հետագա հետազոտությունների ժամանակ[22]։
Վարում[խմբագրել | խմբագրել կոդը]
Վազովագալ և օրթոստատիկ (թերճնշումային) ուշագնացությունների ժամանակ արագ օգնությունը ցուցված է գլխուղեղի արյան մատակարարումը բարելավելուն․ հիվանդին պառկեցնում են գետնին, ոտերին տալիս բարձր դիրք, կամ առաջ թեքված դիրք՝ գլուխը ծնկների արանքում՝ 10-15 րոպե տևողությամբ, և նախընտրելի է հով ու հանգիստ միջավայրում։ Քրոնիկ բնույթի ուշագնացություն ունեցող անձանց բուժումը պետք է ներառի գրգռիչների վերացումը և ուշաթափությունը կանխելու տեխնիկայի ուսուցումը։ Ախտանիշների ի հայտ գալը, ինչպիսիք են՝ գլխապտույտ, սրտխառնոց, սառը կամ խոնավ մաշկ, ձեռքերը բռունցք անելը, ձգելը, ոտքերի խաչելը կամ ազդրերն իրար միացնելը, կարող են վկայել ուշագնացության մասին։ Ախտանիշների անհետանալուց հետո խորհուրդ է տրվում քնել։ Առանց հրահրող գործոնների ուշագնացությունը կարող է վկայել սրտային հիվանդության մասին։ Սրտային հիվանդությամբ պայմանավորված ուշագնացության բուժումն ավելի բարդ է, քան վազովագալ ուշագնացության և կարող է ներառել փեյսմեյկեր և իմպլանտացվող կարդիովերտեր-դեֆիբրիլյատոր՝ կախված բուն պատճառից։
Հասարակություն և մշակույթ[խմբագրել | խմբագրել կոդը]
Կանանց ուշագնացությունը սովորական երևույթ կամ ստերեոտիպ էր Վիկտորյայի ժամանակաշրջանի Անգլիայում և ինչպես նաև ժամանակակից պատկերացումներում։
Ուշագնացությունը կապված է մշակույթի հետ հատկապես Հարավային Ամերիկայում և Կարիբյան կղզիներում։
Որոշ մարդիկ պատահաբար կամ հաճախակի խաղում են «ուշագնացության խաղ» (ԱՄՆ-ում հայտնի «հազից խեղդվելու խաղ»), որը ներառում է ուշագնացության մտածված հրահրում՝ գլխի արյան շրջանառության սահմանափակում, որը կարող է հանգեցնել ուղեղի սուր կամ կումուլյատիվ վնասման կամ անգամ մահվան[23]։
Ծագումնաբանություն[խմբագրել | խմբագրել կոդը]
Բառը առաջացել է հին լատիներենից՝ syncope, հին հունարենից՝ συγκοπή (sunkopē) «ընկնել», «ուժի կորուստ» (σύν՝ միասին,ամբողջությամբ և κόπτειν՝ ընկնել)։
Ծանոթագրություններ[խմբագրել | խմբագրել կոդը]
- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 1,11 1,12 1,13 1,14 1,15 1,16 1,17 1,18 1,19 1,20 1,21 1,22 1,23 1,24 Peeters, SY; Hoek, AE; Mollink, SM; Huff, JS (2014 թ․ ապրիլ). «Syncope: risk stratification and clinical decision making». Emergency medicine practice. 16 (4): 1–22, quiz 22-3. PMID 25105200.
- ↑ 2,0 2,1 2,2 Kenny, RA; Bhangu, J; King-Kallimanis, BL (2013). «Epidemiology of syncope/collapse in younger and older Western patient populations». Progress in cardiovascular diseases. 55 (4): 357–63. doi:10.1016/j.pcad.2012.11.006. PMID 23472771.
- ↑ Ruwald, MH (2013 թ․ օգոստոս). «Epidemiological studies on syncope--a register based approach». Danish Medical Journal. 60 (8): B4702. PMID 24063058.
- ↑ Kaufmann, H; Bhattacharya, K (2002 թ․ մայիս). «Diagnosis and treatment of neurally mediated syncope». The neurologist. 8 (3): 175–85. doi:10.1097/00127893-200205000-00004. PMID 12803689.
- ↑ Gaynor D, Egan J (2011). «Vasovagal syncope (the common faint): what clinicians need to know». The Irish Psychologist. 37 (7): 176–9. hdl:10147/135366.
- ↑ Bracha HS (2006 թ․ հուլիս). «Human brain evolution and the 'Neuroevolutionary Time-depth Principle:' Implications for the Reclassification of fear-circuitry-related traits in DSM-V and for studying resilience to warzone-related posttraumatic stress disorder». Prog. Neuropsychopharmacol. Biol. Psychiatry. 30 (5): 827–53. doi:10.1016/j.pnpbp.2006.01.008. PMID 16563589.
- ↑ Manisty C, Hughes-Roberts Y, Kaddoura S (2009 թ․ հուլիս). «Cardiac manifestations and sequelae of gastrointestinal disorders». Br J Cardiol. 16 (4): 175–80. Արխիվացված օրիգինալից 2013 թ․ հունիսի 11-ին. Վերցված է 2013 թ․ մայիսի 11-ին.
- ↑ 8,0 8,1 Freeman, Roy (2011). «Chapter 20: Syncope». In Longo, Dan L.; Kasper, Dennis L.; Jameson, J. Larry; Fauci, Anthony S.; Hauser, Stephen L.; Loscalzo, Joseph (eds.). Harrison's Principles of Internal Medicine (Textbook) (18th ed.). New York, NY: The McGraw-Hill Companies. էջեր 171–177. ISBN 978-0-07-174889-6.
- ↑ Oqab, Zardasht; Ganshorn, Heather; Sheldon, Robert (2017 թ․ սեպտեմբեր). «Prevalence of pulmonary embolism in patients presenting with syncope. A systematic review and meta-analysis». The American Journal of Emergency Medicine. doi:10.1016/j.ajem.2017.09.015.
- ↑ Nallamothu BK, Mehta RH, Saint S, և այլք: (2002 թ․ հոկտեմբեր). «Syncope in acute aortic dissection: diagnostic, prognostic, and clinical implications». Am. J. Med. 113 (6): 468–71. doi:10.1016/S0002-9343(02)01254-8. PMID 12427495.
- ↑ Jamjoom AA, Nikkar-Esfahani A, Fitzgerald JE (2009). «Operating theatre related syncope in medical students: a cross sectional study». BMC Med Educ. 9: 14. doi:10.1186/1472-6920-9-14. PMC 2657145. PMID 19284564.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ «Archived copy». Արխիվացված օրիգինալից 2017 թ․ սեպտեմբերի 6-ին. Վերցված է 2015 թ․ օգոստոսի 15-ին.
{{cite web}}: CS1 սպաս․ արխիվը պատճենվել է որպես վերնագիր (link) - ↑ «Swoon at the Sight of Blood? Why the sight of blood might make you faint -- and what you can do about it». Արխիվացված օրիգինալից 2015 թ․ սեպտեմբերի 6-ին. Վերցված է 2015 թ․ օգոստոսի 15-ին.
- ↑ Dicpinigaitis PV, Lim L, Farmakidis C (2014 թ․ փետրվար). «Cough syncope». Respiratory Medicine. 108 (2): 244–51. doi:10.1016/j.rmed.2013.10.020. PMID 24238768.
- ↑ Grubb (2001) p.83
- ↑ Grubb (2001) pp.83-84
- ↑ Moya A, Sutton R, Ammirati F, և այլք: (2009 թ․ նոյեմբեր). «Guidelines for the diagnosis and management of syncope (version 2009)». Eur. Heart J. 30 (21): 2631–71. doi:10.1093/eurheartj/ehp298. PMC 3295536. PMID 19713422.
- ↑ Shen, Win-Kuang; Sheldon, Robert S.; Benditt, David G.; Cohen, Mitchell I.; Forman, Daniel E.; Goldberger, Zachary D.; Grubb, Blair P.; Hamdan, Mohamed H.; Krahn, Andrew D.; Link, Mark S.; Olshansky, Brian; Raj, Satish R.; Sandhu, Roopinder Kaur; Sorajja, Dan; Sun, Benjamin C.; Yancy, Clyde W. (2017 թ․ մարտ). «2017 ACC/AHA/HRS Guideline for the Evaluation and Management of Patients With Syncope». Journal of the American College of Cardiology. doi:10.1016/j.jacc.2017.03.003.
- ↑ American Academy of Neurology (2013 թ․ փետրվար), «Five Things Physicians and Patients Should Question», Choosing Wisely: an initiative of the ABIM Foundation, American Academy of Neurology, Արխիվացված է օրիգինալից 2013 թ․ սեպտեմբերի 1-ին, Վերցված է 2013 թ․ օգոստոսի 1-ին, which cites:
- Strickberger, S. A.; Benson, D. W.; Biaggioni, I.; Callans, D. J.; Cohen, M. I.; Ellenbogen, K. A.; Epstein, A. E.; Friedman, P.; Goldberger, J.; Heidenreich, P. A.; Klein, G. J.; Knight, B. P.; Morillo, C. A.; Myerburg, R. J.; Sila, C. A.; American Heart Association Councils On Clinical Cardiology (2006). «AHA/ACCF Scientific Statement on the Evaluation of Syncope: From the American Heart Association Councils on Clinical Cardiology, Cardiovascular Nursing, Cardiovascular Disease in the Young, and Stroke, and the Quality of Care and Outcomes Research Interdisciplinary Working Group; and the American College of Cardiology Foundation: In Collaboration with the Heart Rhythm Society: Endorsed by the American Autonomic Society». Circulation. 113 (2): 316–327. doi:10.1161/CIRCULATIONAHA.105.170274. PMID 16418451.
- Moya, A.; European Society of Cardiology (ESC); Sutton, R.; European Heart Rhythm Association (EHRA); Ammirati, F.; and Heart Rhythm Society (HRS); Blanc, J.-J.; Endorsed by the following societies; Brignole, M.; European Society of Emergency Medicine (EuSEM); Moya, J. B.; European Federation of Internal Medicine (EFIM); Sutton, J.-C.; European Union Geriatric Medicine Society (EUGMS); Ammirati, J.; Blanc, K.; European Neurological Society (ENS); Brignole, A.; European Federation of Autonomic Societies (EFAS); Dahm, M.; Deharo, M.; Gajek, T.; Gjesdal, R. R.; Krahn, F.; Massin, A.; Pepi, J. G.; Pezawas, E. P.; Ruiz Granell, W.; Sarasin, H.; Ungar, D. G.; և այլք: (2009). «Guidelines for the diagnosis and management of syncope (version 2009): The Task Force for the Diagnosis and Management of Syncope of the European Society of Cardiology (ESC)». European Heart Journal. 30 (21): 2631–2671. doi:10.1093/eurheartj/ehp298. PMC 3295536. PMID 19713422.
- NICE (2010 թ․ օգոստոս), Transient loss of consciousness in adults and young people (CG109), NICE, Արխիվացված օրիգինալից 2013 թ․ հոկտեմբերի 29-ին, Վերցված է 2013 թ․ հոկտեմբերի 24-ին
- ↑ 20,0 20,1 «American Epilepsy Society Choosing Wisely». www.choosingwisely.org. Արխիվացված է օրիգինալից 2018 թ․ օգոստոսի 31-ին. Վերցված է 2018 թ․ օգոստոսի 30-ին.
- ↑ Quinn J, McDermott D, Stiell I, Kohn M, Wells G (2006 թ․ մայիս). «Prospective validation of the San Francisco Syncope Rule to predict patients with serious outcomes». Ann Emerg Med. 47 (5): 448–54. doi:10.1016/j.annemergmed.2005.11.019. PMID 16631985. Արխիվացված է օրիգինալից 2013 թ․ փետրվարի 20-ին. Վերցված է 2018 թ․ դեկտեմբերի 14-ին.
{{cite journal}}: Unknown parameter|laysource=ignored (օգնություն) - ↑ Birnbaum A, Esses D, Bijur P, Wollowitz A, Gallagher EJ (2008 թ․ օգոստոս). «Failure to validate the San Francisco Syncope Rule in an independent emergency department population». Ann Emerg Med. 52 (2): 151–9. doi:10.1016/j.annemergmed.2007.12.007. PMID 18282636.
- ↑ «'Choking Game' Becoming Deadly Fad For Adolescents». WJZ-TV Baltimore. 2005 թ․ նոյեմբերի 4. Արխիվացված է օրիգինալից 2007 թ․ դեկտեմբերի 19-ին. Վերցված է 2008 թ․ փետրվարի 13-ին.
| Վիքիպահեստն ունի նյութեր, որոնք վերաբերում են «Ուշագնացություն» հոդվածին։ |
| ||||||||||
