Սպինա բիֆիդա
| Սպինա բիֆիդա | |
|---|---|
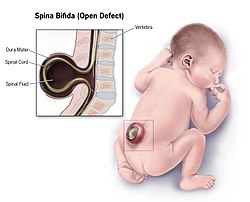 Սպինա բիֆիդա ունեցող երեխայի նկարագրում | |
| Տեսակ | հիվանդության կարգ |
| Պատճառ | Գենետիկ և շրջակա միջավայրի գործոններ |
| Հիվանդության ախտանշաններ | Մեջքի ստորին հատվածում մազոտ բիծ, փոսիկ, մուգ հետք, այտուցվածություն |
| Հետևանք | Քայլելու վատ կարողություն, միզապարկի կամ աղիքների վերահսկման հետ կապված խնդիրներ, հիդրոցեֆալիա, կապված ողնուղեղ, լատեքսից ալերգիա |
| Բժշկական մասնագիտություն | բժշկական գենետիկա և նյարդաբանություն[1] |
| ՀՄԴ-9 | 741 և 756.17 |
| ՀՄԴ-10 | Q05 և Q76.0 |
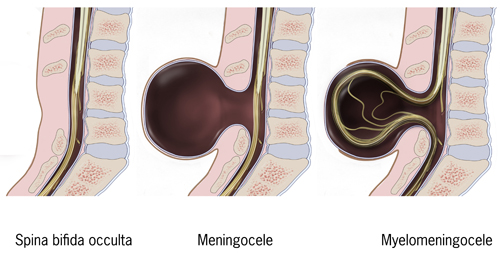
Սպինա բիֆիդա (լատ․՝ split spine ՍԲ[2]) բնածին արատ է, որի դեպքում հղիության վաղ զարգացման ընթացքում տեղի է ունենում ողնաշարի և ողնուղեղի շուրջ թաղանթների թերի փակում[3]։ Կան երեք հիմնական տեսակներ` սպինա բիֆիդա օկուլտա, մենինգոցելե և միելոմենինգոցելե[3]։ Մենինգոցելեն և միելոմենինգոցելեն կարող են դասակարգվել նաև որպես սպինա բիֆիդա ցիստիկա[4]։ Ըստ տեղակայման հաճախակի հանդիպում է ողնաշարի գոտկային շրջանում, հազվադեպ կրծքային կամ պարանոցային[5]։
Օկուլտա տեսակը կարող է չունենալ կամ ունենալ թեթև արտահայտված նշաններ, օրինակ՝ մազափունջ, փոսիկ, մուգ բիծ կամ այտուց ախտահարված շրջանում[3]։ Մենինգոցելեն հաճախ առաջացնում է մեղմ արտահայտված խնդիրներ, ողնաշարի ախտահարված հատվածի անցքից ողնուղեղային հեղուկը պարկով է անցնում։ Մենինգոցելեն հաճախ հայտնի է որպես բաց սպինա բիֆիդա, սա ամենածանր տեսակն է[6]։ Այս տեսակի հետ կապած խնդիրները ներառում են՝ սահմանափակ քայլելու կարողություններ, դեֆեկացիայի և միզարձակության հետ կապված խնդիրներ, հիդրոցեֆալիա։ Ուսուցման հետ կապված խնդիրները համեմատաբար հազվադեպ են հանդիպում[6]։
Ենթադրվում է, որ սպինա բիֆիդայի առաջացումը պայմանավորված է գենետիկական և շրջակա միջավայրի գործոնների համակցությամբ[7]։ Նման խնդիրով մեկ երեխա ունենալուց հետո, կամ եթե ծնողներից մեկն ունի այդ խնդիրը, 4% հավանականություն կա, որ հաջորդ երեխան նույնպես կունենա[8]։ Հղիությունից առաջ և հղիության ընթացքում սննդակարգում բավարար քանակությամբ ֆոլաթթվի (վիտամին B9) բացակայությունը նույնպես նշանակալի դեր է խաղում[7]։ Ռիսկի այլ գործոններից են որոշ հակացնցումային դեղամիջոցներ, գիրություն և վատ վերահսկվող շաքարախտ[8]։ Կարող է ախտորոշվել երեխայի ծնվելուց առաջ կամ հետո։ Ծնվելուց առաջ, եթե արյան հետազոտության կամ ամնիոցենտեզի արդյունքում հայտնաբերում են ալֆա-ֆետոպրոտեինի բարձր մակարդակ, ապա սպինա բիֆիդայի ավելի բարձր ռիսկ կա։ Ուլտրաձայնային հետազոտությունը ևս կարող է բացահայտել խնդիրը։ Սպինա բիֆիդան դասակարգվում է որպես նյարդային խողովակի արատի տեսակ, բայց տարբերվում է մնացած տեսակներից, ինչպիսիք են անէնցեֆալիան և էնցեֆալոցելեն[9]։
Սպինա բիֆիդայի դեպքերի մեծ մասը կարելի է կանխել, եթե մայրը բավականաչափ ֆոլաթթու է ընդունում հղիությունից առաջ և հղիության ընթացքում[7]։ Ֆոլաթթվի ավելացումը ալյուրին արդյունավետ է կանանց մեծամասնության համար[10]։ Բաց սպինա բիֆիդան կարող է վիրահատական կերպով փակվել ծննդաբերությունից առաջ կամ հետո[11]։ Հիդրոցեֆալիայի ժամանակ կարող է անհրաժեշտ լինել շունտավորում և կապված ողնուղեղի վիրահատական վերականգնում։ Կարող են օգտակար լինել այնպիսի սարքեր, որոնք օգնում են շարժմանը, ինչպիսիք են հենակները կամ անվասայլակները[11]։ Միզային կաթետերիզացիան ևս կարող է անհրաժեշտ լինել[11]։
Տարբեր տեսակների հանդիպման հաճախականությունը տարբեր երկրներում տարբեր է, 0․1-5։1․000 հարաբերությամբ[12]։ Միջինում, զարգացած երկրներում, ներառյալ Միացյալ Նահանգները, հանդիպման հաճախականությունը 0․4։1․000 է[8][13][14]։ Հնդկաստանում ՝ 1․9։1000[15]։ Եվրոպացիներն հիվանդացության ավելի բարձր ռիսկի ունեն աֆրիկացիների համեմատ[16]։
Տեսակ[խմբագրել | խմբագրել կոդը]
Սպինա բիֆիդա օկուլտա[խմբագրել | խմբագրել կոդը]
Օկուլտան լատիներենից նշանակում է "թաքնված": Սա ՍԲ-ի ամենաթեթև ձևն է[17]։ Այս տեսակի ժամանակ որոշ ողերի արտաքին մասը ամբողջությամբ փակված չէ[18]։ Ողնաշարի ճեղքերը այնքան փոքր են, որ ողնուղեղը դուրս չի գալիս։ Մաշկը ախտահարված տեղում կարող է նորմալ լինել, կամ մազածածկ լինել, մաշկի վրա կարող է նկատվել փոսիկ կամ մոնղոլական նշան[19]։ Ի տարբերություն նյարդային խողովակի արատների այլ տեսակների, ՍԲ օկուլտան կապված չէ ալֆա ֆետեպրոտեինի աճի հետ՝ ընդհանուր զննման գործիք, որն օգտագործվում է ներարգանդային նյարդային խողովակի արատները հայտնաբերելու համար։ Դա պայմանավորված է նրանով, որ, ի տարբերություն նյարդային խողովակի այլ արատների մեծ մասի, ողնուղեղի կարծրենին պահպանվում է։
Այս տեսակի ՍԲ ունեցող շատ մարդիկ նույնիսկ չգիտեն, որ ունեն այն, քանի որ հիվանդությունը շատ դեպքերում ասիմպտոմատիկ է[19]։ ռադիոգրաֆիկ հետազոտական ուսումնասիրությունների համակարգված վերանայումը չի հայտնաբերել կապ սպինա բիֆիդա օկուլտայի և մեջքի ցավի միջև[20]։ Վերջին ուսումնասիրությունները, որոնք ներառված չեն վերանայման մեջ, հաստատում են բացասական արդյունքները[21][22][23]։
Այնուամենայնիվ, այլ ուսումնասիրություններ ցույց են տվել, որ ՍԲ օկուլտան միշտ չէ, որ անվնաս է։ Մի ուսումնասիրություն ցույց է տվել, որ մեջքի ցավը ավելի սուր է այն հիվանդների շրջանում, ովքեր ունեն ՍԲ օկուլտա[24][25]։
Մենինգոցելե[խմբագրել | խմբագրել կոդը]
Հետին մենինգոցելեն կամ մենինգեալ կիստան սպինա բիֆիդայի քիչ տարածված ձևն է։ Այս տեսակի զարգացման մեկ արատը կարող է ողերի միջև ողնուղեղի պատյանների ճողվածքի պատճառ հանդիսանալ։ Քանի որ նյարդային համակարգը մնում է անվնաս, մենինգոցելե ունեցող անհատները դժվար թե ունենան երկարատև առողջական խնդիրներ, թեև արձանագրվել են կապված ողնուղեղի դեպքեր։ Մենինգոցելեի պատճառները ներառում են տերատոման և սրբանապոչուկային կամ նախասրբանային տարածության այլ ուռուցքներ, ինչպես նաև Կուրարինոյի համախտանիշը։
Մենինգոցելե կարող է ձևավորվել նաև գանգի հիմքում բացվածքների միջոցով։ Դրանք կարող են դասակարգվել ըստ իրենց տեղակայման, որպես օքսիպիտալ, ճակատ-մաղոսկրային կամ քթային։ Ներքթային մենինգոցելները կարող են լինել քթի խոռոչի վերին հատվածում և սխալմամբ ընկալվել որպես քթի պոլիպի։ Բուժումը վիրահատական է։ Էնցեֆալոմենինգոցելեն դասակարգվում է նույն կերպ և այն պարունակում է նաև ուղեղի հյուսվածքը։
Միելոմենինգոցելե[խմբագրել | խմբագրել կոդը]

Միելոմենինգոցելեն հայտնի է նաև որպես մենինգոմիելոցել, սպինա բիֆիդայի տեսակ է, որը հաճախ հանգեցնում է ամենածանր բարդությունների, ազդելով ուղեղի և նյարդերի վրա[26]։ Միելոմենինգոցելե ունեցող անհատների մոտ ողնաշարի չմիաձուլված հատվածը թույլ է տալիս ողնուղեղին դուրս գալ բացվածքով։ Միելոմենինգոցելեն առաջանում է սաղմնային զարգացման երրորդ շաբաթում՝ նյարդային խողովակի ծակոտիների փակման ժամանակ։ Մենինգիալ թաղանթները, որոնք ծածկում են ողնուղեղը, նույնպես դուրս են ցցվում բացվածքի միջով՝ ձևավորելով ողնաշարի տարրերը փակող պարկ, ինչպիսիք են ողնուղեղի պատյանները, ողնուղեղային հեղուկը և նյարդերը[27]։ Միելոմենինգոցելեն կարող է կապված լինել Առնոլդ-Կիարիի արատների հետ, որը պահանջում է վենտրիկուլոպերիտոնեալ շունտի տեղադրում[9]։
Միելոմենինգոցելեի ձևավորմանը նպաստող տոքսիններն և գործոններն են՝ կալցիումական անցուղիների արգելափակիչները, կարբամազեպինը, ցիտոխալազինները, հիպերթերմիան և վալպրոյաթթունը[12]։
Միելոցելե[խմբագրել | խմբագրել կոդը]
Միելոցելեով սպինա բիֆիդան միելոմենինգոցելեի ամենածանր ձևն է։ Այս տեսակի դեպքում ներգրավված հատվածը է հարթեցված է, որը թիթեղանման նյարդային հյուսվածքի զանգված է, առանց ծածկող թաղանթ։ Այս նյարդերի և հյուսվածքների մերկացումը երեխային ավելի հակված է դարձնում կյանքին սպառնացող վարակների հանդեպ, ինչպիսիք են մենինգիտը[28]։
-
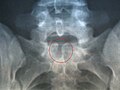
Սպինա բիֆիդա օկուլտայի ռենտգեն պատկեր S-1-ում
-
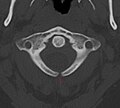
ԿՏ սկանաորում՝ չմիաձուլված կամար C1-ում
-
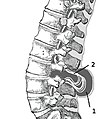
Միելոմենինգոցելե գոտկատեղում
Նշաններ և ախտանիշներ[խմբագրել | խմբագրել կոդը]
Ֆիզիկական խնդիրներ[խմբագրել | խմբագրել կոդը]
ՍԲ-ի ֆիզիկական նշանները կարող են ներառել`
- Ոտքեր թուլություն և կաթված[29],
- Օրթոպեդիկ անոմալիաներ (ծուռթաթություն, կոնքազդրային հոդախախտ, սկոլիոզ)[29],
- Միզապարկի և աղիքների վերահսկման հետ կապված խնդիրներ, ներառյալ անմիզապահությունը, միզուղիների վարակները և երիկամների անբավարար գործառույթը,
- Պառկելախոցեր և մաշկի գրգռվածություն[29],
- Աչքերի անոմալ շարժումներ[30]։
Սպինա բիֆիդա ունեցող երեխաների 68%-ը ալերգիա ունի լատեքսից[31], որը տատանվում է թեթևից մինչև կյանքին սպառնացող։ Հատկապես լուրջ մտահոգություն է բժշկական հաստատություններում լատեքսի ընդհանուր օգտագործումը։ Ալերգիայի զարգացումից խուսափելու ամենատարածված մոտեցումը լատեքս պարունակող արտադրանքի հետ շփումից խուսափելն է, ինչպիսիք են զննման ձեռնոցները, պահպանակները և կաթետերը, որոնց վրա չի նշում, որ դրանք լատեքս են պարունակում, ինչպես նաև ատամնաբույժների կողմից սովորաբար օգտագործվող որոշ ապրանքներ[18]։
Ողնուղեղի վնասվածքը կամ վիրահատության հետևանքով առաջացած սպիները կարող են հանգեցնել ողնուղեղի կապմանը։ Որոշ անհատների մոտ դա առաջացնում է ողնուղեղի զգալի ձգում և սթրես, որը կարող է հանգեցնել կաթվածի, սկոլիոզի, մեջքի ցավի և աղիների և/կամ միզապարկի աշխատանքի վատթարացման[32]։
Նյարդաբանական խնդիրներ[խմբագրել | խմբագրել կոդը]
Սպինա բիֆիդա ունեցող շատ անհատներ ունեն ուղեղիկի հետ կապված խնդիրներ, որը կոչվում է Առնոլդ Կիարի II մալֆորմացիա։ Տուժած անհատների մոտ ուղեղի հետևի հատվածը, գանգի հետևից տեղափոխվում է պարանոցի վերին հատված։ Միելոմենինգոցելե ունեցող մարդկանց մոտ 90%-ի մոտ հիդրոցեֆալիա է առաջանում այն պատճառով, որ տեղաշարժված ուղեղիկը խանգարում է ողնուղեղային հեղուկի բնականոն հոսքին՝ առաջացնելով հեղուկի ավելցուկ կուտակում[33]։ Փաստորեն, ուղեղիկը ավելի փոքր է սպինա բիֆիդա ունեցող անհատների մոտ, հատկապես նրանց մոտ, ում ախտահարված հատվածը բարձր է տեղակայված[30]։
Բրտամարմինը աննորմալ է զարգացած է ՍԲ միելոմենինգոցելե ունեցող մարդկանց 70-90%-ի մոտ։ Սա ազդում է ուղեղի ձախ և աջ կիսագնդերի միջև հաղորդակցությանը[34]։ Ավելին, սպիտակ նյութի ուղիները, որոնք կապում են ուղեղի հետևի շրջանները առջևի շրջանների հետ, կարող է խաթարված լինել։ Հայտնաբերվել է, որ սպիտակ նյութի ուղիները ճակատային բլթերի միջև ևս կարող է խաթարված լինել[30]։
Կարող են նաև լինել գլխուղեղի կեղևի կառուցվածքային շեղումներ։ Օրինակ, գլխուղեղի ճակատային շրջանի կեղևը հակված է ավելի հաստ լինել, քան սպասվում էր, մինչդեռ հետին և պարիետալ շրջաններինը ավելի բարակ են իսկ կեղևի նեյրոնները կարող են տեղաշարժված լինել[35]։
Մտավոր ունակություններ[խմբագրել | խմբագրել կոդը]
Մի շարք ուսումնասիրություններ ցույց են տվել, որ սպինա բիֆիդա ունեցող երեխաների մոտ մտավոր ունակությունների հետ կապված դժվարություններ կան[36][37], ավելի արտահայտված այն նկատվել է հիդրոցեֆալիայի կապացությամբ շունտավորում արված երեխաներ մոտ[38]։ Ի տարբերություն նորմալ զարգացող երեխաների, սպինա բիֆիդա ունեցող երեխաների մոտ մեծանալուն զուգնընթաց չեն բարելավվում մտավոր ունակությունը[37]։ Որոշ անհատների մոտ դժվարություն են առաջանում հատկապես պլանավորման, կազմակերպման, նախաձեռնման և աշխատանքային հիշողության հետ կապված։ Խնդիրների լուծումը, վերացականությունը և վիզուալ պատկերացումները նույնպես կարող են խաթարվել[39]։ Ավելին, սպինա բիֆիդա ունեցող երեխաները կարող են վատ ճանաչողական ունակություն ունենալ։ Չնայած մտավոր ունակությունները հաճախ վերագրվում են ուղեղի ճակատային բլթերին, սպինա բիֆիդա ունեցող անհատներն ունեն չվնասված ճակատային բլթեր, հետևաբար, ուղեղի այլ հատվածները կարող են ներգրավված լինել[38]։
Սպինա բիֆիդա ունեցող անհատները, հատկապես նրանք, ովքեր ունեն շունտավորված հիդրոցեֆալիա, հաճախ ունենում են ուշադրության խնդիրներ։ Սպինա բիֆիդա և շունտավորված հիդրոցեֆալիա ունեցող երեխաների մոտ ուշադրության դեֆիցիտի և հիպերակտիվության համախտանիշի զարգացման ավելի բարձր ռիսկ կա, քան այդ պայմանները չունեցող երեխաների մոտ (31% ընդդեմ 17%)[36]։ Նկատվել են ստեղծագործական ունակությունների և կենտրոնացված ուշադրության պակաս, չնայած դրան թեստերի անցկացման ժամանակ, ցածր մոտորիկ ակտիվությունը կարող էր նպաստած լինել[38][40]։ Ուշադրության պակասը կարող է ակնհայտ լինել շատ վաղ տարիքում, քանի որ սպինա բիֆիդա ունեցող երեխաները ետ են մնում իրենց հասակակիցներից դեմքերի ճանաչողության հարցում[41]։
Ակադեմիական հմտություններ[խմբագրել | խմբագրել կոդը]
Սպինա բիֆիդա ունեցող անհատները կարող են ակադեմիական դժվարություններ ունենալ, հատկապես մաթեմատիկա և հումանիտար առարկաներից։ Մեկ ուսումնասիրության ժամանակ սպինա բիֆիդա ունեցող երեխաների 60%-ի մոտ նկատվել է սովորելու հետ կապված դժվարություններ։ Համակցումը ուղեղի տարբեր անոմալիաների, որոնք ուղղակիորեն կապված են տարբեր ակադեմիական հմտությունների հետ, ամենայն հավանականությամբ, ազդում է ուշադրության վերահսկման և մտավոր ունակություններ վրա[35]։ Սպինա բիֆիդա ունեցող երեխաները կարող են լավ հանդես գալ տարրական դպրոցում, բայց սկսում են դժվարանալ ավելի բարձր տարիքում, քանի որ ակադեմիական հմտությունների պահանջները մեծանում են։
Սպինա բիֆիդա ունեցող երեխաներն ավելի հավանական է, որ դիսկալկուլյոզ լինեն, քան իրենց հասակակիցները, ովքեր չունեն այդ հիվանդությունը[42]։ Մաթեմատիկական դժվարությունները կարող են ուղղակիորեն կապված լինել պարիետալ բլթերի ախտահարման և անուղղակիորեն կապված լինել ուղեղիկի և միջին ուղեղի դեֆորմացիաների հետ[43]։ Վաղ կանխարգելիչ միջամտությունը մաթեմատիկական դժվարությունները և մտավոր ունակությունները զարգացնելու համար շատ կարևոր են[44]։
Ի տարբերություն մաթեմատիկական հմտությունների, սպինա բիֆիդա ունեցող անհատները ավելի լավ ընթերցման հմտություններ ունեն, սակայն տեքստի ըմբռնումը կարող է դժվարացած լինել[43][45][46]։ Սպինա բիֆիդա ունեցող անհատները կարող են դժվարություններ ունենալ գրելու ժամանակ՝ նուրբ շարժումների թերի կատարման և աշխատանքային հիշողության դեֆիցիտի պատճառով[45]։
Պատճառ[խմբագրել | խմբագրել կոդը]
Ենթադրվում է, որ ՍԲ-ն առաջանում է գենետիկական և շրջակա միջավայրի գործոնների համակցությամբ[7]։ Նման խնդիրով մեկ երեխա ունենալուց հետո, կամ եթե ծնողներից մեկն ունի այդ խնդիրը, 4% հավանականություն կա, որ հաջորդ երեխան նույնպես կունենա[8]։ Հղիության ընթացքում ֆոլաթթվի անբավարարությունը նույնպես ռիսկի գործոն է[7]։ Այլ ռիսկի գործոններ են հանդիսանում՝ ալկոհոկը, որոշ հակացնցումային դեղամիջոցներ և վատ վերահսկվող շաքարախտը[8][47]։
Պաթոֆիզիոլոգիա[խմբագրել | խմբագրել կոդը]
ՍԲ-ն առաջանում է, երբ նյարդային խողովակի որոշ տեղային հատվածներ չեն միաձուլվում կամ ողնաշարային ռեֆլեկտոր աղեղի ձևավորումը ձախողվում է։ Նյարդային աղեղի ձևավորումը տեղի է ունենում սաղմի զարգացման առաջին ամսում (հաճախ մինչև մայրը իմանա, որ հղի է)[48]։
Նորմալ պայմաններում նյարդային խողովակի փակումը տեղի է ունենում բեղմնավորումից հետո 23-րդ և 27-րդ օրը[49]։ Այնուամենայնիվ, եթե ինչ-որ բան խանգարում է, և խողովակը պատշաճ կերպով չի փակվում, առաջանում է նյարդային խողովակի արատ։
Սպինա բիֆիդա ունեցող մկների լայնածավալ հետազոտությունները ցույց են տալիս, որ այդ վիճակի զարգացման համար գենետիկ հիմք կա։ Մարդու ՍԲ-ն, ինչպես մարդկային այլ հիվանդությունները, ինչպիսիք են քաղցկեղը, հիպերտոնիան և աթերոսկլերոզը, հավանաբար առաջանում են բազմաթիվ գեների և շրջակա միջավայրի գործոնների փոխազդեցությունից։
Հետազոտությունները ցույց են տվել, որ ֆոլաթթվի պակասը նպաստող գործոն է նյարդային խողովակի արատների պաթոգենեզում, ներառյալ ՍԲ-ն։ Մոր սննդակարգը ֆոլաթթվով լրացնելը կարող է նվազեցնել նյարդային խողովակի արատների հանդիպման հաճախականությունը մոտ 70%-ով և կարող է նաև նվազեցնել այդ արատների սրությունը, երբ դրանք առաջանան[50][51][52]։ Անհայտ է, թե ինչպես և ինչու է ֆոլաթթուն այսպիսի ազդեցությունն ունենում։
Կանխարգելում[խմբագրել | խմբագրել կոդը]
Սպինա բիֆիդան ամբողջությամբ կանխելու որևէ միջոց չկա, սակայն հայտնի է, որ օրական 400 մկգ ֆոլաթթվի օգտագործումը կարող է նվազեցնել զարգացման ռիսկը[53][54][55]։
Հարստացված հացահատիկային արտադրանքի հարստացումը ֆոլաթթվով պարտադիր է Միացյալ Նահանգներում 1998 թվականից։ Սա կանխում է ԱՄՆ-ում տարեկան 600-700 սպինա բիֆիդայի դեպքերը և խնայում է 400-600 միլիոն դոլար առողջապահական ոլորտի ծախսերում[56]։ ԱՄՆ-ի սննդի և դեղերի վարչությունը, Կանադայի Հանրային Առողջապահության Գործակալությունը և Մեծ Բրիտանիայի առողջապահության և սոցիալական խնամքի դեպարտամենտը՝ վերարտադրողական տարիքի կանանց և հղիանալ պլանավորող կանանց համար ֆոլաթթվի առաջարկած քանակությունը կազմում է առնվազն 0,4 մգ/օր ֆոլաթթու։ Օգտագործվում է բեղմնավորումից առնվազն երեք ամիս առաջ և շարունակվում հղիության առաջին 12 շաբաթների ընթացքում[57]։ Կանայք, ովքեր արդեն ունեցել են սպինա բիֆիդայով կամ նյարդային խողովակի այլ տիպի արատով երեխա, կամ հակացնցումային դեղամիջոցներ են ընդունում, պետք է ընդունեն օրական 4-5 մգ-ից ավելի բարձր չափաբաժին[57]։
Հայտնի է որ ՍԲ ունեցող որոշ ընտանիքներում կա VANGL1 գենի որոշ մուտացիաներ[58]։
Սքրինինգ[խմբագրել | խմբագրել կոդը]
Բաց սպինա բիֆիդան սովորաբար կարող է հայտնաբերվել հղիության ընթացքում պտղի ուլտրաձայնային հետազոտության ժամանակ։ Մայրական այրան շիճուկի ալֆա-ֆետոպրոտեինի մակարդակի բարձրացման դեպքում պետք է կատարել երկու թեստ՝ պտղի ողնաշարի ուլտրաձայնային հետազոտություն և մոր ամնիոտիկ հեղուկի ամնիոցենտեզ (ալֆա-ֆետոպրոտեինի և ացետիլխոլինէսթերազայի առկայությունը ստուգելու համար)։ Այս թեստերն այժմ պարտադիր են որոշ նահանգներում (ներառյալ Կալիֆորնիան), և դրանք չիրականացնելը կարող է իրավական հետևանքներ ունենալ։ Կա դեպք, որ երեխան ով ծնվել է սպինա բիֆիդայով, արժանացել է 2 միլիոն դոլարի վճարման այն բանից հետո, երբ դատարանը գտել է, որ իր մոր մանկաբարձ-գինեկոլոգը անփույթ է եղել այս թեստերը չկատարելով[59]։ ՍԲ-ն կարող է համակցված լինել այլ արատների հետ, ինչպես դիսմորֆիկ սինդրոմների դեպքում, որոնք հաճախ հանգեցնում են ինքնաբուխ վիժման։ Այնուամենայնիվ, դեպքերի մեծ մասում ՍԲ-ն մեկուսացված արատ է։
Հղիության ընթացքում կարող են առաջարկվել գենետիկական խորհրդատվություն և հետագա գենետիկական հետազոտություններ, ինչպիսիք են ամնիոցենտեզը, քանի որ նյարդային խողովակի որոշ արատներ կապված են գենետիկական խանգարումների հետ, ինչպիսին է տրիսոմիան18-ը:
-
Հղիության 21-րդ շաբաթում պտղի ողնաշարի եռաչափ ուլտրաձայնային պատկեր
-
Հղիության 21-րդ շաբաթում պտղի ողնաշարի ուլտրաձայնային հետազոտություն։ Երկայնական սկանավորման ժամանակ նկատվում է գոտկային միելոմենինգոցելե։
-
Պտղի գլխի անատոմիական սկանավորում հղիության 20-րդ շաբաթում, ով ախտահարված է ՍԲ-ով։ Առանցքային սկանավորման մեջ երևում են բնորոշ կիտրոնի նշանը և բանանի նշանը։
Բուժում[խմբագրել | խմբագրել կոդը]
Չկա որևէ դեղորայքային բուժման մեթոդ։ Ստանդարտ բուժումը ծննդաբերությունից հետո վիրահատությունն է։ Այս վիրահատությունը նպատակ ունի կանխել նյարդային հյուսվածքի հետագա վնասումը և կանխել վարակումը։ Մանկական նյարդավիրաբույժները մեջքի այդ բացվածքը փակում են և ողնուղեղը և նրա նյարդային արմատները նորից դրվում են ողնաշարի ներսում և ծածկվում թաղանթներով։ Բացի այդ, վիրաբուժական ճանապարհով կարող է տեղադրվել շունտ՝ ուղեղում արտադրվող ավելցուկային ողնուղեղային հեղուկի շարունակական արտահոսք ապահովելու համար, ինչպես դա տեղի է ունենում հիդրոցեֆալիայի ժամանակ։ Շունտերն ամենից հաճախ հոսում են դեպի որովայնի կամ կրծքավանդակի խոռոչ։
Հղիություն[խմբագրել | խմբագրել կոդը]
Ստանդարտ բուժումը կատարվում է ծննդաբերությունից հետո։ Կան նախնական ապացույցներ ծանր հիվանդության բուժման վերաբերյալ մինչև ծննդաբերությունը, երբ երեխան գտնվում է արգանդում։ Սակայն 2014 թվականի դրությամբ, ապացույցները մնում են անբավարար՝ օգուտներն ու վնասները որոշելու համար[60]։
Հղիության ընթացքում ողնաշարի բիֆիդայի բուժումն առանց ռիսկի չէ[61]։ Մոր համար սա ներառում է արգանդի սպիացումը[61]։ Երեխայի համար վաղաժամ ծննդաբերության վտանգ կա[61]։
Ընդհանուր առմամբ, կան նախածննդյան բուժման երկու ձև՝ առաջինը պտղի բաց վիրահատությունն է, որտեղ բացվում է արգանդը և կատարվում է ողնաշարի վերականգնում, երկրորդը՝ ֆետոսկոպիայի միջոցով։ Այս մեթոդները կարող են լինել ստանդարտ թերապիայի տարբերակ[62]։
Մանկություն[խմբագրել | խմբագրել կոդը]
Միելոմենինգոցելե ունեցող մարդկանցից շատերին անհրաժեշտ է պարբերական հետազոտություններ տարբեր մասնագետների կողմից[63]։
- Ֆիզիոթերապևտները նշանակում են հատուկ թերապիաներ, ադապտատիվ սարքավորումների օգտագործմամբ կամ նշանակում են դեղամիջոցներ՝ համայնքում հնարավորինս ֆունկցիոնալ կարողությունները բարձրացնելու նպատակով։
- Նյարդավիրաբույժները վիրահատություններ են կատարում ծննդյան ժամանակ և բուժում են կապակցված պորտալարի և հիդրոցեֆալիայի հետ կապված բարդությունները։
- Նյարդաբանները բուժում և գնահատում են նյարդային համակարգի խնդիրները, ինչպիսիք են ջղաձգումներ։
- Ուրոլոգները լուծում են երիկամների, միզապարկի և աղիների դիսֆունկցիան, շատերին անհրաժեշտ է լինում կատարել միզային կատետերիզացիա։
- Ակնաբույժները գնահատում և բուժում են աչքերի բարդությունները։
- Օրթոպեդները վերահսկում են ոսկորների, մկանների և հոդերի աճն ու զարգացումը։ Նախագծում և հարմարեցնում են տարբեր տեսակի օժանդակ տեխնոլոգիաներ՝ շարժունակությանը նպաստելու համար, որոնցից են բրեկետները, հենակները և անվասայլակները։ Որպես ընդհանուր կանոն, որքան բարձր է ողնաշարի ախտահարված հատվածի մակարդակը, այնքան ավելի ծանր է կաթվածը, բայց միշտ չէ, որ տեղի է ունենում կաթված։ Այսպիսով, դեֆեկտի ցածր տեղակայման դեպքում կարող են անհրաժեշտ լինել միայն ոտքերի համար նախատեսված կարճ բրեկետներ, մինչդեռ ավելի բարձր տեղակայման դեպքում օգտագործվում է հաշմանդամի սայլակ, իսկ ոմանք կարող են քայլել առանց օգնության։
- Ֆիզիոթերապևտները, Էրգոթերապևտները, հոգեբանները և լոգոպեդները կատարելով վերականգնողական թերապիաներին, նպաստում են ինքնուրույն ապրելու հմտությունների զարգացմանը։
Համաճարակաբանություն[խմբագրել | խմբագրել կոդը]
Սպինա բիֆիդայի այլ տեսակների ցուցանիշները զգալիորեն տարբերվում են ըստ երկրների՝ 0․1-ից մինչև 5 դեպք 1000 ծնունդներից[12]։ Միջին հաշվով զարգացած երկրներում հանդիպում է 1000 ծնունդից մոտ 0․4-ը[13]։ Միացյալ Նահանգներում հանդիպում է 1000 ծնվածից մոտ 0․7-ը[8] իսկ Հնդկաստանում՝ 1000 ծնվածից մոտ 1․9-ը[15]։ Ենթադրվում է, որ այս տարբերության մի մասը պայմանավորված է ռասայով, եվրոպոիդները ավելի բարձր ռիսկի են ենթարկվում, իսկ մյուս մասինը պայմանավորված է շրջակա միջավայրի գործոններով[16]։ Այն առավել տարածված է կելտական ցեղերի մոտ (12․5 10000 կենդանի ծնվածից), և հազվադեպ է հանդիպում ասիացիների և աֆրիկյան ծագում ունեցող մարդկանց մոտ[64]։
Միացյալ Նահանգներում ցուցանիշներն ավելի բարձր են արևելյան ափին, քան արևմտյան ափին, և ավելի բարձր սպիտակամաշկ մարդկանց մոտ (1 դեպք 1000 կենդանի ծնվածից), քան սևամորթների մոտ (0,1–0,4 դեպք 1000 կենդանի ծնվածից)։ Իռլանդիայից ներգաղթածների մոտ սպինա բիֆիդայի հանդիպման հաճախականությունը ավելի բարձր է, քան բնիկներինը[65][66]։ ԱՄՆ-ում արատների ամենաբարձր ցուցանիշները դիտվել է իսպանացի երիտասարդների մոտ[67]։
Աշխարհում հիվանդացության ամենաբարձր ցուցանիշները հայտնաբերվել են Իռլանդիայում և Ուելսում, որտեղ 1970-ականներին գրանցվել է միելոմենինգոցելեի երեքից չորս դեպք 1000 բնակչից, ինչպես նաև 1000 բնակչի հաշվով անէնցեֆալիայի ավելի քան վեց դեպք (և կենդանի ծնունդներ, և մահացած ծնունդներ)։ Բրիտանական կղզիներում միելոմենինգոցելեի ընդհանուր հաճախականությունը եղել է 2․0–3․5 դեպք 1000 ծնունդից[65][66] այդ ժամանակվանից ի վեր, այդ ցուցանիշը կտրուկ նվազել է՝ 1998 թվականին գրանցված է 0․15 դեպք 1000 կենդանի ծնվածի հաշվով[49], չնայած այս անկումը մասամբ պայմանավորված է որոշ հղիությունների ընդհատմամբ, երբ թեստերը ցույց են տալիս սպինա բիֆիդայի նշաններ (տե՛ս վերևում Հղիության սքրինինգը)։
Միելոմենիգոցելեի վարման ուսումնասիրություն[խմբագրել | խմբագրել կոդը]
Միելոմենիգոցելեի վարման ուսումնասիրությունը III փուլից կազմված կլինիկական փորձարկում էր, որը նախատեսված էր սպինա բիֆիդայի բուժման երկու մոտեցումների համեմատության համար՝ վիրահատություն ծնվելուց առաջ և վիրահատություն ծնվելուց հետո[68][69]։
Փորձարկումը եկավ այն արդույունքին, որ նախածննդյան սպինա բիֆիդա բուժումից հետո արդյունքները բարելավվում են այն աստիճանի, որ վիրահատության օգուտները գերազանցում են մայրական ռիսկերը[70]։
Մասնավորապես, ուսումնասիրությունը ցույց է տվել, որ նախածննդյան վերականգնումը հանգեցրել է.
- Կիարի II մալֆորմացիայի հետին ուղեղի ճողվածքի կոմպոնենտի վերացում։
- Փորոքային շունտավորման կարիքի նվազեցում (պրոցեդուրա, որի ժամանակ բարակ խողովակ է մտցվում ուղեղի փորոքներ՝ հեղուկը արտահոսելու և հիդրոցեֆալիայից ազատվելու համար)
- Նյարդաբանական խանգարումների զարգացման կրճատում կամ ծանրություն թեթևացում, ինչպիսիք են շարժիչի ֆունկցիայի խանգարումը որոնք առաջանում էին ամնիոտիկ հեղուկի ազդեցությամբ ողնաշարի վրա,
Մեկ տարեկանում նախածննդյան վիրաբուժական խմբի երեխաներից 40 տոկոսը շունտավորվել էր, հետծննդյան խմբի երեխաների 83 տոկոսի համեմատ։ Հղիության ընթացքում ուսումնասիրվող բոլոր պտուղներն ունեցել են հետին ուղեղի ճողվածք։ Այնուամենայնիվ, 12 ամսական հասակում նախածննդյան վիրաբուժական խմբի նորածինների մեկ երրորդը (36 տոկոս) այլևս չուներ հետին ուղեղի ճողվածքի որևէ նշան, համեմատած հետծննդյան վիրահատական խմբի միայն 4 տոկոսի հետ[71]։ Հետագա հսկողությունը շարունակվում է[72]։
Ֆետոսկոպիկ վիրաբուժություն[խմբագրել | խմբագրել կոդը]
Ի տարբերություն բաց վիրահատական մոտեցման, որն իրականացվել է միելոմենիգոցելեի վարման ուսումնասիրություններում, մշակվել է նվազագույն ինվազիվ ֆետոսկոպիկ մոտեցում (որը նման է «բանալու անցքի) վիրահատությանը[73][74]։
Մայրերի և պտուղների դիտարկումները, որոնք վիրահատվել են վերջին երկու տարիների ընթացքում նվազագույն ինվազիվ մոտեցմամբ, ցույց են տվել հետևյալ արդյունքները՝ պտղի բաց վիրահատության համեմատ, միելոմենինգոցելեի ֆետոսկոպիկ վերականգնումը հանգեցնում է մոր ավելի քիչ տրավմայի, քանի որ որովայնի և արգանդի մեծ կտրվածքները չեն պահանջվում։ Ֆետոսկոպիկ միջամտության արդյունքում մոր խորիոամնիոնիտի կամ պտղի մահվան ռիսկը 5%-ից ցածր է[75][76][77]։ Պրոցեդուրայից մեկ շաբաթ հետո կանայք դուրս են գրվում հիվանդանոցից։ Տոկոլիտիկ միջոցների երկարատև կիրառման կարիք չկա, քանի որ հետվիրահատական արգանդի կծկումները գրեթե չեն նկատվում։
2012 թվականին ֆետոսկոպիկ մոտեցման այս արդյունքները ներկայացվել են տարբեր ազգային և միջազգային հանդիպումների ժամանակ, այդ թվում՝ «Սպինա բիֆիդայի ֆետալ վիրաբուժություն» եվրոպական 1-ին գիտաժողովում, 2012 թվականի ապրիլին Գիսսենում, Գերմանիայում 2012 թվականի մայիսին ք․ Բոննում ՝ «պրենատալ բժշկության և մանկաբարձություն» 15-րդ կոնգրեսում[78]։
Այդ ժամանակից ի վեր ավելի շատ տվյալներ են ի հայտ եկել։ 2014թ.-ին հրապարակվել է երկու աշխատություն հիսունմեկ հիվանդի վերաբերյալ[79][80]։ Այս փաստաթղթերը հուշում էին, որ մոր համար ռիսկը փոքր է։ Հիմնական ռիսկը, ըստ երևույթին, վաղաժամ ծննդաբերությունն է, միջինում մոտ 33 շաբաթական։
Պլացենտա[խմբագրել | խմբագրել կոդը]
Պլացենտան պտղի աճի համար կարևոր դերակատարն է, սակայն պլացենտայի զարգացումը պտղի նյարդային խողովակի արատներով հղիությունների ժամանակ լավ ուսումնասիրված չէ։ Ֆոլաթթուն անհրաժեշտ է ոչ միայն պտղի նյարդային խողովակի արատների առաջացման ռիսկը նվազեցնելու համար, այլև այն նաև անհրաժեշտ է պլացենտայի օպտիմալ զարգացման համար։ Հետևաբար պլացենտայի վատ զարգացումը կարող է համակցվել նյարդային խողովակի արատների հետ[81]։
Ծանոթագրություններ[խմբագրել | խմբագրել կոդը]
- ↑ Bednařík J., Ambler Z., Růžička E. Klinická neurologie: část speciální — ISBN 978-80-7387-389-9
- ↑ «Spina Bifida Information Page». www.ninds.nih.gov. National Institute of Neurological Disorders and Stroke. Վերցված է 2021 թ․ մարտի 16-ին.
- ↑ 3,0 3,1 3,2 «Spina Bifida: Condition Information». 2012 թ․ նոյեմբերի 30. Արխիվացված օրիգինալից 2015 թ․ մայիսի 18-ին.
- ↑ Ferri, Fred F. (2016). Ferri's Clinical Advisor 2017: 5 Books in 1 (անգլերեն). Elsevier Health Sciences. էջ 1188.e2. ISBN 9780323448383.
- ↑ Deming, Laura (2011). Pediatric life care planning and case management (2nd ed.). Boca Raton, FL: CRC Press. էջ 392. ISBN 9781439803585.
- ↑ 6,0 6,1 «Are there disorders or conditions associated with spina bifida?». 2012 թ․ նոյեմբերի 30. Արխիվացված օրիգինալից 2015 թ․ մայիսի 18-ին. Վերցված է 2015 թ․ մայիսի 8-ին.
- ↑ 7,0 7,1 7,2 7,3 7,4 «What causes spina bifida?». 2012 թ․ նոյեմբերի 30. Արխիվացված օրիգինալից 2015 թ․ մայիսի 18-ին. Վերցված է 2015 թ․ մայիսի 8-ին.
- ↑ 8,0 8,1 8,2 8,3 8,4 8,5 «How many people are affected by or at risk for spina bifida?». 2012 թ․ նոյեմբերի 30. Արխիվացված օրիգինալից 2015 թ․ մայիսի 18-ին. Վերցված է 2015 թ․ մայիսի 8-ին.
- ↑ 9,0 9,1 «Neural Tube Defects (NTDs): Overview». 2012 թ․ նոյեմբերի 30. Արխիվացված օրիգինալից 2015 թ․ մայիսի 9-ին. Վերցված է 2015 թ․ մայիսի 8-ին.
- ↑ Castillo-Lancellotti, C; Tur, JA; Uauy, R (May 2013). «Impact of folic acid fortification of flour on neural tube defects: a systematic review». Public Health Nutrition. 16 (5): 901–11. doi:10.1017/s1368980012003576. PMID 22850218.
- ↑ 11,0 11,1 11,2 «What are the treatments for spina bifida & related conditions?». 2012 թ․ նոյեմբերի 30. Արխիվացված օրիգինալից 2015 թ․ մայիսի 18-ին. Վերցված է 2015 թ․ մայիսի 8-ին.
- ↑ 12,0 12,1 12,2 M. Memet Ö̈zek (2008). Spina bifida : management and outcome. Milan: Springer. էջ 58. ISBN 9788847006508.
- ↑ 13,0 13,1 Kondo, A; Kamihira, O; Ozawa, H (January 2009). «Neural tube defects: prevalence, etiology and prevention». International Journal of Urology. 16 (1): 49–57. doi:10.1111/j.1442-2042.2008.02163.x. PMID 19120526.
- ↑ Canfield, MA; Honein, MA; Yuskiv, N; Xing, J; Mai, CT; Collins, JS; Devine, O; Petrini, J; Ramadhani, TA; Hobbs, CA; Kirby, RS (November 2006). «National estimates and race/ethnic-specific variation of selected birth defects in the United States, 1999–2001». Birth Defects Research. Part A, Clinical and Molecular Teratology. 76 (11): 747–56. doi:10.1002/bdra.20294. PMID 17051527.
- ↑ 15,0 15,1 Bhide, P; Sagoo, GS; Moorthie, S; Burton, H; Kar, A (July 2013). «Systematic review of birth prevalence of neural tube defects in India». Birth Defects Research. Part A, Clinical and Molecular Teratology. 97 (7): 437–43. doi:10.1002/bdra.23153. PMID 23873811.
- ↑ 16,0 16,1 Puri, Prem (2011). Newborn surgery (3 ed.). London: Hodder Arnold. էջ 811. ISBN 9781444149494.
- ↑ «Are There Different Types Of Spina Bifida?». SBA. Արխիվացված է օրիգինալից 2014 թ․ մայիսի 5-ին. Վերցված է 2012 թ․ փետրվարի 22-ին.
- ↑ 18,0 18,1 Foster, Mark R. «Spina Bifida». Արխիվացված օրիգինալից 2008 թ․ մայիսի 13-ին. Վերցված է 2008 թ․ մայիսի 17-ին.
- ↑ 19,0 19,1 «Spina Bifida Occulta». SBA. Արխիվացված է օրիգինալից 2013 թ․ ապրիլի 16-ին. Վերցված է 2012 թ․ փետրվարի 22-ին.
- ↑ van Tulder MW, Assendelft WJ, Koes BW, Bouter LM (1997). «Spinal radiographic findings and nonspecific low back pain. A systematic review of observational studies» (PDF). Spine. 22 (4): 427–34. doi:10.1097/00007632-199702150-00015. PMID 9055372. S2CID 41462354.
- ↑ Iwamoto J, Abe H, Tsukimura Y, Wakano K (2005). «Relationship between radiographic abnormalities of lumbar spine and incidence of low back pain in high school rugby players: a prospective study». Scandinavian Journal of Medicine & Science in Sports. 15 (3): 163–68. doi:10.1111/j.1600-0838.2004.00414.x. PMID 15885037. S2CID 8959319.
- ↑ Iwamoto J, Abe H, Tsukimura Y, Wakano K (2004). «Relationship between radiographic abnormalities of lumbar spine and incidence of low back pain in high school and college football players: a prospective study». American Journal of Sports Medicine. 32 (3): 781–86. doi:10.1177/0363546503261721. PMID 15090397. S2CID 41322629.
- ↑ Steinberg EL, Luger E, Arbel R, Menachem A, Dekel S (2003). «A comparative roentgenographic analysis of the lumbar spine in male army recruits with and without lower back pain». Clinical Radiology. 58 (12): 985–89. doi:10.1016/S0009-9260(03)00296-4. PMID 14654032.
- ↑ Taskaynatan MA, Izci Y, Ozgul A, Hazneci B, Dursun H, Kalyon TA (2005). «Clinical significance of congenital lumbosacral malformations in young male population with prolonged low back pain». Spine. 30 (8): E210–13. doi:10.1097/01.brs.0000158950.84470.2a. PMID 15834319. S2CID 21250549.
- ↑ Avrahami E, Frishman E, Fridman Z, Azor M (1994). «Spina bifida occulta of S1 is not an innocent finding». Spine. 19 (1): 12–15. doi:10.1097/00007632-199401000-00003. PMID 8153797.
- ↑ «Myelomeningocele». NIH. Վերցված է 2008 թ․ հունիսի 6-ին.(չաշխատող հղում)
- ↑ Saladin, K.S. (2010). Anatomy & Physiology: Unity of Form and Function. Mc_Graw Hill. էջ 482. ISBN 9780077905750.
- ↑ Mayo Clinic
- ↑ 29,0 29,1 29,2 Mitchell, L. E.; Adzick, N. S.; Melchionne, J.; Pasquariello, P. S.; Sutton, L. N.; Whitehead, A. S. (2004). «Spina bifida». Lancet. 364 (9448): 1885–95. doi:10.1016/S0140-6736(04)17445-X. PMID 15555669. S2CID 37770338.
- ↑ 30,0 30,1 30,2 Juranek, J; Salman MS (2010). «Anomalous development of brain structure and function in spina bifida myelomeningocele». Developmental Disabilities Research Reviews. 1. 16 (1): 23–30. doi:10.1002/ddrr.88. PMC 2917986. PMID 20419768.
- ↑ «Protect Yourself From Latex Allergies: Plant Biologists And Immunochemists Develop Hypoallergenic Alternative To Latex». Science Daily. 2008 թ․ դեկտեմբերի 1. Արխիվացված է օրիգինալից 2012 թ․ հոկտեմբերի 18-ին. Վերցված է 2012 թ․ հոկտեմբերի 12-ին.
- ↑ «Tethered Spinal Cord Syndrome». AANS. Արխիվացված օրիգինալից 2011 թ․ հոկտեմբերի 16-ին. Վերցված է 2011 թ․ հոկտեմբերի 23-ին.
- ↑ «Chiari Malformation Fact Sheet: National Institute of Neurological Disorders and Stroke (NINDS)». Ninds.nih.gov. 2011 թ․ սեպտեմբերի 16. Արխիվացված է օրիգինալից 2011 թ․ հոկտեմբերի 27-ին. Վերցված է 2011 թ․ հոկտեմբերի 23-ին.
- ↑ Barkovich, J (2005). Pediatric Neuroimaging. Philadelphia, PA: Lippincott, Williams & Wilkens.
- ↑ 35,0 35,1 Wills, KE (1993). «Neuropsychological functioning in children with spina bifida and/or hydrocephalus». Journal of Clinical Child Psychology. 22 (2): 247–65. doi:10.1207/s15374424jccp2202_11.
- ↑ 36,0 36,1 Burmeister, R; Hannay HJ; Copeland K; Fletcher JM; Boudousquie A; Dennis M (2005). «Attention problems and executive functions in children with spina bifida and hydrocephalus». Child Neuropsychology. 11 (3): 265–83. doi:10.1080/092970490911324. PMID 16036451. S2CID 3159765.
- ↑ 37,0 37,1 Tarazi, RA; Zabel TA; Mahone EM (2008). «Age-related changes in executive function among children with spina bifida/hydrocephalus based on parent behavior ratings». The Clinical Neuropsychologist. 22 (4): 585–602. doi:10.1080/13854040701425940. PMC 2575658. PMID 17853154.
- ↑ 38,0 38,1 38,2 Fletcher JM, Brookshire BL, Landry SH, Bohan TP, Davidson KC, և այլք: (1996). «Attentional skills and executive functions in children with early hydrocephalus». Developmental Neuropsychology. 12 (1): 53–76. doi:10.1080/87565649609540640.
- ↑ Snow, JH (1999). «Executive processes for children with spina bifida». Children's Health Care. 28 (3): 241–53. doi:10.1207/s15326888chc2803_3.
- ↑ Rose, BM; Holmbeck GN (2007). «Attention and executive functions in adolescents with spina bifida». Journal of Pediatric Psychology. 32 (8): 983–94. CiteSeerX 10.1.1.499.104. doi:10.1093/jpepsy/jsm042. PMID 17556398.
- ↑ Landry, SH; Robinson SS; Copeland D; Garner PW (1993). «Goal-directed behavior and perception of self-competence in children with spina bifida». Journal of Pediatric Psychology. 18 (3): 389–96. doi:10.1093/jpepsy/18.3.389. PMID 8340846.
- ↑ Barnes, MA; Wilkinson, M; Khemani, E; Boudesquie, A; Dennis, M; Fletcher, JM (2006). «Arithmetic processing in children with spina bifida: Calculation accuracy, strategy use, and fact retrieval fluency» (PDF). Journal of Learning Disabilities. 39 (2): 174–187. doi:10.1177/00222194060390020601. PMID 16583797. S2CID 18981877.
- ↑ 43,0 43,1 Hetherington, R; Dennis M; Barnes M; Drake J; Gentili J (2006). «Functional outcome in young adults with spina bifida and hydrocephalus». Child's Nervous System. 22 (2): 117–24. doi:10.1007/s00381-005-1231-4. PMID 16170574. S2CID 27988585.
- ↑ English, LH; Barnes, MA; Taylor, HB; Landry, SH (2009). «Mathematical developmental development in spina bifida». Developmental Disabilities Research Reviews. 15 (1): 28–34. doi:10.1002/ddrr.48. PMC 3047453. PMID 19213013.
- ↑ 45,0 45,1 Barnes, M; Dennis M; Hetherington R (2004). «Reading and writing skills in young adults with spina bifida and hydrocephalus». Journal of the International Neuropsychological Society. 10 (5): 655–63. doi:10.1017/S1355617704105055. PMID 15327713. S2CID 40303337.
- ↑ Fletcher JM, Dennis M, Northrup H, Barnes AM, Hannay HJ, Francis, DF (2004). Spina bifida: Genes, brain, and development. International Review of Research in Mental Retardation. Vol. 29. էջեր 63–117. doi:10.1016/S0074-7750(04)29003-6. ISBN 9780123662293.
- ↑ «it is more often due to direct toxicity of the alcohol on the marrow. The macrocytosis of alcoholism usually reverses only after months of abstinence from alcohol». Արխիվացված օրիգինալից 2014 թ․ հուլիսի 15-ին.
- ↑ Standring, Susan (2016). Gray's Anatomy. Elsevier. էջ 241. ISBN 978-0-7020-5230-9.
- ↑ 49,0 49,1 T. Lissauer, G. Clayden. Illustrated Textbook of Paediatrics (Second Edition). Mosby, 2003. 0-7234-3178-7
- ↑ Holmes LB (1988). «Does taking vitamins at the time of conception prevent neural tube defects?». JAMA. 260 (21): 3181. doi:10.1001/jama.260.21.3181. PMID 3184398.
- ↑ Milunsky A, Jick H, Jick SS, և այլք: (1989). «Multivitamin/folic acid supplementation in early pregnancy reduces the prevalence of neural tube defects». JAMA. 262 (20): 2847–52. doi:10.1001/jama.262.20.2847. PMID 2478730.
- ↑ Mulinare J, Cordero JF, Erickson JD, Berry RJ (1988). «Periconceptional use of multivitamins and the occurrence of neural tube defects». JAMA. 260 (21): 3141–45. doi:10.1001/jama.1988.03410210053035. PMID 3184392.
- ↑ «Folic Acid Fortification». FDA. February 1996. Արխիվացված է օրիգինալից 2009 թ․ սեպտեմբերի 18-ին.
- ↑ Tinker, Sarah C; Hamner, Heather C.; Cogswell, Mary E.; Berry, Robert J. (2012). «Usual folic acid intakes: a modelling exercise assessing changes in the amount of folic acid in foods and supplements, National Health and Nutrition Examination Survey, 2003–2008». Public Health Nutrition (անգլերեն). 15 (7): 1216–1227. doi:10.1017/S1368980012000638. ISSN 1475-2727. PMID 22455758.
- ↑ Kancherla, Vijaya; Wagh, Kaustubh; Johnson, Quentin; Oakley, Godfrey P. (2018 թ․ օգոստոսի 15). «A 2017 global update on folic acid-preventable spina bifida and anencephaly». Birth Defects Research. 110 (14): 1139–1147. doi:10.1002/bdr2.1366. ISSN 2472-1727. PMID 30070772. S2CID 51894506.
- ↑ Waitzman, Norman J.; Kucik, James E.; Tilford, J. Mick; Berry, Robert J.; Grosse, Scott D. (2016 թ․ մայիսի 1). «Retrospective Assessment of Cost Savings From Prevention: Folic Acid Fortification and Spina Bifida in the U.S.». American Journal of Preventive Medicine (անգլերեն). 50 (5): S74–S80. doi:10.1016/j.amepre.2015.10.012. ISSN 0749-3797. PMC 4841731. PMID 26790341.
- ↑ 57,0 57,1 «Why do I need folic acid?». NHS Direct. 2006 թ․ ապրիլի 27. Արխիվացված է օրիգինալից 2006 թ․ ապրիլի 13-ին. Վերցված է 2006 թ․ օգոստոսի 19-ին.
- ↑ Kibar Z, Torban E, McDearmid JR, Reynolds A, Berghout J, Mathieu M, Kirillova I, De Marco P, Merello E, Hayes JM, Wallingford JB, Drapeau P, Capra V, Gros P (2007). «Mutations in VANGL1 associated with neural-tube defects». N. Engl. J. Med. 356 (14): 1432–37. doi:10.1056/NEJMoa060651. PMID 17409324.
- ↑ «Medical malpractice: Childbirth, failed to perform AFP test» (PDF). Արխիվացված (PDF) օրիգինալից 2016 թ․ մարտի 3-ին.
- ↑ Grivell, RM; Andersen, C; Dodd, JM (2014 թ․ հոկտեմբերի 28). «Prenatal versus postnatal repair procedures for spina bifida for improving infant and maternal outcomes». Cochrane Database of Systematic Reviews. 10 (10): CD008825. doi:10.1002/14651858.CD008825.pub2. PMC 6769184. PMID 25348498.
- ↑ 61,0 61,1 61,2 Adzick, NS (February 2013). «Fetal surgery for spina bifida: past, present, future». Seminars in Pediatric Surgery. 22 (1): 10–17. doi:10.1053/j.sempedsurg.2012.10.003. PMC 6225063. PMID 23395140.
- ↑ Joyeux, L; Chalouhi, GE; Ville, Y; Sapin, E (June 2014). «[Maternal-fetal surgery for spina bifida: future perspectives]». Journal de Gynécologie, Obstétrique et Biologie de la Reproduction. 43 (6): 443–54. doi:10.1016/j.jgyn.2014.01.014. PMID 24582882.
- ↑ «Center for Spina Bifida: Specialists and Services». Gillette Children's Hospital Center for Spina Bifida. Gillette Children's Hospital. Արխիվացված է օրիգինալից 2010 թ․ դեկտեմբերի 19-ին. Վերցված է 2011 թ․ նոյեմբերի 15-ին.
- ↑ Agrawal, Amit; Sampley, Sunil (2014). «Spinal dysraphism: A challenge continued to be faced by neurosurgeons in developing countries». Asian Journal of Neurosurgery. 9 (2): 68–71. doi:10.4103/1793-5482.136713. ISSN 1793-5482. PMC 4129580. PMID 25126121.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ 65,0 65,1 Lemire RJ (1988). «Neural tube defects». JAMA. 259 (4): 558–62. doi:10.1001/jama.259.4.558. PMID 3275817.
- ↑ 66,0 66,1 Cotton P (1993). «Finding neural tube 'zippers' may let geneticists tailor prevention of defects». JAMA. 270 (14): 1663–4. doi:10.1001/jama.270.14.1663. PMID 8411482.
- ↑ Boulet SL, Yang Q, Mai C, Kirby RS, Collins JS, Robbins JM, Mulinare J (2008). «Trends in postfortification prevalence of spina bifida and ancephaly in the United States». Birth Defects Research, Part A. 82 (7): 527–32. doi:10.1002/bdra.20468. PMID 18481813.
- ↑ «Background of Management of Myelomeningocele Study (MOMS)». The GWU Biostatistics Center. Արխիվացված օրիգինալից 2012 թ․ սեպտեմբերի 23-ին. Վերցված է 2012 թ․ օգոստոսի 6-ին.
- ↑ «Management of Myelomeningocele Study (MOMS)». ClinicalTrials.gov. Արխիվացված օրիգինալից 2015 թ․ սեպտեմբերի 8-ին. Վերցված է 2012 թ․ օգոստոսի 6-ին.
- ↑ Adzick, NS; Thom, Elizabeth A.; Spong, Catherine Y.; Brock, John W.; Burrows, Pamela K.; Johnson, Mark P.; Howell, Lori J.; Farrell, Jody A.; և այլք: (2011 թ․ փետրվարի 9). «A Randomized Trial of Prenatal versus Postnatal Repair of Myelomeningocele». New England Journal of Medicine. Online First. 364 (11): 993–1004. doi:10.1056/NEJMoa1014379. PMC 3770179. PMID 21306277.
- ↑ Adzick NS, Thom EA, Spong CY, Brock JW, Burrows PK, Johnson MP, Howell LJ, Farrell JA, Dabrowiak ME, Sutton LN, Gupta N, Tulipan NB, D'Alton ME, Farmer DL (2011). «A randomized trial of prenatal versus postnatal repair of myelomeningocele». N. Engl. J. Med. 364 (11): 993–1004. doi:10.1056/NEJMoa1014379. PMC 3770179. PMID 21306277.
- ↑ «Management of Myelomeningocele Study (MOMS)». Արխիվացված օրիգինալից 2016 թ․ մարտի 5-ին.
- ↑ Verbeek, Renate J (2011). «Fetal endoscopic myelomeningocele closure preserves segmental neurological function». Developmental Medicine & Child Neurology. 54 (1): 15–22. doi:10.1111/j.1469-8749.2011.04148.x. PMID 22126123.
- ↑ Shurtleff, David (2011). «Fetal endoscopic myelomeningocele repair». Developmental Medicine & Child Neurology. 54 (1): 4–5. doi:10.1111/j.1469-8749.2011.04141.x. PMID 22126087. S2CID 21289089.
- ↑ Verbeek R, Heep A, և այլք: (2010 թ․ դեկտեմբերի 15). «Does fetal endoscopic closure of the myelomeningocele prevent loss of neurologic function in spina bifida aperta?». Cerebrospinal Fluid Research. 7 (1): S18. doi:10.1186/1743-8454-7-S1-S18. PMC 3026494.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ Farmer DL, von Koch CS, Peacock WJ, Danielpour M, Gupta N, Lee H, Harrison MR (2003). «In utero repair of myelomeningocele: experimental pathophysiology, initial clinical experience, and outcomes». Arch Surg. 138 (8): 872–78. doi:10.1001/archsurg.138.8.872. PMID 12912746.
- ↑ Kohl T, Gembruch U (2008). «Current status and prospects of fetoscopic surgery for spina bifida in human fetuses». Fetal Diagn Ther. 24 (3): 318–20. doi:10.1159/000158549. PMID 18832851. S2CID 6918899.
- ↑ «DZFT beim Kongress DGPGM | DZFT». Dzft.de. Արխիվացված է օրիգինալից 2014 թ․ հունվարի 16-ին. Վերցված է 2012 թ․ նոյեմբերի 14-ին.
- ↑ Kohl Thomas (2014). «Percutaneous minimally invasive fetoscopic surgery for spina bifida aperta. Part I: surgical technique and perioperative outcome». Ultrasound Obstet Gynecol. 44 (5): 515–24. doi:10.1002/uog.13430. PMID 24891102.
- ↑ Degenhardt J; և այլք: (2014). «Percutaneous minimal-access fetoscopic surgery for spina aperta. Part II: maternal management and outcome». Ultrasound Obstet Gynecol. 44 (5): 525–31. doi:10.1002/uog.13389. PMID 24753062. S2CID 45548864.
- ↑ White, Marina; Grynspan, David; Van Mieghem, Tim; Connor, Kristin L. (October 2021). «Isolated fetal neural tube defects associate with increased risk of placental pathology: Evidence from the Collaborative Perinatal Project». Placenta (անգլերեն). 114: 56–67. doi:10.1016/j.placenta.2021.08.052.