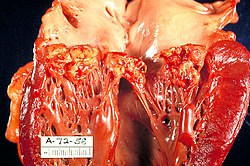
Ինֆեկցիոն էնդոկարդիտ
| Ինֆեկցիոն էնդոկարդիտ | |
|---|---|
 | |
| Տեսակ | հիվանդության կարգ |
| Պատճառ | Վարակ |
| Հիվանդության ախտանշաններ | տենդ |
| Բուժաքննություն | transesophageal echocardiography?, Արյան միջավայր, transthoracic echocardiography? և Ջերմաչափություն |
| Բժշկական մասնագիտություն | սրտաբանություն և վարակաբանություն |
| ՀՄԴ-9 | 421.0 և 421.1 |
| ՀՄԴ-10 | I33 |
| Բուժում | anti-infective agent? և Հակաբորբոքային միջոցներ |
Ինֆեկցիոն էնդոկարդիտ (վարակային ներսրտենաբորբ), ինֆեկցիա, որն ախտահարում է սրտի ներքին մակերեսը (ներսրտենի)՝ սովորաբար փականները[1]։ Ախտանշանները կարող են ներառել տենդ, արյունահոսության փոքրիկ օջախներ մաշկին, սրտի աղմուկ, հոգնածության զգացում, և արյան կարմիր բջիջների ցածր քանակություն[1]։ Բարդությունները ներառում են փականային անբավարարություն, սրտային անբավարարություն, ինսուլտ, և երիկամային անբավարարություն[1][2]։
Պատճառը սովորաբար բակտերիալ վարակն է, իսկ ավելի հազվադեպ՝ սնկային ինֆկցիան[1]։ Ռիսկի գործոնները ներառում են սրտի փականային հիվանդություն, այդ թվում նաև ռևմատիկ տենդը, սրտի բնածին արատները, արհեստական փականները, հեմոդիալիզը, ներերակային թմրանյութերի օգտագործումը և էլեկտրոնային ռիթմավար սարքերի (փեյսմեյքերներ) կրումը[3]։ Ամենաահաճախը հանդիպում է ստրեպտոկոկային և ստաֆիլակոկային ինֆեկցիան[1]։ Ախտորոշումը ենթադրվում է՝ հիմնվելով ախտանշանների վրա և հաստատվում է արյան ցանքսով և ուլտրաձայնային հետազոտությամբ[1]։ Գոյություն ունի նաև էնդոկարդիտի ոչ ինֆեկցիոն ձև[1]։
Ստոմատոլոգիական միջամտություններից հետո վարակային էնդոկարդիտի կանխարգելման նպատակով հակաբիոտիկների կիրառումը դեռևս չունի բավարար ապացուցողական հիմք[4]։ Որոշ հակաբիոտիկներ խորհուրդ են տրվում կիրառել բարձր ռիսկի խմբի հիվանդների համար[1]։ Բուժումը սովորաբար ներերակային հակաբիոտիկներով է կատարվում[1]։ Հակաբիոտիկի ընտրությունը կախված է արյան կուլտուրաների արդյունքներից[1]։ Ժամանակ առ ժամանակ սրտի վիրահատական միջամտության կարիք է առաջանում[1]։
Հիվանդությունով ախտահարված մարդկանց թիվը տարեկան մոտավորապես 5-ն է 100,000-ից[3]։ Տարածվածությունը, սակայն, տատանվում է ամբողջ աշխարհում և կախված է տեղամասից[3]։ Տղամարդիկ ախտահարվում են ավելի հաճախ, քան կանայք[1]։ Ինֆեկցված անձանց մահվան ռիսկը կազմում է մոտավորապես 25%[3]։ Առանց բուժման այս հիվանդությունը գրեթե միշտ մահացու է[1]։
Նշաններ և ախտանիշներ
[խմբագրել | խմբագրել կոդը]- Տենդը դիտվում է հիվանդների 97%-ի շրջանում, վատ ինքնազգացողությունը և կայուն հոգնածությունը՝ 90% դեպքերում[5]։
- Նոր ի հայտ եկած կամ փոփոխվող սրտի աղմուկը, քաշի կորուստը և հազը հանդիպում են հիվանդների 35%-ի շրջանում[5]։
- Անոթային երևույթներ․ սեպտիկ էմբոլիզմ (որը այնպիսի թրոմբոէմբոլիկ բարդությունների պատճառ է դառնում, ինչպիսիք են՝ ինսուլտը կամ մատների փտախտը), Ջենվեյի գոյացությունները (անցավ հեմոռագիկ մաշկայյին գոյացություններ ափերին և ներբաններին), ներգանգային արյունազեղումներ, կոնյուկտիվալ արյունազեղում, շերտազատված արյունազեղումներ, երիկամների ինֆարկտներ և փայծաղային ինֆարկտներ[6]։
- Իմունոլոգիական երևույթներ․ գլոմերուլոնեֆրիտ, որը թույլ է տալիս արյանը և ալբումինին մուտք գործել մեզ[7], Օսլերի հանգույցներ (ցավոտ ենթամաշկային գոյացություններ դիստալ մատներին), Ռոթի բծեր ցանցաթաղանթին, դրական ռևմատոիդ գործոն։
- Այլ նշանները կարող են ներառել․ գիշերային գերքրտնարտադրություն, կարկամություն, սակավարյունություն, փայծաղի մեծացում։
Պատճառ
[խմբագրել | խմբագրել կոդը]Բազմաթիվ միկրոօրգանիզմներ կարող են ինֆեկցիոն էնդոկարդիտի պատճառ դառնալ։ Դրանք սովորաբար մեկուսացվում են արյան կուլտուրայի միջոցով, երբ հիվանդի արյունը վերցվում է և ցանակցած աճ արձանագրվում ու ճանաչվում է։ Բակտերիալ էնդոկարդիտ տերմինը հաճախակի կիրառություն է ունենում, ընգծելով այն փաստը, որ ԻԷ-ի դեպքերի մեծամասնության պատճառը բակտերիան է, այնուամենայնիվ ինֆեկցիոն էնդոկարդիտ տերմինը դարձել է նախընտրելի։
Բակտերիալ
[խմբագրել | խմբագրել կոդը]Staphylococcus aureus-ը, որին հետևում են viridans խմբի Streptococci և կոագուլազա բացասական Staphylococci, այն հիմնական օրգանիզմներն են, որոնք պատասխանատու են ինֆեկցիոն էնդոկարդիտի համար։ Այլ Streptococci և Enterococci ևս ինֆեկցիոն էնդոկարդիտի հաճախակի պատճառ են հանդիսանում։ HACEK խմբի միկրոօրգանիզմները և սնկերը Հյուսիսային Ամերիկայում ավելի հազվադեպ են հանդիպում[8]։
Viridans խումբը ներառում է S. oralis, S. mitis, S. sanguis, S. gordonii և S. parasanguis-ը։ Այս օրգանիզմները հիմնականում տեղակայված են լինում բերանի խոռոչում և վերին շնչառական ուղիներում[9]։
Այս բակտերիաները, լինելով բերանի խոռոչի նորմալ ֆլորայի մի մասը, մուտք են գործում արյան հուն, սովորաբար վիրաբուժական միջոցառումների արդյունքում (ատամի հեռացում), կամ միզասեռական օրգանների վրա մանիպուլյացիաների արդյունքում։ Այսպիսով, ատամնային վիրաբույժները պարտավոր են հոգ տանել բոլոր պաշտպանական և կանխարգելիչ միջոցառումների մասին։ Որոշ երկրներում, օրինակ՝ ԱՄՆ-ում, բարձր ռիսկի հիվանդներին տրվում են պրոֆիլակտիկ հակաբիոտիկներ, այնպիսիք, ինչպիսին են՝ Պենիցիլինը կամ Կլինդամիցինը պենիցիլինային ալերգիայով հիվանդների համար, ատամնային միջամտություններից առաջ[9]։ Պրոֆիլակտիկան պետք է լինի ավելի շատ բակտերիասպան, քան բակտերիաստատիկ[9]։ Որոշ երկրներում, օրինակ՝ Շոտլանդիայում, այսպիսի միջոցառումներ չեն ձեռնարկվում՝ հակաբիոտիկակայունությունից խուսափելու նպատակով[10]։
Քանի որ բակտերիաները (հատկապես Streptococci) ինֆեկցիոն էնդոկարդիտի հիմնական պատճառն են, հակաբիոտիկները, ինչպես օրինակ Պենիցիլինն է[9] կամ Ամոքսիցիլինը (ընդդեմ բետա-լակտամազով բակտերիաների) օգտագործվում են պրոֆիլակտիկայում։
Մանրէաբանական կուլտուրան ևս կարող է օգտագործվել վարակածին օրգանիզմը հայտնաբերելու և տարբեր հակաբիոտիկների նկատմամբ դրա զգայունությունն որոշելու նպատակով։
Viridans ալֆա-հեմոլիտիկ streptococci, որոնք առկա են բերանում, ամենահաճախակի մեկուսացվող օրգանիզմներն են, եթե ինֆեկցիան ձեռք է բերվել համայնքում։ Ի հակադրություն վերջինիս, Staphylococcus-ով արյան հունի ինֆկցիաները հաճախ ձեռք են բերվում առողջապահական միջոցառումների իրականացման ժամանակ, երբ դրանք կարող են մուտք գործել արյան հուն տարբեր պրոցեդուրաների ժամանակ, որոնք մաշկի ամբողջականության խախտում են առաջացնում, օրինակ՝ վիրաբուժական միջոցառումներ, կաթետերիզացիա կամ երկարաժամկետ կաթետերների ներմուծում, հոգեմետ դեղորայքի ներերակային ներմուծում։
Էնտերոկոկերը կարող են մուտք գործել արյան հուն աղեստամոքսային և միզասեռական ուղիների տարբեր անկանոնությունների պատճառով։
Որոշ օրգանիզմների մեկուսացումը կարող է արժեքավոր ինֆորմացիա տալ, քանի որ դրանք հակված են սպեցիֆիկ լինելու․
- Pseudomonas տեսակի բակտերիաները շատ կայուն են և կարող են գոյատևել ջրում, կարող են աղտոտել փողոցային թմրամիջոցները խմելու ջրի աղտոտման միջոցով։ P. aeruginosa-ն կարող է ինֆեկցել երեխային ոտքի ծակոցների միջոցով, դառնալով թե՛ էնդոկարդիտի, և թե՛ սեպտիկ արթրիտի պատճառ[11]։
- S. bovis և Clostridium septicum, որոնք աղիների նորմալ ֆլորայի մաս են կազմում, ասոցացված են հաստ աղիքի չարորակ նորագոյացությունների հետ։ Երբ հաստատվում է դրանց դերը ինֆեկցիոն էդոկարդիտի առաջացման հարցում, սովորաբար անմիջապես կոլոնոսկոպիա է արվում, քանի որ ուռուցքային նորագոյացությունը ունակ է խախտելու պատնեշը արյան և աղիքային լուսանցքի միջև, պատճառ դառնալով նշված բակտերիաների հեմատոգեն տարածման[12][13]։
- HACEK խմբի օրգանիզմներ ապրում են ատամնային լնդերին և կարող են հայտնաբերվել այն ներերակային թմրամոլների շրջանում, ովքեր կոնտամինացնում (աղտոտում) են ասեղը իրենց թքով։ Հիվանդները կարող են նաև բերանի խոռոչի վատ հիգիենայի պատմություն ունենալ, կամ մինչ այդ գոյություն ունեցող փականային հիվանդություն[14]։
- Ավելի հազվադեպ նկարագրվող օրգանիզմներն են այսպես կոչված «կուլտուրա բացասական էնդոկարդիտ» առաջացնողները, որոնց թվում ենBartonella-ն, Chlamydia psittaci-ն, և Coxiella-ն[15]։ Այսպիսի օրգանիզմները կարող են հայտնաբերվել շճաբանորեն, հեռացված փականային հյուսվածքի կուլտուրայում, խորխում, պլևրալ հեղուկում, և էմբոլում, ինչպես նաև պոլիմերազային շղթայական ռեակցիայով կամ բակտերիալ 16S ռիբոսոմային ՌՆԹ-ի սեքվենավորմամբ։
Անսովոր հարուցիչներով առաջացած ինֆեկցիոն էնդոկարդիտի բազմաթիվ դեպքեր են արձանագրվել։ Propionibacterium sp., որոնք մաշկի նորմալ ֆլորայի մասն են կազմում, պատասխանատու են ինֆեկցիոն էնդոկարդիտի որոշ դեպքերի համար, որոնք ավարտվել են մահվամբ, աբսցեսագոյացնող այս ինֆեկցիայի կայուն ընթացքի պատճառով[16]։ Tropheryma whipplei-ն կարող է առաջացնել էնդոկարդիտ, առանց աղեստամոսային ուղու ընդգրկման[17]։ Citrobacter koseri-ն հայտնաբերվել է իմունոկոմպետենտ սեռահասունների շրջանում[18]։ Neisseria bacilliformis-ը հայտնաբերվել է երկփեղկ աորտալ փականով անձանց շրջանում[19]։
Սնկային
[խմբագրել | խմբագրել կոդը]Սնկային էնդոկարդիտը հաճախ մահացու է և ինֆեկցիոն էնդոկարդիտի ամենածանր ձևերից մեկն է։ Այս հիվանդության հետ ասոցացաված ամենահաճախ հանդիպող սնկերի տեսակներն են․
Candida albicans, որը գնդաձև կամ օվալ բողբոջող դրոժի տեսք ունի։ Այն ասոցացված է էնդոկարդիտի հետ ներերակային թմրամոլների, արհեստական փականներով հիվանդների և ոչ իմունոկոմպետենտ անձանց շրջանում։ Այն կենսաթաղանթեր է առաջացնում բարակ պատեր ունեցող անշարժ գոյացությունների վրա, ինչպիսին է օրինակ արհեստական փականը և լրացուցիչ գաղութացնում ու պենետրացնում է էնդոթելի պատերը[20]։ C. albicans-ը պատասխանատու է սնկային էնդոկարդիտի դեպքերի 24-46%-ի համար և մահացությունը կազմում է 46.6–50%[21]։
Էնդոկարդիտ առաջացնելու ունակություն են ցուցաբերում այլ սնկերն են Histoplasma capsulatum-ը և Aspergillus-ը[15]։ Ասպերգիլուսը պատասխանատու է սնկային էնդոկարդիտի դեպքերի մոտավորապես 25%-ի համար[21]։ Tricosporon asahii-ով առաջացած էնդոկարդիտի դեպքեր ևս արձանագրվել են[22]։
Ռիսկի գործոններ
[խմբագրել | խմբագրել կոդը]Ինֆեկցիոն էնդոկարդիտի ռիսկի գործոնները հիմնված են այն ենթադրության վրա, որ առողջ անձի մոտ բակտերեմիան (բակտերիայի մուտք գործելը արյան հուն) արագորեն մաքրվում է և հետևանքներ չի թողնում[23]։ Այնուամենայնիվ, եթե սրտի փականները վնասված են, բակտերիան կարող է դիպչել փականին, ինֆեկցիոն էնդոկարդիտի պատճառ դառնալով։ Բացի այդ, թուլացած իմունիտետով անձանց շրջանում, արյան մեջ բակտերիաների խտությունը կարող է հասնել այնպիսի բարձր մակարդակի, որ բավականացնի փականին դիպչելու ռիսկը մեծացնելու համար։ Որոշ նշանակալի ռիսկի գործոններ նշված են այստեղ[23]․
- Սրտի արհեստական փականներ
- Ներսրտային սարքավորումներ, ինչպես օրինա իմպլանտացվող կարդիովերտեր-դեֆիբրիլյատորն է
- Չվիրահատված ցիանոզային սրտի բնածին արատներ
- Ինֆեկցիոն էնդոկարդիտի պատմություն
- Սրտի քրոնիկ ռևմատիկ ախտահարում, որն աուտոիմուն պատասխան է Streptococcus pyogenes-ի կրկնվող ինֆեկցիաների հանդեպ
- Տարիքով պայմանավորված փականային դեգեներացիա
- Հեմոդիալիզ՝ բժշկական միջամտություն, որը ֆիլտրում է երիկամային անբավարությամբ բուժառուների արյունը
- Կից գոյություն ունեցող վիճակներ, հատկապես այն վիճակները, որոնք ճնշում են իմունիտետը։ Շաքարային դիաբետ, ալկոհոլի չարաշահում, ՄԻԱՎ/ՁԻԱՀ և թմրանյութերի ն/ե օգտագործում՝ այս բոլորը ընդգրկված են այս կատեգորիայում։
Այս ռիսկի գործոնների առավել մանրամասն նկարագրությունը բերված է ներքևում․
Այլ վիճակներից են, որոնք հանգեցնում են բակտերիաների մեծ քանակների մուտքին արյան հուն կոլոռեկտալ քաղցկեղը (առավելապես Streptococcus bovis-ը)[12], միզուղիների ծանր ինֆեկցիաները (առավելապես էնտերոկոկեր) և թմրանյութերի ներմուծումը (Staphylococcus aureus)։ Բակտերիաների մեծ քանակով պայմանավորված կարող է ինֆեկցվել նույնիսկ առողջ փականներով սիրտը։
Առավել վիրուլենտ օրգանիզմը (ինչպիսին է Staphylococcus aureus-ը) կարող է ինֆեկցիոն էնդոկարդիտ առաջացնել ինֆեկցելով նույնիսկ առողջ սիրտը։
Ներերակային թմրամոլները հակված են աջակողմյան փականների ախտահարումով էնդոկարդիտի, քանի որ երակները, որոնք օգտագործվում են թմրանյութերի ներմուծման համար, դրենավորում են արյունը դեպի աջակողմյան սիրտ։ Սրտի ռևմատիկ հիվանդությամբ տառապողների շրջանում ինֆեկցիան տեղակայվում է աորտալ կամ միտրալ փականներին, սրտի ձախ կողմում։
Այլ գործոնները, որոնք մեծացնում են ինֆեկցիոն էնդոկարդիտի ռիսկը, ներառում են․ արյան սպիտակ բջիջների ցածր քանակներ, իմունոդեֆիցիտ կամ իմունոսուպրեսիա, չարորակ նորագոյացություն, շաքարային դիաբետ կամ ալկոհոլի չարաշահում[7]։
Ատամնային վիրահատություններ
[խմբագրել | խմբագրել կոդը]Անցյալում ԻԷ-ի 8[20] դեպքրից 1-ը առաջանում էլ ատամնային պրոցեդուրաների ժամանակ առաջացող բակտերեմիայի պատճառով (դեպքերի մեծամասնությունում՝ Streptococcus viridans, որը գտնվում է բերանի խոռոչում), այնպիսիք, ինչպիսիք են ատամների մաքրումը կամ հեռացումը։ Այս փաստը ժամանակին համարվում էր կլինիկորեն ավելի նշանակալի, քան իրականում է։ Այնուամենայնիվ կարևոր է, որ ատամնաբույժը կամ հիգիենիստը տեղեկանա սրտի հետ կապված խնդիրների առկայության մասին բուժումը սկսելուց առաջ։ Հակաբիոտիկները նշանակվում են սրտի որոշակի պաթոլոգիաներով հիվանդներին, որպես կանխարգելում, չնայած այս մոտեցումը փոխվել է ԱՄՆ-ում, Ամերիկայի Սրտի Ասոցիաիցիայի նոր ուղեցույցների հետ միասին 2007-ին[24], և Միացյալ Թագավորությունում 2008-ին նոր NICE ուղեցույցների հրատարակման հետ։ Ատամների ամենօրյա մաքրումը խոզանակով և թելով նույն կերպով բակտերեմիա է առաջացնում, այսինքն պետք է ունենալ բերանի հիգիենայի բարձր ստանդարտներ բոլոր ժամանակներում[20]։ Չնայած պրոֆիլակտիկ հակաբիոտիկաթերապիան թույլ ապացուցողական հիմք ունի, ներկայիս Ամերիկայի Սրտի Ասոցիաիցիայի ուղեցույցները լայնորեն ընդունվում են կլինիցիստների[25] և հիվանդների կողմից[26]։
Ախտածագում
[խմբագրել | խմբագրել կոդը]
Վանասված փականները և էնդոկարդը (ներսրտենին) նպաստում են ինֆեկցիոն էնդոկարդիտի առաջացմանը[23]։ Մասնավորապես, սրտի փականի վնասված հատվածում արյան մակարդուկ է ձևավորվում՝ վիճակ, որը հայտնի է որպես ոչ բակտերիալ թրոմբոտիկ էնդոկարդիտ։ Թրոմբոցիտների և ֆիբրինի կուտակումները, որոնք արյան մակարդման պրոցեսի մի մասն են կազմում, թույլ են տալիս բակտերիային ամրանալ և վեգետացիաներ ձևավորել։ Օրգանիզմը չունի փականային վեգետացիաների դեմ պայքարելու ուղղակի մեթոդներ, քանի որ փականներն առանձին արյունամատակարարում չունեն։ Վնասված փականների, բակտերիալ աճի և ուժեղ իմուն պատասխանի բացակայության այս համակցումը հանգեցնում է ինֆեկցիոն էնդոկարդիտի առաջացման։
Փականների և էնդոկարդի վնասման պատճառ կարող են դառնալ[23]․
- Խանգարված, տուրբուլենտ արյան հոսքը։ Ֆիբրոզի, մակարդման կամ կոշտացման տեղմասերը, որպես այս խանգարված հոսքի հետևանք, կոչվում են շթային վնասման տեղամասեր։ Արյան խանգարված հոսքն ավելի հավանական է բարձր ճնշման տեղամասերում, այսպիսով միջփորոքային միջնապատի դեֆեկտները կամ բաց զարկերակային ծորանը ավելի մեծ չափով են ԻԷ-ի հավանականություն առաջացնում, քան նախասրտերի միջնապատի դեֆեկտները։
- Կաթետերները, էլեկտրոդները և այլ ներսրտային արհեստական սարքերի առկայությունը։
- Կրկնվող ներերակային ներարկումներից առաջացող կոշտ մասնիկները
- Քրոնիկ բորոքումը։ Օրինակները ներառում են աուտոիմուն մեխանիզմները և փականների դեգեներատիվ ախտահարումները։
Ինֆեկցիոն էնդոկարդիտի առաջացման ռիսկի գործոնները ներառում են սիրտը վնասող գործոնների էլ ավելի մեծ ցուցակ։
Ախտորոշում
[խմբագրել | խմբագրել կոդը]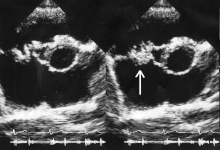
Ինֆեկցիոն էնդոկարդիտի ախտորոշման հաստատման համար անհրաժեշտ է Դյուկի չափանիշների լրացում[27]։ C ռեակտիվ սպիտակուցի և պրոկալցիտոնինային թեստերը առանձնապես օգտակար չեն ախտորոշումը ժխտելու կամ հաստատելու առումով[28]։
Քանի որ Դյուկի չափանիշները հիմնվում են սրտի ուլտրաձայնային հետազոտության արդյունքների վրա, հետազոտությունը ցույց է տվել, թե երբ է պետք էխոսրտագրություն պատվիրել ճանաչելով համապատասխան նշանները և ախտանշաները, ներերակային թմրամոլների[29][30][31] և թմրանյութեր չօգտագործողների[32][33] շրջանում գաղտնի ընթացող էնդոկարդիտը կանխելու նպատակով։ Այնուամենայնիվ հետազոտությունը ավելի քան 20 տարեկան է և, հավանական է, որ որ էնդոկարդիտի համաճարակաբանության և staphylococci-ի նման բակտերիաների փոփոխությունները հետևող գնահատականները ոչ կոռեկտ են դարձնում։
Ուլտրաձայն
[խմբագրել | խմբագրել կոդը]Տրանսթորակալ էխոսրտագրությունը ունի մոտավորապես 65% և 95%-անոց սենսիտիվություն և սպեցիֆիկություն, համապատասխանաբար, եթե էխոսրտագիրը կարծում է, որ «հավանական» կամ «գրեթե հաստատ» էնդոկարդիտի ապացույցներ է տեսնում[34][35]։
-
Ինֆեկցիոն էնդոկարդիտը ցուցադրող ուլտրաձայն[36]
-
Ինֆեկցիոն էնդոկարդիտը ցուցադրող ուլտրաձայն[36]
-
Ինֆեկցիոն էնդոկարդիտը ցուցադրող ուլտրաձայն[36]
-
Ինֆեկցիոն էնդոկարդիտի մեկ այլ դեպք ցուցադրող ուլտրաձայն[37]
Դյուկի փոփոխված չափանիշներ
[խմբագրել | խմբագրել կոդը]Դյուկի Էնդոկարդիտի Ծառայությունով հաստատվել են 1994-ին և վերանայվել 2000-ին Դյուկի չափանիշները, որոնք իրենցից մեծ ու փոքր չափանիշների համախումբ են ներկայացնում, որոնք օգտագործվում են ինֆեկցիոն էնդոկարդիտի ախտորոշումը հաստատելու համար[27][38]։ Դյուկի չափանիշների համաձայն ինֆեկցիոն էնդոկարդիտի ախտորոշումը կարող է լինել հաստատված, հնարավոր կամ հերքված[23]։ Ախտորոշումը համարվում է հաստատված, եթե ներքևում նշված ախտաբանական կամ կլինիկական չափանիշները համադրվում են։ Ախտաբանական չափանիշներից մեկն է՝
- Սրտային վեգետացիաների հիստոլոգիան կամ կուլտուրան, էմբոլիզաված վեգետացիաներ կամ ներսրտային աբսցեսներ, որոնցում միկրոօրգանիզմներ են հայտնաբերվում
- Ակտիվ էնդոկարդիտ
Կլինիկական չափանիշների հետևյալ համակցումներից մեկը
- Երկու մեծ կլինիկական չափանիշներ
- Մեկ մեծ և երեք փոքր չափանիշներ
- Հինգ փոքր չափանիշներ
Ինֆեկցիոն էնդոկարդիտը հնարավոր է, եթե կլինիկական չափանիշների նշված համակցումներից մեկն առկա է
- Մեկ մեծ և մեկ փոքր չափանիշ
- Երեք փոքր չափանիշ
Մեծ չափանիշներ
[խմբագրել | խմբագրել կոդը]Արյան դրական կուլտուրա ԻԷ առաջացնող տիպիկ օրգանիզմներով, որոնք սահմանվում են հետևյալ կերպ[23]
- Տիպիկ միկրոօրգանզիմներ, որոնք համապատասխանում են ԻԷ-ին և վերցված են արյան երկու տարբեր կուլտուրաներից, ինչպես նշված է ներքևում
- Viridans խմբի ստրեպտոկոկեր, կամ
- Streptococcus bovis, ներառյալ սնուցողական տարբերակների շտամները, կամ
- HACEK խումբը, կամ
- Staphylococcus aureus-ը, կամ
- Համայնքում ձեռք բերված enterococci, առաջնային օջախի բացակայության պայմաններում
- Ինֆեկցիոն Էնդոկարդիտին համապատասխանող հարուցիչները կայուն կերպով դրական արյան կուլտուրաներից սահմանվում են հետևյալ կերպ․
- Արյան 2 դրական կուլտուրա, որոնք վերցված են 2 ժամանոց միջակայքով, կամ
- Երեք կամ 3-ից ավելի տարբեր արյան կուլտուրաներ (որոնցից առաջինի և վերջինի միջև առնվազն մեկ ժամանոց միջակայք կա)
- Coxiella burnetii-ն հայտնաբրվում է գոնե մեկ դրական արյան կուլտուրայով կամ Q տենդի ֆազայում IgG հակամարմինների >1:800 տիտրով։ Սա նախկինում փոքր չափանիշ էր համարվում
Էնդոկարդի ընդգրկան էխոկարդիոգրաֆիկ ապացույցները ներառում են․
- Տատանվող ներսրտային գոյացություն փականի կամ շրջապատող կառույցների վրա, ռեգուրգիտանտ (հետհոսքային) շթերի ճանապարհին, կամ իմպլանտացված նյութի առկայություն անատոմիական բացատրության բացակայության պարագայում, կամ
- Աբսցես, կամ
- Արհեստական փականների նոր մասնակի բացազատում կամ նոր փականային ռեգուրգիտացիա (նախկինում եղած աղմուկի փոփոխությունը կամ վատացումը բավական չէ)
Փոքր չափանիշներ
[խմբագրել | խմբագրել կոդը]- Նախատրամադրող գործոններ․ հայտնի սրտային ախտահարումներ, հոգեմետ դեղամիջոցների օգտագործում
- Ջերմություն >38 °C
- Անոթային երևույթներ․ զարկերակային էմբոլիզմ, թոքային ինֆարկտներ, Ջենվեյի ախտահարումներ, շաղկապենու արյունազեղումներ
- Իմունոլոգիական երևույթներ․ գլոմերուլոնեֆրիտ, Օսլերի հանգույցներ, Ռոթի բծեր, Ռևմատոիդ գործոն։
- Մանրէաբանական ապացույցներ․ արյան դրական կուլտուրա (որը չի համապատասխանում մեծ չափանիշներին) կամ ԻԷ-ին համապատասխանող օրգանիզմով ինֆեկցման շճաբանական ապացույցներ, որոնք չեն բավարարում մեծ չափանիշներին
Ռիսկ
[խմբագրել | խմբագրել կոդը]Ն/ե թմրամիջոցներ չօգտագործող անձանց շրջանում, ովքեր տենդ ունեն և գտնվում են անհետաձգելի բուժօգնության բաժանմունքում, թաքուն էնդոկարդիտի ռիսկը 5%-ից պակաս է։ Մելորսը 1987-ին ԻԷ-ի կամ ստաֆիլոկոկային բակտերեմիայի ոչ մի դեպք չգտավ 135 ֆեբրիլ անձանց շրջանում, որոնք գտնվում էին անհետաձգելի բուժօգնության բաժանմունքում[33]։ Վստահության վերին միջակայքը գտնվում է 135 դեպքից 0%-ի համար 5% է կազմում, այսպիսով զուտ ստատիստիկ պատճառներով, այդ հիվանդների շրջանում գոյություն ունի ԻԷ-ով հիվանդ լինելու 5%-անոց հավանականություն։ Ի հակադրում վերջինիս, Լեյբովիցին գտավ, որ 113 չընտրված հիվաններից, ովքեր հիվանդանոց էին ընդունվել տենդի պատճառով, էնդոկարդիտի 2 դեպք (1.8% 95%ՎՄ-ով։ 0%-ից 7%) հայտնաբերվեց[32]։
Ն/ե թմրամիջոցներ օգտագործող անձանց շրջանում, ովքեր ունեին տենդ և գտնվում էին անհետաձգելի բուժօգնության բաժանմունքում, ԻԷ-ի տարածվածությունը կազմել է 10-ից 15%։ Այս գնահատականը չի փոխվել նույնիսկ այն դեպքում, եթե բժիշկները կարծել են որ հիվանդի տենդը ավելի պարզ բացատրություն ունի[31]։ Վեյսեն գտել է, որ 121 հիվանդների 13 % էնդոկարդիտով էր տառապում[29]։ Մարանցը ևս գտել է, որ այսպիսի տենդով հիվանդների տարածվածությունը անհետաձգելի բուժօգնության բաժանմունքում 13%-ի է հասնում[31]։ Սամետը այսպիսի 283 հիվանդների շրջանում էնդոկարդիտի 6%-անոց տարածվածություն է հայտնաբերել, սակայն տենդը պայմանավորող նախնական հիմնական հիվանդությունով մարդկանց բացառելով (այդ թվում մանիֆեստային էնդոկարդիտը), տարածվածությունը 7%-ի հավասարվեց[30]։
Հետազոտություններից մեկը պարզել է, որ արտահիվանդանոցային ստաֆիլոկոկային բակտերեմիայով մարդկանց շրջանում (SAB) էնդոկարդիտի տարածվածությունը կազմում է 29%, ընդդեմ 5%-անոց նոզոկոմիալ SAB-ի[39]։ Սակայն շտամների միայն 2% է մեթիցիլին-ռեզիստենտ, ուստի այս թվերը կարող են ավելի փոքր լինել բարձր ռեզիստենտությամբ տեղամասերում։
Դասակարգում
[խմբագրել | խմբագրել կոդը]Տևողություն
[խմբագրել | խմբագրել կոդը]Պատմականորեն, ինֆեկցիոն էնդոկարդիտը կլինիկորեն բաժանվել է սուր և ենթասուր ձևերի[7] (քանզի չբուժված հիվանդները հակված են ավելի երկար ապրելու ենթասուր տիպով, սուրի հետ համեմատած)։ Այս դասակարգումը ներառում է և՛ հիվանդության առաջընթացի արագությունը, և՛ դրա ծանրության աստիճանը։
- Ենթասուր բակտերիալ էնդոկարդիտը (ԵԲԷ) հաճախ ցածր վիրուլենտություն ունեցող ստրեպտոկոկներով (հիմնակաում viridans խմբի) է առաջանում և մեղմից միջին հիվանդություն է առաջացնում, որը պրոգրեսիվում է շաբաթների և ամիսների ընթացքում (2 շաբաթից ավելի) և արտասրտային տեղամասերը սերմնացրելու ցածր հակում ունի։
- Սուր բակտերիալ էնդոկարդիտը (ՍԲէ) ֆուլմինանտ (կայծակնային ընթացքով) հիվանդություն է, որը տևում է օրերից շաբաթներ (<2 ծաբաթ) և ավելի հավանական է, որ առաջանա է Staphylococcus aureus-ով, որը շատ ավելի մեծ վիրուլենտությամբ կամ հիվանդություն հարուցելու ունակությամբ է օժտված և հաճախ մետաստատիկ ինֆեկցիայի պատճառ է դառնում[7]։
Այս դասակարգումն այժմ չի ընդունվում, քանզի վերագրված ասոցիացիաները (օրգանիզմների և պրոգնոզի վերաբերյալ) բավականաչափ ուժեղ չեն դրանց վրա կլինիկորեն հիմնվելու համար։ Կարճ ինկուբացիա (նշանակում է ավելի պակաս, քան 6 շաբաթ) և երկար ինկուբացիա (նշանակում է 6 շաբաթից ավելի) տերմիններն այժմ առավել նախընտրելի են[40]։.
Կուլտուրայի արդյունքներ
[խմբագրել | խմբագրել կոդը]Ինֆեկցիոն էնդոկարդիտը կարող է դասակարգվել նաև որպես կուլտուրա-դրական և կուլտուրա-բացասական։ Կուլտուրա-բացասական էնդոկարդիտի հիմնական պատճառը հակաբիոտիկների նախնական նշանակումն է։
Ժամանակ առ ժամանակ կուլտուրային միջավայրում աճելու համար միկրոօրգանիզմներին ավելի շատ ժամանակ է անհհրաժեշտ՝ այսպիսի օրգանզիմները կոչվում են պահանջկոտ, քանի որ դրանք աճի համար որոշ պահանջներ ունեն։ Որոշ օրինակներ ընդգրկում են այնպիսի ախտածիններ, ինչպիսիք են Aspergillus տեսակի սնկերը, Brucella տեսակները, Coxiella burnetii, Chlamydia տեսակները և HACEK բակտերիաները։ Ասյպիսով, աճի և նույնականացման ուշացման պատճառով, հիվանդները սխալմամբ կարող են դասակարգվել, որպես «կուլտուրա-բացասական» էնդոկարդիտ ունեցողներ։
Սրտի կողմ
[խմբագրել | խմբագրել կոդը]Էնդոկարդիտը կարող է դասակարգվել նաև, հիմնվելով սրտի ախտահարված կողմի վրա։
- Հիվանդները, ովքեր ներերակային այնպիսի օփիատներ են օգտագործում, ինչպիսիք են Հերոինը կամ Մեթամֆետամինը, կարող են ինֆեկցիա ներմուծել, որը, հասնելով սրտի աջ կողմը, ախտահարում է եռփեղկ փականը , և հաճախ առաջանում է S. aureus-ով[7]:
- Պատճառից անկախ, ձախակողմյան էնդոկարդիտը ավելի բնորոշ է թե՛ ն/ե թմրամոլներին, և թե՛ թմրանյութ չօգտագործողներրին, քան աջակողմյան էնդոկարդիտը[7]։
Վարակի պայմաններ
[խմբագրել | խմբագրել կոդը]Էնդոկարդիտի մեկ այլ ձև է առողջապահություն-ասոցացված էնդոկարդիտը, երբ ինֆեկցող օրգանիզմը փոխանցվում է առղջապահական համակարգում, օրինակ՝ հիվանդանոցում, դիալիզի անցկացման բաժնում, բուժքույրական ապրելատներում։ Նոզոկոմիալ էնդոկարդիտը առողջապահություն ասոցացված էնդոկարդիտի տարատեսակ է, որի պարագայում պատճառական օրգանիզմը ձեռք է բերվում հիվանդանոցում մնալու օրերին և, սովորաբար, ներերակային կաթետերների, ամբողջական պարէնտերալ սնուցման գծերի, պեյսմեյքերների և այլնի պատճառով է առաջանում[41]։
Փականի տիպ
[խմբագրել | խմբագրել կոդը]Եվ վերջին դասակարգումը, բնական-փականային էնդոոկարդիտ և արհեստական-փականային էնդոկարդիտի տարանջատումն է, որը կլինիկորեն նշանակալի է։ Արհեստական փականների էնդոկարդիտը կարող է լինել վաղ (< 60 օր փականային վիրահատությունից հետո), միջին (60 օրից 1 տարի), կամ ուշ (> 1 տարի փականային վիրահատությունից հետո)։
- Վաղ արհեստական-փականային էնդոկարդիտը ներվիրահատական աղտոտման կամ հետվիրահատական բակտերիալ աղտոտման հետևանքով է առաջանում, և սովորաբար իր բնույթով նոզոկոմիալ է
- Ուշ արհեստական փականային էնդոկարդիտն արտահիվանդանոցային ինֆեկցիայի պատճառով է առաջանում[41]։
Արհեստականն փականային էնդոկարդիտը սովորաբար առաջանում է Staphylococcus epidermidis-ով, քազի այն ունակ է պլաստիկ մակերեսներինկենսաթաղանթեր գոյացնել[42]։
Կանխարգելում
[խմբագրել | խմբագրել կոդը]Սրտի հիվանդություն ունեցող ոչ բոլոր մարդիկ հակաբիոտիների կարիք ունեն ԻԷ-ը կանխելու համար։ Սրտի հիվանդությունները ԻԷ-ի առաջացման տեսանկյունից դասակարգվում են որպես բարձր, միջին և ցածր ռիսկի։ Բարձր ռիսկի խմբում գտնվողները ինֆեկցիոն էնդոկարդիտի կանխարգելման կարիք ունեն էնդոսկոպիայից և միզասեռական ուղիների վրա կատարվող միջամտություններից առաջ։ Բարձր ռիսկի խմբում ընդգրկված հիվանդություներրը ներառում են․
- Նախկինում տարած էնդոկարդիտ
- Սրտի չբուժված ցիանոտիկ արատներ
- Առաջին 6 ամիսների ընթացքում ամբողջովին բուժված սրտի բնածին արատներ
- Սրտի արհեստական փականներ
- Ոչ ամբողջովին բուժված սրտի բնածին արատներ
- Փոխխատվաստված սրտի վալվուլոպաթիա
Ներքևում ներկայացված են Ամերիկայի Սրտի Ասոցիացիայի կողմից առաջարկված հակաբիոտիկոպրոֆիլակտիկայի հետևյալ մոտեցումները[24]․
- Բերանացի (օրալ) Ամոքսիցիլին միջամտությունից մեկ ժամ առաջ
- Պենցիլինային ալերգիայով հիվանդների պարագայում
- Ազիթրոմիցին կամ Կլարիթրոմիցին օրալ ճանապարհով, միջամտությունից մեկ ժամ առաջ
- Ցեֆալեքսին օրալ ճանապարհով, միջամտությունից մեկ ժամ առաջ
- Կլինդամիցին օրալ ճանապարհով, միջամտությունից մեկ ժամ առաջ
- Միացյալ Թագավորությունում, NICE կլինիկական ուղեցույցները այլևս խորհուրդ չեն տալիս հակաբիոտիկոպրոֆիլակտիկա իրականացնել , քանի որ ոչ մի կլինիկական ապացույց չկա, որ այն նվազեցնում է ԻԷ-ով հիվանդացությունը և քանի որ այն բացասական ազդեցություն է թողնում (ալերգիա կամ բարձր բակտերիալ ռեզիստենտություն), ուստի վնասը գերակշռում է օգուտին[43]։
Հակաբիոտիկները պատմականորեն սովորաբար խորհուրդ են տրվել ԻԷ-ն կանխելու համար սրտի հետ կապված խնդիրներ ունեցող հիվանդների համար, ովքեր պատրաստվում են ատամնայյին միջամտություններ անցնել (հայտնի է որպես ատամնային հակաբիոտիկային պրոֆիլակտիկա)։ Այնուամենայնիվ բավականաչափ ապացույցներ գոյություն չունեն թե արդյոք հակաբիոտիկները էֆեկտիվ են, թե էֆեկտիվ չեն ԻԷ-ն կանխելու համար, բարձր ռիսկի[44] խմբի հիվանդների շրջանում ատամանային միջամտություններից առաջ։ Ուստի նրանք ավելի քիչ են խորհուրդ տալիս պրոֆիլակտիկ հակաբիոտիկոթերապիան այս միջամտությունների համար[45]։
Բուժում
[խմբագրել | խմբագրել կոդը]Բարձր դեղաչափով հակաբիոտիկները նշանակվում են ն/ե ճանապարհով հակաբիոտիկների մոլեկուլների դիֆուզիան վեգետացիաների մեջ առավելագույնի հասցնելու համար, սրտի խոռոչում գտնվող արյունից։ Սա անհրաժեշտ է, քանի որ ոչ սրտի փականները, ոչ վեգետացիաները ինքնուրույն արյունամատակարում չունեն։ Հակաբիոտիկները սովորաբար շարունակում են երկուսից երեք շաբաթով, կախված ինֆեկցիայի բնութագրիչներից և պատճառական միկրոօրգանիզմից։
Սուր էնդոկարդիտի ժամանակ, ֆուլմինանտ բորբոքման պատճառով, էմպիրիկ հակաբիոտիկոթերապիան սկսվում է անմիջապես արյունը ցանքսի նպատակով վերցնելուց հետո։ Այն սովորաբար ներառում է Վանկոմիցինի և Ցեֆտրիաքսոնի ն/ե ներարկումներ մինչև մանրէի նույնականացումը և զգայունության որոշումը մինիմալ ճնշող կոնցենտրացիայով հայտնի դառնա, թույլ տալով փոփոխել հակամիկրոբային թերապիան սպեցիֆիկ օրգանիզմին թիրախավորելով։ Պետք է հաշվի առնել, որ Գենտամիցինի ամենօրյա օգտագործումը էնդոկարդիտը բուժելու նպատակով զուրկ է ապացուցողական հիմքից (բացի Enterococcus-ով և streptococci սնուցողական շտամով) և դրան բարդությունների մեծ քանակություն է բնորոշ[46]։
Ենթասուր էնդոկարդիտի դեպքում, երբ հիվանդները հեմոդինամիկորեն կայուն են, հակաբիոտիկային թերապիան կարող է հետաձգվել, մինչև պատճառական միկրոօրգանիզմի նույնականացումը։
Ինֆեկցիոն էնդոկարդիտի համար պատասխանատու ամենատարածված մանրէն Staphylococcus aureus-ն է[8], որրը կայուն է Պենիցիլինի նկատմամբ դեպքերի մեծամասնությունում, Օքսացիլինի հանդեպ կայունության բարձր մակարդակ ևս դիտվում է, որի պարագայում Վանկոմիցինի կիրառման անհրաժեշտություն է ծագում։
Viridans խմբի streptococci և Streptococcus bovis-ը սովորաբար խիստ զգույուն են Պենիցիլինի նկատմամբ և կարող են բուժվել Պենիցիլինով կամ Ցեֆտրիաքսոնով[47]։
Viridans խմբի ստրեպտոկոկերը և Streptococcus bovis-ը հարաբերականորեն կայուն են և բուժվում են Պենիցիլինով կամ Ցեֆտրիաքսոնով, բուժման սկզբում ամինոգլիկոզիդների 2 շաբաթանոց կուրսի հետ միասին[47]։
Պենիցիլինային բարձր կայունություն ունեցող viridans խմբի ստրեպտոկոկերի շտամները, սնուցողական տեսակի ստրեպտոկոկերը, ինչպես օրինակ Granulicatella sp., Gemella sp. and Abiotrophia defectiva[48], և Enterococci սովորաբար բուժվում են պենիցիլիններ և ամինոգլիկոզիդներ պարունակող համակցային թերապիայով 4-6 շաբաթ տևողությամբ[47]։
Որոշ հիվանդներ կարող են բուժվել հարաբերականորեն կարճ կուրսով[47] (2 շաբաթ) ն/ե Բենզիլ պենիցիլինով, որն առաջանում է viridans խմբի ստրեպտոկոկերով կամ Streptococcus bovis-ով, եթե հետևյալ վիճակներն հայտնաբերվում․
- Բնական փականի էնդոկարդիտ՝ ոչ արհեստական փականի
- Մինիմալ ճնշող կոնցենտրացիան ≤ 0.12 մգ/լ-ից
- Այնպիսի բարդություն է ի հայտ գալիս, ինչպիսիք են՝ սրտային անբավարությունը, առիթմիան կամ թոքային էմբոլիզմը
- Արտասրտային բարդությունների այնպիսի ապացույցների բացակայություն, ինչպիսին է թրոմբոէմբոլիզմը
- > 5 mm-ից մեծ ոչ մի վեգետացիա, որը անցողունակության խնդիր է առաջացնում
- Արագ կլինիկական պատասխան և ինֆեկցիայից արյան մաքրում
Ի լրացում այս ամենի Օքսացիլին-զգայուն Staphylococcus aureus-ով հարուցված սրտի աջ կողմի բնական փականային էնդոկարդիտը ևս կարող է բուժվել բետա լակտամային հակաբիոտիկների 2 շաբաթանոց կարճ կուրսով, օրինակ՝ Նաֆցիլինով ամինոգլիկոզիդների հետ միասին, կամ առանց դրանց։
Ինֆեկցված նյութի վիրաբուժական մշակումը և փականի փախարինումը մեխանիկական բիոպրոտեզավորող սրտի արհեստական փականով անհրաժեշտ է որոշ իրավիճակներում[49]․
- Հիվանդներ, ովքեր ունեն փականների զգալի ստենոզ կամ ռեգուրգիտացիա, որոնց պատճառով սրտային անբավարարություն է զարգացել
- Հեմոդինամիկայի խանգարման ապացույցների առկայություն, ձախ փորոքի վերջնադիաստոլիկ ճնշման կամ ձախ նախասրտային ճնշման բարձրացում, մեղմից մինչև ծանր թոքային հիպերտենզիա
- Այնպիսի ներսրտային բարդությունների առկայություն, ինչպիսիք են՝ հարփականային աբսցեսը, անցողունակության խանգարումները կամ թափածակող վնասման տեղամասերի առկայությունը
- Կրկնվող սեպտիկ էմբոլիզմ, չնայած համապատասխան հակաբիոտիկային բուժմանը
- Խոշոր վեգետացիաներ (> 10 մմ)
- Արյան կայուն դրական կուլտուրաներ, չնայած համապատասխան հակաբիոտիկային բուժմանը
- Արհեստական փականների շերտազատում
- Արհեստական փականի առկայության պայմաններում կրկնվող ինֆեկցիա
- Աբսցեսի առաջացում
- Միտրալ փականի վաղ փակում
- Սնկերով կամ Գրամ բացասական կայուն օրգանիզմներով առաջացած ինֆեկցիա
Ուղեցույցները վերջերս թարմացվել են Ամերիկայի Սրտաբանների Կոլեգիայի և Սրտաբանների Եվրոպական Միության կողից։ Վերջերս հրապարակված մետա-անալիտիկ տվյալների համաձայն առաջին 7 օրերի ընթացքում կատարված վիրավուժական միջամտությունը ասոցացված է ցածր մահացության հետPubMed։
ԻԷ-ն ասոցացված է ներհիվանդանոցային 18%-անոց մահացության հետ[8]։
Համաճարակաբանություն
[խմբագրել | խմբագրել կոդը]Զարգացող երկրներում ԻԷ-ի տարեկան հիվանդացությունը կազմում է 3-ից 9 դեպք 100,000 մարդուն[23]։ Տղամարդ/կին հարաբերակցությունը 2։1-ից մեծ է։ ԻԷ-ի առավել բարձր հիվանդացություն կա 65 տարեկան կամ ավելի մեծ անձանց շրջանում, ինչը հավանաբար պայմանավորված է այս տարիքի մարդկանց շրջանում բազմաթիվ ռիսկի գործոնների առկայության հետ։ Վերջին տարիներին ԻԷ-ի դեպքերի 1/3-իից ավելին ԱՄՆ-ում առողջապահություն ասոցացված էր[23]։ Մեկ այլ միտում, որը դիտվում է զարգացող երկրներում, սրտի ռևմատոիդ հիվանդությունն է, որը կազմում է դեպքերի 10%-ի պակաս։ Չնայած սրտի փականային հիվանդության պատմությունը ունի զգալի ասոցիացիա ինֆեկցիոն էնդոկարդիտի հետ, դեպքերի 50%-ից ավելին զարգանում է այն մարդկանց շրջանում, ովքեր չունեն սրտի որևէ փականային արատի պատմություն։
Ծանոթագրություններ
[խմբագրել | խմբագրել կոդը]- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 1,11 1,12 «Infective Endocarditis – Cardiovascular Disorders». Merck Manuals Professional Edition (կանադական անգլերեն). 2017 թ․ սեպտեմբեր. Վերցված է 2017 թ․ դեկտեմբերի 11-ին.
- ↑ Njuguna B, Gardner A, Karwa R, Delahaye F (2017 թ․ փետրվար). «Infective Endocarditis in Low- and Middle-Income Countries». Cardiology Clinics. 35 (1): 153–163. doi:10.1016/j.ccl.2016.08.011. PMID 27886786.
- ↑ 3,0 3,1 3,2 3,3 Ambrosioni J, Hernandez-Meneses M, Téllez A, Pericàs J, Falces C, Tolosana JM, Vidal B, Almela M, Quintana E, Llopis J, Moreno A, Miro JM (2017 թ․ մայիս). «The Changing Epidemiology of Infective Endocarditis in the Twenty-First Century». Current Infectious Disease Reports. 19 (5): 21. doi:10.1007/s11908-017-0574-9. PMID 28401448.
- ↑ Cahill TJ, Harrison JL, Jewell P, Onakpoya I, Chambers JB, Dayer M, Lockhart P, Roberts N, Shanson D, Thornhill M, Heneghan CJ, Prendergast BD (2017 թ․ հունիս). «Antibiotic prophylaxis for infective endocarditis: a systematic review and meta-analysis». Heart. 103 (12): 937–944. doi:10.1136/heartjnl-2015-309102. PMID 28213367.
- ↑ 5,0 5,1 Mattu A, Goyal D, Barrett JW, Broder J, DeAngelis M, Deblieux P, Garmel GM, Harrigan R, Karras D, L'Italien A, Manthey D (2007). Emergency medicine: avoiding the pitfalls and improving the outcomes. Blackwell/BMJ Books. էջեր 63. ISBN 978-1-4051-4166-6.
- ↑ Ferro JM, Fonseca AC (2014). Infective endocarditis. Handbook of Clinical Neurology. Vol. 119. էջեր 75–91. doi:10.1016/B978-0-7020-4086-3.00007-2. ISBN 9780702040863. PMID 24365290.
- ↑ 7,0 7,1 7,2 7,3 7,4 7,5 Mitchell RS, Kumar V, Robbins SL, Abbas AK, Fausto N (2007). Robbins Basic Pathology (8th ed.). Saunders/Elsevier. էջեր 406–8. ISBN 978-1-4160-2973-1.
- ↑ 8,0 8,1 8,2 Murdoch DR, Corey GR, Hoen B, Miró JM, Fowler VG, Bayer AS, Karchmer AW, Olaison L, Pappas PA, Moreillon P, Chambers ST, Chu VH, Falcó V, Holland DJ, Jones P, Klein JL, Raymond NJ, Read KM, Tripodi MF, Utili R, Wang A, Woods CW, Cabell CH (2009 թ․ մարտ). «Clinical presentation, etiology, and outcome of infective endocarditis in the 21st century: the International Collaboration on Endocarditis-Prospective Cohort Study». Archives of Internal Medicine. 169 (5): 463–73. doi:10.1001/archinternmed.2008.603. PMC 3625651. PMID 19273776.
- ↑ 9,0 9,1 9,2 9,3 Jeremy., Bagg (2006). Essentials of microbiology for dental students (2nd ed.). Oxford: Oxford University Press. ISBN 9780198564898. OCLC 61756542.
- ↑ «Drug Prescribing». SDCEP (ամերիկյան անգլերեն). Վերցված է 2018 թ․ հունվարի 25-ին.
- ↑ «Pseudomonas aeruginosa». Topics in Infectious Diseases Newsletter. 2001 թ․ օգոստոս. Արխիվացված է օրիգինալից 2008 թ․ հուլիսի 24-ին.
- ↑ 12,0 12,1 Gold JS, Bayar S, Salem RR (2004 թ․ հուլիս). «Association of Streptococcus bovis bacteremia with colonic neoplasia and extracolonic malignancy». Archives of Surgery. 139 (7): 760–5. doi:10.1001/archsurg.139.7.760. PMID 15249410.
- ↑ Chew SS, Lubowski DZ (2001 թ․ նոյեմբեր). «Clostridium septicum and malignancy». ANZ Journal of Surgery. 71 (11): 647–9. doi:10.1046/j.1445-1433.2001.02231.x. PMID 11736823.
- ↑ Group Infections 935, բաժին HACEK Group Infections(անգլ.) EMedicine կայքում
- ↑ 15,0 15,1 Lamas CC, Eykyn SJ (2003 թ․ մարտ). «Blood culture negative endocarditis: analysis of 63 cases presenting over 25 years». Heart. 89 (3): 258–62. doi:10.1136/heart.89.3.258. PMC 1767579. PMID 12591823.
- ↑ Clayton JJ, Baig W, Reynolds GW, Sandoe JA (2006 թ․ օգոստոս). «Endocarditis caused by Propionibacterium species: a report of three cases and a review of clinical features and diagnostic difficulties». Journal of Medical Microbiology. 55 (Pt 8): 981–7. doi:10.1099/jmm.0.46613-0. PMID 16849716.
- ↑ Dreier J, Szabados F, von Herbay A, Kröger T, Kleesiek K (2004 թ․ հոկտեմբեր). «Tropheryma whipplei Infection of an acellular porcine heart valve bioprosthesis in a patient who did not have intestinal Whipple's disease». Journal of Clinical Microbiology. 42 (10): 4487–93. doi:10.1128/JCM.42.10.4487-4493.2004. PMC 522317. PMID 15472298.
- ↑ Dzeing-Ella A, Szwebel TA, Loubinoux J, Coignard S, Bouvet A, Le Jeunne C, Aslangul E (2009 թ․ դեկտեմբեր). «Infective endocarditis due to Citrobacter koseri in an immunocompetent adult». Journal of Clinical Microbiology. 47 (12): 4185–6. doi:10.1128/JCM.00957-09. PMC 2786675. PMID 19812281.
- ↑ Masliah-Planchon J, Breton G, Jarlier V, Simon A, Benveniste O, Herson S, Drieux L (2009 թ․ հունիս). «Endocarditis due to Neisseria bacilliformis in a patient with a bicuspid aortic valve». Journal of Clinical Microbiology. 47 (6): 1973–5. doi:10.1128/JCM.00026-09. PMC 2691068. PMID 19386832.
- ↑ 20,0 20,1 20,2 Jeremy., Bagg (2006). Essentials of microbiology for dental students (2nd ed.). Oxford: Oxford University Press. ISBN 978-0198564898. OCLC 61756542.
- ↑ 21,0 21,1 Yuan SM (2016). «Fungal Endocarditis». Brazilian Journal of Cardiovascular Surgery. 31 (3): 252–255. doi:10.5935/1678-9741.20160026. PMC 5062704. PMID 27737409.
- ↑ Izumi K, Hisata Y, Hazama S (2009 թ․ հոկտեմբեր). «A rare case of infective endocarditis complicated by Trichosporon asahii fungemia treated by surgery». Annals of Thoracic and Cardiovascular Surgery. 15 (5): 350–3. PMID 19901894.
- ↑ 23,0 23,1 23,2 23,3 23,4 23,5 23,6 23,7 Hoen B, Duval X (2013 թ․ ապրիլ). «Clinical practice. Infective endocarditis». The New England Journal of Medicine. 368 (15): 1425–33. doi:10.1056/NEJMcp1206782. PMC 1539065. PMID 23574121.
- ↑ 24,0 24,1 Wilson W, Taubert KA, Gewitz M, Lockhart PB, Baddour LM, Levison M, և այլք: (2007 թ․ հոկտեմբեր). «Prevention of infective endocarditis: guidelines from the American Heart Association: a guideline from the American Heart Association Rheumatic Fever, Endocarditis, and Kawasaki Disease Committee, Council on Cardiovascular Disease in the Young, and the Council on Clinical Cardiology, Council on Cardiovascular Surgery and Anesthesia, and the Quality of Care and Outcomes Research Interdisciplinary Working Group». Circulation. 116 (15): 1736–54. doi:10.1161/CIRCULATIONAHA.106.183095. PMID 17446442.
- ↑ Zadik Y, Findler M, Livne S, Levin L, Elad S (2008 թ․ դեկտեմբեր). «Dentists' knowledge and implementation of the 2007 American Heart Association guidelines for prevention of infective endocarditis». Oral Surgery, Oral Medicine, Oral Pathology, Oral Radiology, and Endodontics. 106 (6): e16–9. doi:10.1016/j.tripleo.2008.08.009. PMID 19000604.
- ↑ Elad S, Binenfeld-Alon E, Zadik Y, Aharoni M, Findler M (2011 թ․ մարտ). «Survey of acceptance of the 2007 American Heart Association guidelines for the prevention of infective endocarditis: a pilot study». Quintessence International. 42 (3): 243–51. PMID 21465012. Արխիվացված օրիգինալից 2015 թ․ դեկտեմբերի 22-ին.
- ↑ 27,0 27,1 Durack DT, Lukes AS, Bright DK (1994 թ․ մարտ). «New criteria for diagnosis of infective endocarditis: utilization of specific echocardiographic findings. Duke Endocarditis Service». The American Journal of Medicine. 96 (3): 200–9. doi:10.1016/0002-9343(94)90143-0. PMID 8154507.
- ↑ Yu CW, Juan LI, Hsu SC, Chen CK, Wu CW, Lee CC, Wu JY (2013 թ․ հունիս). «Role of procalcitonin in the diagnosis of infective endocarditis: a meta-analysis». The American Journal of Emergency Medicine. 31 (6): 935–41. doi:10.1016/j.ajem.2013.03.008. PMID 23601504.
- ↑ 29,0 29,1 Weisse AB, Heller DR, Schimenti RJ, Montgomery RL, Kapila R (1993 թ․ մարտ). «The febrile parenteral drug user: a prospective study in 121 patients». The American Journal of Medicine. 94 (3): 274–80. doi:10.1016/0002-9343(93)90059-X. PMID 8452151.
- ↑ 30,0 30,1 Samet JH, Shevitz A, Fowle J, Singer DE (1990 թ․ հուլիս). «Hospitalization decision in febrile intravenous drug users». The American Journal of Medicine. 89 (1): 53–7. doi:10.1016/0002-9343(90)90098-X. PMID 2368794.
- ↑ 31,0 31,1 31,2 Marantz PR, Linzer M, Feiner CJ, Feinstein SA, Kozin AM, Friedland GH (1987 թ․ հունիս). «Inability to predict diagnosis in febrile intravenous drug abusers». Annals of Internal Medicine. 106 (6): 823–8. doi:10.7326/0003-4819-106-6-823. PMID 3579068.
- ↑ 32,0 32,1 Leibovici L, Cohen O, Wysenbeek AJ (1990 թ․ հունիս). «Occult bacterial infection in adults with unexplained fever. Validation of a diagnostic index». Archives of Internal Medicine. 150 (6): 1270–2. doi:10.1001/archinte.150.6.1270. PMID 2353860.
- ↑ 33,0 33,1 Mellors JW, Horwitz RI, Harvey MR, Horwitz SM (1987 թ․ ապրիլ). «A simple index to identify occult bacterial infection in adults with acute unexplained fever». Archives of Internal Medicine. 147 (4): 666–71. doi:10.1001/archinte.147.4.666. PMID 3827454.
- ↑ Shively BK, Gurule FT, Roldan CA, Leggett JH, Schiller NB (1991 թ․ օգոստոս). «Diagnostic value of transesophageal compared with transthoracic echocardiography in infective endocarditis». Journal of the American College of Cardiology. 18 (2): 391–7. doi:10.1016/0735-1097(91)90591-V. PMID 1856406.
- ↑ Erbel R, Rohmann S, Drexler M, Mohr-Kahaly S, Gerharz CD, Iversen S, Oelert H, Meyer J (1988 թ․ հունվար). «Improved diagnostic value of echocardiography in patients with infective endocarditis by transoesophageal approach. A prospective study». European Heart Journal. 9 (1): 43–53. doi:10.1093/oxfordjournals.eurheartj.a062389. PMID 3345769.
- ↑ 36,0 36,1 36,2 «UOTW #27 – Ultrasound of the Week». Ultrasound of the Week. նոյեմբերի 26, 2014. Արխիվացված է օրիգինալից մայիսի 9, 2017-ին. Վերցված է մայիսի 27, 2017-ին.
{{cite web}}: Unknown parameter|deadurl=ignored (|url-status=suggested) (օգնություն) - ↑ «UOTW #60 – Ultrasound of the Week». Ultrasound of the Week. հոկտեմբերի 5, 2015. Արխիվացված է օրիգինալից մայիսի 9, 2017-ին. Վերցված է մայիսի 27, 2017-ին.
{{cite web}}: Unknown parameter|deadurl=ignored (|url-status=suggested) (օգնություն) - ↑ Li JS, Sexton DJ, Mick N, Nettles R, Fowler VG, Ryan T, Bashore T, Corey GR (2000 թ․ ապրիլ). «Proposed modifications to the Duke criteria for the diagnosis of infective endocarditis». Clinical Infectious Diseases. 30 (4): 633–8. doi:10.1086/313753. PMID 10770721.
- ↑ Kaech C, Elzi L, Sendi P, Frei R, Laifer G, Bassetti S, Fluckiger U (2006 թ․ ապրիլ). «Course and outcome of Staphylococcus aureus bacteraemia: a retrospective analysis of 308 episodes in a Swiss tertiary-care centre». Clinical Microbiology and Infection. 12 (4): 345–52. doi:10.1111/j.1469-0691.2005.01359.x. PMID 16524411.
- ↑ Morris AM (2006 թ․ հունվար). «How best to deal with endocarditis». Current Infectious Disease Reports. 8 (1): 14–22. doi:10.1007/s11908-006-0030-8. PMID 16448596.
- ↑ 41,0 41,1 Kasper DL, Brunwald E, Fauci AS, Hauser S, Longo DL, Jameson JL (2005). Harrison's Principles of Internal Medicine. McGraw-Hill. էջեր 731–40. ISBN 978-0-07-139140-5. OCLC 54501403.
{{cite book}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ Otto M (2009), «Staphylococcus epidermidis — the 'accidental' pathogen», Nature Reviews Microbiology, 7 (8): 555–567, doi:10.1038/nrmicro2182, PMC 2807625, PMID 19609257
- ↑ «Prophylaxis against infective endocarditis: Antimicrobial prophylaxis against infective endocarditis in adults and children undergoing interventional procedures». NICE Clinical Guidelines. National Institute for Health Care and Excellence (UK). 2008 թ․ մարտ. Արխիվացված է օրիգինալից 2013 թ․ հունվարի 26-ին. Վերցված է 2013 թ․ ապրիլի 30-ին.
- ↑ Glenny AM, Roberts GJ, Hooper L, Worthington HV (2013). «Antibiotics for the prophylaxis of bacterial endocarditis in dentistry». Cochrane Database of Systematic Reviews (10): CD003813. doi:10.1002/14651858.CD003813.pub4. PMID 24108511 – via Cochrane.
- ↑ «Prophylaxis against infective endocarditis: antimicrobial prophylaxis against infective endocarditis in adults and children undergoing interventional procedures». National Institute for Health and Care Excellence (NICE). 2008.
- ↑ Cosgrove SE, Vigliani GA, Fowler VG, Abrutyn E, Corey GR, Levine DP, Rupp ME, Chambers HF, Karchmer AW, Boucher HW (2009 թ․ մարտ). «Initial low-dose gentamicin for Staphylococcus aureus bacteremia and endocarditis is nephrotoxic». Clinical Infectious Diseases. 48 (6): 713–21. doi:10.1086/597031. PMID 19207079.
- ↑ 47,0 47,1 47,2 47,3 Baddour LM, Wilson WR, Bayer AS, Fowler VG, Bolger AF, Levison ME, և այլք: (2005 թ․ հունիս). «Infective endocarditis: diagnosis, antimicrobial therapy, and management of complications: a statement for healthcare professionals from the Committee on Rheumatic Fever, Endocarditis, and Kawasaki Disease, Council on Cardiovascular Disease in the Young, and the Councils on Clinical Cardiology, Stroke, and Cardiovascular Surgery and Anesthesia, American Heart Association: endorsed by the Infectious Diseases Society of America». Circulation. 111 (23): e394–434. doi:10.1161/CIRCULATIONAHA.105.165564. PMID 15956145.
- ↑ Kalavakunta JK, Davenport DS, Tokala H, King A, Khagny M, Gupta V (2011 թ․ հունվար). «Destructive Abiotrophia defectiva endocarditis». The Journal of Heart Valve Disease. 20 (1): 111–2. PMID 21404910.
- ↑ Bonow RO, Carabello BA, Chatterjee K, de Leon AC, Faxon DP, Freed MD, և այլք: (2008 թ․ սեպտեմբեր). «2008 focused update incorporated into the ACC/AHA 2006 guidelines for the management of patients with valvular heart disease: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Writing Committee to revise the 1998 guidelines for the management of patients with valvular heart disease). Endorsed by the Society of Cardiovascular Anesthesiologists, Society for Cardiovascular Angiography and Interventions, and Society of Thoracic Surgeons». Journal of the American College of Cardiology. 52 (13): e1–142. doi:10.1016/j.jacc.2008.05.007. PMID 18848134.
Արտաքին հղումներ
[խմբագրել | խմբագրել կոդը]Ինֆեկցիոն էնդոկարդիտ հոդվածը Curlie-ում (ըստ DMOZ-ի)
| ||||||
