Վիսցերալ լեյշմանիոզ
| Վիսցերալ լեյշմանիոզ կալա-ազար | |
|---|---|
 Վիսցերալ լեյշմանիոզ։ Լեյշմանիաների արտաբջջային և ներբջջային տեղակայումը ոսկրածուծում։ Խոշորացումը 1000 անգամ։ | |
| Տեսակ | վարակիչ հիվանդություն և հիվանդության կարգ |
| Պատճառ | L.donovani, L.infantum |
| Հիվանդության ախտանշաններ | Տենդ, քաշի կորուստ, դող, հեպատոսպլենոմեգալիա, անեմիա |
| Վնասում է | Լյարդ, փայծաղ, ոսկրածուծ |
| Վարակ տարածող | Մոծակ |
| Բուժաքննություն | ֆիզիկալ զննում, անամնեզ, Արյան ընդհանուր հետազոտություն, Լուսային մանրադիտակ և բիոպսիա |
| Բժշկական մասնագիտություն | Ինֆեկցիոն հիվանդություններ |
| ՀՄԴ-9 | 085.0 |
| ՀՄԴ-10 | B55.0 |
| Հոմանիշներ | Սև տենդ, Դումդում տենդ[1] |
| Տարբերակիչ ախտորոշում | Մալարիա |
| Մահերի քանակ | 20,000-ից 30,000 տարեկան |
Վիսցերալ լեյշմանիոզ (ՎԼ), նաև հայտնի որպես կալա-ազար[2],, լեյշմանիոզի ամենածանր ձևն է, առանց ճշգրիտ ախտորոշման և համապատասխան բուժման տալիս է մեծ մահացության տոկոս[3]։ Լեյշմանիոզը հարուցվում է Լեյշմանիա ցեղի մակաբույծ նախակենդանիների կողմից։
Մակաբույծը ներթափանցում է լյարդ, փայծաղ (այդեղից էլ անվանումը՝ վիսցերալ (ընդերային)) և ոսկրածուծ։ Չբուժելու դեպքում համարյա թե բոլոր դեպքերում հիվանդները մահանում են։ Ախտանիշներից են տենդը, քաշի կորուստը, դողը, անեմիան, հեպատոսպլենոմեգալիան։ Ըստ ԱՀԿ-ի, հատկապես անհանգստացնող է ՄԻԱՎ/ՎԼ կոմբինացված ինֆեկցիան[4]։
Այս հիվանդությունը մալարիայից հետո մակաբուծային հիվադնություններից մահացությամբ երկրորդ տեղում է՝ առաջացնելով տարեկան 20,000-ից մինչև 30,000 մահ ողջ աշխարհում[5][6]։
անգլ.՝ Rai Bahadur Sir Upendranath Brahmachari-ն (բենգալերեն՝ উপেন্দ্রনাথ ব্রহ্মচারী) (19 դեկտեմբերի 1873 – 6 փետրվար 1946) հնդիկ գիտնական էր և իր ժամանակի առաջատար բժիշկներից։ Նա սինթեզել է կարբոստիբամիդ դեղանյութը 1922 թվականին, որը արդյունավետ է եղել ՎԼ բուժման ժամանակ։
Նշաններ և ախտանիշներ[խմբագրել | խմբագրել կոդը]
Վիսցերալ լեյշմանիոզի ամենաբնորոշ ախտանիշներն են տենդը, լյարդի և փայծաղի մեծացումը։ Մաշկի սև գունավորումը, որի համար և այս հիվանդությունը կոչել են «Սև տենդ», մեծ մաս դեպքերում չի հանդիպում, իսկ հիվանդությունը հեշտ շփոթում են մալարիայի հետ՝ ախտանիշների նմանության պատճառով։ Սխալ ախտորոշումը շատ վտանգավոր է, և համապատասխան բուժման բացակայության դեպքում մահի հաճախականությունը հասնում է մինչև 100%։ L. donovani-ն իրենով ուղղակիորեն մահվան պատճառ չի հանդիսանում ՎԼ-ով հիվանդների մոտ։ Թուլացած իմունային համակարգով մարդկանց մոտ հաճախակի զարգանում է տուբերկուլոզ, թոքաբորբ, դիզենտերիա, ՁԻԱՀ, օպորտունիստական վարակներ։ Հիվանդության զարգացման ընթացքը տարբեր է՝ 1-ից մինչև 21 շաբաթ։ Սակայն Սուդանյան տեսակի դեպքում միջակայքը ավելի փոքր է՝ 12-ից մինչև 16 շաբաթ։

Նույնիսկ բուժվելու դեպքում ՎԼ-ն չի մնում անհետևանք։ ՎԼ-ի հաջող բուժման կուրսից հետո (Աֆրիկյան ՎԼ դեպքում մի քանի ամիս, Հնդկական ՎԼ-ի դեպքում մի քանի տարի) կարող է զարգանալ հիվանդության երկրորդային ձև՝ հետկալա-ազարային մաշկային լեյշմանիոզ, այսինքն հիվանդության մաշկային ձև, որը զարգանում է առաջնային ինֆեկցիայի բուժվելուց հետո։ Այն արտահայտվում է փոքր, կարմրուկանման մաշկի ախտահարումով, որը չափերով մեծանում է և տարածվում է ողջ մարմնով։ Վերջիվերջո այս ախտահարումները կարող են միանալ և առաջացնել տձև, ուռած հետքեր մաշկի վրա, որոնք հիշեցնում են բորոտություն։ Աչքերի վրա տարածվելու դեպքում կարող է բերել կուրության։ Այս երկրորդային ձևը տարբերվում է մաշկային լեյշմանիոզից, որը ավելի մեղմ հիվանդություն է և առաջանում է Լեյշմանիա ցեղի այլ տեսակի ազդեցությամբ (նույնպես արտահայտվում է մաշկի ախտահարումով)[7]։
Պատճառ[խմբագրել | խմբագրել կոդը]
Հայտնի են "Լեյշմանիա" ցեղի երկու տեսակի հարուցիչ, որոնք ունակ են առաջացնել հիվանդության վիսցերալ ձև։ Արևելյան Աֆրիկայում և Հնդկաստանում հաճախ հանդիպող տեսակն է Leishmania donovani-ն, իսկ Եվրոպայում, Արևելյան Աֆրիկայում և Լատինական Ամերիկայում հանդիպում է L. infantum տեսակը, որը հայտնի է նաև որպես L. chagasi[8]։
Հիվանդությունը տարածող միջատները "Ֆլեբոտոմուս" դասի մոծակների տեսակներ են։ Հին աշխարհում "Ֆլեբոտոմուս" տեսակն է, իսկ նոր աշխարհում՝ "Լուտցոմիա"։ Տարածող մոծակները ունեն բավականին փոքր չափեր՝ 3-6 մմ երկարություն և 1,5-3 մմ լայնություն։ Հայտնաբերվում են աշխարհի տրոպիկական գոտիներում։ Lutzomyia longipalpis տեսակը հիվանդության առաջնային տարածող է[9]։ Թրթուռները աճում են տաք, խոնավ օրգանական նյութերում (հին ծառերում, տան պատերում, աղբում), ինչը դժվարեցնում է նրանց վերացումը։
Հնդկաստանում եղած կալա-ազար լեյշմանիոզի դեպքերը ուսումնասիրելու ժամանակ Leishmania donovani մակաբույծից զատ նաև հայտնաբերվել է այլ նախակենդանի՝ Leptomonas seymouri, որը պարունակել է ՌՆԹ վիրուս՝ հայտնի որպես անգլ.՝ Leptomonas seymouri narna-like virus 1։ Ստացվում է, որ Հնդկաստանում կալա-ազարի դեպքերի մեծամասնությունը կապված է եղել երեք հարուցիչների միաժամանակյա ազդեցության հետ՝ երկու նախակենդանիների և մեկ վիրուսի[10]։
Կյանքի ցիկլ[խմբագրել | խմբագրել կոդը]
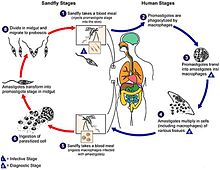
Լեյշմանիայի կյանքի ցիկլը ընթանում է երկու տերերի օրգանիզմներում՝ մարդու և մոծակների։ Մոծակի հասուն էգը ծծում է արյունը սովորաբար այն ժամանակ, երբ մարդը քնած է։ Երբ մոծակը կծում է Լեյշմանիա-յով ախտահարված մարդուն, արյան հետ միասին ախտածին մակաբույծը ընկնում է մոծակի օրգանիզմ։ Այս նախակենդանու զարգացման ժամանակ տարբերում են երկու ձև՝ ավելի փոքր ամաստիգոտ և պրոմաստիգոտ։ Ամաստիգոտներ կլոր են, ոչ շարժուն և ունեն 3-7 մկմ տրամագիծ։ Մոծակի ստամոքսի ներսում ամաստիգոտները արագ վերածվում են երկար և շարժուն ձևերի՝ պրոմաստիգոտների։ Պրոմաստիգոտը ունի երկար ձև, երեք անգամ մեծ է ամաստիգոտից և ունի մտրակ, որը թույլ է տալիս շարժվել։ Պրոմաստիգոտները ապրում են մարսողական ուղում արտաբջջային, սեռական ուղով բազմանում են, այնուհետև տեղափոխվում են մարսողական ուղու մոտակա բաժիններ, որտեղից մոծակի կծելուց հետհոսքով կլցվեն մարդու օրգանիզմ։ Մոծակի կծելու ժամանակ պրոմաստիգոտները մոծակի կնճիթի միջոցով տեղափոխվում են դեպի կծած հատվածը[11][12]։
Մարդու օրգանիզմ մտնելով, պրոմաստիգոտները ներխուժում են մակրոֆագերի մեջ։ Բջիջների մեջ նրանք նորից վերածվում են ամաստիգոտների։ Ամաստիգոտները հետագայում բազմանում են մակրոֆագի ֆագոլիզոսոմների ներսում, որոնց նորմալ ֆունկցիան ամաստիգոտները ունակ են ճնշել։ Բազմաթիվ անգամ կիսվելուց հետո, դրանք պատռում են մակրոֆեգը և դուրս գալիս, սակայն կա միտք, որ ամաստիգոտները ունակ են լքել մակրոֆագը առանց պատռելու նրա թաղանթը՝ էկզոցիտոզի միջոցով[13]։ Հետագայում ամաստիգոտները կրկին ախտահարում են նոր բջիջներ այս ճանապարհով։ Ինֆեկցիայի տարածման հետ մեկտեղ ամաստիգոտները ախտահարում են մոնոնուկլեար ֆագոցիտային համակարգի բջիջները՝ հիմնականում փայծաղում և լյարդում։ Ամաստիգոտները ծայրամասային հյուսվածքներում մոծակի կծելով կրկին անցնում են նրա օրգանիզմ և ցիկլը կրկնվում է[14][15][16][17]։
Կարգավորող T և B բջիջներ[խմբագրել | խմբագրել կոդը]
Բջջային իմունիտետը, որը սպանում է Լեյշմանիաներին, նաև առաջացնում է բորբոքում և ուժեղ լինելու դեպքում կարող է վնասել հյուսվածքները։ Կարգավորող T և B լիմֆոցիտների դերը կայանում է նրանում, որ ճնշեն բջջային իմունիտետը՝ վնասումը կանխարգելելու նպատակով[18][19]։ Այնուամենայնիվ, բջջային իմունիտետի չափից շատ ճնշումը կարող է բերել հակառակ ազդեցության։ Դրանով կարող է բացատրվել դեղերի անարդյունավետությունը, հետկալա-ազարային մաշկային լեյշմանիոզի զարգացումը և հիվանդության կրկնվելը։ Կարգավորող լիմֆոցիտների դերը ՎԼ-ի դեպքում երկար ժամանակ է, ինչ կասկածի տակ է դրվում[20]։ ՎԼ-ի ընթացքի մեջ ներգրավված են բազմաթիվ կարգավորող T և B բջիջներ՝ T1 հելպերներ (արտտադրում են ԻԼ-10, ինտերֆերոն-γ), բնական T reg, Tr1, CD8+ T reg, և B reg լիմֆոցիտներ։ Այս բջիջները ճնշում են բջջային իմունիտետը հիմնականում ԻԼ-10 և այլ ճնշող ցիտոկիններ արտադրելով։
CD4+ T լիմֆոցիտները մեծ հաճախականությամբ հանդիպում են ՎԼ-ով հիվանդների ոսկրածուծում, ԻԼ-10 հիմնական աղբյուրն են և սկսում են բաժանվել լեյշմանիայի անտիգենի ազդեցությունից հետո[21]։ FoxP3 մՌՆԹ-ի մակարդակը բարձր է լինում հետկալա-ազարային մաշկային լեյշմանիոզով հիվանդների մաշկի ախտահարված հյուսվածքներում[22]։ Կարգավորիչ T լիմֆոցիտների քանակը բարձրացած չի լինում փայծաղային հյուսվածքում, ինչպես և այդ լիմֆոցիտների կողմից արտադրվող ինտերֆերոն-γ մակարդակը[23]։ ԻԼ-10 ամենաբարձր մակարդակը փայծաղում գրանցվում է CD8+ և ոչ-FoxP3+ T լիմֆոցիտներում[24]։ ՎԼ-ով հիվանդ մարդկանց CD8+ T լիմֆոցիտներում բարձրացած է ԻԼ-10 մակարդակը[25]։ Հետկալա-ազարային մաշկային լեյշմանիոզով հիվանդների ծայրամասային լեյկոցիտների կազմում 9,6 անգամ շատ է IL-10 արտադրող CD8+ T լիմֆոցիտների քանակը[22]։ Հետկալա-ազարային լեյշմանիոզով հիվանդներից մեկի ծարյամասային արյան լեյկոցիտների ուսումնասիրության ժամանակ պարզվեց, որ CD8+ լիմֆոցիտների բաժինը լիմֆոցիտների կլոնների մեջ հասնում էր 100%[26]։
Ախտորոշում[խմբագրել | խմբագրել կոդը]
Ախտորոշման ոսկե ստանդարտը ամաստիգոտների հայտնաբերումն է փայծաղի կամ ոսկրածուծի պրեպարատում։ Սա տեխնիկապես դժվար կատարվող եղանակ է և հաճախակի չի հաջողվում իրագործել այն երկրներում, որոնց համար վիսցերալ լեյշմանիոզը համարվում է էնդեմիկ։
Լեյշմանիոզի էնդեմիկ գոտիներում հաճախակի կատարվում է շճաբանական թեստ։
K39 թեստը հեշտ է կատարել և գյուղերում աշխատող առողջապահության ոլորտի մարդկանց հեշտ կարելի է սովորեցնել օգտագործել դա։ Թեստի համար անհրաժեշտ պարագաները կարելի է պահպանել սենյակային ջերմաստիճանում և կարիք չկա լրացուցիչ սարքավորումներ տեղափոխել հեռու վայրեր։ Հակա-լեյշմանիային հակամարմնի ուղղղակի ագլյուտինացիոն թեստը շատ ավելի բարդ է կիրառել և չունի առավելություն K39 թեստի նկատմամբ[27]։
Շճաբանական թեստավորման հետ կապված կան որոշակի խնդիրներ։ Մեծ էնդեմիկության գոտիներում ոչ բոլոր վարակվածների մոտ է զարգանում հիվանդություն և բուժման կարիք լինում։ Իրականում, առողջ բնակչության մոտ 32%-ին հետազոտելուց թեստը կարող է դրական լինել, սակայն նրանք չունենան բուժման կարիք[28][29]։ Ընդհակառակը, քանզի շճաբանական թեստերը փնտրում են իմունային պատասխան, այլ ոչ հենց օրգանիզմին՝ թեստը չի դառնում բացասական հիվանդի բուժվելուց հետո և չի կարող օգտագործվել բուժվելու, հիվանդության կրկնվելու փաստը հաստատելու համար[30]։ Իմունային համակարգի հետ կապված խնդիրներ ունեցող մարդիկ (ՄԻԱՎ-ով վարակված) կարող են ցուցաբերել կեղծ բացասական թեստ[31]։
Ներկայում զարգացող թեստ էր ուղղված են էրիթրոսալիցիլաթթվի հայտնաբերմանը[30]։
Կանխարգելում[խմբագրել | խմբագրել կոդը]
2018 թվականի տվյալներով դեռ չկան պատվաստանյութեր՝ վիսցերալ լեյշմանիոզի կանխարգելման համար, սակայն պատվաստանյութերը այժմ մշակվում են[32][33]։ Վարակը կանխարգելելու ամենալավ միջոցը մոծակներից պաշտպանվելն է։ Մոծակի կծելու հավանականությունը իջեցնելու համար խորհուրդ է տրվում՝
- Դրսում։
- Խուսափել տանից դուրս ակտիվ զբաղմունքներից՝ հատկապես արևածագից մինչև մայրամուտ, երբ մոծակները ամենաակտիվն են։
- Դրսում խորհուրդ է տրվում մաշկի չծածկված մասերը հասցնել մինիմալի։ Հագնել երկարաթև հագուստ, երկար տաբատներ և գուլպաներ, շապիկը ուղղել տաբատի մեջ։
- Մաշկի բաց հատվածները, տաբատի և շապիկի ծայրերի տակ գտնվող մաշկը մշակել մոծակներից պաշտպանող նյութերով։ Ամենաարդյունավետ պաշտպանող միջոցները N,N-դիէթիլմետատոլուամիդ (DEET) պարունակողներն են։
- Ներսում։
- Մնալ լավ օդափոխվող տարածքներում։
- Այս հիվանդությունը տարածող մոծակները շատ ավելի փոքր են չափերով և կարող են անցնել փոքր անցքերով։
- Օգտագործել միջատասպան միջոցներ։
- Չօդափոխվող տարածքում քնելու դեպքում պետք է օգտագործել հատուկ ցանցեր և սպիտակեղենը մշակել միջատասպան միջոցներով։ Միջատասպան միջոցներով կարելի է մշակել վարագույրերը, հագուստը և այլն[32]։
Բուժումներ[խմբագրել | խմբագրել կոդը]
Ինչպես և այլ հիվանդությունների դեպքում զարգացող երկրներում, արդյունավետ բուժում ապահովող և մատչելի դեղորայքը շատ սահմանափակ է, իսկ մակաբույծները դառնում են ավելի կայուն հակապարազիտային դեղամիջոցների նկատմամբ։ Ֆինանսական միջոցների սահմանափակ լինելու պատճառով, նոր դեղորայքները դանդաղ են մշակվում, իսկ բուժման մեթոդների հետազոտությունները կատարվում են համալսարաններում, որոնք ֆինանսավորվում են բարեգործական հիմնադրամների կողմից։ Կան բազմաթիվ կազմակերպություններ, որոնք աշխատում են վիսցերալ լեյշմանիոզի դեմ նոր դեղամիջոցներ հայտնաբերելու ուղղությամբ[34]։
Կանխատեսում[խմբագրել | խմբագրել կոդը]
Պաշտպանողական իմունիտետ[խմբագրել | խմբագրել կոդը]
Լեյշմանիայի նկատմամբ իմունային պատասխանը կախված է արյան սպիտակ բջիջներից, ցիտոկիններից, իմունային կոմպլեքսներից, ժառանգական և միջավայրային գործոններից[35]։ Պաշտպանիչ իմունիտետ ձևավորվում է կամ ՎԼ-ի հաջողությամբ բուժելուց հետո, կամ անախտանիշ վարակից հետո, որը չի բերում ՎԼ-ի առաջացմանը[36][37]։ Երկու դեպքում էլ առաջանում է բջջային իմուն պատասխան՝ IV տիպի գերզգայունություն, պրոլիֆերացիա, ծայրամասային արյան մոնոնուկլեար բջիջների կողմից ԻԼ-2, ԻԼ-12, ԻՖ-γ արտադրություն՝ ի պատասխան լեյշմանիայի հակածինների ազդեցության[38][39][40][41][42]։
Ոչ պաշտպանողական իմունիտետ[խմբագրել | խմբագրել կոդը]
Համաճարակաբանություն[խմբագրել | խմբագրել կոդը]
Վիսցերալ լեյշմանիոզի դեպքերի 90%-ը գրանցվել է յոթ երկրներում 2015 թվականին՝ Բրազիլիայում, Եթովպիայում, Քենիայում, Սոմալիում, Հարավային Սուդանում[3]։ Հնդկաստանում ՎԼ-ի դեպքերի 70%-ը գրանցվել է Բիհար նահանգում[3]։ Հնդկաստանում Հյուսիսային Բիհարը (ներառյալ Արարիան, Պուրնեան և Կիշանգանջը) այս հիվանդության էնդեմիկ գոտի է։ Այս հիվանդությունը էնդեմիկ է մոտ 60 երկրներում։ Իրանում էնդեմիկ գոտիներ են Արդաբիլը, Ֆարսը, Հյուսիսային Խորասանը։
Չնայած նրա, որ հիվանդությունը մեծ չափով երկրներ է ընդգրկում, այն շարունակական չէ։ Հիվանդությունը տարածվում է այն վայրերում, որտեղ կա երաշտ, սով, բնակչության մեծ խտություն։ Աֆրիկայում այդ պատճառներով վարակը տարածված է Սուդանում, Եթովպիայում, Քենիայում և Սոմալիում։ Կյանքի որակը այդ երկրներում շատ քիչ է փոխվել նախորդ հարյուրամյակի ընթացքում, իսկ մարդիկ տեղափոխվելու առանձնապես հնարավորություններ չունեն։ Հարավային Սուդանի որոշ հատվածներ, մասնավորապես Վերին Նեղոսի հատվածը, համարյա թե ամբողջությամբ անջատված է երկրի մնացած մասից և մարդկանց մեծ մասը ամբողջ կյանքի ընթացքում մնում է այդտեղ։ Քաղաքացիական պատերազմի պատճառով այդ տարածում եղել են զգալի տեղաշարժեր, ինչը բերել է համաճարակների[43]։
Պատմություն[խմբագրել | խմբագրել կոդը]
Կալա-ազարը առաջին անգամ հայտնվել է արևմտյան բժիշկների ուշադրության կենտրոնում 1824 թվականին՝ Հնդկաստանի Ջեսսոր քանաղում (Այժմ Բանգլադեշի կազմում է)։ Սկզբում կարծիք է եղել, որ դա մալարիայի տեսակ է։ Ասսամը տվեց Կալա-ազարին իր անունը՝ "Ասսամի տենդ"[44]։ "Կալա-ազար" անվանումը (Հինդի-Ուրդու։ काला आज़ार (Դևանագարի) کالا آزار (Նաստալիք) kālā āzār) կազմված է "կալա" մասնիկից, որը Սանսկրիտով, ինչպես նաև հնդկական լեզուներով՝ Ասսամերենով[45], Հինդիով և Ուրդուով նշանակում է սև[46], և "ազար" մասնիկից, որը նշանակում է տենդ Պարսկերենով և հնդկական լեզուներով[45][47]։ Այդպես հիվանդությունը անվանվել է այն պատճառով, որ սևացնում է վերջույթների և որովայնի շրջանի մաշկը, ինչը և հիվանդության հնդկական տեսակի ախտանիշն է։
Ծանոթագրություններ[խմբագրել | խմբագրել կոդը]
- ↑ James, William D.; Berger, Timothy G.; և այլք: (2006). Andrews' Diseases of the Skin: clinical Dermatology. Saunders Elsevier. էջ 426. ISBN 978-0-7216-2921-6.
- ↑ «WHO | Visceral leishmaniasis». www.who.int. Վերցված է 2015 թ․ հոկտեմբերի 5-ին.
- ↑ 3,0 3,1 3,2 Das, Aritra; Karthick, Morchan; Dwivedi, Shweta; Banerjee, Indranath; Mahapatra, Tanmay; Srikantiah, Sridhar; Chaudhuri, Indrajit (2016 թ․ նոյեմբերի 1). «Epidemiologic Correlates of Mortality among Symptomatic Visceral Leishmaniasis Cases: Findings from Situation Assessment in High Endemic Foci in India». PLoS Neglected Tropical Diseases. 10 (11): e0005150. doi:10.1371/journal.pntd.0005150. ISSN 1935-2735. PMC 5117587. PMID 27870870.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ «Leishmaniasis and HIV co-infection». WHO.
- ↑ «Leishmaniasis». WHO Fact sheet N°375. World Health Organization. Վերցված է 2014 թ․ սեպտեմբերի 23-ին.
- ↑ Desjeux P. (2001). «The increase of risk factors for leishmaniasis worldwide». Transactions of the Royal Society of Tropical Medicine and Hygiene. 95 (3): 239–43. doi:10.1016/S0035-9203(01)90223-8. PMID 11490989.
- ↑ Burza, Sakib; Croft, Simon L.; Boelaert, Marleen (2018 թ․ սեպտեմբերի 15). «Leishmaniasis». The Lancet (English). 392 (10151): 951–970. doi:10.1016/S0140-6736(18)31204-2. ISSN 0140-6736. PMID 30126638.
{{cite journal}}: CS1 սպաս․ չճանաչված լեզու (link) - ↑ Chappuis F, և այլք: (2007). «Visceral leishmaniasis: what are the needs for diagnosis, treatment and control?» (PDF). Nature Reviews Microbiology. 5 (11): 873–82. doi:10.1038/nrmicro1748. PMID 17938629.
- ↑ Alexander, Bruce; Lopes de Carvalho, Renata; McCallum, Hamish; Pereira, Marcos Horácio (December 2002). "Role of the Domestic Chicken (Gallus gallus)in the Epidemiology of Urban Visceral Leishmaniasis in Brazil". Emerging Infectious Diseases. 8 (12): 1480–1485. doi:10.3201/eid0812.010485. PMC 2738513. PMID 12498667.
- ↑ Sukla, Soumi; Roy, Syamal; Sundar, Shyam; Biswas, Subhajit (2017). «Leptomonas seymouri narna-like virus 1 and not leishmaniaviruses detected in kala-azar samples from India». Archives of Virology. 162 (12): 3827–35. doi:10.1007/s00705-017-3559-y. PMID 28939968.
- ↑ Sacks, DL (2001). «Leishmania-sand fly interactions controlling species-specific vector competence». Cellular Microbiology. 3 (4): 189–96. doi:10.1046/j.1462-5822.2001.00115.x. PMID 11298643.
- ↑ Ilg, T; Stierhof, YD; Wiese, M; McConville, MJ; Overath, P (1994). «Characterization of phosphoglycan-containing secretory products of Leishmania». Parasitology. 108 (Suppl): S63-71. doi:10.1017/s0031182000075739. PMID 8084657.
- ↑ Lodge, R; Descoteaux, A (2008). «Leishmania invasion and phagosome biogenesis». Sub-cellular Biochemistry. Subcellular Biochemistry. 47: 174–81. doi:10.1007/978-0-387-78267-6_14. ISBN 978-0-387-78266-9. PMID 18512351.
- ↑ Chappuis, François; Sundar, Shyam; Hailu, Asrat; Ghalib, Hashim; Rijal, Suman; Peeling, Rosanna W.; Alvar, Jorge; Boelaert, Marleen (2007). «Visceral leishmaniasis: what are the needs for diagnosis, treatment and control?». Nature Reviews Microbiology. 5 (11): S7–S16. doi:10.1038/nrmicro1748. PMID 17938629.
- ↑ Pulvertaft, RJ; Hoyle, GF (1960). «Stages in the life-cycle of Leishmania donovani». Transactions of the Royal Society of Tropical Medicine and Hygiene. 54 (2): 191–6. doi:10.1016/0035-9203(60)90057-2. PMID 14435316.
- ↑ Chatterjee, K.D. (2009). Parasitology (protozoology and helminthology) in relation to clinical medicine (13th ed.). New Delhi: CBC Publishers. էջեր 67–72. ISBN 9788123918105.
- ↑ Pulvertaft, R.J.V.; Hoyle, G.F. (1960). «Stages in the life-cycle of Leishmania donovani». Transactions of the Royal Society of Tropical Medicine and Hygiene. 54 (2): 191–196. doi:10.1016/0035-9203(60)90057-2. PMID 14435316.
- ↑ Belkaid Y (2007). «Regulatory T Cells and Infection: a Dangerous Necessity» (PDF). Nature Rev Immunol. 7 (11): 875–88. doi:10.1038/nri2189. PMID 17948021. Արխիվացված է օրիգինալից (PDF) 2018 թ․ հոկտեմբերի 18-ին. Վերցված է 2019 թ․ դեկտեմբերի 31-ին.
- ↑ Rosser E, Mauri C (2015). «Regulatory B Cells: Origin, Phenotype, and Function». Immunity. 42 (4): 607–12. doi:10.1016/j.immuni.2015.04.005. PMID 25902480.
- ↑ Carvalho E, Bacellar O, Barral A, և այլք: (1989). «Antigen-specific Immunosuppression in Visceral Leishmaniasis Is Cell Mediated». J. Clin. Invest. 83 (3): 860–4. doi:10.1172/JCI113969. PMC 303759. PMID 2522103.
- ↑ Rai A, Chandreshwar P, Singh A, և այլք: (2012). «Regulatory T Cells Suppress T Cell Activation at the Pathologic Site in Human Visceral Leishmaniasis». PLOS ONE. 7 (2): e31551. Bibcode:2012PLoSO...731551R. doi:10.1371/journal.pone.0031551. PMC 3275558. PMID 22347492.
- ↑ 22,0 22,1 Ganguly S, Mukhopadhyay D, Das N, և այլք: (2010). «Enhanced Lesional FoxP3 Expression and Peripheral Anergic Lymphocytes Indicate a Role for Regulatory T Cells in Indian Post-Kala-azar Dermal Leishmaniasis». J. Invest. Dermatol. 130 (4): 1013–22. doi:10.1038/jid.2009.393. PMID 20032994.
- ↑ Nylen S, Maurya R, Eidsmo L, և այլք: (2007). «Splenic Accumulation of IL-10 mRNA T Cells Distinct from CD4+ CD25+ (FoxP3+) Regulatory T Cells in Human Visceral Leishmaniasis». J Exp Med. 204 (4): 805–17. doi:10.1084/jem.20061141. PMC 2118563. PMID 17389235.
- ↑ Gautam S, Kumar R, Singh N, և այլք: (2014). «CD8 T Cell Exhaustion in Human Visceral Leishmaniasis». J. Infect. Dis. 209 (2): 290–99. doi:10.1093/infdis/jit401. PMC 3873784. PMID 23922369.
- ↑ Peruhype-Magalhaes V, Martins-Filho O, Prata A, և այլք: (2006). «Mixed Inflammatory/Regulatory Cytokine Profile Marked by Simultaneous Raise of Interferon-g and Interleukin-10 and Low Frequency of Tumor Necrosis Factor-a Monocytes Are Hallmarks of Active Human Visceral Leishmaniasis Due to Leishmania chagasi Infection». Clin. Exp. Immunol. 146 (1): 124–32. doi:10.1111/j.1365-2249.2006.03171.x. PMC 1809731. PMID 16968407.
- ↑ Holaday B, Pompeu M, Jeronimo S, և այլք: (1993). «Potential Role for Interleukin-10 in the Immunosuppression Associated with Kala-azar». J. Clin. Invest. 92 (6): 2626–32. doi:10.1172/JCI116878. PMC 288459. PMID 8254019.
- ↑ Chappuis F, Rijal S, Soto A, Menten J, Boelaert M (2006). «A meta-analysis of the diagnostic performance of the direct agglutination test and rK39 dipstick for visceral leishmaniasis». Br Med J. 333 (7571): 723–6. doi:10.1136/bmj.38917.503056.7C. PMC 1592383. PMID 16882683.
- ↑ Sundar S, Singh RK, Maurya R, և այլք: (2006 թ․ հունիս). «Serological diagnosis of Indian visceral leishmaniasis: direct agglutination test versus rK39 strip test». Trans. R. Soc. Trop. Med. Hyg. 100 (6): 533–7. doi:10.1016/j.trstmh.2005.08.018. PMID 16325874.
- ↑ Sundar S, Maurya R, Singh RK, և այլք: (2006 թ․ հունվար). «Rapid, noninvasive diagnosis of visceral leishmaniasis in India: comparison of two immunochromatographic strip tests for detection of anti-K39 antibody». J. Clin. Microbiol. 44 (1): 251–3. doi:10.1128/JCM.44.1.251-253.2006. PMC 1351954. PMID 16390983.
- ↑ 30,0 30,1 Lockwood DN, Sundar S (2006 թ․ հոկտեմբեր). «Serological tests for visceral leishmaniasis». BMJ. 333 (7571): 711–2. doi:10.1136/bmj.38989.567083.BE. PMC 1592372. PMID 17023436.
- ↑ Pasquau F, Ena J, Sanchez R, և այլք: (2005 թ․ հունիս). «Leishmaniasis as an opportunistic infection in HIV-infected patients: determinants of relapse and mortality in a collaborative study of 228 episodes in a Mediterranean region». Eur. J. Clin. Microbiol. Infect. Dis. 24 (6): 411–8. doi:10.1007/s10096-005-1342-6. PMID 15928908.
- ↑ 32,0 32,1 «Parasites-Leishmaniasis Prevention and Control». 2013 թ․ հունվարի 10. Վերցված է 2014 թ․ ապրիլի 29-ին.
- ↑ Gillespie, Portia M.; Beaumier, Coreen M.; Strych, Ulrich; Hayward, Tara; Hotez, Peter J.; Bottazzi, Maria Elena (2016 թ․ հունիսի 3). «Status of vaccine research and development of vaccines for leishmaniasis». Vaccine. 34 (26): 2992–2995. doi:10.1016/j.vaccine.2015.12.071. ISSN 1873-2518. PMID 26973063.
- ↑ «DNDi Annual Report 2015» (PDF). Drugs for Neglected Diseases initiatives. Վերցված է 2016 թ․ սեպտեմբերի 19-ին.
- ↑ Saha S, Mondal S, Banerjee, և այլք: (2006). «Immune Responses in Kala-azar». Indian J Med Res. 123 (3): 245–66. PMID 16778308.
- ↑ Manson-Bahr P (1961). «Immunity in Kala-azar». Trans. R. Soc. Trop. Med. Hyg. 55 (6): 550–55. doi:10.1016/0035-9203(61)90078-5. PMID 14469435.
- ↑ Manson-Bahr P (1967). «Cryptic Infections of Humans in an Endemic Kala-azar Area». E. African Med. J. 44 (4): 177–82. ISSN 0012-835X.
- ↑ Carvalho E, Teixeira R, Johnson W Jr (1981). «Cell Mediated Immunity in American Visceral Leishmaniasis: Reversible Immunosuppression during Acute Infection». Infect. Immun. 33 (2): 498–502. PMC 350726. PMID 7275314.
- ↑ Carvalho E, Badaro R, Reed S, և այլք: (1985). «Absence of gamma interferon and interleukin 2 production during active visceral leishmaniasis». J. Clin. Invest. 76 (6): 2066–2069. doi:10.1172/JCI112209. PMC 424308. PMID 3935667.
- ↑ Carvalho E, Barral A, Pedral-Sampaio D, և այլք: (1992). «Immunologic Markers of Clinical Evolution in Children Recently Infected with Leishmania donovani chagasi». J. Infect. Dis. 165 (3): 535–40. doi:10.1093/infdis/165.3.535. PMID 1347057.
- ↑ Carvalho E, Bacellar O, Brownell C, և այլք: (1994). «Restoration of IFN-gamma Production and Lymphocyte Proliferation in Visceral Leishmaniasis». J. Immunol. 15 (12): 5949–56. PMID 8207220.
- ↑ Ghalib H, Whittle J, Kubin M, և այլք: (1995). «IL-12 Enhances Th-1 Type Responses in Human "Leishmania donovani" Infections». J. Immunol. 154 (9): 4623–9. PMID 7722314.
- ↑ Jean, Francois (1995). «Sudan: Speak no Evil, Do no Good». Life, Death and Aid: The Médecins Sans Frontières Report on World Crisis Intervention.
- ↑ "Mosby's Medical Dictionary, 8th edition. © 2009, Elsevier.". «kala-azar». Վերցված է 2010 թ․ հունվարի 21-ին.
{{cite web}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) CS1 սպաս․ թվային անուններ: authors list (link) - ↑ 45,0 45,1 HarperCollins Publishers, 1991, 1994, 1998, 2000, 2003. «kala-azar». Վերցված է 2010 թ․ հունվարի 21-ին.
{{cite web}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) CS1 սպաս․ թվային անուններ: authors list (link) - ↑ Merriam-Webster's online dictionary. «kala-azar». Վերցված է 2010 թ․ հունվարի 21-ին.
- ↑ Thomas A. Taku (1999). Framework for Industrialization in Africa. Greenwood Publishing Group. էջ 77. ISBN 9780275964986. «Locally, the disease was called kala-azar or black fever, which is the meaning in the Hindustani language.»
Արտաքին հղումներ[խմբագրել | խմբագրել կոդը]
| Վիքիպահեստն ունի նյութեր, որոնք վերաբերում են «Վիսցերալ լեյշմանիոզ» հոդվածին։ |
| ||||||||||
