Հիպոթիրեոզ
| Հիպոթիրեոզ | |
|---|---|
 Թիրոքսինի մոլեկուլի պատկեր, որի պակասից առաջանում է հիպոթիրեոզ | |
| Տեսակ | հիվանդության կարգ |
| Պատճառ | Յոդի պակաս, Հաշիմոտոյի թիրեոիդիտ[1] |
| Հիվանդության ախտանշաններ | Ցուրտը տանելու դժվարություն, հոգնածություն, փորկապություն, տրամադրության անկում, քաշի ավելացում[1] |
| Հետևանք | Լորձատույց |
| Բժշկական մասնագիտություն | էնդոկրինոլոգիա |
| ՀՄԴ-10 | E03.9 |
| Ախտորոշում | Արյան լաբորատոր քննություն, ԹՏՀ, թիրոքսին[1] |
| Տարբերակիչ ախտորոշում | Դեպրեսիա, թուլամտություն, սրտային անբավարարություն, քրոնիկ հոգնածություն[2] |
| Բուժում | Լևոթիրոքսին[1] |
| Բարդություններ | Հղիության դեպքում պտուղի մոտ կարող է զարգանալ կրետինիզմ[3] |
| Կանխարգելում | Յոդացված աղ[4] |
| Հաճախություն | 0.3–0.4% (ԱՄՆ)[5] |
| Սկիզբը | 60-ից ավել տարիքից[1] |
Հիպոթիրեոզ, էնդոկրին հիվանդություն, որի դեպքում վահանաձև գեղձը արտադրում է քիչ քանակով թիրոքսին։ Այն կարող է առաջացնել բազմաթիվ ախտանիշներ, որոնցից են ցուրտը տանելու դժվարությունը, հոգնածության զգացումը, փորկապությունը, դեպրեսիան և քաշի ավելացումը[1]։ Խպիպի պատճառով պարանոցի առաջային մասը լինում է ուռած[1]։ Չբուժված հիպոթիրեոզը հղիության ժամանակ կարող է դանդաղեցնել երեխայի ինտելեկտի զարգացումը և բերել կրետինիզմի[3]։
Ամբողջ աշխարհում սննդակարգի մեջ յոդի պակասը ամենահաճախ պատճառն է հիպոթիրեոզի[5][6]։ Սննդակարգի մեջ յոդի բավարար քանակով երկրներում ամենահաճախ պատճառը աուտոիմուն ախտահարումն է[1]։ Ավելի հազվադեպ պատճառներից են բնածին հիպոթիրեոզը, որոշ դեղորայքների օգտագործումը, վահանագեղձի վրա տարած վիրահատությունները (թիրեոիդէկտոմիա)[1][7]։ Հիպոթիրեոզը ախտորոշվում է արյան մեջ ԹԽՀ և թիրոքսինի մակարդակները որոշելով[1]։
Յոդացված աղի օգտագործումը կանխարգելում է հիպոթիրեոզը բազմաթիվ ազգերի մոտ[4]։ Հիպոթիրեոզը կարող է բուժվել լևոթիրոքսինով[1]։ Յոդի համապատասխան քանակները շատ կարևոր են, բայց մեծ քանակները կարող են վատացնել հիպոթիրեոզի վիճակը[1]։ Մեր երկրում իրականացվում է նորածնային 5 սկրինինգ ծրագիր՝ բնածին հիպոթիրեոզի, ֆենիլկետոնուրիայի, լսողության բնածին խանգարումների, անհասության ռետինոպաթիայի և կոնքազդրային հոդի բնածին հոդախախտի վաղ հայտնաբերմանն ուղղված հետազոտություններ[8]։
Հայաստանում Վերջին 10 տարվա ընթացքում այս սկրինինգների շրջանակում իրականացված հետազոտությունների արդյունքում շուրջ 750 նորածնի մոտ հայտնաբերվել է ծանր ախտաբանություն։ Կանխելով հիվանդությունների հետագա զարգացումը՝ հաջողվել է խուսափել այդ երեխաների հաշմանդամությունից և մահվան հնարավոր ելքից[8][8]։
Ամբողջ աշխարհում կա յոդի պակասով մոտ 1 միլիարդ մարդ, բայց անհայտ է, թե ինչքան հաճախ է այն բերում հիպոթիրեոզի[9]։ ԱՄՆ-ում մարդկանց 0.3–0.4%-ը ունի հիպոթիրեոզ[5]։ 2005-2016թթ. 354 897 հետազոտված նորածնից 124-ի մոտ հայտնաբերվել է բնածին հիպոթիրեոզ։ Նրանք գտնվում են դիսպանսեր հսկողության ներքո և ապահովվում անվճար դեղորայքով[8]։ Բարձրլեռնային շրջաններում էնդեմիկ խպիպի տարածվածության ուսումնասիրության, հողում և ջրում յոդի պակասուրդի հայտնաբերման հիման վրա պրոֆ․ Ա․ Մելիք-Ադամյանը մշակել է համապատասխան կանխարգելիչ միջոցառումներ՝ մասնավորապես ազգաբնակչությանը յոդացված կերակրի աղով ապահովելու ուղղությամբ։ Ենթակլինիկական հիպոթիրեոզը, որը հիպոթիրեոզի ավելի մեղմ ձևն է, բնորոշվում է թիրոքսինի նորմալ մակարդակով և բարձրացած ԹՏՀ մակարդակով։ Այդ ձևը հանդիպում է ԱՄՆ բնակչության 4.3–8.5%-ի մոտ[5]։ Հիպոթիրեոզը ավելի հաճախ հանդիպում է կանանց մոտ[1]։ 60 տարեկանից բարձր մարդիկ ավելի հաճախ են ախտահարվում[1]։ Շների մոտ նույնպես զարգանում է հիպոթիրեոզ, իսկ ավելի հազվադեպ դիտվում է կատուների և ձիերի մոտ[10]։ "Հիպոթիրեոզ" բառը առաջացել է հունարեն հիպո-, որը նշանակում է "քիչ", թիրեոս, որը նշանակում է "վահան", և էիդոս, որը նշանակում է "ձև"[11]։
Ախտանիշներ
[խմբագրել | խմբագրել կոդը]Հիպոթիրեոզով հիվանդ մարդիկ հաճախ ունենում են շատ մեղմ արտահայտված ախտանիշներ կամ ընդհանրապես չեն ունենում։ Բազմաթիվ ախտանիշներ կան, որոնք կապված են կամ հիպոթիրեոզի առաջնային պատճառի, կամ թիրեոիդ հորմոնների ցածր մակարդակի հետ[12][13]։
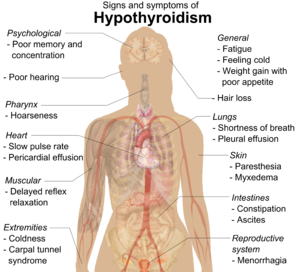
| Ախտանիշներ[12] | Նշաններ[12] |
|---|---|
| Թուլություն | Չոր, կոպիտ մաշկ |
| Ցրտի զգացում | Սառը վերջույթներ |
| Թույլ հիշողություն և կենտրոնացում | Միքսեդեմա կամ լորձայտուց(մուկոպոլիսախարիդների կուտակումներ մաշկում) |
| Փորկապություն, դիսպեպսիա[14] | Ալոպեցիա (մազաթափություն) |
| Քաշի ավելացում վատ ախորժակի հետ | Բրադիկարդիա |
| Դիսպնեա (շնչառության դանդաղում) | Վերջույթների այտուց |
| Դիսֆոնիա (խռպոտ ձայն) | Ջլային ռեֆլեքսների դանդաղ ռելաքսացիա |
| Կանանց մոտ, մենորագիա, իսկ ավելի ուշ օլիգոմենորեա | Դաստակային թունելի համախտանիշ |
| Պարէսթեզիա | Հիդրոթորաքս, ասցիտ, հիդրոպերիկարդ |
| Լսողության կորուստ |
Ուշացած թուլացումը ծնկային ռեֆլեքսը ստուգելուց հետո բնորրոշ նշան է հիպոթիրեոզի և կապված է հորմոնի դեֆիցիտի հետ[5]։
Լորձայտուցային կոմա
[խմբագրել | խմբագրել կոդը]
Լորձայտուցային կոման հազվադեպ, բայց կյանքին վտանգ սպառնացող արտահայտում է հիպոթիրեոզի։ Սովորաբար այն առաջանում է այն մարդկանց մոտ, ովքեր արդեն ունեին հիպոթիրեոզ, բայց կարող է նաև լինել հիվանդության առաջին արտահայտումը։ Այս վիճակը բնորոշվում է հիպոթերմիայով (մարմնի ջերմության իջեցում) առանց դողի, գիտակցության խանգարմամբ, բրադիկարդիայով (դանդաղասրտություն), հիպովենտիլացիայով (թոքերի օդափոխության թուլացում)։ Դիտվում են նաև մաշկի փոփոխություններ և լեզվի մեծացում (մակրոգլոսիա)[15]։
Հղիություն
[խմբագրել | խմբագրել կոդը]Նույնիսկ ենթակլինիկական կամ թեթև հիպոթիրեոզը կարող է բերել հնարավոր անպտղության և վիժման[16][17]։ Հիպոթիրեոզը բարձրացնում է պրեէկլամպսիայի, պերինատալ մահացության ռիսկը[16][17][18]։ Հղիության 0.3–0.5% դեպքերում դիտվում է նաև հիպոթիրեոզ[18]։ Հիպոթիրեոզը նաև կապված է գեստացիոն դիաբետի և վաղաժամ ծննդաբերության հետ[19]։
Երեխաներ
[խմբագրել | խմբագրել կոդը]Հիպոթիրեոզով նորածինները սովորաբար ունենում են նորմալ հասակ և քաշ (չնայած գլուխը կարող է լինել սպասվածից ավելի մեծ, իսկ հետին գաղթունը կարող է լինել բաց)։ Դիտվում է քնկոտություն, մկանային ցածր տոնուս, խռպոտ ձայնով լաց, կերակրման դժվարություն, փորկապություն, մակրոգլոսիա, պորտային ճողվածք, քսերոդերմա (չոր մաշկ), մարմնի ցածր ջերմաստիճան և դեղնուկ[20]։ Դեղնուկ առաջանում է այն երեխաների մոտ, որոնց վահանագեղձը չի արտադրում թիրեոիդ հորմոններ[20]։ Դեղնուկ նաև կարող է առաջանալ յոդի պակասով տարածքում մեծացող երեխաների մոտ[21]։ Նորմալ աճը և զարգացումը խանգարվում է, և չբուժելու դեպքում կարող է զարգանալ մտավոր հետամնացություն (IQ 6-15 միավոր կամ նույնիսկ ցածր որոշ դեպքերում)։ Այլ խնդիրներից են մեծ և փոքր շարժումների խանգարումը, կոորդինացիան, մկանային տոնուսի իջեցումը, շլությունը, ուշադրության իջեցումը և խոսքի դանդաղումը[20]։ Ատամների ծկթումը կարող է ուշանալ[22]։
Ավելի մեծ երեխաների և դեռահասների մոտ ախտանիշները ներառում են հոգնածությունը, ցրտի անտանելիությունը, քնկոտությունը, մկանային թուլությունը, փորկապությունը, աճի հապաղելը, գունատությունը, կոպիտ և հաստ մաշկը, հիպերտրիխոզը, մենստրուալ ցիկլի խանգարումը աղջիկների մոտ և ուշացած սեռական հասունացումը։ Ախտանիշները նաև կարող են ներառել ծնկային ռեֆլեքսի ուշացած թուլացումը, բրադիկարդիան։ Դեղնուկը առկա է լինում մեծացած վահանագեղձի հետ[20]։ Երբեմն վահանագեղձի մի մասն է մեծացած լինում և լինում է հանգուցավոր կառուցվածքի[23]։
Պատճառներ
[խմբագրել | խմբագրել կոդը]Հիպոթիրեոզը առաջանում է վահանագեղձի ֆունկցիայի խանգարման ժամանակ (առաջնային հիպոթիրեոզ), հիպոֆիզում ԹՏՀ արտադրության անբավարարության ժամանակ (երկրորդային հիպոթիրեոզ) ,հիպոթալամուսից թիրեոտրոպին-ռելիզինգ հորմոնի անբավարարության դեպքում (երրորդային հիպոթիրեոզ)[5][24]։ Առաջնային հիպոթիրեոզի առաջանում է մոտ 1000 անգամ ավելի հաճախ քան մնացած ձևերը[7]։
Յոդի պակասը առաջնային հիպոթիրեոզի և էնդեմիկ խպիպի ամենաառաջին պատճառն է[5][6]։ Սննդակարգի մեջ յոդի նորմալ քանակներ օգտագործող երկրեներում առաջին պատճառը քրոնիկ աուտոիմուն թիրեոիդիտն է (Հաշիմոտոյի թիրեոիդիտ)[5][6]։ Հաշիմոտոյի թիրեոիդիտը կապված է լինում խպիպի հետ։ Այս դեպքում կատարվում է վահանագեղձի ինֆիլտրացիա T լիմֆոցիտներով, հակա-թիրեոիդ հակամարմիններով, որոնք ազդում են յուրահատուկ թիրեոիդ հակածինների վրա, օրինակ՝ թիրեոիդ պերօքսիդազան, թիրեոգլոբուլինը և ԹՏՀ ընկալիչները[5]։
Կանանց ծննդաբերությունից 9 ամիս հետո, մոտ 5% դեպքերում կարող է առաջանալ հետծծնդաբերական հիպոթիրեոզ[25]։ Սա բնորոշվում է հիպերթիրեոզի կարճ փուլով․ որին հաջորդում է հիպոթիրեոզը։ 20-40%-ը մշտական ունենում են հիպոթիրեոզ[25]։
Աուտոիմուն թիրեոիդիտը կապված է լինում այլ իմուն մեխանիզմով հիվանդությունների հետ, որոնցից են տիպ 1 շաքարային դիաբետը, չարորակ սակավարյունությունը, միասթենիա գրավիսը, ռևմատոիդ արթրիտը և համակարգային կարմիր գայլախտը[5]։ Աուտոիմուն հիպոթիրեոզը կարող է արտահայտվել որպես աուտոիմուն պոլիէնդոկրին համախտանիշի մաս[5]։
| Խումբ | Պատճառներ |
|---|---|
| Առաջնային հիպոթիրեոզ[5] | Յոդի պակաս (զարգացող երկրներում), աուտոիմուն թիրեոիդիտ, ենթասուր գրանուլեմատոզ թիրեոիդիտ, ենթասուր լիմֆոցիտային թիրեոիդիտ, հետծննդային թիրեոիդիտ, նախորդած թիրեոիդէկտոմիա, նախորդած ռադիոակտիվ յոդով բուժում, նախորդած ճառագայթային բուժում Դեղեր։ Լիթիումային պրեպարատներ (նորմոթիմիկներ), ամիոդարոն, ալֆա-ինտերֆերոն, թիրոզին կինազայի արգելակիչներ, օրինակ՝ սունիտինիբ |
| Կենտրոնական հիպոթիրեոզ[7] | Հիպոֆիզը ճնշող գոյացություններ (հիպոֆիզի ադենոմա, կրանիոֆարինգեոմա, մենինգիոմա, գլիոմա, մետաստազ, դատարկ թրքական թամբի համախտանիշ, ներքին քնային զարկերակի անևրիզմա, հիպոֆիզի վիրահատություն կամ ճառագայթում, որոշ դեղեր, վնասվածք, անոթային խանգարումներ, ինֆիլտրատիվ հիվանդություններ (հեմոքրոմատոզ, բետտա-թալասեմիա, սարկոիդոզ), աուտոիմուն հիվանդություններ, բնածին հիվանդություններ և ինֆեկցիաներ (տուբերկուլյոզ, սնկախտ, սիֆիլիս)) |
| Բնածին հիպոթիրեոզ[26] | Վահանագեղձի խանգարված ֆունկցիա (75%), թիրեոիդ հորմոնների անբավարար առաջացում (20%), մայրական հակամարմնի և ռադիոակտիվ յոդի փոխանցում Համախտանի՛ներ։ մուտացիաներ Ծամանակավոր։ մոր մոտ յոդի պակասի կամ ավելցուկի, ԹՏՀ ընկալիչների դեմ հակամարմինների, նեոնատալ հիվանդությունների պատճառով Կենտրոնական։ հիպոֆիզի թերֆունկցիա |
Սպառման հիպոթիրեոզի դեպքում տիպ 3 դեյոդինազի բարձր մակարդակները չեզոքացնում են թիրեոիդ հորմոնները և բերում են հիպոթիրեոզի[27]։ 3 դեյոդինազի բարձր մակարդակները առաջանում են հիմնականում հեմանգիոմայի արդյունքում[27]։ Այս վիճակը շատ հազվադեպ է[27]։
Ախտաֆիզիոլոգիա
[խմբագրել | խմբագրել կոդը]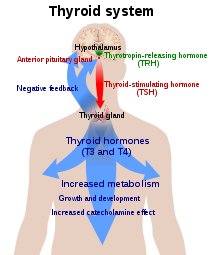
Թիրեոիդ հորմոնը անհրաժեշտ է բազմաթիվ հյուսվածքների նորմալ կենսագործունեության համար։ Առողջ մարդկանց մոտ վահանագեղձը հիմնականում արտազատում է թիրոքսին (T4), որը վերածվում է տրիյոդթիրոնինի (T3) այլ օրգաններում, սելեն-կախյալ ֆերմենտ՝ յոդոթիրոնին դեյոդինազայի միջոցով[28]։ Տրիյոդթիրոնինը կապվում է թիրեոիդ հորմոնի ընկալիչի հետ բջջի կորիզում, որտեղ այն ակտիվացնում է որոշակի սպիտակուցների սինթեզի համար պատասխանատու գեները[29]։ Լրացուցիչ այն կապվում է նաև Ալֆա-v բետտա-3 ինտեգրինին բջջաթաղանթի վրա, այդպիսով խթանելով նատրիում-ջրածնային պոմպը, անգիոգենեզը (անոթների առաջացումը) և բջիջների աճը[29]։ Արյան մեջ համարյա ամբողջ թիրեոիդ հորմոնը (99.97%) կապված է պլազմայի սպիտակուցներին, որոնցից է թիրոքսին կապող գլոբուլինը։ Միայն չկապված թիրեոիդ հորմոնն է կենսաբանորեն ակտիվ[5]։ Դեյոդինազի մեծ քանակները այսպիսով կարող են բերել սպառման հիպոթիրեոզի[27]։
Վահանագեղձը մարմնում թիրոքսինի միակ աղբյուրն է, որի առաջացման համար անհրաժեշտ է յոդ և թիրոզին ամինաթթուն։ Յոդը արյան հունից գնում է դեպի վահանագեղձ, որտեղ վերածվում է թիրեոգլոբուլինի մոլեկուլների։ Այս գործընթացը կարգավորվում է ԹՏՀ կողմից, որը արտազատվում է հիպոֆիզի կողմից։ Յոդի և ԹՏՀ-ի պակասը կարող են բերել թիրեոիդ հորմոնի սինթեզի անբավարարության[24]։
Հիպոթալամո-հիպոֆիզա-վահագեղձային ուղին կարևոր դեր է խաղում թիրեոիդ հորմոնի մակարդակի կարգավորման հարցում։ ԹՏՀ առաջացումը ադենոհիպոֆիզում խթանվում է ԹՌՀ կողմից, որը առաջանում է հիպոթալամուսում։ ԹՏՀ և ԹՌՀ արտադրությունը ճնշվում է թիրոքսինի մեծ քանակների կողմից բացասական հետադարձ կապի միջոցով։ ԹՌՀ-ի ցածր քանակները կբերեն ԹՏՀ-ի ցածր քանակի և թիրեոիդ հորմոնը չի սինթեզվի բավարար քանակով[7]։
Հղիությունը բերում է թիրեոիդ հորմոնի ֆիզիոլոգիայի փոփոխությունների։ Գեղձը մեծանում է չափերով 10%-ով, թիրոքսինի արտադրությունը մեծանում է 50%-ով և յոդի պահանջարկը մեծանում է։ Շատ կանայք ունեն նորմալ թիրեոիդ ֆունկցիա, բայց աուտոիմուն ռեակցիաների հակվածություն, կամ յոդի պակաս, որոնց պատճառով դիտվում է հիպոթիրեոզ մինչև ծնունդը կամ ծննդաբերությունից հետո[30]։
Ախտորոշում
[խմբագրել | խմբագրել կոդը]Թիրեոտրոպ հորմոնի մակարդակի որոշումը լավագույն սկզբնական թեստն է հիպոթիրեոզի ախտորոշման համար, իսկ երկրորդ ԹՏՀ թեստը անում են մի քանի շաբաթ հետո հաստատելու համար[31]։ ԹՏՀ մակարդակը կարող է բարձրացած լինել այլ հիվանդությունների ֆոնի վրա և ԹՏՀ մակարդակի որոշումը խորհուրդ չի տրվում հոսպիտալիզացված հիվանդների մոտ, եթե չկան վահանագեղձի ֆունկցիայի խանգարման լուրջ հիմքեր[5]։ ԹՏՀ բարձր մակարդակը ցույց է տալիս, որ վահանաձև գեղձը չի արտադրում բավական թիրեոիդ հորմոն[5][23]։ Հիպոթիրեոզի աստիճանը որոշելու համար T3 մակարդակի որոշումը խորհուրդ չի տրվում Ամերիկյան կլինիկական էնդոկրինոլոգների ասոցիացիայի կողմից անգլ.՝ American Association of Clinical Endocrinologists (AACE)[5]: Կան բազմաթիվ աղյուսակներ հիպոթիրեոզի աստիճանը որոշելու համար, որոնք օբյեկտիվ են, բայց ախտորոշման համար ունեն սահմանափակ կիրառություն[5]։
| ԹՏՀ | T4 | Մեկնաբանություն |
|---|---|---|
| Նորմալ | Նորմալ | Նորմալ թիրեոիդ ֆունկցիա |
| Բարձրացած | Ցածր | Ակնհայտ հիպոթիրեոզ |
| Նորմալ/Ցածր | Ցածր | Կենտրոնական հիպոթիրեոզ |
| Բարձրացած | Նորմալ | Ենթակլինիկական հիպոթիրեոզ |
Հիպոթիրեոզի շատ դեպքեր կապված են կրեատինկինազայի և լյարդի ֆերմենտների քանակի բարձրացման հետ։ Նրանք վերադառնում են նորմալ մակարդակի, երբ հիպոթիրեոզը լրիվ բուժվում է[5]։ Խոլեստերոլի, ՑԽԼՊ և A-լիպոպրոտեինի մակարդակները կարող են բարձրացած լինել[5]։ Հիպոթիրեոզի կապը սրանց հետ դեռ հստակ պարզաբանված չէ[21]։
Ծանոթագրություններ
[խմբագրել | խմբագրել կոդը]- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 1,11 1,12 1,13 «Hypothyroidism». National Institute of Diabetes and Digestive and Kidney Diseases. March 2013. Արխիվացված օրիգինալից 2016 թ․ մարտի 5-ին. Վերցված է 2016 թ․ մարտի 5-ին.
- ↑ Ferri, Fred F. (2010). Ferri's differential diagnosis : a practical guide to the differential diagnosis of symptoms, signs, and clinical disorders (2nd ed.). Philadelphia, PA: Elsevier/Mosby. էջ Chapter H. ISBN 978-0323076999.
- ↑ 3,0 3,1 Preedy, Victor (2009). Comprehensive Handbook of Iodine Nutritional, Biochemical, Pathological and Therapeutic Aspects. Burlington: Elsevier. էջ 616. ISBN 9780080920863.
- ↑ 4,0 4,1 Syed S (April 2015). «Iodine and the "near" eradication of cretinism». Pediatrics. 135 (4): 594–6. doi:10.1542/peds.2014-3718. PMID 25825529.
- ↑ 5,00 5,01 5,02 5,03 5,04 5,05 5,06 5,07 5,08 5,09 5,10 5,11 5,12 5,13 5,14 5,15 5,16 5,17 5,18 Garber JR, Cobin RH, Gharib H, Hennessey JV, Klein I, Mechanick JI, Pessah-Pollack R, Singer PA, Woeber KA (December 2012). «Clinical practice guidelines for hypothyroidism in adults: cosponsored by the American Association of Clinical Endocrinologists and the American Thyroid Association» (PDF). Thyroid. 22 (12): 1200–35. doi:10.1089/thy.2012.0205. PMID 22954017. Արխիվացված է օրիգինալից (PDF) 2016 թ․ հունվարի 14-ին. Վերցված է 2018 թ․ դեկտեմբերի 15-ին.
- ↑ 6,0 6,1 6,2 Chakera AJ, Pearce SH, Vaidya B (2012). «Treatment for primary hypothyroidism: current approaches and future possibilities». Drug Design, Development and Therapy (Review). 6: 1–11. doi:10.2147/DDDT.S12894. PMC 3267517. PMID 22291465.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ 7,0 7,1 7,2 7,3 Persani L (September 2012). «Clinical review: Central hypothyroidism: pathogenic, diagnostic, and therapeutic challenges». The Journal of Clinical Endocrinology and Metabolism (Review). 97 (9): 3068–78. doi:10.1210/jc.2012-1616. PMID 22851492.
- ↑ 8,0 8,1 8,2 8,3 «Նորածնային սկրինինգները կանխարգելում են ծանր հիվանդություններ». moh.am. Վերցված է 2018 թ․ դեկտեմբերի 17-ին.
- ↑ Cooper, DS; Braverman LE, eds. (2012 թ․ հուլիսի 12). Werner & Ingbar's the thyroid : a fundamental and clinical text (10th ed.). Philadelphia: Wolters Kluwer/Lippincott Williams & Wilkins Health. էջ 552. ISBN 978-1451120639. Արխիվացված օրիգինալից 2016 թ․ մայիսի 20-ին.
- ↑ «Hypothyroidism». Merck Veterinary Manual, 10th edition (online version). 2012. Արխիվացված օրիգինալից 2012 թ․ օգոստոսի 23-ին. Վերցված է 2013 թ․ դեկտեմբերի 25-ին.
- ↑ Mosby's Medical Dictionary (9 ed.). Elsevier Health Sciences. 2013. էջ 887. ISBN 9780323112581. Արխիվացված օրիգինալից 2016 թ․ մարտի 7-ին.
- ↑ 12,0 12,1 12,2 12,3 Longo DL, Fauci AS, Kasper DL, Hauser SL, Jameson JL, Loscalzo J (2011). «341: disorders of the thyroid gland». Harrison's principles of internal medicine (18th ed.). New York: McGraw-Hill. ISBN 978-0071748896.
- ↑ Khandelwal D, Tandon N (January 2012). «Overt and subclinical hypothyroidism: who to treat and how». Drugs (Review). 72 (1): 17–33. doi:10.2165/11598070-000000000-00000. PMID 22191793. S2CID 207301404.
- ↑ Ebert EC (July 2010). «The thyroid and the gut». Journal of Clinical Gastroenterology. 44 (6): 402–6. doi:10.1097/MCG.0b013e3181d6bc3e. PMID 20351569.
- ↑ Klubo-Gwiezdzinska J, Wartofsky L (March 2012). «Thyroid emergencies». The Medical Clinics of North America. 96 (2): 385–403. doi:10.1016/j.mcna.2012.01.015. PMID 22443982.
- ↑ 16,0 16,1 «Tyroid disease in Women». Office on Women's Health, U.S. Department of Health and Human Services. 2017 թ․ փետրվարի 1. Արխիվացված օրիգինալից 2017 թ․ հուլիսի 12-ին. Վերցված է 2017 թ․ հուլիսի 20-ին.
 This article incorporates text from this source, which is in the public domain.
This article incorporates text from this source, which is in the public domain.
- ↑ 17,0 17,1 «Postpartum Thyroiditis» (PDF). American Thyroid Association. 2014. Վերցված է 2017 թ․ հուլիսի 20-ին.
- ↑ 18,0 18,1 Vissenberg R, van den Boogaard E, van Wely M, van der Post JA, Fliers E, Bisschop PH, Goddijn M (July 2012). «Treatment of thyroid disorders before conception and in early pregnancy: a systematic review». Human Reproduction Update (Review). 18 (4): 360–73. doi:10.1093/humupd/dms007. PMID 22431565.
- ↑ Negro R, Stagnaro-Green A (October 2014). «Diagnosis and management of subclinical hypothyroidism in pregnancy». BMJ. 349 (10): g4929. doi:10.1136/bmj.g4929. PMID 25288580. S2CID 21104809.
- ↑ 20,0 20,1 20,2 20,3 Counts D, Varma SK (July 2009). «Hypothyroidism in children». Pediatrics in Review. 30 (7): 251–8. doi:10.1542/pir.30-7-251. PMID 19570923.
- ↑ 21,0 21,1 Pearce EN (February 2012). «Update in lipid alterations in subclinical hypothyroidism». The Journal of Clinical Endocrinology and Metabolism. 97 (2): 326–33. doi:10.1210/jc.2011-2532. PMID 22205712.
- ↑ Chandna S, Bathla M (July 2011). «Oral manifestations of thyroid disorders and its management». Indian Journal of Endocrinology and Metabolism. 15 (Suppl 2): S113–6. doi:10.4103/2230-8210.83343. PMC 3169868. PMID 21966646.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ 23,0 23,1 Brown RS (2013). «Autoimmune thyroiditis in childhood». Journal of Clinical Research in Pediatric Endocrinology (Review). 5 Suppl 1 (4): 45–9. doi:10.4274/jcrpe.855. PMC 3608006. PMID 23154164.
- ↑ 24,0 24,1 Gaitonde DY, Rowley KD, Sweeney LB (August 2012). «Hypothyroidism: an update». American Family Physician (Review). 86 (3): 244–51. PMID 22962987. Արխիվացված օրիգինալից 2015 թ․ փետրվարի 18-ին.
- ↑ 25,0 25,1 Stagnaro-Green A (February 2012). «Approach to the patient with postpartum thyroiditis». The Journal of Clinical Endocrinology and Metabolism (Review). 97 (2): 334–42. doi:10.1210/jc.2011-2576. PMID 22312089. Արխիվացված է օրիգինալից 2020 թ․ ապրիլի 8-ին. Վերցված է 2018 թ․ դեկտեմբերի 16-ին.
- ↑ Donaldson M, Jones J (2013). «Optimising outcome in congenital hypothyroidism; current opinions on best practice in initial assessment and subsequent management». Journal of Clinical Research in Pediatric Endocrinology (Review). 5 Suppl 1 (4): 13–22. doi:10.4274/jcrpe.849. PMC 3608009. PMID 23154163.
- ↑ 27,0 27,1 27,2 27,3 Weber Pasa M, Selbach Scheffel R, Borsatto Zanella A, Maia AL, Dora JM (November 2017). «Consumptive Hypothyroidism: Case Report of Hepatic Hemangioendotheliomas Successfully Treated with Vincristine and Systematic Review of the Syndrome». European Thyroid Journal. 6 (6): 321–327. doi:10.1159/000481253. PMC 5704697. PMID 29234626.
- ↑ Maia AL, Goemann IM, Meyer EL, Wajner SM (June 2011). «Deiodinases: the balance of thyroid hormone: type 1 iodothyronine deiodinase in human physiology and disease». The Journal of Endocrinology. 209 (3): 283–97. doi:10.1530/JOE-10-0481. PMID 21415143. Արխիվացված օրիգինալից 2013 թ․ դեկտեմբերի 26-ին.
- ↑ 29,0 29,1 Cheng SY, Leonard JL, Davis PJ (April 2010). «Molecular aspects of thyroid hormone actions». Endocrine Reviews. 31 (2): 139–70. doi:10.1210/er.2009-0007. PMC 2852208. PMID 20051527.
- ↑ Stagnaro-Green A, Abalovich M, Alexander E, Azizi F, Mestman J, Negro R, Nixon A, Pearce EN, Soldin OP, Sullivan S, Wiersinga W (October 2011). «Guidelines of the American Thyroid Association for the diagnosis and management of thyroid disease during pregnancy and postpartum». Thyroid. 21 (10): 1081–125. doi:10.1089/thy.2011.0087. PMC 3472679. PMID 21787128.
- ↑ So M, MacIsaac RJ, Grossmann M (August 2012). «Hypothyroidism». Australian Family Physician. 41 (8): 556–62. PMID 23145394. Արխիվացված է օրիգինալից 2013 թ․ մայիսի 17-ին. Վերցված է 2019 թ․ փետրվարի 17-ին.
| Վիքիպահեստն ունի նյութեր, որոնք վերաբերում են «Հիպոթիրեոզ» հոդվածին։ |
| ||||||||||||||||
