Քնի ապնոէ
| Քնի ապնոէ | |
|---|---|
 Քնի ապնոէ | |
| Տեսակ | հիվանդության կարգ և ախտանիշ կամ նշան |
| Պատճառ | քնի օբստրուկտիվ ապնոէ, քնի կենտրոնական ապնոէ, քնի խառը տեսակի ապնոէ[1] |
| Հիվանդության ախտանշաններ | շնչականգեր կամ մակերեսային շնչառություն քնած ժամանակ[1][2] |
| Բժշկական մասնագիտություն | քիթ-կոկորդ-ականջաբանություն, քնի բժշկություն |
| ՀՄԴ-9 | 327.23 և 780.57 |
| ՀՄԴ-10 | G47.3 |
| Ռիսկի գործոններ | ավելորդ քաշ, ընտանիքի պատմություն, ալերգիաներ, լայնացած նշիկներ[3] |
| Ախտորոշում | Քնի գիշերային հետազոտություն[4] |
| Բուժում | ապրելակերպի փոփոխություն, բերանային հարմարանքներ, շնչառական սարքեր, վիրահատություն[1] |
| Բարդություններ | սրտամկանի ինֆարկտ, կաթված, շաքարային դիաբետ, սրտային անբավարարություն, անկանոն սրտային ռիթմ, ճարպակալում[1] |
| Հաճախություն | 1–6% (մեծահասակներ), 2% (երեխաներ)[5][6] |
| Սկիզբը | 55–60 տարեկան[1][5] |
Քնի ապնոէ, քնի խանգարում, որը բնորոշվում է քնի ընթացքում շնչառական դադարներով կամ անբավարար շնչառական էպիզոդներով[1]։ Յուրաքանչյուր կանգ տևում է մի քանի վայրկյանից մինչև մի քանի րոպե և մեկ գիշերվա ընթացքում այդպիսի դրվագները կարող են կրկնվել բազմիցս[1]։ Առավել տարածված է շնչականգերի զուգակցումը բարձրաձայն խռմփոցով[2]։ Շնչառության վերականգնումը ուղեկցվում է խեղդոցի կամ փնչոցի նման ձայներով[1]։ Քանի որ խանգարումը նպաստում է քնի ընդհատումներին, այս խնդրով հիվանդները սովորաբար քնկոտ են լինում կամ ամբողջ օրը ունենում են հոգնածության զգացում[1]։ Երեխաների մոտ քնի ապնոէի առկայությունը կարող է բերել ուսուցողական պրոցեսի ընթացքում խնդիրների առաջացման կամ հիպերակտիվ վարքի դրսևորման[2]։
Գոյություն ունեն ապնոէի երեք ձևեր՝ օբստրուկտիվ, կենտրոնական և այդ երկուսի համակցումը խառը[1]։ ՔՕԱ ամենատարածված ձևն է[1]։ ՔՕԱ-ի ռիսկի գործոնները ներառում են գիրությունը, ընտանեկան պատմությունը, ալերգիաները, նեղացած շնչուղիները, մեծացած նշիկները[3]։ ՔՕԱ-ի ժամանակ շնչառությունը ընդհատվում է շնչուղիների փակման հետևանքով, այնինչ ՔԿԱ-ի դեպքում պատճառը գործադրվող ջանքերի բացակայությունն է[1]։ Քնի ապնոէով մարդիկ հնարավոր է տեղեկացված չլինեն նրա առկայության մասին[1]։ Շատ դեպքերում նկատում են ընտանիքի անդամները[1]։ Քնի ապնոէն հաճախ ախտորոշվում է գիշերային հետազոտության միջոցով և դրա ախտորոշումը հաստատելու համար անհրաժեշտ է ավելի քան հինգ էպիզոդի առկայություն մեկ ժամում[4][7]։
Բուժումը կարող է ընդգրկել ապրելակերպի փոփոխություններ, շնչառական սարքերի օգտագործում և վիրահատական մոտեցում[1]։ Կենսակերպի փոփոխությունն ընդգրկում է ալկոհոլից հրաժարում, ավելորդ քաշից ձերբազատում, ծխախոտի օգտագործման դադարեցում և մեջքային դիրքում քնելուց խուսափում[8]։ Շնչառական սարքերից ամենատարածվածը CPAP սարքավորումն է[8]։ Առանց բուժման քնի ապնոէն կարող է բարձրացնել սրտի կանգի, կաթվածի, շաքարային դիաբետի, սրտային անբավարարության, անկանոն սրտխփոցի, ճարպակալման և ճանապարհատրանսպորտային պատահարների առաջացման ռիսկը[1]։
ՔՕԱ-ն ախտահարում է մեծահասակների 1-6%-ը և երեխաների 2%-ը[5][6]։ Տղամարդկանց մոտ այն հանդիպում է 2 անգամ ավելի հաճախ, քան կանանց մոտ[5]։ Չնայած նրան, որ հիվանդությունը կարող է զարգանալ ցանկացած տարիքում, խնդիրն առավել հաճախ հանդիպում է 55-60 տարեկան անձանց մոտ[1][5]։ ՔԿԱ տարածվածությունը կազմում է 1%-ից պակաս[9]։ ՔԿԱ-ի մասին հայտնի է դեռ հին ժամանակներից․ գերմանական մի միֆում այս խանգարումը նկարագրվել է որպես Ունդինայի անեծք, երբ մարդը քնելիս մոռանում է շնչելու մասին[10]։
Նշաններ և ախտանիշներ[խմբագրել | խմբագրել կոդը]
Քնի ապնոէով մարդիկ մի շարք խնդիրներ են ձեռք բերում՝ արտահայտված ցերեկային քնկոտություն, ուշադրության կենտրոնացման դժվարացում, տեսողական խնդիրներ[11]։ ՔՕԱ-ն կարող է բարձրացնել ճանապարհային պատահարների առաջացման և աշխատանքի իրականացման հետ կապված ռիսկերը։ Եթե ՔՕԱ-ն չի բուժվում, մեծանում է այլ առողջական խնդիրներ ձեռք բերելու ռիսկը, ինչպիսին է, օրինակ, շաքարային դիաբետը։ Չբուժված ապնոէն հանգեցնում է մշտական թթվածնի մշտական քաղցի, ինչը կարող է մահվան պատճառ հանդիսանալ[12]։ Ավելին, իրականացվում են բարձրագույն նյարդային կեղևային ֆունկցիաները գնահատող սանդղակների համագումարներ՝ հայտնաբերելու ապնոէի հետևանքով ուղեղի ախտահարված կենտրոնները[11], ներառելով նրանք, որոնք պատասխանատու են՝
- Կատարողական ֆունկցիաների համար՝ այն թե ինչպես է անձը պլանավորում և սկսում հանձնարարություններ կատարել[11]
- Ուշադրությունը կենտրոնացնելու, էֆեկտիվ աշխատելու և ինֆորմացիան արթուն վիճակում վերլուծելու[11]
- Հիշողության օգտագործում և սովորելու գործընթացը[11]
Ցերեկային կոգնիտիվ վիճակի խափանման հետևանքով կարող են ի հայտ գալ վարքային էֆեկտներ։ Սրանք կարող են ներառել ընկճվածություն, ռազմատենչություն, ինչպես նաև էներգիայի ու ուշադրության պակաս[13]։ Այս էֆեկտները կարող են դառնալ դժվար բուժելի բերելով դեպրեսիայի զարգացման[14]։
Կա ակնհայտ կապ, որ դիաբետի ռիսկը միջին կամ ծանր աստիճանի հիվանդների մոտ ավելի բարձր է[15]։ Կա աճող կապ այն մասին որ քնի ապնոէն կարող է բերել լյարդի ֆունկցիաների խափանման, հատկապես լյարդի ճարպային հիվանդությունների զարգացման (տես ստեատոզ)[13][16][17][18]։ Վերջապես, քանի որ կան շատ ֆակտորներ որոնք կարող են բերել նախկինում նշված էֆեկտներից որոշներին, որոշ մարդիկ տեղյակ չեն, որ ունեն քնի ապոնէ և թերդիագնոզված են կամ ախտանշանները պարզապես անտեսվում են[11]։
Ռիսկի գործոններ[խմբագրել | խմբագրել կոդը]
Քնի ապնոէն կարող է ախտահարել մարդկանց անկախ իրենց սեռից, ռասայից կամ տարիքից։ Ռիսկի գործոններն են՝
- Արական սեռը
- Ճարպակալումը
- 40-ից մեծ տարիքը
- Պարանոցի մեծ շրջագիծը (40-45սմ)
- Մեծացած նշիկներ կամ լեզու
- Փոքր ստորին ծնոտ
- Գաստրոէզոֆագեալ ռեֆլյուքս
- Ալերգիաներ
- Սինուսիտներ
- Ընտանեկան պատմությունում քնի ապնոէի առկայություն
- Քթի միջնապատի ծռվածություն[19]
Ալկոհոլը, հանգստացնողները և տրանկվիլիզատորները նույնպես կարող են հրահրել քնի ապնոէի առաջացումը՝ ըմպանի մկանների տոնուսի նվազման մեխանիզմով։ Ի համեմատ չծխողների, ծխող անձանց մոտ քնի ապնոէի հանդիպման հաճախականությունը 3 անգամ բարձր է[20]։
Կենտրոնական քնի ապնոէն առավել հաճախ ասոցացված է հետևյալ ռիսկի գործոնների հետ՝
- Արական սեռ
- Տարիքը 65-ից բարձր
- Սրտանոթային համակարգի հիվանդություններ՝ նախասրտերի շողացում կամ միջնախասրտային միջնապատի դեֆեկտներ՝ օրինակ բաց օվալ անցք
- Կաթված
Զարկերակային գերճնշումը շատ տարածված է քնի ապնոէով հիվանդների շրջանում[21]։
Մեխանիզմ[խմբագրել | խմբագրել կոդը]
Երբ շնչառությունը կանգ է առնում, ածխածնի երկօքսիդի մակարդակը արյան մեջ բարձրանում է։ Քիմիաընկալիչները զգայուն են արյան հոսքում ածխածնի երկօքսիդի կոնցենտրացիայի նկատմամբ և ֆիքսում են արյան մեջ նրա բարձր լինելը։ Այդ մասին ազդանշան է հաղորդվում դեպի նյարդային կենտրոններ և դրան ի պատասխան ուղեղը արթնացման ազդակներ է ուղարկում մարմնին։ Արթնացման արդյունքում մկանների տոնուսը բարձրանում է, շնչուղիները բացվում են այսպիսով վերականգնելով շնչառությունը և արյան մեջ թթվածնի մակարդակը․ անձը կրկին քնում է[22]։
Ախտորոշում[խմբագրել | խմբագրել կոդը]
Քնի ապնոէն ախտորոշվում է ախտանշանների գնահատման, ռիսկի գործոնների հայտնաբերման ու կլինիկական գնահատման (արտահայտված ցերեկային քնկոտություն և հոգնածություն)տվյալների վրա, սակայն ախտորոշման ոսկե չափանիշը քնի գիշերային հետազոտությունն է (պոլիսոմնոգրաֆիա կամ սահմանափակ արտածումներով շարժական հետազոտություն (իրականացվում է տնային պայմաններում))։ Հիվանդության ախտորոշումը կարող է հաստատվել հետազոտության արդյունքում ստացված ցուցանիշների գնահատման շնորհիվ։ Այդ ցուցանիշների մեծությունը կախված է շնչառական դեպքերի քանակից ու տեսակից քնի մեկ ժամվա ընթացքում (Ապնոէ-հիպոպնոէ ինդեքս կամ ԱՀԻ)։ Ընդունված է նորմալ շեմային արժեք, որից բարձր ցուցանիշը ենթադրում է ապնոէի առկայություն և հիվանդության ծանրությունը ստանում է քանակական գնահատական, ըստ որի տարբերում ենք թեթև աստիճանի քնի օբստրուկտիվ ապնոէ՝ ժամում 5-ից 14,9 շնչառական դեպք, միջին ծանրության՝ ժամում 15-29,9 դեպք, ծանր՝ ժամում 30-ից ավել դեպք։
Չնայած, ընդունված ըստ ծանրության աստիճանի դասակարգմանը, ապնոէի տեսակների բազմազանությունը (օրինակ, ապնոէ և հիպոպնոէ, կենտրոնական և օբստրուկտիվ), հիվանդների ֆիզիոլոգիական տարբերություններո, սարքավորումների ու մեթոդների բազմազանությունը ակտիվ քննարկումների կենտրոնում են պահում դեպքի տեսակի որոշման հարցը[23]։ Ըստ ներկայացված կոնտեքստի շնչառական դեպքի տեսակի որոշումը կախված է որոշ ֆակտորներից (օր․ հիվանդի տարիքից), և հաշվարկվում է չափանշներով՝ նկարագրված որոշ, երբեմն հակասող գայդլայններում[24][25]։ Օրինակ, ընդունված է ապնոէի հետևյալ տարբերակիչ սահմանումը (մեծահասակների մոտ)՝ հիմնականը՝ շնչառական ակտերի միջև 10 վայրկյան տևող միջակայք, համակցված կամ նյարդաբանական միկրոարթնացմամբ (3 վայրկյան կամ ավել տևող փոփոխություն ԷԷԳ-ով C3, C4, O1 կամ O2 ալիքներով), կամ արյան մեջ թթվածնի դեսատուրացիայով 3-4% և ավել, կամ վերջին երկուսի առկայությամբ էլ։
Օքսիմետրիա[խմբագրել | խմբագրել կոդը]
Օքսիմետրիան, որը կարող է իրականացվել մեկ կամ մի քանի գիշերների ընթացքում հիվանդի տանը ավելի պարզ, սակայն քիչ հուսալի այլընտրանք է պոլիսոմնոգրաֆիային։ Թեստը խորհուրդ է տրվում միայն այն դեպքում, երբ պահանջվում է բժշկի կողմից և չպետք է օգտագործվի այն հիվանդների մոտ, ովքեր ախտանիշներ չունեն[26]։ Տնային օքսիմետրիան կարող է լինել արդյունավետ ուղեցույց շնչուղիներում օդի շարունակական դրական ճնշմամբ բուժման սարք (CPAP) օգտագործելու համար[27]։
Դասակարգում[խմբագրել | խմբագրել կոդը]
Կան երեք տեսակի քնի ապնոէներ։ ՔՕԱ-ն 84% է, ՔԿԱ-ն 0,4%, իսկ դեպքերի 15%-ը խառը տեսակն են[28]։
Քնի օբստրուկտիվ ապնոէ[խմբագրել | խմբագրել կոդը]



Քնի օբստրուկտիվ ապնոէն ՔՕԱ ամենատարածված տարբերակն է քնի շնչառական խանգարումների։ Քնի ընթացքում մկանային տոնուսը որպես կանոն թուլանում է և ըմպանի մակարդակում մարդկանց շնչուղու այդ հատվածը հակված է կոլլապսի ենթակվելու՝ լինելով կազմված փափուկ հյուսվածքային պատերից, ինչը կարող է բերել շնչուղիների փակման։ Թեթև աստիճանի քնի ապնոէն, որը մարդիկ կարող են ունենալ վերին շնչուղիների ինֆեկցիայի հետևանքով, կարող է լինել ոչ նշանակալի, սակայն քրոնիկ ծանր օբստրուկտիվ քնի ապնոէն պահանջում է բուժում որպեսզի կանխարգելվի արյան մեջ թթվածնի ցածր քանակի երևույթը՝ հիպօքսեմիա, քնի դեպրիվացիան, և այլ գանգատներ։
Այն անձիք, ովքեր ունեն ցածր մկանային տոնուս և փափուկ հյուսվածքներ շնչուղիների շուրջը (օր․ ճարպակալման դեպքում), կառուցվածքային հատկանիշներ, որոնք բերում են շնչուղու նեղացման, ունեն քնի օբստրուկտիվ ապնոէի զարգացման բարձր ռիսկ։ Տարեց մարդիկ առավել հակված են ՔՕԱ ունենալու, քան երիտասարդները․ Տղամարդիկ ավելի հավանական է, որ կունենան քնի ապնոէ, քան կանայք ու երեխաները, չնայած դրան այս խնդիրը ևս լայն տարածում ունի նշված երկու պոպուլյացիոն խմբերում[29]։
ՔՕԱ- ի վտանգը աճում է մարմնի քաշի ավելացման, ակտիվ ծխելու և տարիքի աճին զուգընթաց։ Բացի այդ, շաքարային դիաբետով հիվանդները կամ «սահմանային» շաքարային դիաբետ ունեցող հիվանդները ունեն երեք անգամ բարձր ՔՕԱ ռիսկ։ Ընդհանուր ախտանշանները ներառում են բարձրաձայն խռմփոց, անհանգիստ քուն և քնկոտություն ցերեկային ժամերին։ Ախտորոշիչ հետազոտությունները ներառում են տնային օքսիմետրիայի թեստ կամ պոլիսոմնոգրաֆիա քնի խանգարումների կլինիկայում։ Բուժման որոշակի մասը ներառում է ապրելակերպի փոփոխություններ, ինչպիսիք են ալկոհոլի կամ մկանային ռելաքսանտների օգտագործումից խուսափելը, քաշի նվազեցումը և ծխելուց հրաժարվելը։ Շատերի համար օգտակար է մարմնի վերին մասի 30 աստիճան բարձրության վրա[30] կամ ավելի բարձր քնելը, ինչպես, օրինակ, հատուկ հետ ուղղված մեջքով բազկաթոռին։ Դրանով կանխվում է շնչուղիների փակումը գրավիտացիոն ուժերի ազդեցությամբ։ Կողմնային դիրքում պառկելը (կողքին քնած), ի տարբերություն մեջքային դիրքին (մեջքին քնած), ևս խորհուրդ է տրվում որպես քնի օբստրուկտիվ ապնոէի բուժում հիմնականում այն պատճառով, որ ձգողական բաղադրիչը փոքր է կողմնային դիրքում[31][32][33]։ Որոշ մարդիկ օգտվում են տարբեր տեսակի բերանային սարքավորումներից, ինչպիսին է մաքզիլյար առաջբերող սպլինտը։
Շնչուղիներում օդի շարունակական դրական ճնշմամբ բուժման սարքը (CPAP սարք) ամենաարդյունավետ բուժումն է ծանր աստիճանի քնի օբստրուկտիվ ապնոէի համար, սակայն բերանային հարմարանքները համարվում են առաջին ընտրության տարբերակ՝ արդյունավետությամբ հավասար CPAP-ին` թեթև և միջին աստիճանի համար, համաձայն Քնի բժշկության ամերիկյան ակադեմիայի առողջապահական պարամետրերի[34]։ Կան նաև վիրահատական մոտեցման տարբերակներ հյուսվածքների հեռացմամբ և կարծրեցմամբ՝ արդյունքում լայնացնելով շնչուղիները։
Խռմփոցը այս համախտանիշով մարդկանց շրջանում տարածված երևույթ է։ Խռմփոցը բերանի հետին մասով, քթով և կոկորդով անցնող օդի տուրբուլենտ հոսքի ձայնն է։ Թեև ոչ բոլոր խռմփացնողներն են ունենում դժվարաշնչություն, խռմփոցն այլ ռիսկային գործոնների հետ համատեղ ավելի կանխատեսելի է դարձնում ՔՕԱ-ի առկայությունը[35]։ Նույնիսկ ամենաբարձր խռմփոցի ձայնը դեռ չի նշանակում, որ անհատը ունի օբստրուկտիվ ապնոէ, իսկ ծանր արտահայտված խռմփոցը, չի նշանակում որ օբստրուկցիան ևս ծանր աստիճանի է։ Եթե վերին շնչուղիները զգալիորեն փակ են, ապա հնարավոր է, որ օդային շարժումը բավարար լինի խռմփոցի ձայնի այդչափ բարձր լինելու համար։ Քնի ապնոէների ամենահավանական նշանն է խռմփոցի հանկարծակի կանգ առնելը՝ դադարելը։
Այլ հուշող ցուցանիշները ներառում են արտահայտված ցերեկային քնկոտություն, ճարպակալումը (ՄԶՑ> 30), պարանոցի շրջագծի մեծ արժեքը (կանանց մոտ՝ 41սմ, տղամարդկանց մոտ՝ 43սմ), մեծացած նշիկները և լեզվի ծավալի մեծացումը, փոքր ստորին ծնոտը (միկրոգնատիա), առավոտյան գլխացավերը, գրգռվածությունը, տրամադրության փոփոխականությունը, դեպրեսիան, սովորելու և/կամ հիշողության հետ կապված դժվարությունները և սեռական դիսֆունկցիան։ «Քնի շնչառական խանգարում» տերմինը ԱՄՆ-ում տարածված տերմին է նկարագրելու քնի ընթացքում ի հայտ եկող շնչառական խնդիրների ամբողջական տիրույթը, երբ օդը բավարար քանակով չի մատակարարվում թոքեր (հիպոպնոէ և ապնոէ)։ Քնի շնչառական խանգարումները կապված են սրտանոթային հիվանդությունների, կաթվածի, զարկերակային գերճնշման, առիթմիաների, շաքարային դիաբետի և ղեկին քնելու հետևանքով ճանապարհատրանսպորտային պատահարների զարգացման բարձր ռիսկի հետ[36][37][38][39]։ Երբ զարկերակային գերճնշման պատճառը քնի օբստրուկտիվ ապնոէն է, այս դեպքում ի տարբերություն բարձր ճնշման հիմնական դեպքերի (այսպես կոչված էսենցիալ գերճնշման) ցուցանիշները զգալի չափով չեն նվազում, երբ անհատը քնած է[40]։ Կաթվածը ասոցացված է քնի օբստրուկտիվ ապնոէի հետ[41]։
Բացահայտվել է որ ՔՕԱ-ով հիվանդների մոտ ի հայտ է գալիս ուղեղի այն հատվածների կորուստ, որոնք պատասխանատու են հիշողության համար, այսպիսով ՔՕԱ-ն կապելով հիշողության որակի վատացման հետ[42]։ Մագնիսառեզոնանսային շերտագրության միջոցով գիտնականները հայտնաբերել են, որ քնի ապնոէով հիվադների մոտ առկա են պապիլյար մարմիններ՝ չափերով շուրջ 20 տոկոսով փոքր, տեղակայումը հատկապես ձախ կողմում։ Գլխավոր հետազոտողներից մեկը ենթադրել է, որ թթվածնի մակարդակի պարբերական անկումները բերում են ուղեղի վնասման[43]։
Քնի կենտրոնական ապնոէ[խմբագրել | խմբագրել կոդը]

Քնի կենտրոնական ապնոէի մաքուր տեսակի կամ Չեյն-Ստոքսյան շնչառության ժամանակ ուղեղի շնչառության կարգավորման կենտրոնները բալանսավորված չեն քնի ընթացքում։ Արյան մեջ ածխածնի երկօքսիդի մակարդակը, նյարդային պատասխանի մեխանիզմը, որը հետևում է գազի փոփոխությանը, բավականաչափ արագ չէ արձագանքում շնչառության կանոնավոր հաճախություն ապահովելու համար նույնիսկ արթուն ժամանակ։ Քնած մարդը դադարում է շնչել և հետո կրկին սկսում։ Շնչադադարի ժամանակ բացակայում են շնչառությունը վերկանգնելու ջանքերը, չկան կրծքավանդակի շարժումներ և դիմադրություն։ Ապնոէի դրվագից հետո շնչառությունը կարող է հաճախանալ (հիպերպնոէ) մի որոշ ժամանակ, ինչը կոմպենսատոր մեխանիզմի դրսևորումն է՝ միտված դուրս բերելու մնացած «թափոնային» գազերն ու ներմուծելու ավելի մեծ քանակությամբ թթվածին։ Կենտրոնական ապնոէի դեպքում հիմնական նյարդաբանական կառավարող համակարգերը լավ չեն գործում և չեն կարողանում ազդակ տալ ներշնչման համար, արդյունքում հիվանդը բաց է թողնում մի կամ մի քանի շնառական ցիկլ։
Եթե շնչադադարը բավականաչափ երկարատև է, թթվածնի տոկոսային մակարդակը կսկսի ընկնել նորմալ մակարդակից ներքև (հիպօքսեմիա) և ածխածնի երկօքսիդի կոնցենտրացիան կբարձրանա նորմայից վեր (հիպերկապնիա)։ Նշված հիպերկապնիայի ու հիպօքիայի վիճակները իրենց հերթին կառաջացնեն հավելյալ էֆեկտներ մարմնի վրա։ Ուղեղի բջիջները ապրելու համար կարիք ունեն անընդհատ հաստատուն թթվածին, և եթե արյան թթվածինը պահանջվող շեմքից ներքև է իջնում, ի հայտ կգան ուղեղի վնասման նշաններ և նույնիսկ ուղեղի մահ։ Ամեն դեպքում կենտրոնական ապնոէն առավել հաճախ քրոնիկ վիճակ է և ավելի թեթև դրսևորումներ է ունենում քան հանկարծամահությունը։ Նույնատիպ էֆեկտները կախված են նրանից, թե ինչպիսին է ապնոէի ծանրության աստիճանը և հիվանդի անհատական առողջական վիճակը։ Որոշ օրինակներ քննարկված են ստորև և ավելի շատ տվյալներ այս վիճակի մասին ներկայացված են կլինիկական հատվածում։
Ցանկացածի մոտ հիպօքսիան և հիպերկապնիան ունեն որոշաի ազդեցություններ մարմնի վրա։ Սրտի հաճախությունը կաճի, բացառելով այն դեպքերը եր բ սրտամկանը ինքնին ծանր ախտահարված է կամ վեգետատիվ նյարդային համակարգը դարձնում է այն կոմպենսատոր բարձրացումը անհնար։ Մարմնի առավել լուսանցիկ հաստվածներում առկա են կապտավում կամ մգացած հատվածներ ցիանոզի հետևանքով, ինչը այն փոփոխությունն է որն ի հայտ գալիս թթվածնի ցածր լինելու հետ մեկտեղ կապտում․ Շնչառությունը ընկճող դեղորայքների գերդեղաչափավորումը Չինչպիսին են հերոինը, և այլ օփիատներըՃ սպանում են արգելակելով ուղեղի շնչառական կենտրոնները։ Կենտրոնական ապնոէի դեպքում քնի էֆեկտները մենակով կաող են վերացնել ուղեղի ներդրումը մաչմնի շնչառության համար։
- Նորմալ շնչառական ազդակ Արտաշնչումից հետո արյան մեջ թթվածնի մակարդակը իջնում է, իսկ ածխածնի երկօքսիդինը բարձրանում։ Գազափոխանակությունը թարմ օդով լցված թողում անհրաժեշտ է լրացնելու թթվածնի պակասն ու ազատվել արյան մեջ գերակշռող ածխածնի երկօքսիդից։ Թթվածնի ու ածխածնի երկօքսիդի ընկալիչները արյան հոսքում (այսպես կոչված քիմիաընկալիչներ) նյարդերով ուղարկում են ազդակներ դեպի ուղեղ, որտեղից հետևում է պատասխան ազդանշանը բացելու կոկորդը (լայնանում է ձայնաճեղքը) և գեներացնելու կրծքավանդակի մկանների ու ստոծանու շարժումները։ Այս մկանները մեծացնում են կրծքի խոռոչը այսպիսով մասնակի վակուում է ստեղծվում թոքերում և օդը ներմղվում է այդ տարածությունը լցնելու։
- Կենտրոնական ապնոէի ֆիզիոլոգիական ազդեցությունները Կենտրոնական ապնոէների ընթացքում կենտրոնական շնչառական ազդանշանումը բացակայում է և ուղեղը չի պատասխանում արյան մեջ փոփոխվող գազերի կազմի փոփոխությանը։ Ներշնչում չի կատարվում, անտեսվում են նորմալ ներշնչման ազդակները։ Կենտրոնական ապնոէի անմիջական ազդեցությունը կախված է նրանից, թե որքան է տևում շնչելու ունակության բացակայությունը։ Վատագույն դեպքերում, կենտրոնական ապնոէն կարող է բերել հանկարծամահության։ Բացի այդ, արյան հոսքում թթվածնի մակարդակի անկումները կարող են հրահրել ցնցումներ, նույնիսկ էպիլեպսիայի բացակայության դեպքում։ Էպիլեպսիայով հիվանդների դեպքում ապնոէով պայմանավորված հիպօքսիան կարող է հրահրել ցնցումներ որոնք նախկինում լավ հսկվող են եղել դեղորայքի միջոցով[44] ։ Այլ կերպ, քնի ապնոէի դեպքում ցնցումային խանգարումները կարող են ապաստաբիլիզացվել։ Սրտի իշեմիկ հիվանդության դեպքում մեծահասակ անձանց մոտ թթվածնի մակարդակի ծանր անկումը կարող է բերել կրծքային հեղձուկի, առիթմիաների, սրտամկանի ինֆարկտի։ Ապնոէի երկարատեւ կրկնվող դրվագները ամիսների, տարիների ընթացքում կարող են բարձրացնել ածխածնի երկօքսիդի մակարդակը և փոխել արյան pH-ը՝ այսպիսով բերելով շնչառական ացիդոզի զարգացման։
Խառը տիպի ապնոէ[խմբագրել | խմբագրել կոդը]
Որոշ քնի ապնոէով հիվանդներ կարող են ունենալ երկու տիպերի զուգակցում, դրա հանդիպման հաճաախականությունը 0,56%-ից 18% է կազմում։ Այս խնդիրը հայտնաբերվում է, երբ օբստրուկտիվ ապնոէի CPAP բուժման ժամանակ ի հայտ է գալիս կենտրոնական ապնոէ։ Քնի օբստրուկտիվ ապնոէի ժամանակ կենտրոնական հսկողության ազդանշանման կորստի մեխանիզմը անհայտ է, սակայն ամենայն հավանականությամբ այն կապված է CPAP բուժման ոչ ճշգրիտ կարգավորումներով և հիվանդի ունեցած այլ ախտաբանական վիճակների առկայությամբ[45]։
Վարում[խմբագրել | խմբագրել կոդը]
Քնի օբստրուկտիվ ապնոէի բուժումը տարբերվում է կենտրոնականի բուժումից։ Բուժումը հինականում սկսվում է վարքային թերապիայից։ Շատ մարդիկ պետք է խուսափեն ալկոհոլի օգտագործումից, քնաբերների կիրառումից և այլ հանգստացնողներից, որոնք կարող են թուլացնել ըմպանի մկանները՝ բերելով գիշերվա ընթացքում շնչուղիների փակման[46]։
Շնչուղիներում օդի շարունակական դրական ճնշմամբ բուժում[խմբագրել | խմբագրել կոդը]


Միջինից ծանր աստիճանի քնի ապնոէի համար ամենատարածված բուժումը վերին շնչուղիներում օդի շարունակական դրական ճնշմամբ կամ ավտոմատ ճնշմամբ օդի հոսքի սարքերն են[46][47] ։ Նրանք բացում են հիվանդի շնչուղին քնի ընթացքում ճնշման տակ տրվող օդի պայմաններում։ Անձը կրում է պլաստիկ դիմակ, որը միացված է ճկուն խողովակի անկողնու մոտ տեղադրվող փոքր CPAP սարքին[46]։
Ճշգրիտ օգտագործման դեպքում CPAP-ը լավացնում է հիվադնության ելքը[48]։ Կան հակասական տվյալներ այն մասին, թե այն նվազեցնում է հանկարծամահության կամ սրտային հիվանդությունների ռիսկը․ մի դեպքում այդ բուժումը է էֆեկտիվ են գտել, այլ դեպքում ոչ[48][49]։ Հետազոտությունների արդյունքների տարբերվելը կարող է պայմանավորված լինել կոմպլայենսի ցածր մակարդակով․ այն հիվանդների մոտ, որոնք կրում են սարքը ամենաքիչը 4 ժամ գիշերվա ընթացքում կանխատեսվում է սրտանոթային հիվանդությունների զարգացման ռիկի իջեցում[50]
Ապացույցներ կան, որոնք ենթադրում են որ CPAP կարող է լավացնել զգայունությունը ինսուլինի նկատմամբ, կարգավորել զարկերակային ճնշումը, պակասեցնել քնկոտությունը[51][52][53]։ Երկարաժամկետ կոմպլայենսը ամեն դեպքում կարևոր է քանի որ մարդկանց շուրջ կեսը սարքը օգտագործում են որ ճիշտ[48][54]։
Չնայած նրան, որ CPAP թերապիան էֆեկտիվ է ապնոէների քանակը նվազեցնելու առումով և ավելի քիչ ծախսատար է քան մյուս բուժման մեթոդները, որոշ մարդկանց համար այն անհարմար է։ Որոշները գանգատվում են ծուղակում գտնվելու զգացողություից, ունեն կրծքավանդակում անհարմարության զգացում, մաշկի կամ քթի գրգռվածություն է առաջանում։ Այլ կողմնակի էֆեկտները կարող են ներառել բերանի չորություն, քթահոսություն, շուրթերի ու լնդերի ցավոտություն[12]։
Քաշի նվազեցում[խմբագրել | խմբագրել կոդը]
Քնի ապնոէի համար կարևոր պատճառ է համարվում ավելորդ քաշի առկայությունը[55]։ Քաշի նվազեցման վերաբերյալ հետազոտություններում ավելորդ քաշ ու ճարպակալում ունեցող այն հիվանդների մոտ, ովքեր քաշ են կորցրել, ստացվել են տվյալներ ապնոէի դրվագների հաճախականության նվազման ու բարելավված ապնոէ/հիպոպնոէ ինդեքսի վերաբերյալ համեմատած ստուգիչ խմբերի հետ[55][56]։
Վիրահատական մեթոդներ[խմբագրել | խմբագրել կոդը]
Որոշ վիրահատական միջամտություններ օգտագործվում են քնի ապնոէն բուժելու նպատակով, չնայած դրան համարվում են երրորդ գծի բուժման մեթոդ այն մարդկանց համար, ովքեր հրաժարվում են CPAP-ով, բերանային սարքերի օգտագործմամբ բուժումից կամ այն արդյունվետ է եղել։ Քնի օբստրուկտիվ ապնոէի վիրահատական բուժումը պետք է լինի անհատականացված՝ հաշվի առնելով օբստրուկցիայի բոլոր անատոմիական հատվածները։
Քթային օբստրուկցիա
Հաճախ բերանըմպանով օդի անցման շտկմանը զուգահեռ կարիք է լինում կորրեկցիայի ենթարկել քթային անցուղիները։ Քթով օդի անցման բարելավմանը նպաստում են քթի միջնապատի պլաստիկան և քթային խեցիների վրա վիրահատությունները։
Ըմպանային օբստրուկցիա
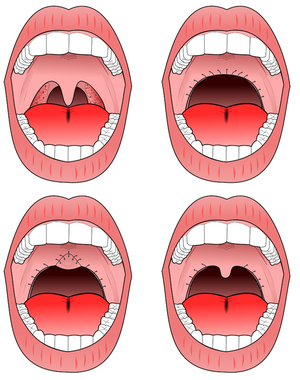
Տոնզիլէկտոմիան և ուվուլոպալատոֆարինգոպլաստիկա պլաստիկան ըմպանային օբստրուկցիան շտկելու տարբերակներ են։
“Pillar” սարքը օգտագործվում է խռմփոցի և քնի օբստրուկտիվ ապնոէի բուժման համար։ Այն պոլիէսթերից պատրաստված նեղ, բարակ ժապավեն է։ Երեք ժապավեններ անցկացվում են փափուկ քիմքի մեջ՝ օգտագործելով մոդիֆիկացված ներարկիչ և տեղային անզգայացնողներ՝ քիմքի կարծրությունը ավելացնելու համար։ Այս միջամտությունը շտկում է խռմփոցի և քնի ապնոէի ամենահաճախակի հանդիպող պատճառներց՝ մեկը փափուկ քիմքի վիբրացիան կամ կոլլապսը։ ԱՄՆ-ի Սննդի և դեղորայքի ադմինիստրացիան հաստատել է նրա արդյունավետությունը խռմփոցի համար 2002-ին և քնի օբստրուկտիվ ապնոէի համար 2004-ին։ 2013-ին մետաանալիզի արդյունքում հայտնաբերվել է, որ Փիլլար իմպլանտը միջին աստիճանի ազդեցություն է թողնում խռմփոցի վրա և թեթևից միջին քնի օբստրուկտիվ ապնոէի վրա։ Բացի այդ հայտնաբերվել է, որ փափուկ քիմքին իմպլանտացված պոլիէսթերային ժապավենները իրենց նպատակին են ծառայում այն կրող մարդկանց 10% դեպքում[57]։
Ստորըմպանային կամ լեզվի հիմքով օբստրուկցիա
Լեզվի հիմքի առաջբերումը ստորին ծնոտի կզակային թմբի լայնացմամբ, լեզվի կախվող առաջբերումը, կամ ենթալեզվային ոսկրի կախվող առաջբերումը (այլ կերպ կոչվում է ենթալեզվային մկանահատում և առաջկախում) կիրառվում են ստորին ըմպանի տարածության լայնացման համար։
Այլ վիրահատական տարբերակներով հնարավոր է բերանում կամ կոկորդում «կնճռոտմամբ» կարճացնել կամ ամրացնել ավելորդ հյուսվածքները։ Կարճացման համար օգտագործվում են փոքրածավալ ներարկումներ կան այլ բուժման տարբերակներ, մինչդեռ պլաստիկե մասնիկի ներդրումը կիրառվում է այն վիրահատությունների դեպքում, երբ անհրաժեշտ է կարծրացնել հյուսվածքները[46]։
Բազմամակարդակային վիրահատություն
Մաքզիլլոմանդիբուլյար առաջբերումը համարվում է ամենաէֆեկտիվ բուժման մեթոդը քնի ապնոէով հիվադների համար, քանի որ այն մեծացնում է շնչուղիների հետին տարածությունը[58] ։ Առողջության մասնագետների ճշգրիտ կողմնորոշման հարցում, թե որ մասնագետը պետք է վիրահատի հիվանդին և երբ է կարելի իրականացնել միջամտությունը, կան մի շարէ գործոններ, որոնք պետք է հաշվի առնել՝ CPAP թերապիայի անարդյուավետությունը կամ հիվանդի կողմից անարդյունավետ օգտագործումը, անատոմիական կառուցվածքի առանձնահատկությունները, նշանակալի դիմագանգային անոմալիաներ, որոնք սահմանափակում են սարքերի օգտագործումը[59]։
Հավանական բարդություններ
Որոշ ներհիվանդանոցային և արտահիվանդանոցային միջամտությունների ժամանակ օգտագործվում է սեդացիա։ Ցավն անցկացնելու ու գիտակցությունը ընկճելու համար վիրահատությունների ընթացքում օգտագործվող շատ դեղեր հետագայում փոքր քանակներով մնում են օրգանիզմում մի քանի ժամվա կամ նույնիսկ օրերի ընթացքում։ Այն անձանց մոտ, ովքեր ունեն կենտրոնական, օբստրուկտիվ կամ խառը տիպի քնի ապնոէ նման փոքր դեղաչափերը կարող են բավարար լինել օրգանիզմում կյանքին սպառնացող շնչառության հաճախականության խանգարումներ կամ հիվանդի շնչուղիների կոլլապսի առաջացնելու համար[60]։ Հետվիրահատական շրջանում այս հիվանդների կողմից սեդատիվ և անզգայացնող դեղորայքի օգտագործումը պետք է հասցվի մինիմումի կամ խուսափվի ընդհանրապես։ Վիրահատվող անձը պետք է վստահ լինի, որ իր բժիշկն ու անեսթեզիոլոգը տեղեկացված են քնի ապնոէի առկայության վերաբերյալ։ Հնարավոր է, որ անհրաժեշտություն լինի այլընտրանքային և շտապ միջամտություններ իրականացնելու՝ պահպանելու համար քնի ապնոէով հիվանդների շնչուղիներով օդի հոսքը[61]։
Այլ[խմբագրել | խմբագրել կոդը]
Նյարդախթանում
Ստոծանու փեյսինգը, որը իրականացվում է ստոծանուն հաղորդվող ռիթմիկ ազդակների տեսքով, կիրառվում է կենտրոնական քնի ապնոէն բուժելու համար[62][63]։
2014թ․-ի ապրիլին ԱՄՆ-ի Սննդի և դեղորայքի ադմինիստրացիան նախաշուկայական հաստատում է տվել վերին շնչուղիների խթանող համակարգի կիրառման համար այն անձնանց շրջանում, ովքեր չեն կարող օգտագործել CPAP: Վերին շնչուղիների ներշնչական խթանումը զգայուն է արտաշնչման նկատմամբ և տալիս է թույլ էլեկտրական խթանում ներշնչման ընթացքում, որը շնչուղիները բացելու համար հրում է լեզուն առաջ[64]։
Դեղորայք
Դեղորայքային բուժման հետ կապված ապացուցողականությունը սահմանափակ է, սակայն ացետազոլամիդը համարվում է քնի կենտրոնական ապնոէի բուժման տարբերակ․ հայտնաբաերվել է նաև, որ զոլպիդեմն ու տրիազոլամը կարող են նշանակվել քնի կենտրոնական ապնոէի բուժման նպատակով, սակայն միայն հիվանդի շնչառական կոլլապսի զարգացման ռիսկի բացակայության դեպքում[47]։ Ցածր դեղաչափով թվածինը նույնպես կիրառվում է որպես հիպօքսիայի բուժման մեթոդ, սակայն լայն կիրառում չունի կողմնակի ազդեցություններ պատճառով[65][66][67]։
Բերանային հարմարանքներ
Մաքզիլյար առաջբերող սպլինտը անհատական պատրաստվող բերանային հարմարանք է, որն ուղղում է ստորին ծնոտը դեպի առաջ և բացում կծվածքը։ Այս հարմարանքները կարող են պատրաստվել ատամնաբույժի կողմից։ Բերանի հարմարանքներով բուժումը հաջողությամբ կիրառվում է թեթևից միջին աստիճանի քնի օբստրուկտիվ ապնոէով հիվանդների շրջանում[68][69]։ Չնայած նրան, որ CPAP-ը ավելի արդյունավետ է, բերանային հարմարանքները լավացնում են քնի և կյանքի որակը, նաև ավելի լավ են տարվում հիվանդերի կողմից քան CPAP-ը[70]։
Քթային EPAP
Քթային արտաշնչական դրական օդի հոսքային ճնշում (քթային EPAP)՝ քթին արտաքինից տեղադրվող հարմարանք է, որը տեղադրվում է քթանցքներին։ Օգտագործելով հիվանդի սեփական շնչառությունը EPAP-ով ստեղծվում է դրական ճնշում և կանխարգելվում է օբստրուկտիվ շնչառության զարգացումը[71]։
Բերանային ճնշումային բուժում
Բերանային ճնշմամբ բուժման դեպքում օգտագործվում է սարք, որը բերանի խոռոչում ստեղծում է վակուում՝ առաջ տանելով փափուկ քիմքի հյուսվածքը։ Այն արդյունավետ է մարդկանց 25%-35% մոտ[72][73]։
Էպիդեմիոլոգիա[խմբագրել | խմբագրել կոդը]
1993թ․-ին Վիսկոնսինի քնի կոհորտային հետազոտության գնահատման արդյունքում պարզվեց, որ յուրաքանչյուր 15-րդ ամերիկացին տառապում է ամենաքիչը միջին աստիճանի ապնոէով[74][75]։ Այդ հետազոտությունը նաև փաստել է, որ միջին տարիքի անձանց շրջանում կանանց 9%-ը և տղամարդկանց 24%-ը տառապում էին քնի ապնոէով, չդիագնոզված էին կամ չբուժված[74][75][76]։
Չբուժված ապնոէն ծախսատար խնդիր է երկրի առողջապահության համար։ ԱՄՆ-ում չբուժված քնի ապնոէով միջին ստատիստիկ հիվանդի ընդհանուր առողջապահական ծախսերը գնահատվում են 1336$-ից ավել։ Ստեղծված իրավիճակը կարող է բերել ամենամյա գերծախսի 3,4 միլիարդ գումարի չափով։ Այն, թե արդյոք ծախսերը պակասում են քնի ապնոէի բուժման հետ մեկտեղ, դեռ ապացուցման կարիք ունի[77]։
Պատմություն[խմբագրել | խմբագրել կոդը]
Քնի ապնոէի կլինիկական պատկերը երկար ժամանակ համարվել է բնավորության գիծ՝ առանց հիվանդության ընթացքը հասկանալու։ Պիկվիկի համախտանիշ արտահայտությունը, առաջարկվել է 20-րդ դարի սկզբի հայտնի բժիշկ Վիլիամ Օսլերի կողմից, ով հավանաբար գրող Չարլզ Դիքենսի ընթերցողներից է եղել։ Գեր տղա Ջոյի նկարագրությունը Դիքենսի Պիկվիկյան ակումբի հետմահու հուշերը նովելում հստակ կլինիկական պատկեր է տալիս քնի օբստրուկտիվ ապնոէով հիվանդի մասին[78]։
Բժշկական գրականության մեջ քնի օբստրուկտիվ ապնոէի վաղ նկարագրությունները ներկայացնում են ծանր ախտահարված հիվանդների, հաճախ հիպօքսեմիայի, հիպերկապնիայի և սրտային անբավարարության կլինիկայով։ Քնի օբստրուկտիվ ապնոէի բուժումը բարելավվել է CPAP համակարգերի ներմուծմամբ, առաջին անգամ նկարագրված 1981թ․-ին Քոլին Սալլիվանի և մնացածի կողմից Սիդնեյում, Ավստրալիա[79] ։ Առաջին մոդելները մեծ էին ու աղմկոտ, սակայն դիզայնը արագորեն ձևափոխվեց և ուշ 1980-ականներին CPAP-ը լայն տարածում գտավ։ Արդյունավետ բուժման առկայությունը խթանեց ախտահարված հիվանդներին փնտրելու գործընթացը և բերեց հարյուրավոր մասնագիտացված կլինիկաների հիմնադրման, որոնց նպատակն է ախտորոշել և բուժել քնի խանգարումները։ Չնայած նրան, որ գոյություն ունեն բազմաթիվ քնի խանգարումներ, հիվանդների մեծամասնությունը ընդունվում են այդպիսի կենտրոններ հենց քնի հետ կապված շնչառական խանգարումների գանգատով։ Քնի ապնոէի իրազեկվածության օրն է ապրիլի 18-ը՝ ի հիշատակ Քոլին Սալլիվանի[80]։
Ծանոթագրություններ[խմբագրել | խմբագրել կոդը]
- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 1,11 1,12 1,13 1,14 1,15 1,16 «Sleep Apnea: What Is Sleep Apnea?». NHLBI: Health Information for the Public. U.S. Department of Health and Human Services. 2012 թ․ հուլիսի 10. Արխիվացված օրիգինալից 2016 թ․ օգոստոսի 19-ին. Վերցված է 2016 թ․ օգոստոսի 18-ին.
- ↑ 2,0 2,1 2,2 «What Are the Signs and Symptoms of Sleep Apnea?». NHLBI. 2012 թ․ հուլիսի 10. Արխիվացված օրիգինալից 2016 թ․ օգոստոսի 26-ին. Վերցված է 2016 թ․ օգոստոսի 18-ին.
- ↑ 3,0 3,1 «Who Is at Risk for Sleep Apnea?». NHLBI. 2012 թ․ հուլիսի 10. Արխիվացված օրիգինալից 2016 թ․ օգոստոսի 26-ին. Վերցված է 2016 թ․ օգոստոսի 18-ին.
- ↑ 4,0 4,1 «How Is Sleep Apnea Diagnosed?». NHLBI. 2012 թ․ հուլիսի 10. Արխիվացված օրիգինալից 2016 թ․ օգոստոսի 11-ին. Վերցված է 2016 թ․ օգոստոսի 18-ին.
- ↑ 5,0 5,1 5,2 5,3 5,4 Global Surveillance, Prevention and Control of Chronic Respiratory Diseases: A Comprehensive Approach. World Health Organization. 2007. էջ 32. ISBN 9789241563468.
- ↑ 6,0 6,1 Ferri, Fred F. (2014). Ferri's Clinical Advisor 2015: 5 Books in 1 (անգլերեն). Elsevier Health Sciences. էջ 1090. ISBN 9780323084307.
- ↑ De Backer, W (2013 թ․ հունիս). «Obstructive sleep apnea/hypopnea syndrome». Panminerva Medica. 55 (2): 191–5. PMID 23676959.
- ↑ 8,0 8,1 «How Is Sleep Apnea Treated?». NHLBI. 2012 թ․ հուլիսի 10. Արխիվացված օրիգինալից 2016 թ․ օգոստոսի 27-ին. Վերցված է 2016 թ․ օգոստոսի 18-ին.
- ↑ Auth, Patrick C. (2012). Physician Assistant Review (անգլերեն) (4 ed.). Lippincott Williams & Wilkins. էջ 40. ISBN 9781451171297.
- ↑ Yentis, Steven M.; Hirsch, Nicholas P.; Ip, James (2013). Anaesthesia and Intensive Care A-Z: An Encyclopedia of Principles and Practice (անգլերեն). Elsevier Health Sciences. էջ 428. ISBN 9780702053757.
- ↑ 11,0 11,1 11,2 11,3 11,4 11,5 El-Ad B, Lavie P (2005). «Effect of sleep apnea on cognition and mood». International Review of Psychiatry (Abingdon, England). 17 (4): 277–82. doi:10.1080/09540260500104508. PMID 16194800.
- ↑ 12,0 12,1 «Diagnosis and Treatment of Obstructive Sleep Apnea in Adults». AHRQ Effective Health Care Program. 2011 թ․ օգոստոսի 8. Արխիվացված է օրիգինալից 2016 թ․ դեկտեմբերի 31-ին.. A 2012 surveillance update Արխիվացված 2017-01-25 Wayback Machine found no significant information to update.
- ↑ 13,0 13,1 Aloia MS, Sweet LH, Jerskey BA, Zimmerman M, Arnedt JT, Millman RP (2009). «Treatment effects on brain activity during a working memory task in obstructive sleep apnea». Journal of Sleep Research. 18 (4): 404–10. doi:10.1111/j.1365-2869.2009.00755.x. PMID 19765205.
- ↑ Sculthorpe LD, Douglass AB (2010 թ․ հուլիս). «Sleep pathologies in depression and the clinical utility of polysomnography». Can J Psychiatry. 55 (7): 413–21. doi:10.1177/070674371005500704. PMID 20704768.
- ↑ Morgenstern M, Wang J, Beatty N, Batemarco T, Sica AL, Greenberg H (2014). «Obstructive sleep apnea: an unexpected cause of insulin resistance and diabetes». Endocrinology and Metabolism Clinics of North America. 43 (1): 187–204. doi:10.1016/j.ecl.2013.09.002. PMID 24582098.
- ↑ Ahmed MH, Byrne CD (2010). «Obstructive sleep apnea syndrome and fatty liver: association or causal link?». World J Gastroenterol. 16 (34): 4243–52. doi:10.3748/wjg.v16.i34.4243. PMC 2937104. PMID 20818807.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ H Singh; R Pollock; J Uhanova; M Kryger; K Hawkins; GY Minuk (2005). «Symptoms of Obstructive Sleep Apnea in Patients with Nonalcoholic Fatty Liver Disease». Digestive Diseases and Sciences. 50 (12): 2338–2343. doi:10.1007/s10620-005-3058-y. PMID 16416185.
- ↑ F Tanne; F Gagnadoux; O Chazouilleres; B Fleury; D Wendum; E Lasnier; B Labeau; R Poupon; L Serfaty (2005). «Chronic Liver Injury During Obstructive Sleep Apnea». Hepatology. 41 (6): 1290–1296. doi:10.1002/hep.20725. PMID 15915459.
- ↑ «Sleep Apnea Health Center». WebMD. Արխիվացված օրիգինալից 2014 թ․ մայիսի 2-ին.
- ↑ Mayo Clinic. «Sleep apnea». Արխիվացված օրիգինալից 2014 թ․ ապրիլի 30-ին.
- ↑ «What Is Sleep Apnea?». Nhlbi health. Արխիվացված օրիգինալից 2015 թ․ օգոստոսի 20-ին.
- ↑ Green, Simon (2011). Biological Rhythms, Sleep and Hyponosis. England: Palgrave Macmillan. էջ 85. ISBN 978-0-230-25265-3.
- ↑ Redline S, Budhiraja R, Kapur V, Marcus CL, Mateika JH, Mehra R, Parthasarthy S, Somers VK, Strohl KP, Sulit LG, Gozal D, Wise MS, Quan SF (2007). «Reliability and validity of respiratory event measurement and scoring». J Clin Sleep Med. 3 (2): 169–200. PMID 17557426.
- ↑ AASM Task Force (1999). «Sleep–Related Breathing Disorders in Adults – Recommendations for Syndrome Definition and Measurement Techniques in Clinical Research». Sleep. 22 (5): 667–689. doi:10.1093/sleep/22.5.667. PMID 10450601.
- ↑ Ruehland WR, Rochford PD, O'Donoghue FJ, Pierce RJ, Singh P, Thornton AT (2009). «The new aasm criteria for scoring hypopneas: Impact on the apnea hypopnea index». Sleep. 32 (2): 150–157. PMC 2635578. PMID 19238801.
- ↑ «AASM releases position statement on home sleep apnea testing – American Academy of Sleep Medicine – Association for Sleep Clinicians and Researchers». aasm.org. 2017 թ․ հոկտեմբերի 13. Վերցված է 2017 թ․ հոկտեմբերի 18-ին.
- ↑ Whitelaw WA, Brant RF, Flemons WW (2005). «Clinical usefulness of home oximetry compared with polysomnography for assessment of sleep apnea». Am J Respir Crit Care Med. 171 (2): 188–93. doi:10.1164/rccm.200310-1360OC. PMID 15486338. Caples SM (2005). «The accuracy of physicians in predicting successful treatment response in suspected obstructive sleep apnea did not differ between home monitoring and polysomnography». ACP J Club. 143 (1): 21. PMID 15989309.
- ↑ Morgenthaler TI, Kagramanov V, Hanak V, Decker PA (2006 թ․ սեպտեմբեր). «Complex sleep apnea syndrome: is it a unique clinical syndrome?». Sleep. 29 (9): 1203–9. PMID 17040008. Արխիվացված օրիգինալից 2011 թ․ ապրիլի 11-ին.
{{cite journal}}: Unknown parameter|laysource=ignored (օգնություն); Unknown parameter|layurl=ignored (օգնություն) - ↑ «Sleep Apnea: Who Is At Risk for Sleep Apnea?». NHLBI: Health Information for the Public. U.S. Department of Health and Human Services. Արխիվացված օրիգինալից 2010 թ․ հուլիսի 21-ին.
- ↑ Neill AM, Angus SM, Sajkov D, McEvoy RD (1997 թ․ հունվար). «Effects of sleep posture on upper airway stability in patients with obstructive sleep apnea». American Journal of Respiratory and Critical Care Medicine. 155 (1): 199–204. doi:10.1164/ajrccm.155.1.9001312. PMID 9001312.
- ↑ Xiheng, Guo; Chen, Wang; Hongyu, Zhang; Weimin, Kong; Li, An; Li, Liu; Xinzhi, Weng (2003). «The Study Of The Influence Of Sleep Position On Sleep Apnea». Cardinal Health. Արխիվացված է օրիգինալից 2014 թ․ հունիսի 26-ին. Վերցված է 2018 թ․ նոյեմբերի 18-ին.
{{cite journal}}: Cite journal requires|journal=(օգնություն) - ↑ Loord H, Hultcrantz E (2007 թ․ օգոստոս). «Positioner—a method for preventing sleep apnea». Acta Oto-laryngologica. 127 (8): 861–8. doi:10.1080/00016480601089390. PMID 17762999.
- ↑ Szollosi I, Roebuck T, Thompson B, Naughton MT (2006 թ․ օգոստոս). «Lateral sleeping position reduces severity of central sleep apnea / Cheyne–Stokes respiration». Sleep. 29 (8): 1045–51. PMID 16944673. Արխիվացված է օրիգինալից 2011 թ․ ապրիլի 11-ին.
- ↑ Vennelle M, White S, Riha RL, Mackay TW, Engleman HM, Douglas NJ (2010 թ․ փետրվար). «Randomized controlled trial of variable-pressure versus fixed-pressure continuous positive airway pressure (CPAP) treatment for patients with obstructive sleep apnea/hypopnea syndrome (OSAHS)». Sleep. 33 (2): 267–71. PMC 2817914. PMID 20175411.
- ↑ Morris LG, Kleinberger A, Lee KC, Liberatore LA, Burschtin O (2008 թ․ նոյեմբեր). «Rapid risk stratification for obstructive sleep apnea, based on snoring severity and body mass index». Otolaryngology–Head and Neck Surgery. 139 (5): 615–8. doi:10.1016/j.otohns.2008.08.026. PMID 18984252.
- ↑ Yan-fang S, Yu-ping W (2009 թ․ օգոստոս). «Sleep-disordered breathing: impact on functional outcome of ischemic stroke patients». Sleep Medicine. 10 (7): 717–9. doi:10.1016/j.sleep.2008.08.006. PMID 19168390.
- ↑ Bixler EO, Vgontzas AN, Lin HM, Liao D, Calhoun S, Fedok F, Vlasic V, Graff G (2008 թ․ նոյեմբեր). «Blood pressure associated with sleep-disordered breathing in a population sample of children». Hypertension. 52 (5): 841–6. doi:10.1161/HYPERTENSIONAHA.108.116756. PMC 3597109. PMID 18838624.
- ↑ Leung RS (2009). «Sleep-disordered breathing: autonomic mechanisms and arrhythmias». Progress in Cardiovascular Diseases. 51 (4): 324–38. doi:10.1016/j.pcad.2008.06.002. PMID 19110134.
- ↑ Silverberg DS, Iaina A, Oksenberg A (2002 թ․ հունվար). «Treating obstructive sleep apnea improves essential hypertension and life». American Family Physician. 65 (2): 229–36. PMID 11820487. Արխիվացված օրիգինալից 2008 թ․ մայիսի 13-ին.
- ↑ Grigg-Damberger M (2006 թ․ փետրվար). «Why a polysomnogram should become part of the diagnostic evaluation of stroke and transient ischemic attack». Journal of Clinical Neurophysiology. 23 (1): 21–38. doi:10.1097/01.wnp.0000201077.44102.80. PMID 16514349.
- ↑ Yaggi HK, Concato J, Kernan WN, Lichtman JH, Brass LM, Mohsenin V (2005 թ․ նոյեմբեր). «Obstructive sleep apnea as a risk factor for stroke and death». The New England Journal of Medicine. 353 (19): 2034–41. doi:10.1056/NEJMoa043104. PMID 16282178.
- ↑ Kumar R, Birrer BV, Macey PM, Woo MA, Gupta RK, Yan-Go FL, Harper RM (2008 թ․ հունիս). «Reduced mammillary body volume in patients with obstructive sleep apnea». Neuroscience Letters. 438 (3): 330–4. doi:10.1016/j.neulet.2008.04.071. PMID 18486338.
- ↑ Kumar R, Birrer BV, Macey PM, Woo MA, Gupta RK, Yan-Go FL, Harper RM (2008 թ․ հունիս). «Reduced mammillary body volume in patients with obstructive sleep apnea». Neuroscience Letters. 438 (3): 330–4. doi:10.1016/j.neulet.2008.04.071. PMID 18486338.
{{cite journal}}: Unknown parameter|laysource=ignored (օգնություն); Unknown parameter|layurl=ignored (օգնություն) - ↑ Devinsky O, Ehrenberg B, Barthlen GM, Abramson HS, Luciano D. (1994 թ․ նոյեմբեր). «Epilepsy and sleep apnea syndrome». Neurology. 44 (11): 2060–4. PMID 7969960.
{{cite journal}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ Khan MT, Franco RA (2014). «Complex sleep apnea syndrome». Sleep Disord. 2014: 798487. doi:10.1155/2014/798487. PMC 3945285. PMID 24693440.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ 46,0 46,1 46,2 46,3 «How Is Sleep Apnea Treated?». National Heart, Lung, and Blood Institute. Արխիվացված օրիգինալից 2007 թ․ հոկտեմբերի 13-ին.
- ↑ 47,0 47,1 Aurora RN; և այլք: (2012 թ․ հունվար). «The treatment of central sleep apnea syndromes in adults: practice parameters with an evidence-based literature review and meta-analyses». Sleep. 35 (1): 17–40. doi:10.5665/sleep.1580. PMC 3242685. PMID 22215916.
- ↑ 48,0 48,1 48,2 Spicuzza, L; Caruso, D; Di Maria, G (2015 թ․ սեպտեմբեր). «Obstructive sleep apnoea syndrome and its management». Therapeutic Advances in Chronic Disease. 6 (5): 273–85. doi:10.1177/2040622315590318. PMC 4549693. PMID 26336596.
- ↑ Yu, J; Zhou, Z; McEvoy, RD; Anderson, CS; Rodgers, A; Perkovic, V; Neal, B (2017 թ․ հուլիսի 11). «Association of Positive Airway Pressure With Cardiovascular Events and Death in Adults With Sleep Apnea: A Systematic Review and Meta-analysis». JAMA. 318 (2): 156–166. doi:10.1001/jama.2017.7967. PMC 5541330. PMID 28697252.
- ↑ Gottlieb, Daniel J. (2017 թ․ հուլիսի 11). «Does Obstructive Sleep Apnea Treatment Reduce Cardiovascular Risk?». JAMA. 318 (2): 128–130. doi:10.1001/jama.2017.7966. PMID 28697240.
- ↑ Iftikhar, IH; Khan, MF; Das, A; Magalang, UJ (2013 թ․ ապրիլ). «Meta-analysis: continuous positive airway pressure improves insulin resistance in patients with sleep apnea without diabetes». Annals of the American Thoracic Society. 10 (2): 115–20. doi:10.1513/annalsats.201209-081oc. PMC 3960898. PMID 23607839.
- ↑ Haentjens, P; Van Meerhaeghe, A; Moscariello, A; De Weerdt, S; Poppe, K; Dupont, A; Velkeniers, B (2007 թ․ ապրիլի 23). «The impact of continuous positive airway pressure on blood pressure in patients with obstructive sleep apnea syndrome: evidence from a meta-analysis of placebo-controlled randomized trials». Archives of Internal Medicine. 167 (8): 757–64. doi:10.1001/archinte.167.8.757. PMID 17452537.
- ↑ Patel, SR; White, DP; Malhotra, A; Stanchina, ML; Ayas, NT (2003 թ․ մարտի 10). «Continuous positive airway pressure therapy for treating sleepiness in a diverse population with obstructive sleep apnea: results of a meta-analysis». Archives of Internal Medicine. 163 (5): 565–71. doi:10.1001/archinte.163.5.565. PMID 12622603.
- ↑ Hsu AA, Lo C (2003 թ․ դեկտեմբեր). «Continuous positive airway pressure therapy in sleep apnoea». Respirology. 8 (4): 447–54. doi:10.1046/j.1440-1843.2003.00494.x. PMID 14708553.
- ↑ 55,0 55,1 Young, Terry; Peppard, Paul E.; Gottlieb, Daniel J. (2002 թ․ մայիս). «Epidemiology of Obstructive Sleep Apnea». American Journal of Respiratory and Critical Care Medicine. 165 (9): 1217–1239. doi:10.1164/rccm.2109080. PMID 11991871.
- ↑ Tuomilehto, Henri P. I.; Seppä, Juha M.; Partinen, Markku M.; Peltonen, Markku; Gylling, Helena; Tuomilehto, Jaakko O. I.; Vanninen, Esko J.; Kokkarinen, Jouko; Sahlman, Johanna K.; Martikainen, Tarja; Soini, Erkki J. O.; Randell, Jukka; Tukiainen, Hannu; Uusitupa, Matti (2009 թ․ փետրվարի 15). «Lifestyle Intervention with Weight Reduction». American Journal of Respiratory and Critical Care Medicine. 179 (4): 320–327. doi:10.1164/rccm.200805-669OC. PMID 19011153.
- ↑ Choi, Ji Ho; Kim, Soo-Nyung; Cho, Jae Hoon (2013 թ․ հունվարի 1). «Efficacy of the Pillar implant in the treatment of snoring and mild-to-moderate obstructive sleep apnea: a meta-analysis». The Laryngoscope. 123 (1): 269–276. doi:10.1002/lary.23470. ISSN 1531-4995. PMID 22865236.
- ↑ Prinsell JR (2002 թ․ նոյեմբեր). «Maxillomandibular advancement surgery for obstructive sleep apnea syndrome». Journal of the American Dental Association. 133 (11): 1489–97, quiz 1539–40. doi:10.14219/jada.archive.2002.0079. PMID 12462692.
- ↑ MacKay, Stuart (2011 թ․ հունիս). «Treatments for snoring in adults». Australian Prescriber (34): 77–79. Արխիվացված է օրիգինալից 2011 թ․ հունիսի 21-ին.
- ↑ Johnson, T. Scott; Broughton, William A.; Halberstadt, Jerry (2003). Sleep Apnea – The Phantom of the Night: Overcome Sleep Apnea Syndrome and Win Your Hidden Struggle to Breathe, Sleep, and Live. New Technology Publishing. ISBN 978-1-882431-05-2.[Հղում աղբյուրներին]
- ↑ «What is Sleep Apnea?». National Heart, Lung, and Blood Institute. National Institutes of Health. 2012. Արխիվացված օրիգինալից 2011 թ․ օգոստոսի 28-ին. Վերցված է 2013 թ․ փետրվարի 15-ին.
- ↑ Bhimji, S. (2015 թ․ դեկտեմբերի 16). Mosenifar, Z. (ed.). «Overview – Indications and Contraindications». Medscape – Diaphragm Pacing. WebMD LLC. Արխիվացված օրիգինալից 2016 թ․ ապրիլի 28-ին. Վերցված է 2016 թ․ փետրվարի 19-ին.
- ↑ Yun, AJ; Lee, PY; Doux, JD (2007 թ․ մայիս). «Negative pressure ventilation via diaphragmatic pacing: a potential gateway for treating systemic dysfunctions». Expert Review of Medical Devices. 4 (3): 315–9. doi:10.1586/17434440.4.3.315. PMID 17488226.
- ↑ «Inspire Upper Airway Stimulation – P130008». FDA.gov. Food and Drug Administration. 2016 թ․ հունվարի 11. Արխիվացված օրիգինալից 2016 թ․ մարտի 11-ին. Վերցված է 2016 թ․ մարտի 9-ին.
- ↑ «Sleep Apnea». Diagnosis Dictionary. Psychology Today. Արխիվացված օրիգինալից 2013 թ․ ապրիլի 8-ին.
- ↑ Mayos M, Hernández Plaza L, Farré A, Mota S, Sanchis J (2001 թ․ փետրվար). «[The effect of nocturnal oxygen therapy in patients with sleep apnea syndrome and chronic airflow limitation]». Archivos de Bronconeumología (Spanish). 37 (2): 65–8. doi:10.1016/S0300-2896(01)75016-8. PMID 11181239.
{{cite journal}}: CS1 սպաս․ չճանաչված լեզու (link) - ↑ Breitenbücher A, Keller-Wossidlo H, Keller R (1989 թ․ նոյեմբեր). «[Transtracheal oxygen therapy in obstructive sleep apnea syndrome]». Schweizerische Medizinische Wochenschrift (German). 119 (46): 1638–41. PMID 2609134.
{{cite journal}}: CS1 սպաս․ չճանաչված լեզու (link) - ↑ Machado MA, Juliano L, Taga M, de Carvalho LB, do Prado LB, do Prado GF (2007 թ․ դեկտեմբեր). «Titratable mandibular repositioner appliances for obstructive sleep apnea syndrome: are they an option?». Sleep & Breathing. 11 (4): 225–31. doi:10.1007/s11325-007-0109-y. PMID 17440760.
- ↑ Chen, Hui; Lowe, Alan A. (2012 թ․ մայիսի 6). «Updates in oral appliance therapy for snoring and obstructive sleep apnea». Sleep and Breathing. 17 (2): 473–486. doi:10.1007/s11325-012-0712-4. PMID 22562263.
- ↑ Chen, Hui; Lowe, Alan A. (2012 թ․ մայիսի 6). «Updates in oral appliance therapy for snoring and obstructive sleep apnea». Sleep and Breathing (անգլերեն). 17 (2): 473–486. doi:10.1007/s11325-012-0712-4. ISSN 1520-9512. PMID 22562263.
- ↑ Riaz, M; Certal, V; Nigam, G; Abdullatif, J; Zaghi, S; Kushida, CA; Camacho, M (2015). «Nasal Expiratory Positive Airway Pressure Devices (Provent) for OSA: A Systematic Review and Meta-Analysis». Sleep Disorders. 2015: 1–15. doi:10.1155/2015/734798. PMC 4699057. PMID 26798519.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ Nigam, Guarav (2016 թ․ մայիս). «Effectiveness of oral pressure therapy in obstructive sleep apnea: a systematic analysis». Sleep and Breathing. 20 (2): 663–671. doi:10.1007/s11325-015-1270-3. PMID 26483265.
- ↑ Colrain, Ian M.; և այլք: (2013 թ․ սեպտեմբեր). «A multicenter evaluation of oral pressure therapy for the treatment of obstructive sleep apnea». Sleep Medicine. 14 (9): 830–837. doi:10.1016/j.sleep.2013.05.009. PMC 3932027. PMID 23871259.
{{cite journal}}: Explicit use of et al. in:|last2=(օգնություն) - ↑ 74,0 74,1 Young T, Palta M, Dempsey J, Skatrud J, Weber S, Badr S (1993 թ․ ապրիլ). «The occurrence of sleep-disordered breathing among middle-aged adults». The New England Journal of Medicine. 328 (17): 1230–5. doi:10.1056/NEJM199304293281704. PMID 8464434.
- ↑ 75,0 75,1 Lee W, Nagubadi S, Kryger MH, Mokhlesi B (2008 թ․ հունիսի 1). «Epidemiology of obstructive sleep apnea: a population-based perspective». Expert Rev Respir Med. 2 (3): 349–64. doi:10.1586/17476348.2.3.349. PMC 2727690. PMID 19690624.
- ↑ Young T, Peppard PE, Gottlieb DJ (2002 թ․ մայիս). «Epidemiology of obstructive sleep apnea: a population health perspective». American Journal of Respiratory and Critical Care Medicine. 165 (9): 1217–39. doi:10.1164/rccm.2109080. PMID 11991871.
- ↑ Kapur V, Blough DK, Sandblom RE, Hert R, de Maine JB, Sullivan SD, Psaty BM (1999 թ․ սեպտեմբեր). «The medical cost of undiagnosed sleep apnea». Sleep. 22 (6): 749–55. PMID 10505820. Արխիվացված է օրիգինալից 2011 թ․ ապրիլի 11-ին.
- ↑ Kryger MH (1985). «Fat, sleep, and Charles Dickens: literary and medical contributions to the understanding of sleep apnea». Clin. Chest Med. 6 (4): 555–62. PMID 3910333.
- ↑ Sullivan CE, Issa FG, Berthon-Jones M, Eves L (1981 թ․ ապրիլ). «Reversal of obstructive sleep apnoea by continuous positive airway pressure applied through the nares». Lancet. 1 (8225): 862–5. doi:10.1016/S0140-6736(81)92140-1. PMID 6112294.
- ↑ Sichtermann, Lori. «Industry Recognizes Sleep Apnea Awareness Day 2014». Sleep Review. Արխիվացված օրիգինալից 2014 թ․ ապրիլի 30-ին. Վերցված է 2014 թ․ ապրիլի 30-ին.
| Վիքիպահեստն ունի նյութեր, որոնք վերաբերում են «Քնի ապնոէ» հոդվածին։ |
| ||||||||||||||||
