Սուր պանկրեատիտ
| Սուր պանկրեատիտ | |
|---|---|
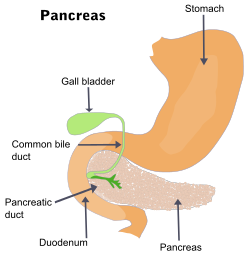 ենթաստամոքսային գեղձի բորբոքային հիվանդություն | |
| Տեսակ | հիվանդության կարգ |
| Պատճառ | լեղաքարային հիվանդություն, ալկոհոլ |
| Հիվանդության ախտանշաններ | սուր ցավ էպիգաստրալ շրջանում |
| Բժշկական մասնագիտություն | աղեստամոքսաբանություն |
| Բարդություններ | Երիկամային անբավարարություն, ՍՇԴՀ, ԴՆՄ |

Սուր պանկրեատիտ, ենթաստամոքսային գեղձի հանկարծակի բորբոքումն է։ Պատճառներն են լեղաքարային հիվանդությունը, ալկոհոլի մեծ քանակի օգտագործումը, պարբերական հիվանդությունը, վնասվածքները, շատ ավելի քիչ դեպքերում՝ խոզուկը։ Կարող է ախտադարձվել կամ փոխարկվել քրոնիկ պանկրեատիտի։
Թեթև աստիճանի դեպքերը հիմնականում բուժվում են պահպանողական եղանակով․ հոսպիտալացում, ցավի կառավարում, սննդանյութերի և հեղուկների ներերակային ներարկում։ Ծանր աստիճանի դեպքերում հիվանդին անհրաժեշտ է հոսպիտալացնել ինտենսիվ թերապիայի բաժանմունքում և շտկել հիվանդության բարդությունները։ Այնուամենայնիվ, նույնիսկ օպտիմալ ղեկավարման դեպքում, բարդությունները մեծամասամբ հանգեցնում են մահվան։
Նշաններ և ախտանիշեր[խմբագրել | խմբագրել կոդը]
Հաճախ հանդիպող[խմբագրել | խմբագրել կոդը]
- ուժեղ ցավ էպիգաստրալ (վերորովայինային) շրջանում
- սրտխառնոց
- փսխում
- ախորժակի կորուստ
- տենդ
- դող
- հեմոդինամիկ անկայունություն, շոկ
- հաճախասրտություն (տախիկարդիա)
- հևոց
- պերիտոնիտ
- զկռտոց
Թեև վերոնշյալները հիմնական ախտանիշերն են, հաճախ բոլորն առկա չեն, և էպիգաստրալ շրջանի ցավը միակ ախտանիշն է։
Հազվադեպ հանդիպող[խմբագրել | խմբագրել կոդը]
Այս ախտանշանները հանդիպում են հատկապես ծանր դեպքերում․
- Գրեյ–Տերների ախտանիշ (որովայնի կողմնային պատերի արյունազեղումներ)
- Կուլլենի ախտանիշ (հարպորտային շրջանի արյունազեղումներ)
- Պլևրալ այտուց (թոքամզային խոռոչում հեղուկի կուտակում)
- Գրունվալդի ախտանիշ (հարպորտային շրջանում էկխիմոզի՝ մեծ կապտուկի առաջացում)
- Կերտեյի ախտանիշ (ենթաստամոքսային գեղձի պրոյեկցիայով շոշափումը ցավոտ է (տեղադրված է պորտից 6-7սմ վեր))
- Կամենչիկի ախտանիշ (ցավ կրծոսկրի թրաձև ելունից վար)
- Մեյո–Ռոբսոնի ախտանիշ (ցավ ձախ կողաողնաշարային անկյան շրջանում սեղմելիս)[1]
- Փանդիարայայի ախտանիշ (կապտուկ աջ անութափոսում)[2][3]
Բարդություններ[խմբագրել | խմբագրել կոդը]
Տեղային բարդություններից են պանկրեատիկ պսևդոցիստը (ամենահաճախադեպն է, հանդիպում է 25% դեպքերում, 4–6 շաբաթ անց) և ֆլեգմոնայի/աբսցեսի առաջացումը, փայծաղային զարկերակի պսևդոանևրիզմաները, փայծաղային զարկերակի և երակի էռոզիաներից առաջացող արյունահոսությունները, փայծաղային, վերին միջընդերային, պորտալ երակների թրոմբոզը, տասներկումատնյաաղիքային, ընդհանուր լեղածորանի անանցանելիությունը, քրոնիկ պանկրեատիտի պրոգրեսիան, պանկրեատիկ ասցիտը, թոքամզի խոռոչում հեղուկի կուտակումը, պանկրեատիկ նեկրոզը[4]։
Համակարգային բարդություններն են ՍՇԴՀ–ն, բազմաօրգանային դիսֆունկցիայի համախտանիշը, ԴՆՄ–ն, հիպերգլիկեմիան, հիպոկալցեմիան, ինսուլին կախյալ շաքարային դիաբետը (առաջանում է ենթաստամոքսային գեղձի ինսուլին արտադրող բետա բջիջների վնասման հետևանքով), մալաբսորբցիան՝ գեղձի արտազատիչ ֆունկցիայի խանգարման հետևանքով։
- Մետաբոլիկ Հիպոկալցեմիա, հիպերգլիկեմիա, հիպերտրիգլիցերիդեմիա
- Շնչառական Հիպօքսեմիա, ատելեկտազ, պնևմոնիտ, սուր շնչառական դիսթրես համախտանիշ
- Միզային
- Երիկամային զարկերակի կամ երակի թրոմբոզ
- Երիկամային անբավարարություն
- Շրջանառային
- Առիթմիաներ
- Հիպովոլեմիա և շոկ
- Միոկարդի ինֆարկտ
- Պերիկարդի խոռոչում հեղուկի կուտակում
- Թրոմբոզ
- Ստամոքսաղիքային
- Արյունահոսություն խոցից
- Ստամոքսի ենթալորձաթաղանթային երակների լայնացում
- Անանցանելիություն
- Հեպատոբիլիար
- Դեղնախտ
- Պորտալ երակների թրոմբոզ
- Նյարդաբանական
- Փսիխոզ կամ էմբոլիզմ (ցնորքներ, կոմա)
- Էնցեֆալոպաթիա
- Կուրություն (անգիոպաթիկ ռետինապաթիա)
- Արյունաբանական
- Անեմիա
- ԴՆՄ (դիսեմինացված ներանոթային մակարդման համախտանիշ)
- Լեյկոցիտոզ
- Մաշկային
- Ենթամաշկային ճարպային շերտի մեռուկացում
- Այլ
- Հոդացավեր
Պատճառներ[խմբագրել | խմբագրել կոդը]
Հաճախ հանդիպող[խմբագրել | խմբագրել կոդը]
- Լեղաքարային հիվանդություն 40% դեպքերում
- Ալկոհոլ 30% դեպքերում
- Իդիոպաթիկ 15-25% դեպքերում
- Նյութափոխանակային խնդիրներ․ ժառանգական պանկրեատիտ, հիպերկալցեմիա, տրիգլիցերիդների բարձր մակարդակ, թերսնուցում
- Էնդոսկոպիկ ռետրոգրադ խոլանգիոպանկրեատոգրաֆիա
- Որովայնային վնասվածքներ
- Թափածակվող խոցեր
- Ենթաստամոքսային գեղձի գլխիկի կարցինոմա կամ այլ ուռուցքներ
- Դեղեր․ միզամուղներ (թիազիդներ, ֆուրոսեմիդ), գլիպտիններ (վիլդագլիպտին, սիտագլիպտին և այլն), տետրացիկլին, սուլֆոնամիդներ, էստրոգեններ, ազաթիոպրին և մերկապտոպուրին, պենտամիդին, սալիցիլատներ, ստերոիդներ
- Վարակներ․ խոզուկ, վիրուսային հեպատիտ, կոքսակի B վիրուս, ցիտոմեգալովիրուս, ասկարիդոզ
- Կառուցվածքային անոմալիաներ․ խոլեդոխոցելե, ենթաստամոքսային գեղձի ծորանի զարգացման արատներ
- Ճառագայթային թերապիա
- Աուտոիմուն պանկրեատիտ
- Հիպերտրիգլիցերիդեմիա[5]
Հազվադեպ հանդիպող[խմբագրել | խմբագրել կոդը]
- Կարիճի խայթոց
- Լյարդի ծծան[6]
- Իշեմիա շունտավորման վիրահատության հետևանքով
- Սրտային փականների վիրահատություն[7]
- Ճարպային մեռուկ
- Հղիություն
- Այլ վարակներ՝ ջրծաղիկ[6]
- Հիպերպարաթիրեոզ
- Վալպրոաթթու
- Ցիստիկ ֆիբրոզ
- Անորեքսիա կամ բուլիմիա
- Կոդեին[8][9]
Ախտաբանություն[խմբագրել | խմբագրել կոդը]
Ախտածագում[խմբագրել | խմբագրել կոդը]
Սուր պանկրեատիտն առաջանում է ենթաստամոքսային գեղձի մարսողական ֆերմենտների ոչ նորմալ ակտիվության պատճառով։ Սրա օրինակ է ինակտիվ ֆերմենտների՝ զիմոգենների (պրոէնզիմ) ոչ ճիշտ ակտիվացումը։ Այս երևույթը ամենից հաճախ առկա է լինում տրիպսինոգենի մոտ։ Նորմայում տրիպսինոգենը բարակ աղու սկզբնամասում՝ տասներկումատնյա աղիքում փոխարկվում է իր ակտիվ ձևի՝ տրիպսինի, և մասնակցում սպիտակուցների մարսման գործընթացին։ Սուր պանկրեատիտի դեպքում տրիպսինոգենը փոխարկվում է տրիպսինի լիզոսոմալ ֆերմենտների (հիմնականում կատեպսինի) միջոցով։ Այնուհետև տրիպսինի ակտիվ ձևը խթանում է տրիպսինոգենի հավելյալ մոլեկուլների ակտիվացումը։ Այս մարսողական ֆերմենտների ակտիվացումն էլ հանգեցնում է բորբոքման, այտուցի, անոթների վնասման և նույնիսկ բջիջների մահվան։ Ենթաստամոքսային գեղձի բջիջների մահն իրականանում է երկու հիմնական մեխանիզմով․ նեկրոզ՝ չկանոնավորված և ապոպտոզ՝ համեմատաբար կարգավորված։ Այս երկու մեխանիզմների միջև բալանսը պահպանվում է կասպազների միջոցով, որոնք կարգավորում են ապոպտոզը և պանկրեատիտի ժամանակ ունեն հականեկրոտիկ հատկություն․ կանխում են տրիպսինոգենի ակտիվացումը, ԱԵՖ–ի սպառումը՝ արգելակելով պոլի–ԱԿՖ–ռիբոզ պոլիմերազը, արգելակում են ապոպտոզի ինհիբիտորներին։ Այնուամենայնիվ, եթե կասպազների քանակը ցածր է, օրինակ, էթանոլի մշտական օգտագործման հետևանքով, նեկրոզային մեխանիզմը կարող է գերակայել։
Ախտաֆիզիալոգիա[խմբագրել | խմբագրել կոդը]
Սուր պանկրեատիտը լինում է թեթև և ծանր աստիճանի․ տեսակը կախված է, թե որ պատասխանն է գերակշռում բջջի վնասման դեպքում՝ բորբոքումը (թեթև), թե նեկրոզը (ծանր)։ Թեթև աստիճանի պանկերատիտի դեպքում ենթաստամոքսային գեղձը բորբոքված և այտուցված է, իսկ ծանրի դեպքում՝ մեռուկացված, հարակից օրգանները նույնպես կարող են վնասվել։
Վնասման առաջին շրջանում ենթաստամոքսային գեղձի բջիջները սինթեզում և արտազատում են բորբոքային միջնորդներ՝ ինտերլեյկին–1 և ՈՒՆԳ–ալֆա։ Սուր պանկրեատիտի հիմնական նշանը բորբոքային պատասխանի ձևավորումն է, նեյտրոֆիլների տեղայնացումը ենթաստամոքսային գեղձում։ Բորբոքային պատասխանը հանգեցնում է պանկրեատիտի երկրորդային դրսևորումների՝ մազանոթային թափանցելիության բարձրացման հետևանքով առաջացած հիպովոլեմիա, սուր շնչառական դիսթրես համախտանիշ, դիսեմինացված ներանոթային մակարդման համախտանիշ, երիկամային, սիրտանոթային անբավարարություն, ստամոքսաղիքային արյունահոսություն։
Հիստոպաթոլոգիա[խմբագրել | խմբագրել կոդը]
Սուր պանկրեատիտը (սուր հեմոռագիկ պանկրեատիկ նեկրոզ) բնորոշվում է գեղձի պարենքիմայի սուր բորբոքմամբ և մեռուկով, պանկրեատիկ ճարպի կենտրոնական ֆերմենտային, նաև անոթային մեռուկով (արյունահոսություններ)։ Վերոնշյալ գործընթացները պանկրեատիկ ֆերմենտների ներգեղձային ակտիվացման պատճառ են։ Լիպազի ակտիվացումը հանգեցնում է գեղձի հենքի ճարպային հյուսվածքի, ինչպես նաև հարգեղձային հյուսվածքների մեռուկացմանը։ Նեկրոտիկ ճարպային բջիջները ստվերանման են, անկորիզ, վարդագույն, հատիկավոր ցիտոպլազմայով։ Հնարավոր է հայտնաբերել նաև կալցիումի պրեցիպիտատներ (հեմատոքսիլինոֆիլ)։ Անոթային պատերի վնասումը հանգեցնում է թրոմբոզների և արյունահոսությունների։ Բորբոքային ինֆիլտրատը հարուստ է նեյտրոֆիլներով։ Քանի որ ենթաստամոքսային գեղձը պատիճ չունի, բորբոքումը և մեռուկը կարող են տարածվել դեպի գեղձի հարևան հյուսվածքները։
Ախտորոշում[խմբագրել | խմբագրել կոդը]
- Սուր պանկրեատիտն ախտորոշվում է կլինիկորեն, սակայն անհրաժեշտ է կատարել ՀՇ՝ թեթև աստիճանի պանկրեատիտը ծանր նեկրոտիկ պանկրեատիտից տաբրերակելու համար։
- Արյան հետազոտություններ – արյան ընդհանուր հետազոտություն, շիճուկային կալցիումի, ամիլազի, լիպազի մակարդակների որոշում, երիկամային ֆունկցիայի հետազոտում[10]։ Արյան հետազոտությունները կատարվում են օրգանային անբավարարությունները հայտնաբերելու համար, անհրաժեշտության դեպքում հակաբիոտիկային թերապիա սկսելու համար։
- ՀՇ – որովայնի եռափուլ ՀՇ–ն և ՈՒՁՀ–ն համարվում են սուր պանկրեատիտի գնահատման ոսկե ստանդարտ։ Սակայն պետք է նկատել, որ առաջին 12 ժամերի ընթացքում կատարվող ՀՇ–ն կարող է սխալ պատկեր տալ, քանի որ բորբոքման և նեկրոտիկ պրոցեսների լիովին զարգացման համար սովորաբար անհրաժեշտ է 48 ժամ։ Այլ մեթոդները, օրինակ որովայնի ռենտգեն հետազոտությունը, նույնչափ զգայուն չեն և խորհուրդ չեն տրվում։
Տարբերակիչ ախտորոշում[խմբագրել | խմբագրել կոդը]
Տարբերակիչ ախտորոշումը ներառում է[11]․
- Թափածակված պեպտիկ խոց
- Լյարդային խիթ
- Սուր խոլեցիստիտ
- Թոքաբորբ
- Թոքամզի բորբոքում
- Սրտամկանի ինֆարկտ
Կենսաքիմիական[խմբագրել | խմբագրել կոդը]
- Շիճուկային ամիլազի և լիպազի բարձր մակարդակները, զուգակցված որովայնային ուժգին ցավերով, սուր պանկրեատիտի հիմնական նշաններն են։ Այնուամենայնիվ, դրանցով հիվանդության աստիճանը չի որոշվում։
- Շիճուկային լիպազի մակարդակը բարձրանում է առաջին ախտանշանների ի հայտ գալուց 4–8 ժամ անց և հասնում է նորմալ մակարդակի բուժումից 7–14 օր անց։
- Շիճուկային ամիլազի մակարդակը սուր, քրոնիկ պանկրեատիտների, հիպերտրիգլիցերիդեմիայի 10% դեպքերում նորմալ է։
- Շիճուկային ամիլազի բարձր մակարդակը կարող է բարձր լինել նաև թքագեղձային հիվանդությունների, ինֆարկտի, խոլեցիստիտի, թափածակված խոցի և աղիքային անանցանելիության նշան, այդ պատճառով պետք է ուշադիր լինել ախտորոշում կատարելիս։
- Եթե լիպազի մակարդակն ամիլազի մակարդակից բարձր է 2.5–3 անգամ, ապա դա փաստում է, որ պանկրեատիտն առաջացել է ալկոհոլի չարաշահումից[12]։
- Շիճուկային կալցիումի բարձր մակարդակ
- Գլիկոզուրիա
Հետազոտությունների եղանակի ընտրման համար կան երկու ուղեցույցներում նշվում է հետևյալը․
«Սովորաբար հարկավոր չէ որոշել և՛ ամիլազի, և՛ լիպազի քանակը։ Որոշ հիվանդությունների դեպքում (օրինակ մակրոամիլազեմիա, պարօտիտ, որոշ կարցինոմաներ), որոնք կապված չեն ենթաստամոսային գեղձի հետ, ամիլազի մակարդակը կարող է բարձրանալ և լինեն շփոթեցնող, այդ պատճառով նպատակահարմար է հաշվել շիճուկային լիպազի մակարդակը․ վերջինս ավելի զգայուն և սպեցիֆիկ է սուր պանկրեատիտին[13]»։
«Թեև ամիլազն ավելի հասանելի է և հարմար է ախտորոշում կատարելու համար, լիպազն ավելի նախընտրելի է սուր պանկրեատիտի ախտորոշման համար[14]»։
Այնուամենայնիվ, ոչ բոլոր հետազոտողներն են նախապատվությունը տալիս լիպազին[15]։
Համակարգչային շերտագրություն[խմբագրել | խմբագրել կոդը]

ՀՇ–ն համարվում է սուր պանկրեատիտի գնահատման առաջնային, տարածված մեթոդ և ցուցված է, եթե․
- սուր պանկրեատիտ ախտորոշումը հաստատված չէ
- կա որովայնի փքվածություն, >38° տենդ կամ լեյկոցիտոզ
- 72–ժամյա պահպանողական թերապիայից հետո վիճակի բարելավում չկա
- կա վիճակի կտրուկ փոփոխություն՝ տենդ, ցավ, շոկ
ՀՇ–ն, որպես ուշ գնահատման մեթոդ, կիրառվում է հետևյալ դեպքերում․
- վիճակի կտրուկ փոփոխություն
- պարզել թերապևտիկ պատասխանը վիրահատությունից կամ ռադիոլոգիական միջամտությունից հետո
- սուր պանկրեատիտով հիվանդների դուրսգրումից առաջ
Որովայնի ՀՇ խորհուրդ չի տրվում կատարել առաջին ախտանշաններից 12 ժամ առաջ, քանի որ արդյունքները կարող են լինել նորմալ և կասկածելի ոչինչ չհայտնաբերվի։
ՀՇ հետազոտության արդյունքները դասակարգվում են հետևյալ կերպ․
- Ներգեղձային – ցրված կամ սեգմենտային մեծացումներ, այտուց, գազային պղպջակներ, պանկրեատիկ պսևդոցիստեր և ֆլեգմոնաներ/աբսցեսներ (առաջանում են առաջին ախտանշաններից 4–6 շաբաթ անց)
- Շուրջգեղձային/ արտագեղձային – գեղձի ոչ նորմալ ուրվագիծ, հետորովայնամզային այտուց, հեղուկ ճարպոնային ծոցում, ձախ առաջային հարերիկամային տարածությունում
- Տեղային – Գերոտայի փակեղի ախտանշան (բորբոքված առաջնային երիկամային փակեղի հաստացում), պանկրեատիկ ասցիտ, պլևրալ այտուց, աղիքային ադինամիկ անանցանելիություն
ՀՇ հետազոտության տվյալները բուժող բժշկին հնարավորություն են տալիս տեսնել գեղձի իշեմիայի հետևանքով մեռուկացած հատվածները։ Նեկրոզը կարելի է հայտնաբերել ներերակային կոնտրաստ նյութով ՀՇ–ով[16]։
Մագնիսառեզոնանսային շերտագրություն[խմբագրել | խմբագրել կոդը]
Թեև ՀՇ–ն սուր պանկրեատիտի ախտորոշման ստանդարտ մեթոդ է[17], ՄՌՇ–ն ևս համարվում է հետազոտման արժեքավոր մեթոդ՝ թույլ տալով տեսնել ենթաստամոքսային գեղձը, դրանում հեղուկի առկայությունը և մեռուկացված տեղամասերը[18]։ ՄՌՇ–ի մյուս առավելությունն այն է, որ այն կարելի է կիրառել այն պացիենտների դեպքում, որոնք ալերգիկ են ՀՇ–ի կոնտրաստ նյութի նկատմամբ, և մեծ է արյունահոսությունների, անոթային բարդությունների, երակային թրոմբոզի և պսևդոանևրիզմաների առաջացման հավանականությունը[19]։
ՄՌՇ–ի մյուս առավելությունը մագնիսառեզոնանսային խոլանգիոպանկրեատոգրաֆիայի (ՄՌԽՊ) կատարման հնարավորությունն է։ ՄՌԽՊ–ն ինֆորմատիվ է սուր պանկրեատիտի էթիոլոգիան, ինչպես նաև լեղային քարերի (խոլեդոխոլիթիաս, խոլելիթիաս), գեղձի անոմալիաների առկայությունը պարզելու համար[18]։ Կլինիկական հետազոտությունները վկայում են, որ ՄՌԽՊ–ն լեղային ծագման սուր պանկրեատիտի ախտորոշման նույնքան արդյունավետ մեթոդ է, որքան էնդոսկոպիկ ռետրոգրադ խոլանգիոպանկրեատոգրաֆիան, միաժամանակ քիչ ինվազիվ է և քիչ բարդություններ է առաջացնում[20][21]։
Ուլտրաձայնային հետազոտություն[խմբագրել | խմբագրել կոդը]

Որովայնի ուլտրաձայնային հետազոտությամբ ենթաստամոքսային գեղձը գերձայնային և խոշորացած է[22]։
Բուժում[խմբագրել | խմբագրել կոդը]
Սուր պանկրեատիտի բուժման առաջնային քայլերը ներառում են օրգանիզմի ռեհիդրատացիան, հեղուկի ցավի կառավարումը, արհեստական սնուցումը։
Ռեհիդրատացիա[խմբագրել | խմբագրել կոդը]
Ակտիվ հիդրատացիայի համար պացիենտներին, որոնք չունեն սիրտանոթային, երիկամային անբավարարություն կամ այլ հիվանդություններ, ներարկվում է իզոտոնիկ կրիստալոիդ լուծույթ (օրինակ Ռինգերի լակտացված, ֆիզիոլոգիական լուծույթներ) ժամում 5–10 մլ/կգ դեղաչափով։ Ավելի մեծ քանակությամբ հեղուկ կորցրած հիվանդներին (այս դեպքում զարկերակային ճնշումն ընկնում է և առաջանում է տախիկարդիա) 30 րոպե ներերակային ներարկվում է 20 մլ/կգ հեղուկ, այնուհետև շարունակվում է 3 մլ/կգ/ժամ դեղաչափով 8–12 ժամ[23][24]։
Ներարկվող հեղուկի քանակը որոշվում է հաշվի առնելով կլինիկական հետազոտությունները, հեմատոկրիտի, արյան մեջ միզանյութի մակարդակները։
Սուր պանկրեատիտի սկզբնական շրջանում (առաջին 12–24 ժամերը) կատարվող ռեհիդրատացիան ճնշում է հիվանդությունը և նվազեցնում մահացությունը[25][26][27][28]։
Ցավի կառավարում[խմբագրել | խմբագրել կոդը]
Որովայնային ցավը սուր պանկրեատիտի գլխավոր ախտանիշն է և դրա համար անհրաժեշտ են անզգայացնողներ։
Օփիոիդներն ավտանգ են ցավի կառավարման համար և պացիենտին սովորաբար տրվում են ներերակային[29]։ Հիդրոմորֆոնը կամ ֆենտանիլը (ներերակային) կարող են տրվել ցավի նվազեցման համար։ Ֆենտանիլի կիրառությունը մեծ է, քանի որ ավելի անվտանգ է հատկապես երիկամային խնդիրների զուգակցման դեպքում։ Ինչպես մյուս օփիոիդները, ֆենտանիլը նույնպես կարող է ընկճել շնչառական կենտրոնը։ Նախընտրելի է կիրառել մեպերիդին մորֆինի փոխարեն, քանի որ ենթադրվում է, որ մորֆինը մեծացնում է Օդդիի սեղմանը ճնշումը։ Այնուամենայնիվ, ոչ մի հստակ փաստ չկա, որ մորֆինը խորացնում կամ առաջացնում է պանկրեատիտ կամ խոլեցիստիտ[30]։ Մեպերիդինը ունի կիսատրոհման կարճ պարբերություն, կրկնվող դեղաչափերը կարող են հանգեցնել մետաբոլիտի՝ նորմեպերիդինի կուտակման, որն առաջացնում է կողմնակի նյարդամկանային ազդեցություններ, հազվադեպ՝ գիտակցության կորուստ։
«Աղիքային հանգիստ»[խմբագրել | խմբագրել կոդը]
Սուր պանկրեատիտի դեպքում շատ կարևոր է դադարեցնել հիվանդի՝ սննդի ընդունումը բերանով, անհրաժեշտ է հեղուկների ներերակային ներարկում և ցավի կառավարում։ Ենթաստամոքսային գեղձի ֆերմենտների արտազատումը խթանվում է ստամոքսում սննդի առկայության պայմաններում, հետևաբար բերանով սննդի ընդունման բացակայության դեպքում ենթաստամոքսային գեղձը «հանգստանում է»։ Պացիենտների մոտավորապես 20%–ի մոտ ցավը կարող է կրկնվել[31], իսկ կրկնվող ցավերի մոտ 75%–ն առաջանում են բերանով սնունդ ընդունումից 48 ժամվա ընթացքում։
Սննդանյութեր[խմբագրել | խմբագրել կոդը]
Վերջերս սննդանյութերի՝ օրգանիզմ ներմուծման եղանակը փոխվել է ամբողջությամբ պարէնտերալ սնուցումից վաղ, հետպիլորիկ էնտերալ սնուցման․ վերջինիս դեպքում սնուցման խողովակը էնդոսկոպիկ կամ ռադիոգրաֆիկ եղանակով ներմուծվում է տասներկումատնյա աղիքի ստորին հորիզոնական հատված։ Էնտերալ սնուցման առավելությունն այն է, որ կանխվում է աղիների լորձաթաղանթի ապաճումը, և կողմնակի ազդեցությունները, որոնք առկա էին ամբողջությամբ պարէնտերալ սնուցման դեպքում (օրինակ՝ ֆունգեմիա), բացակայում են։
Նազոէնտերալ կերակրման խողովակի թերություններն են սինուսիտի առաջացման հավանականությունը։
Թթվածին[խմբագրել | խմբագրել կոդը]
Եթե թթվածնի պարցիալ ճնշումը 70մմ սս ցածր է, պացիենտներին (մոտ 30%) հարկավոր է թթվածնամատակարարում։
Հակաբիոտիկներ[խմբագրել | խմբագրել կոդը]
Սուր պանկրեատիտով պացիենտների 20%–ի մոտ զարգանում է վարակ ենթաստամոքսային գեղձից դուրս, օրինակ թոքաբորբ, միզային ուղու, արյունատար համակարգի վարակներ[32]։ Այս վարակներից առաջացած մահացությունը բարձր է[33]։ Եթե կա վարակի կասկած, պետք է սկսել հակաբիոտիկային թերապիա՝ մինչ վարակի աղբյուրի պարզ դառնալը։
Էնդոսկոպիկ ռետրոգրադ խոլանգիոպանկրեատոգրաֆիա[խմբագրել | խմբագրել կոդը]
Եթե հայտնաբերվում են լեղաքարեր, 24–72 ժամվա ընթացքում կատարվող էնդոսկոպիկ ռետրոգրադ խոլանգիոպանկրեատոգրաֆիան, զուգորդված լեղաքարերի հեռացումով, նվազեցնում է մահացության ռիսկը[34]։ Վաղ ԷՌԽՊ–ի ցուցումներն են․
- վիճակի վատթարացում կամ դրական դինամիկայի պակաս 24 ժամից հետո
- որովայնի ՀՇ–ով ընդհանուր լեղածորանում քարերի կամ լայնացած ներ–/արտալյարդային ծորանների հայտնաբերում
ԷՌԽՊ–ի ռիսկերն են պանկրեատիտի վիճակի վատթարացումը, արյունահոսությունը, վարակի հարուցումը։
Վիրահատություն[խմբագրել | խմբագրել կոդը]
Վիրահատությունը ցուցված է (i) ինֆեկցված պանկրեատիկ նեկրոզի, (ii) ախտորոշման մեջ վստահ չլինելու, (iii) բարդությունների դեպքում։ Սուր պանկրեատիտից մահվան հիմնական պատճառը երկրորդային վարակն է։ Վարակն ախտորոշվում է՝ հիմնվելով երկու չափանիշների վրա․
- գազային պղպջակներ ՀՏ–ով (առկա է ինֆեկցված նեկրոզի 20–50% դեպքերում)
- դրական բակտերիալ կուլտուրա գեղձի բիոպտատում
Ինֆեկցված նեկրոզի դեպքում վիրահատական միջամտությունը ներառում է․
- Մինիմալ ինվազիվ միջամտություն – նեկրոզէկտոմիա որովայնի վրա կատարված փոքր կտրվածքով
- Փակ միջամտություն – նեկրոզէկտոմիա՝ զուգակցված հետվիրահատական շարունակական լվացումներով
- Բաց միջամտություն – նեկրոզէկտոմիա հաջորդական վիրահատությունների ընթացքում որոշակի ինտերվալներով
Այլ[խմբագրել | խմբագրել կոդը]
- Ենթաստամոքսային գեղձի ֆերմենտների արգելակիչները չեն օգնում[35]։
- Ցույց է տրվել, որ օկտրեոտիդի կիրառումը չի բարելավում հետևանքները[36]։
Ծանոթագրություններ[խմբագրել | խմբագրել կոդը]
- ↑ Sriram Bhat M (2018 թ․ հոկտեմբերի 31). SRB's Clinical Methods in Surgery. JP Medical Ltd. էջեր 488–. ISBN 978-93-5270-545-0.
- ↑ http://www.sgmu.ru/edu/learn/student/eman/pediatrics/investigation/digestion(չաշխատող հղում).pdfԿաղապար:Full citation needed
- ↑ Пропедевтика детских болезней с уходом за детьми, Капитан Т.В., 2006, page 290
- ↑ Bassi C, Falconi M, Butturini G, Pederzoli P (2001). «Early complications of severe acute pancreatitis». In Holzheimer RG, Mannick JA (eds.). Surgical Treatment: Evidence-Based and Problem-Oriented. Munich: Zuckschwerdt.
- ↑ Rawla, P; Sunkara, T; Thandra, KC; Gaduputi, V (2018 թ․ դեկտեմբեր). «Hypertriglyceridemia-induced pancreatitis: updated review of current treatment and preventive strategies». Clinical Journal of Gastroenterology. 11 (6): 441–448. doi:10.1007/s12328-018-0881-1. PMID 29923163.
- ↑ 6,0 6,1 Rawla, P; Bandaru, SS; Vellipuram, AR (2017 թ․ հունիս). «Review of Infectious Etiology of Acute Pancreatitis». Gastroenterology Research. 10 (3): 153–158. doi:10.14740/gr858w. PMC 5505279. PMID 28725301.
- ↑ Chung JW, Ryu SH, Jo JH, Park JY, Lee S, Park SW, Song SY, Chung JB (2013 թ․ հունվար). «Clinical implications and risk factors of acute pancreatitis after cardiac valve surgery». Yonsei Medical Journal. 54 (1): 154–9. doi:10.3349/ymj.2013.54.1.154. PMC 3521256. PMID 23225812.
- ↑ Hastier P, Buckley MJ, Peten EP, Demuth N, Dumas R, Demarquay JF, Caroli-Bosc FX, Delmont JP (2000 թ․ նոյեմբեր). «A new source of drug-induced acute pancreatitis: codeine». The American Journal of Gastroenterology. 95 (11): 3295–8. doi:10.1111/j.1572-0241.2000.03213.x. PMID 11095359.
- ↑ Moreno Escobosa MC, Amat López J, Cruz Granados S, Moya Quesada MC (2005). «Pancreatitis due to codeine». Allergologia et Immunopathologia. 33 (3): 175–7. doi:10.1157/13075703. PMID 15946633.
- ↑ http://web5.cns.utexas.edu/news/2011/04/blood-activated-sensor/ Արխիվացված 2012-12-11 archive.todayԿաղապար:Full citation needed
- ↑ Bailey & Love's/24th/1123
- ↑ Gumaste VV, Dave PB, Weissman D, Messer J (1991 թ․ նոյեմբեր). «Lipase/amylase ratio. A new index that distinguishes acute episodes of alcoholic from nonalcoholic acute pancreatitis». Gastroenterology. 101 (5): 1361–6. doi:10.1016/0016-5085(91)90089-4. PMID 1718808.
- ↑ Banks PA, Freeman ML, և այլք: (Practice Parameters Committee of the American College of Gastroenterology) (2006 թ․ հոկտեմբեր). «Practice guidelines in acute pancreatitis». The American Journal of Gastroenterology. 101 (10): 2379–400. doi:10.1111/j.1572-0241.2006.00856.x. PMID 17032204.
- ↑ UK Working Party on Acute Pancreatitis (2005 թ․ մայիս). «UK guidelines for the management of acute pancreatitis». Gut. 54 Suppl 3 (Suppl 3): iii1–9. doi:10.1136/gut.2004.057026. PMC 1867800. PMID 15831893.
- ↑ Կաղապար:Synthesis inlineIn support of the superiority of the lipase:
- Smith RC, Southwell-Keely J, Chesher D (2005 թ․ հունիս). «Should serum pancreatic lipase replace serum amylase as a biomarker of acute pancreatitis?». ANZ Journal of Surgery. 75 (6): 399–404. doi:10.1111/j.1445-2197.2005.03391.x. PMID 15943725.
- Treacy J, Williams A, Bais R, Willson K, Worthley C, Reece J, Bessell J, Thomas D (2001 թ․ հոկտեմբեր). «Evaluation of amylase and lipase in the diagnosis of acute pancreatitis». ANZ Journal of Surgery. 71 (10): 577–82. doi:10.1046/j.1445-2197.2001.02220.x. PMID 11552931.
- Steinberg WM, Goldstein SS, Davis ND, Shamma'a J, Anderson K (1985 թ․ մայիս). «Diagnostic assays in acute pancreatitis. A study of sensitivity and specificity». Annals of Internal Medicine. 102 (5): 576–80. doi:10.7326/0003-4819-102-5-576. PMID 2580467.
- Lin XZ, Wang SS, Tsai YT, Lee SD, Shiesh SC, Pan HB, Su CH, Lin CY (1989 թ․ փետրվար). «Serum amylase, isoamylase, and lipase in the acute abdomen. Their diagnostic value for acute pancreatitis». Journal of Clinical Gastroenterology. 11 (1): 47–52. doi:10.1097/00004836-198902000-00011. PMID 2466075.
- Keim V, Teich N, Fiedler F, Hartig W, Thiele G, Mössner J (1998 թ․ հունվար). «A comparison of lipase and amylase in the diagnosis of acute pancreatitis in patients with abdominal pain». Pancreas. 16 (1): 45–9. doi:10.1097/00006676-199801000-00008. PMID 9436862.Without support for the superiority of the lipase:
- Ignjatović S, Majkić-Singh N, Mitrović M, Gvozdenović M (2000 թ․ նոյեմբեր). «Biochemical evaluation of patients with acute pancreatitis». Clinical Chemistry and Laboratory Medicine. 38 (11): 1141–4. doi:10.1515/CCLM.2000.173. PMID 11156345.
- Sternby B, O'Brien JF, Zinsmeister AR, DiMagno EP (1996 թ․ դեկտեմբեր). «What is the best biochemical test to diagnose acute pancreatitis? A prospective clinical study». Mayo Clinic Proceedings. 71 (12): 1138–44. doi:10.4065/71.12.1138. PMID 8945483.
- ↑ Larvin M, Chalmers AG, McMahon MJ (1990 թ․ հունիս). «Dynamic contrast enhanced computed tomography: a precise technique for identifying and localising pancreatic necrosis». BMJ. 300 (6737): 1425–8. doi:10.1136/bmj.300.6737.1425. PMC 1663140. PMID 2379000.
- ↑ Arvanitakis M, Koustiani G, Gantzarou A, Grollios G, Tsitouridis I, Haritandi-Kouridou A, Dimitriadis A, Arvanitakis C (2007 թ․ մայիս). «Staging of severity and prognosis of acute pancreatitis by computed tomography and magnetic resonance imaging-a comparative study». Digestive and Liver Disease. 39 (5): 473–82. doi:10.1016/j.dld.2007.01.015. PMID 17363349.
- ↑ 18,0 18,1 Scaglione M, Casciani E, Pinto A, Andreoli C, De Vargas M, Gualdi GF (2008 թ․ հոկտեմբեր). «Imaging assessment of acute pancreatitis: a review». Seminars in Ultrasound, CT, and MR. 29 (5): 322–40. doi:10.1053/j.sult.2008.06.009. PMID 18853839.
- ↑ Miller FH, Keppke AL, Dalal K, Ly JN, Kamler VA, Sica GT (2004 թ․ դեկտեմբեր). «MRI of pancreatitis and its complications: part 1, acute pancreatitis». AJR. American Journal of Roentgenology. 183 (6): 1637–44. doi:10.2214/ajr.183.6.01831637. PMID 15547203.
- ↑ Testoni PA, Mariani A, Curioni S, Zanello A, Masci E (2008 թ․ հունիս). «MRCP-secretin test-guided management of idiopathic recurrent pancreatitis: long-term outcomes». Gastrointestinal Endoscopy. 67 (7): 1028–34. doi:10.1016/j.gie.2007.09.007. PMID 18179795.
- ↑ Khalid A, Peterson M, Slivka A (2003 թ․ օգոստոս). «Secretin-stimulated magnetic resonance pancreaticogram to assess pancreatic duct outflow obstruction in evaluation of idiopathic acute recurrent pancreatitis: a pilot study». Digestive Diseases and Sciences. 48 (8): 1475–81. doi:10.1023/A:1024747319606. PMID 12924639.
- ↑ Dileep Kumar Jha; Mahesh Vadel; Rahul Sharma (2016 թ․ օգոստոս). «Role of Ultrasonography and Computed Tomography in Diagnosis of Pancreatitis» (PDF). International Journal of Science and Research. 5 (8).
- ↑ Gardner TB, Vege SS, Pearson RK, Chari ST (2008 թ․ հոկտեմբեր). «Fluid resuscitation in acute pancreatitis». Clinical Gastroenterology and Hepatology. 6 (10): 1070–6. doi:10.1016/j.cgh.2008.05.005. PMID 18619920.
- ↑ Haydock MD, Mittal A, Wilms HR, Phillips A, Petrov MS, Windsor JA (2013 թ․ փետրվար). «Fluid therapy in acute pancreatitis: anybody's guess». Annals of Surgery. 257 (2): 182–8. doi:10.1097/SLA.0b013e31827773ff. PMID 23207241.
- ↑ Working Group IAP/APA Acute Pancreatitis Guidelines (2013). «IAP/APA evidence-based guidelines for the management of acute pancreatitis». Pancreatology. 13 (4 Suppl 2): e1–15. doi:10.1016/j.pan.2013.07.063. PMID 24054878.
- ↑ Talukdar R, Swaroop Vege S (2011 թ․ ապրիլ). «Early management of severe acute pancreatitis». Current Gastroenterology Reports. 13 (2): 123–30. doi:10.1007/s11894-010-0174-4. PMID 21243452.
- ↑ Trikudanathan G, Navaneethan U, Vege SS (2012 թ․ օգոստոս). «Current controversies in fluid resuscitation in acute pancreatitis: a systematic review». Pancreas. 41 (6): 827–34. doi:10.1097/MPA.0b013e31824c1598. PMID 22781906.
- ↑ Gardner TB, Vege SS, Chari ST, Petersen BT, Topazian MD, Clain JE, Pearson RK, Levy MJ, Sarr MG (2009). «Faster rate of initial fluid resuscitation in severe acute pancreatitis diminishes in-hospital mortality». Pancreatology. 9 (6): 770–6. doi:10.1159/000210022. PMID 20110744.
- ↑ Basurto Ona X, Rigau Comas D, Urrútia G (2013 թ․ հուլիս). «Opioids for acute pancreatitis pain». The Cochrane Database of Systematic Reviews. 7 (7): CD009179. doi:10.1002/14651858.CD009179.pub2. PMID 23888429.
- ↑ Helm JF, Venu RP, Geenen JE, Hogan WJ, Dodds WJ, Toouli J, Arndorfer RC (1988 թ․ հոկտեմբեր). «Effects of morphine on the human sphincter of Oddi». Gut. 29 (10): 1402–7. doi:10.1136/gut.29.10.1402. PMC 1434014. PMID 3197985.
- ↑ Petrov MS, van Santvoort HC, Besselink MG, Cirkel GA, Brink MA, Gooszen HG (2007 թ․ սեպտեմբեր). «Oral refeeding after onset of acute pancreatitis: a review of literature». The American Journal of Gastroenterology. 102 (9): 2079–84, quiz 2085. doi:10.1111/j.1572-0241.2007.01357.x. hdl:1874/26559. PMID 17573797.
- ↑ Besselink MG, van Santvoort HC, Boermeester MA, Nieuwenhuijs VB, van Goor H, Dejong CH, Schaapherder AF, Gooszen HG (2009 թ․ մարտ). «Timing and impact of infections in acute pancreatitis». The British Journal of Surgery. 96 (3): 267–73. doi:10.1002/bjs.6447. PMID 19125434.
- ↑ Wu BU, Johannes RS, Kurtz S, Banks PA (2008 թ․ սեպտեմբեր). «The impact of hospital-acquired infection on outcome in acute pancreatitis». Gastroenterology. 135 (3): 816–20. doi:10.1053/j.gastro.2008.05.053. PMC 2570951. PMID 18616944.
- ↑ Apostolakos MJ, Papadakos PJ (2001). The Intensive Care Manual. McGraw-Hill Professional. ISBN 978-0-07-006696-0.
- ↑ DeCherney AH, Nathan L (2003). Current Obstetric & Gynecologic Diagnosis & Treatment. McGraw-Hill Professional. ISBN 978-0-8385-1401-6.
- ↑ Peitzman AB, Schwab CW, Yealy DM, Fabian TC (2007). The Trauma Manual: Trauma and Acute Care Surgery. Lippincott Williams & Wilkins. ISBN 978-0-7817-6275-5.
