Լյարդաբջջային քաղցկեղ
| Լյարդաբջջային քաղցկեղ | |
|---|---|
 | |
| Տեսակ | հիվանդության կարգ |
| Հիվանդության ախտանշաններ | լյարդի մեծացում, մարմնի քաշի կորուստ, որովայնային ցավ, Քրտինք և Դեղնախտ |
| Բժշկական մասնագիտություն | ուռուցքաբանություն |
| ՀՄԴ-9 | 155 |
| ՀՄԴ-10 | C22.0 |
Լյարդաբջջային քաղցկեղ (ԼԲՔ) մեծահասակների մոտ լյարդի առաջնային քաղցկեղի ամենատարածված տեսակն է և ներկայումս ցիռոզով հիվանդ մարդկանց մահվան ամենատարածված պատճառն է[1]։ ԼԲՔ-ն աշխարհում քաղցկեղից մահացության երրորդ առաջատար պատճառն է[2]։
Լյարդաբջջային կարցինոման առաջանում է լյարդի քրոնիկ բորբոքման պայմաններում և սերտորեն կապված է քրոնիկական վիրուսային հեպատիտի (հեպատիտ B կամ C) կամ տոքսինների ազդեցության հետ, ինչպիսիք են ալկոհոլը, աֆլատոքսինը կամ պիրոլիզիդին ալկալոիդները։ Որոշ հիվանդություններ, ինչպիսիք են հեմոքրոմատոզը և ալֆա 1-անտիտրիպսինի անբավարարությունը, զգալիորեն մեծացնում են ԼԲՔ-ի զարգացման ռիսկը։ Մետաբոլիկ համախտանիշը և ոչ ստերոիդային հակաբորբոքային դեղամիջոցները նույնպես համարվում են ԼԲՔ-ի ռիսկի գործոններ[3]։
Ինչպես ցանկացած քաղցկեղի դեպքում, ԼԲՔ-ի բուժումը և կանխատեսումը ևս կախված է ուռուցքի հիստոլոգիական առանձնահատկություններից, չափից, քաղցկեղի տարածվածությունից և հիվանդի ընդհանուր առողջական վիճակից։
Լյարդաբջջային քաղցկեղի դեպքերի ճնշող մեծամասնությունը և բուժումից հետո ապրելիության ամենացածր ցուցանիշները գրանցվում են Ասիայում և Ենթասահարյան Աֆրիկայում, այն երկրներում, որտեղ հեպատիտ B-ն համարվում է էնդեմիկ վարակ, և շատերը մոտ վարակումը բնածին է։ ԱՄՆ-ում և այլ զարգացող երկրներում ԼԲՔ-ով հիվանդացությունը աճում է հեպատիտ C վիրուսով վարակվածության աճի հետևանքով։ Տղամարդկանց մոտ անհայտ պատճառներով հիվանդացությունը ավելի քան չորս անգամ հաճախ է, քան կանանց մոտ[3]։
Նշաններ և ախտանիշներ[խմբագրել | խմբագրել կոդը]
ԼԲՔ-ի դեպքերի մեծ մասը հանդիպում է այն մարդկանց մոտ, ովքեր արդեն ունեն լյարդի քրոնիկ հիվանդության նշաններ և ախտանիշներ։ Դրանք կարող են դրսևորվել ախտանիշներրի վատթարացումով կամ ախտանիշները կարող են բացակայել։ ԼԲՔ-ը կարող է դրսևորվել ոչ սպեցիֆիկ ախտանիշներով, ինչպիսիք են որովայնի ցավը, սրտխառնոցը, փսխումը կամ հոգնածության զգացումը։ Որոշ ախտանշաններ, որոնք ավելի սերտերեն են կապված լյարդի հիվանդությունների հետ, ներառում են դեղնուկը (դեղնախտ), որովայնի մեծացում՝ որովայնի խոռոչում առկա հեղուկի պատճառով, կապտուկներ՝ պայմանավորված արյան մակարդման խանգարումներից հետ, ախորժակի կորուստ, քաշի կորուստ, որովայնի ցավ, սրտխառնոց, փսխում կամ հոգնածության զգացում[4]։
Ռիսկի գործոններ[խմբագրել | խմբագրել կոդը]
Քանի որ ԼԲՔ-ն հիմնականում առաջանում է լյարդի ցիռոզով հիվանդ մարդկանց մոտ, ռիսկի գործոնները հիմնականում այն գործոններ են, որոնք առաջացնում են լյարդի քրոնիկ հիվանդություններ, որոնք էլ իրենց հերթին կարող են հանգեցնել լլարդի ցիռոզի առաջացման։ Այնուամենայնիվ, ռիսկ որոշ գործոններ ավելի շատ են կապված ԼԲՔ-ի հետ, քան մյուսները։ Օրինակ, ալկոհոլի չարաշահումը գնահատվում է որպես ցիռոզի 60-70%-ի պատճառ, ԼԲՔ-ի ճնշող մեծամասնությունը առաջանում է վիրուսային հեպատիտի հետևանքով առաջացած ցիռոտիկ լյարդում[5]։
Ճանաչված ռիսկի գործոններն են՝
- Քրոնիկ վիրուսային հեպատիտ (ընդհանուր դեպքերի 80% )
- Տոքսիններ՝
- Լյարդի ալկոհոլային հիվանդություն[5]
- Աֆլատոքսին
- Հեմոքրոմատոզ
- Պիրոլիզիդին ալկալոիդները
- Մետաբոլիկ՝
- Ոչ ալկոհոլային ստեատոհեպատիտ (20% պրոգրոսիա դեպի ցիռոզ)[7]
- լյարդի ոչ ալկոհոլային ճարպային հիվանդություն[8]
- Տիպ 2 շաքարային դիաբետ (հավանակ կապված ճարպակալման հետ)[9]
- Բնածին խանգարումներ
- Ալֆա 1-անտիտրիպսինի անբավարարությունը
- Վիլսոնի հիվանդություն (Հակասական; ոմանք կարծում են, որ ռիսկը մեծանում է[10], Մինչդեռ դեպքերի ուսումնասիրությունները հազվադեպ են[11] և վկայում են հակառակը, որ Վիլսոնի հիվանդությունը իրականում կարող է պաշտպանել[12]։)
- Հեմոֆիլիա[13],
Այս ռիսկի գործոնների նշանակությունը տարբեր է։ Այն տարածաշրջաններում, որտեղ հեպատիտ B-ն էնդեմիկ է, օրինակ՝ հարավ-արևելյան Չինաստանը, հեպատիտ B-ն լյարդի ցիռոզի գերակշռող պատճառն է[14]։ Հեպատիտ B-ի դեմ պատվաստումներով պաշտպանված պոպուլյացիաներում, ինչպիսիք են Միացյալ Նահանգները, ԼԲՔ-ն առավելապես կապված է այնպիսի ցիռոզի պատճառների հետ, ինչպիսիք են քրոնիկ հեպատիտ C-ն, գիրությունը և ալկոհոլի չափից ավելի օգտագործումը[15]։
Լյարդի որոշ բարորակ ուռուցքներ, ինչպիսիք են լյարդաբջջային ադենոման, երբեմն կարող են կապված լինել չարորակ ԼԲՔ-ի հետ։ Բարորակ ադենոմաների հետ չաորորակացման դեպքերի հետ կապված ապացույցները սահմանափակ են. Այնուամենայնիվ, համարվում է, որ լյարդի ադենոմայի չափը կապված է չարորակացման ռիսկի հետ, ուստի մեծ ուռուցքները կարող են հեռացվել վիրահատական ճանապարհով։ Ադենոմայի որոշ ենթատեսակներ, մասնավորապես β-CAM ենթատեսակ ունեցողները, ունեն ԼԲՔ-ի բարձր ռիսկի[15]։
Երեխաների և դեռահասների մոտ լյարդի քրոնիկ հիվանդությունները հազվադեպ են. Այնուամենայնիվ, լյարդի բնածին խանգարումները կապված են ԼԲՔ-ի զարգացման հավանականության մեծացման հետ[16]։ Մասնավորապես, լեղուղիների ատրեզիայով, մանկական խոլեստազով, գլիկոգեն-պահեստավորման հիվանդություններով և լյարդի այլ ցիռոտիկ հիվանդություններ ունեցող երեխաները մանկության հասակում հակված են ԼԲՔ-ի զարգացմանը։
Երիտասարդ մեծահասակները, որոնք տառապում են լյարդաբջջային քաղցկեղի հազվագյուտ ֆիբրոլամելյար տարբերակով, կարող են բնորոշ ռիսկի գործոններից ( ցիռոզը և հեպատիտը ) ոչ մեկը չունենալ[15]։
Շաքարային դիաբետ[խմբագրել | խմբագրել կոդը]
Տիպ 2 դիաբետով հիվանդների մոտ հեպատոցելուլյար քաղցկեղի վտանգը ավելի մեծ է (2,5-ից[9] մինչև 7,1[17] անգամ)՝ կախված շաքարախտի տևողությունից և բուժումից։ Այս ռիսկի գործոնի կասկածելի աճը կապված է շրջանառվող ինսուլինի կոնցենտրացիայի հետ։ Շաքարախտով այն հիվանդները, որոնք ունեն ինսուլինի մակարդակի վատ վերահսկում կամ բուժուման արդյունքում ինսուլինի արտադրության բարձրացում (երկու վիճակներն էլ նպաստում են շրջանառվող ինսուլինի կոնցենտրացիայի բարձրացմանը), ունեն լյարդաբջջային քաղցկեղի զարգացման ավելի մեծ ռիսկ, քան շաքարախտով այն հիվանդները, որոնց բուժումը նվազեցնում է շրջանառվող ինսուլինի կոնցենտրացիան[9][17][18][19]։ Այս նկատառումով, որոշ դիաբետիկներ, ովքեր զբաղվում են ինսուլինի խիստ վերահսկողությամբ (հսկելով մակարդակի բարձրացումը), ռիսկի մակարդակը բավական ցածր է, և չի տարբերվում ընդհանուր բնակչության ռիսկի գործոնից[17][18]։ Այսպիսով, այս երևույթը միայն 2-րդ տիպի շաքարային դիաբետի հետ չի կապված, քանի որ ինսուլինի վատ կարգավորումը հայտնաբերվում է նաև այլ դեպքերում, ինչպիսիք են մետաբոլիկ համախտանիշը (մասնավորապես, երբ առկա են լյարդի ոչ ալկոհոլային ճարպային հիվանդություն)[20][21]։ Կան պնդումներ, որ անաբոլիկ ստերոիդներ չարաշահողները ավելի մեծ ռսիկ ունեն[22] (ենթադրվում է, որ դա պայմանավորված է ինսուլինի և աճի ինսուլինանաման գործոն հետ[23][24]), սակայն միակ ապացույցը, որը հաստատել է այս պնդումը կապված է անաբոլիկների ազդեցությամբ ադենոմաների չարորակացման վտանգի հետ[25][26]։
Պաթոգենեզ[խմբագրել | խմբագրել կոդը]
Հեպատոցելուլյար քաղցկեղը, ինչպես ցանկացած այլ քաղցկեղ, զարգանում է, երբ բջջային մեխանիզմների վրա ազդող էպիգենետիկ փոփոխությունները և մուտացիաները, առաջացնում են բջիջների ռեպլիկացիայի հաճախության բարձրացում և/կամ հանգեցնում են բջիջների ապոպտոզից խուսափելուն[27]։
Մասնավորապես, քրոնիկ հեպատիտ B և/կամ C վարակները կարող են նպաստել լյարդաբջջային քաղցկեղի զարգացմանը՝ բրելով մարմնի սեփական իմունային համակարգի կողմից լյարդի բջիջների վրա հարձակումների, որոնցից միայն մի մասն են վարակված են վիրուսով, իսկ մյուսները՝ ոչ[28]։ Ակտիվացված իմունային համակարգի բորբոքային բջիջների կողմից արտադրվում են ազատ ռադիկալներ, ինչպիսիք են թթվածնի ռեակտիվ տեսակները և ազոտի օքսիդի ռեակտիվ տեսակները։ Այս ազատ ռադիկալները իրենց հերթին կարող են առաջացնում են ԴՆԹ-ի վնասում և հանգեցնում են քաղցկեղածին գենային մուտացիաների[29]։ Թթվածնի ազատ ռադիկալները նաև առաջացնում են ԴՆԹ-ի ռեպլիկացիայի էպիգենետիկ փոփոխություններ[30]։
Վնասման այս հաստատուն ցիկլը, որին հաջորդում է վերականգնումը, վերականգման ընթացքում կարող է հանգեցնել սխալների, որոնք իրենց հերթին հանգեցնում են քաղցկեղի առաջացման։ Այս վարկածը ներկայումս ավելի կիրառելի է հեպատիտ C-ի համար։ Քրոնիկ հեպատիտ C-ն առաջացնում է ԼԲՔ ցիռոզի փուլով։ Քրոնիկ հեպատիտ B-ի դեպքում վիրուսային գենոմի ինտեգրումը վարակված բջիջ կարող է ուղղակիորեն բերել ոչ ցիռոտիկ ԼԲՔ զարգացման։ Որպես այլընտրանք, մեծ քանակությամբ էթանոլի շարունակական օգտագործումը կարող է նմանատիպ ազդեցություն ունենալ։ Ասպերգիլուս սնկերի որոշ տեսակների թույն աֆլատոքսինը քաղցկեղածին է և կուտակվելով լյարդում նպաստում է լյարդաբջջային քաղցկեղի առաջացմանը։ Աֆլատոքսինի և հեպատիտ B-ի համակցված բարձր տարածվածությունը այնպիսի վայրերում, ինչպիսիք են Չինաստանը և Արևմտյան Աֆրիկան, հանգեցրել է լյարդաբջջային քաղցկեղի հիվանդացության համեմատաբար բարձր ցուցանիշների։ Այլ վիրուսային հեպատիտներ, ինչպիսիք են հեպատիտ A-ն, չունեն քրոնիկ վարակ դառնալու պոտենցիալ, հետևաբար կապված չեն ԼԲՔ-ի հետ[15]։
Ախտորոշում[խմբագրել | խմբագրել կոդը]
Լյարդաբջջային քաղցկեղիի ախտորոշումը բժշկական պատկերավորման բարելավմամբ հետ կապված զզարգացել է։ Ինչպես ասիմպտոմատիկ հիվանդների, այնպես էլ լյարդային հիվանդության ախտանիշ ունեցող հիվանդների գնահատումը ներառում է արյան քննության և գործիքային մեթոդների արդյունքների գնահատում։ Պատմականորեն, ԼԲՔ-ի հստակ ախտորոշման համար անհրաժեշտ էր ուռուցքի բիոպսիա։ Այնուամենայնիվ, վիզուալիազացիայի մեթոդները (հատկապես ՄՌՏ) կարող են բավական համոզիչ լինել[15]։
Սկրինինգ[խմբագրել | խմբագրել կոդը]
ԼԲՔ-ը շարունակում է կապված լինել մահացության բարձր մակարդակի հետ, մասամբ այն պատճառով, որ նախնական ախտորոշումը սովորաբար կատարվում է հիվանդության ուշ փուլում։ Ինչպես քաղցկեղի այլ տեսակների դեպքում, արդյունքները զգալիորեն բարելավվում են, եթե բուժումը սկսվում է հիվանդության ավելի վաղ փուլերում։ Քանի որ ԼԲՔ-ի դեպքերի ճնշող մեծամասնությունը առաջանում է լյարդի որոշ քրոնիկ հիվանդություններ ունեցող մարդկանց մոտ, հատկապես ցիռոզով հիվանդների մոտ, հետևաբար լյարդի սկրինինգը սովորաբար առաջարկվում է կատարել այս պոպուլյացիաում։ Ժժամանակի ընթացքում կրինինգի հատուկ ուղեցույցները շարունակում են զարգանալ։ Լյարդի հիվանդությունների ուսումնասիրման ամերիկյան ասոցիացիայի (AASLD) կողմից հրապարակված ուղեցույցները խորհուրդ են տալիս ցիռոզով հիվանդ մարդկանց յուրաքանչյուր վեց ամիսը մեկ կատարել ուլտրաձայնային հետազոտություն՝ արյան մեջ ուռուցքային մարկեր ալֆա-ֆետոպրոտեինի մակարդակի չափմամբ կամ առանց դրա[31]։
ԱՖՊ-ի բարձր մակարդակները կապված են ակտիվ ԼԲՔ հիվանդության հետ, թեև դրանց հուսալիությունը կարող է անհամապատասխան լինել ( >20 ), զգայունությունը 41–65% է, իսկ սպեցիֆիկությունը՝ 80–94%։ Այնուամենայնիվ, 200-ից բարձր մակարդակի դեպքում զգայունությունը 31 է, իսկ սպեցիֆիկությունը՝ 99%[32]։
Ուլտրաձայնային հետազոտության ժամանակ ԼԲՔ-ը հաճախ դիտվում է որպես վատ սահմանագծված եզրերով, կոպիտ, անկանոն ներքին ներառուկներով, փոքր հիպոէխոգեն ախտահարում։ Ուռուցքի մեծաման հետ զուգահեռ կարող է դիտվել տարասեռություն կապված ֆիբրոզի, ճարպային փոփոխությունների և կալցիֆիկացիաների առկայության հետ։ Այս տարասեռությունը կարող է նման լինել ցիռոզին և շրջակա լյարդի պարենքիմային։ ՈՒՁՀ զգայունությունը կազմում է 60% (95% CI 44–76%), իսկ սպեցիֆիկությունը՝ 97% (95% CI 95–98%)[33]։
Բարձր ռիսկ ունեցողներ[խմբագրել | խմբագրել կոդը]
Այն անձինք, ովքեր ունեն ԼԲՔ-ի առկայության բարձր կասկած, օրինակ՝ ախտանիշներով կամ արյան աննորմալ թեստերով (այսինքն՝ ալֆա-ֆետոպրոտեինի և դես-գամմա կարբոքսիպրոտրոմբինի մակարդակներ)[34], նրանց գնահատումը պահանջում է լյարդի վիզուալիզացիա ՀՇ կամ ՄՌՏ սկանավորման միջոցով։ Այս սկանավորումները կատարվում են ներերակային կոնտրաստային նյութով, լյարդի արյունամատակարարման տարբեր փուլերում։ ԼԲՔ-ի արյան հոսքի բնորոշ օրինաչափությունը թույլ են տալիս վերջնականապես հայտնաբերել լյարդաբջջային քաղցկեղը։ Որպես այլընտրանք, սկանավորումը կարող է հայտնաբերել անորոշ ախտահարումներ, որոնք հետագա գնահատման համար կարելի է իրականացվել լյարդի բիոպսիա[15][35]։
Պատկերավորում[խմբագրել | խմբագրել կոդը]

Ուլտրաձայնային հետազոտությունը, ՀՇ և ՄՌՏ կարող են օգտագործվել լյարդաբջջային քաղցկեղը գնահատելու համար։ ՀՇ և ՄՌՏ հետազոտությունների դեպքում ԼԲՔ-ը կարող է ունենալ աճի երեք հստակ օրինաչափություն՝
- Միայնակ մեծ ուռուցք
- Բազմակի ուռուցքներ
- Ոչ հստակ, ինֆիլտրատիվ աճի պատկերով ուռուցք
Համակարգային ՀՇ ախտորոշման զգայունությունը 68% (95% CI 55–80%) է, իսկ սպեցիֆիկությունը՝ 93% (95% CI 89–96%)՝ համեմատելով պաթոլագիական հետազոտությունների հետ։ Եռափուլ ՀՇ-ի դեպքում զգայունությունը եղել է 90% կամ ավելի բարձր, սակայն այս տվյալները չեն հաստատվել դիահերձման ուսումնասիրություններով[33]։
Այնուամենայնիվ, ՄՌՏ-ն ունի առանց իոնացնող ճառագայթման լյարդի բարձր որակի պատկերներ տրամադրելու առավելություն։ ԼԲՔ-ն նկարագրվում է որպես բարձր ինտենսիվության T2 պատկեր, իսկ T1-ում ցածր ինտենսիվության պատկեր։ ՄՌՏ-ի առավելությունն այն է, որ այն ունի բարելավված զգայունություն և յուրահատկություն համեմատած ուլտրաձային և ՀՇ-ի հետ, որոնց դեպքում դժվար է տարբերակել ԼԲՔ-ը ռեգեներացիոն հանգույցներից։ Համակարգված վերանայումը ցույց տվեց, որ զգայունությունը 81% էր (95% CI 70–91%), իսկ սպեցիֆիկությունը՝ 85% (95% CI 77–93%)՝ համեմատած արտամղված կամ ռեզեկցիոն լյարդի պաթոլոգիական հետազոտության հետ՝ որպես հղման ստանդարտ[33]։ Զգայունությունն ավելի է մեծանում գադոլինիումի կոնտրաստի կիրառման և դիֆուզիոն պատկերներ։
Մագնիսառեզոնանսային տոմոգրաֆիան ավելի զգայուն և սպեցիֆիկ է քան համակարգչային ծերտագրությունը.[36]։
Ռադիոլոգները կասկածելի վնասվածքների համար օգտագործում են ստանդարտացված համակարգեր։ Կատեգորիաները տատանվում են LI-RADS (LR) 1-ից մինչև 5, ըստ քաղցկեղի հավանականության[37] Եթե առկա են պատկերավորման որոշակի բավարար չափանիշներ, ապա ԼԲՔ ախտորոման հաստատման համար բիոպսիա չի պահանջվում[15]։
Ախտաֆիզիոլոգիա[խմբագրել | խմբագրել կոդը]

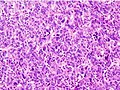
Լյարդի քաղցկեղը մակրոսկոպիկ բնութագրվում է որպես հանգույցավոր կամ ինֆիլտրատիվ ուռուցք։ Հանգույցային տիպը կարող է լինել միայնակ (մեծ գոյացություն) կամ բազմակի (երբ զարգանում է որպես ցիռոզի բարդություն)։ Ուռուցքային հանգույցները կլոր կամ օվալ, մոխրագույն կամ կանաչ են (եթե ուռուցքն արտադրում է լեղի), լավ շրջագծված են, բայց պատիճավորված չեն։ Դիֆուզ տեսակը վատ եզրագծված է և ներթափանցում է դռներակ կամ լյարդային երակներ (հազվադեպ)[15]։ Միկրոսկոպիկ լյարդաբջջային քաղցկեղի չորս կառուցվածքային և բջջաբանական տեսակներն են առանձնացվում՝ ֆիբրոլամելյար, պսևդոգլանդուլյար (ադենոիդ), պլեոմորֆ (հսկա բջիջային) և մաքուր բջիջային։ Լավ տարբերակված ուռուցքային բջիջները նման են հեպատոցիտներին, ձևավորում են տրաբեկուլներ, լարեր և ցանցեր և ցիտոպլազմայում կարող են պարունակել լեղու պիգմենտ։ Վատ տարբերակված ձևերում չարորակ էպիթելի բջիջները լինում են դիսկոհեզիվ, պլեոմորֆ, անապլաստիկ և հսկա։ Ուռուցքն ունի սակավ ստրոմա և վատ անոթավորման պատճառով կենտրոնական նեկրոզ[38]։ Հինգերորդ նկարագրված ձևը լիմֆոէպիթելիոման է (հեպատոցելուլյար քաղցկեղ)[39][40]։
-
Լավ տարբերակված ԼԲՔ
-
Չափավոր տարբերակված ԼԲՔ
-
Վատ տարբերակված ԼԲՔ
Փուլավորում[խմբագրել | խմբագրել կոդը]
Լյարդաբջջային քաղցկեղի կանխատեսման վրա ազդում է ուռուցքի փուլը և լյարդի ֆունկցիան՝ կապված լյարդի ցիռոզի հետ[41]։
Հասանելի են ԼԲՔ-ի փուլի մի շարք դասակարգումներ։ ԼԲՔ-ի դասակարգման համակարգը պետք է ներառի ուռուցքի չափը և քանակը, անոթային ինվազիայի և արտալյարդային տարածման առկայությունը, լյարդի ֆունկցիան (շիճուկային բիլիռուբինի, ալբումին մակարդակը, ասցիտի առկայություն և պորտալ հիպերտենզիան) և հիվանդի ընդհանուր առողջական վիճակը[41]։
Փուլի դասակարգման առկա բոլոր համակարգերից Բարսելոնայի կլինիկայի լյարդի քաղցկեղի փուլավորման դասակարգումը ներառում է վերը նշված բոլոր բնութագրերը։ Այս փուլային դասակարգումը կարող է օգտագործվել բուժման համար[42]։
| փուլ | նկարագրություն | Չայլդ-Պրուի դաս | ԱԿՈՒԽ դկարգավիճակ |
|---|---|---|---|
| 0 (շատ վաղ փուկ) | եզակի հանգույց, < 3սմ | A | 0 |
| A (վաղ փուլ) | 1–3 հանգույց, բոլորը < 3սմ | A կամ B | |
| B (միջանկյալ փուլ) | բազմահանգույցային | ||
| C (ուշ փուլ) | դռներակի ինվազիա և արտալյարդային տարածում | 1 կամ 2 | |
| D (տերմինալ փուլ) | լյարդի սուր վնասում | C | 3 կամ 4 |
Ուռուցքի կԿարևոր առանձնահատկություններն են՝
- չափ
- տարածում
- լյարդային անոթների ինվազիա
- ուռուցքի պատիճի առկայություն
- արտալյարդային մետաստազների առկայություն
- սուդտր հանգույցների առկայություն
- ուռուցքի անոթավորում
Ուռուցքի պատիճը գնահատելու համար ՄՌՏ-ն համարվում է լավագոյն մեթոդը
Մետաստազների ամենատարածված վայրերն են թոքերը, որովայնի ավշային հանգույցները և ոսկրերը[46]։
Կանխարգելում[խմբագրել | խմբագրել կոդը]
Քանի որ հեպատիտ B-ն և C-ն լյարդաբջջային քաղցկեղի հիմնական պատճառներն են, վարակի կանխարգելումը առանցքային է ԼԲՔ-ի կանխարգելման համար։ Այսպիսով, հեպատիտ B-ի դեմ մանկական տարիքում պատվաստումը կարող է ապագայում նվազեցնել լյարդի քաղցկեղի վտանգը[47]։ Ցիռոզով հիվանդները պետք է խուսափեն ալկոհոլի օգտագործումից։ Բացի այդ, որոշ հիվանդների համար կարող է օգտակար լինել հեմոքրոմատոզի սկրինինգը[48]։
Բուժում[խմբագրել | խմբագրել կոդը]
Հեպատոցելուլյար քաղցկեղի բուժումը կախված է հիվանդության փուլից, վիրահատություն իրականացնելու հնարավորությունից և լյարդի փոխպատվաստման հասանելիությունից։
Վիրաբուժական ռեզեկցիա[խմբագրել | խմբագրել կոդը]

Ուռուցքի վիրաբուժական հեռացումը կապված է քաղցկեղի ավելի լավ կանխատեսման հետ, սակայն հիվանդների միայն 5-15%-ն է կատարվում վիրահատական ռեզեկցիա՝ հիվանդության տարածման կամ լյարդի վատ ֆունկցիայի պատճառով[49]։ Վիրահատությունը դիտարկվում է միայն այն դեպքում, եթե ամբողջ ուռուցքը կարող է ապահով կերպով հեռացվել՝ պահպանելով լյարդի բավարար ֆունկցիոնալություն։ Նախավիրահատական պատկերավորումը կարևոր է թե՛ ԼԲՔ-ի չափը որոշելու և թե՛ վիրահատությունից հետո մնացած լյարդի մնացորդային քանակությունը գնահատելու համար։ Լյարդի ֆունկցիան պահպանելու համար լյարդի մնացորդային ծավալը ոչ ցիռոտիկ լյարդի դեպքում պետք է գերազանցի լյարդի ընդհանուր ծավալի 25%-ը, իսկ ցիռոտիկ լյարդի դեպքում՝ ավելի քան 40%[50]։ Վիրահատությունը դիտարկվում է միայն այն դեպքում, եթե ամբողջ ուռուցքը կարող է ապահով կերպով հեռացվել՝ պահպանելով լյարդի բավարար ֆունկցիոնալություն։ Նախավիրահատական պատկերավորումը կարևոր է թե՛ ԼԲՔ-ի չափը որոշելու և թե՛ վիրահատությունից հետո մնացած լյարդի մնացորդային քանակությունը գնահատելու համար։ Լյարդի ֆունկցիան պահպանելու համար լյարդի մնացորդային ծավալը ոչ ցիռոտիկ լյարդի դեպքում պետք է գերազանցի լյարդի ընդհանուր ծավալի 25%-ը, իսկ ցիռոտիկ լյարդի դեպքում՝ ավելի քան 40%։ Հիվանդ կամ ցիռոտիկ լյարդի վիրահատությունը սովորաբար կապված է ավելի բարձր հիվանդացության և մահացության հետ։ Ռեզեկցիայից հետո ռեցիդիվների հաճախությունը կազմում է 50-60%։ Սինգապուրի լյարդի քաղցկեղի կրկնության սանդղակը կարող է օգտագործվել վիրահատությունից հետո կրկնվելու ռիսկը գնահատելու համար[51]։
Լյարդի փոխպատվաստում[խմբագրել | խմբագրել կոդը]
Լյարդի փոխպատվաստումը, փոխարինելով հիվանդ լյարդը դիակի կամ կենդանի դոնորի լյարդով, աճող դեր է խաղում ԼԲՔ-ի բուժման մեջ։ Թեև լյարդի փոխպատվաստման արդյունքներն ի սկզբանե վատ էին (20%-36% ապրելիության մակարդակ)[15], արդյունքները զգալիորեն բարելավվել են վիրաբուժական տեխնիկայի բարելավմամբ և ԱՄՆ փոխպատվաստման կենտրոններում Միլանի չափանիշների ընդունմամբ։ Չինաստանում Շանհայի ընդլայնված չափանիշները հանգեցրել են ընդհանուր ապրելիությաան և հիվանդություն անկախ ապրելիության ցուցանիշների բարձրացմանը։ 2000-ականների վերջին կատարված ուսումնասիրությունները ցույց են տվել ապրելիության ավելի բարձր մակարդակ՝ 67%-ից մինչև 91%[52]։ Լյարդի փոխպատվաստման ռիսկերը գերազանցում են բուն ընթացակարգի ռիսկը։ Դոնորական լյարդի մերժումը կանխելու համար կիրառվող իմունոսուպրեսիվ դեղամիջոցները խաթարում են դիսֆունկցիոնալ բջիջների դեմ օրգանիզմի բնական պայքարը։ Եթե մինչև փոխպատվաստումը ուռուցքը լյարդից դուրս չբացահայտված տարածում ունի, ապա այս դեղամիջոցները արդյունավետորեն մեծացնում է հիվանդության առաջընթացի արագությունը և նվազեցնում ապրելիությունը։ Սա նկատի ունենալով, լյարդի փոխպատվաստումը կարող է բուժիչ մոտեցում լինել ԼԲՔ ունեցող այն հիվանդների համար, ովքեր չունեն արտալյարդային մետաստազներ։ Հիվանդի ընտրությունը համարվում է հաջողության գլխավոր բանալին[53]։
Աբլացիա[խմբագրել | խմբագրել կոդը]
- Ռադիոհաճախային աբլյացիայի դեպքում օգտագործվում է բարձր հաճախականության ռադիոալիքներ, որոնք ունեն լոկալ ազդեցոություն ուռուցքի վրա։ Էլեկտրոդներն ուլտրաձայնային հետազոտության հսկողությամբ տեղադրվում են լյարդի ուռուցքի մեջ՝ օգտագործելով միջմաշկային, լապարոսկոպիկ կամ բաց վիրաբուժական մոտեցում։ Այն հարմար է փոքր ուռուցքների համար (<5 սմ)։ Ռադիոհաճախային աբլյացիայի լավագույն արդյունքները դիտվում են 4 սմ-ից փոքր միայնակ ուռուցք ունեցող հիվանդների մոտ[54]։ Քանի որ այն տեղային բուժման մեթոդ է և ունի նվազագույն ազդեցություն հարակից առողջ հյուսվածքների վրա, այն կարող է կրկնվել մի քանի անգամ։ Ավելի փոքր ուռուցք ունեցողների համար ապրելիության ցուցանիշը ավելի բարձր է։ 302 հիվանդների շրջանում կատարված ուսումնասիրություններում 5 սմ, 2,1-ից 5 սմ և ≤2 սմ ախտահարումներ ունեցողների եռամյա ապրելիության մակարդակը համապատասխանաբար եղել է 59, 74 և 91%[55]։ Ավելի մեծ ռանդոմիզացված փորձարկումը, որը համեմատում էր փոքր ԼԲՔ-ի հհիվանդների շրջանում վիրաբուժական մասնահատումը և ռադիոհաճախային աբլացիան, ՌՀԱ-ով բուժվող հիվանդների համար ցույց տվեց նույնատիպ չորս տարվա ապրելիություն և ավելի քիչ հիվանդացություն[56]։
- Կրիոաբլյացիան մեթոդ է, որի դեպքում ուռուցքային հյուսվածքը ոչնչացնելու համար օգտագործվում է ցածր ջերմաստիճան։ Ուռուցքը չի հեռացվում, իսկ ոչնչացված քաղցկեղը ներծծվում է օրգանիզմի կողմից։ Լյարդի անվիրահատելի ուռուցքներով հիվանդների մոտ նախնական արդյունքները համարժեք են ռեզեկցիայի արդյունքներին։ Կրիովիրաբուժության դեպքում չժանգոտվող պողպատից զոնդը տեղադրվում է ուռուցքի կենտրոնական հատվածում։ Հեղուկ ազոտը շրջանառվում է այս սարքի ծայրով։ Ուռուցքը և կես դյույմ եզրագիծով նորմալ լյարդային հյուսվածքը 15 րոպե տևողությամբ սառեցվում է մինչև -190 °C, ինչը մահացու է բոլոր հյուսվածքների համար։ Տվյալ հատվածը հալեցվում է 10 րոպե, այնուհետև ևս 15 րոպե սառեցվում մինչև −190 °C: Ուռուցքի հալվելուց հետո զոնդը հանվում է, վերահսկվում է արյունահոսությունը և պրոցեդուրան ավարտվում է։ Հիվանդը հետվիրահատական առաջին գիշերն անցկացնում է վերակենդանացման բաժանմունքում և սովորաբար 3-5 օր անց դուրս է գրվում։ Հաճախ կրիովիրաբուժությունն օգտագործվում է լյարդի ռեզեկցիայի հետ համատեղ։
- Միջմաշկային էթանոլային ներարկումը լավ տանելի է փոքր (<3 սմ) միայնակ ուռուցքների դեպքում; 2005թ.-ի դրությամբ ոչ մի ռանդոմիզացված փորձարկում չի համեմատել ռեզեկցիան միջմաշկային բուժման հետ։ ռեցիդիվների հաճախականությունը նման է հետվիրահատականին։ Այնուամենայնիվ, համեմատական ուսումնասիրությունները ցույց են տվել, որ փոքր ԼԲՔ ունեցող հիվանդների համար տեղային թերապիայի դեպքում 5-ամյա ապրելիության մակարդակը կարող է հասնել մոտ 60%[57]։
Կանխատեսում[խմբագրել | խմբագրել կոդը]
Սովորական կանխատեսումը վատ է, քանի որ լյարդաբջջային կարցինոմայի միայն 10-20%-ը կարող է ամբողջությամբ հեռացվել վիրահատության միջոցով։ Եթե քաղցկեղը հնարավոր չէ ամբողջությամբ հեռացնել, հիվանդությունը սովորաբար մահացու ելք է ունենում 3-6 ամսվա ընթացքում[58]։ Սա մասամբ պայմանավորված է ուռուցքով հիվանդների ուշ դիմելիությամբ, ինչպես նաև ԼԲՔ-ի բարձր տարածվածություն ունեցող մարզերում բժշկական փորձի և հաստատությունների բացակայությամբ։ Այնուամենայնիվ, ապրելիությունը կարող է տարբեր լինել, և երբեմն կարող է հասնել 6 ամիս կամ ավելի։
Համաճարակաբանություն[խմբագրել | խմբագրել կոդը]


ԼԲՔ-ը աշխարհում ամենատարածված ուռուցքներից մեկն է։ Տղամարդիկ ավելի շատ են հիվանդանում, քան կանայք։ Հիվանդությունը առավելապես դիտվում է 30-ից 50 տարեկանների շրջանում[61]։ Հեպատոցելուլյար քաղցկեղը ամբողջ աշխարհում տարեկան 662,000 մահվան պատճառ է դառնում[62], որի մոտ կեսը գրանցվում է Չինաստանում։
Ծանոթագրություններ[խմբագրել | խմբագրել կոդը]
- ↑ Forner A, Llovet JM, Bruix J (2012). «Hepatocellular carcinoma». The Lancet. 379 (9822): 1245–1255. doi:10.1016/S0140-6736(11)61347-0. PMID 22353262. S2CID 24927898.
- ↑ «Global Cancer Observatory». gco.iarc.fr. Վերցված է 2021 թ․ հունիսի 24-ին.
- ↑ 3,0 3,1 Kumar V, Fausto N, Abbas A, eds. (2015). Robbins & Cotran Pathologic Basis of Disease (9th ed.). Saunders. էջեր 870–873. ISBN 978-1455726134.
- ↑ «Liver cancer overview». Mayo Clinic.
- ↑ 5,0 5,1 Heidelbaugh, Joel J.; Bruderly, Michael (2006 թ․ սեպտեմբերի 1). «Cirrhosis and chronic liver failure: part I. Diagnosis and evaluation». American Family Physician. 74 (5): 756–762. ISSN 0002-838X. PMID 16970019.
- ↑ Alter MJ (2007). «Epidemiology of hepatitis C virus infection». World Journal of Gastroenterology. 13 (17): 2436–41. doi:10.3748/wjg.v13.i17.2436. PMC 4146761. PMID 17552026.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ White DL, Kanwal F, El-Serag HB (2012). «Association between nonalcoholic fatty liver disease and risk for hepatocellular cancer, based on systematic review». Clinical Gastroenterology and Hepatology. 10 (12): 1342–59. doi:10.1016/j.cgh.2012.10.001. PMC 3501546. PMID 23041539.
- ↑ «NAFLD vs. NASH». Medicine Specifics (ամերիկյան անգլերեն). 2019 թ․ նոյեմբերի 11. Վերցված է 2021 թ․ հունիսի 22-ին.
- ↑ 9,0 9,1 9,2 El–Serag HB; Hampel H; Javadi F (2006). «the association between diabetes and hepatocellular carcinoma: a systematic review of epidemiological evidence». Clinical Gastroenterology and Hepatology. 4 (3): 369–380. doi:10.1016/j.cgh.2005.12.007. PMID 16527702. «Diabetes is associated with an increased risk for HCC. However, more research is required to examine issues related to the duration and treatment of diabetes, and confounding by diet and obesity»
- ↑ Wang XW, Hussain SP, Huo TI, Wu CG, Forgues M, Hofseth LJ, Brechot C, Harris CC (2002). «Molecular pathogenesis of human hepatocellular carcinoma». Toxicology. 181–182: 43–47. doi:10.1016/S0300-483X(02)00253-6. PMID 12505283. «Recent studies in our laboratory have identified several potential factors that may contribute to the pathogenesis of HCC...For example, oxyradical overload diseases such as Wilson disease and hemochromatosis result in the generation of oxygen/nitrogen species that can cause mutations in the p53 tumour suppressor gene»
- ↑ Cheng W, Govindarajan S, Redeker A (1992). «Hepatocellular carcinoma in a case of Wilson's disease». Liver International. 12 (1): 42–45. doi:10.1111/j.1600-0676.1992.tb00553.x. PMID 1314321. «The patient described here was the oldest and only the third female patient with hepatocellular carcinoma complicating Wilson's disease to be reported in the literature»
- ↑ Wilkinson ML, Portmann B, Williams R (1983). «Wilson's disease and hepatocellular carcinoma: possible protective role of copper». Gut. 24 (8): 767–771. doi:10.1136/gut.24.8.767. PMC 1420230. PMID 6307837. «As copper has been shown to protect against chemically induced hepatocellular carcinoma in rats, this may be the reason for the extreme rarity of hepatocellular carcinoma in patients with Wilson's disease and possibly in other liver diseases with hepatic copper overload»
- ↑ Shetty, Shrimati; Sharma, Nitika; Ghosh, Kanjaksha (2016 թ․ մարտի 1). «Epidemiology of hepatocellular carcinoma (HCC) in hemophilia». Critical Reviews in Oncology/Hematology (անգլերեն). 99: 129–133. doi:10.1016/j.critrevonc.2015.12.009. ISSN 1040-8428. PMID 26754251.
- ↑ Tanaka M, Katayama F, Kato H, Tanaka H, Wang J, Qiao YL, Inoue M (2011). «Hepatitis B and C virus infection and hepatocellular carcinoma in China: A review of epidemiology and control measures». Journal of Epidemiology. 21 (6): 401–416. doi:10.2188/jea.JE20100190. PMC 3899457. PMID 22041528.
- ↑ 15,0 15,1 15,2 15,3 15,4 15,5 15,6 15,7 15,8 Balogh J, Victor D, Asham E, Burroughs S, Boktour M, Saharia A, Li X, Ghobrial M, Monsour H (2016). «Hepatocellular carcinoma: a review». Journal of Hepatocellular Carcinoma. 3: 41–53. doi:10.2147/JHC.S61146. PMC 5063561. PMID 27785449.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ «Pathophysiology». 2019 թ․ նոյեմբերի 10. Վերցված է 2010 թ․ մայիսի 12-ին.
{{cite journal}}: Cite journal requires|journal=(օգնություն) - ↑ 17,0 17,1 17,2 Hassan MM, Curley SA, Li D, Kaseb A, Davila M, Abdalla EK, Javle M, Moghazy DM, Lozano RD, Abbruzzese JL, Vauthey JN (2010). «Association of diabetes duration and diabetes treatment with the risk of hepatocellular carcinoma». Cancer. 116 (8): 1938–1946. doi:10.1002/cncr.24982. PMC 4123320. PMID 20166205. «Diabetes appears to increase the risk of HCC, and such risk is correlated with a long duration of diabetes. Relying on dietary control and treatment with sulfonylureas or insulin were found to confer the highest magnitude of HCC risk, whereas treatment with biguanides or thiazolidinediones was associated with a 70% HCC risk reduction among diabetics.»
- ↑ 18,0 18,1 Donadon, Valter (2009). «Antidiabetic therapy and increased risk of hepatocellular carcinoma in chronic liver disease». World Journal of Gastroenterology. 15 (20): 2506–11. doi:10.3748/wjg.15.2506. PMC 2686909. PMID 19469001. «Our study confirms that type 2 diabetes mellitus is an independent risk factor for HCC and pre-exists in the majority of HCC patients. Moreover, in male patients with type 2 diabetes mellitus, our data shows a direct association of HCC with insulin and sulphanylureas treatment and an inverse relationship with metformin therapy.»
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ Donadon V, Balbi M, Ghersetti M, և այլք: (2009). «Antidiabetic therapy and increased risk of hepatocellular carcinoma in chronic liver disease». World Journal of Gastroenterology. 15 (20): 2506–11. doi:10.3748/wjg.15.2506. PMC 2686909. PMID 19469001.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ Siegel A, Zhu AX (2009). «Metabolic Syndrome and hepatocellular carcinoma». Cancer. 115 (24): 5651–5661. doi:10.1002/cncr.24687. PMC 3397779. PMID 19834957. «The majority of 'cryptogenic' HCC in the United States is attributed to nonalcoholic fatty liver disease (NAFLD), a hepatic manifestation of the metabolic syndrome... It is predicted that metabolic syndrome will lead to large increases in the incidence of HCC over the next decades. A better understanding of the relation between these two diseases ultimately should lead to improved screening and treatment options for patients with HCC.»
- ↑ Stickely F, Hellerbrand C (2010). «Non-alcoholic fatty liver disease as a risk factor for hepatocellular carcinoma: mechanisms and implications». Gut. 59 (10): 1303–1307. doi:10.1136/gut.2009.199661. PMID 20650925. S2CID 31016985. «Based on the known association of NAFLD with IR and MS, approximately two-thirds of the patients were obese and/or diabetic, 4 and a remarkable 25% of these patients had no cirrhosis... Therefore, it is particularly worrying that the most persuasive evidence for an association between NAFLD and HCC derives from studies on the risk of HCC in patients with metabolic syndrome»
- ↑ «Hepatocellular Carcinoma and Diseases». Վերցված է 2010 թ․ մայիսի 12-ին.
- ↑ Höpfner M, Huether A, Sutter AP, Baradari V, Schuppan D, Scherübl H (2006). «Blockade of IGF-1 receptor tyrosine kinase has antineoplastic effects in hepatocellular carcinoma cells». Biochemical Pharmacology. 71 (10): 1435–1448. doi:10.1016/j.bcp.2006.02.006. PMID 16530734. «Inhibition of IGF-1R tyrosine kinase (IGF-1R-TK) by NVP-AEW541 induces growth inhibition, apoptosis and cell cycle arrest in human HCC cell lines without accompanying cytotoxicity. Thus, IGF-1R-TK inhibition may be a promising novel treatment approach in HCC.»
- ↑ Huynh H, Chow PK, Ooi LL, Soo KC (2002). «A possible role for insulin-like growth factor-binding protein-3 autocrine/paracrine loops in controlling hepatocellular carcinoma cell proliferation». Cell Growth & Differentiation. 13 (3): 115–122. PMID 11959812. Արխիվացված է օրիգինալից 2021 թ․ ապրիլի 15-ին. Վերցված է 2023 թ․ հունվարի 28-ին. «Our data indicate that loss of autocrine/paracrine IGFBP-3 loops may lead to HCC tumor growth and suggest that modulating production of the IGFs, IGFBP-3, and IGF-IR may represent a novel approach in the treatment of HCC.»
- ↑ Martin NM, Abu Dayyeh BK, Chung RT (2008). «Anabolic steroid abuse causing recurrent hepatic adenomas and hemorrhage». World Journal of Gastroenterology. 14 (28): 4573–4575. doi:10.3748/wjg.14.4573. PMC 2731289. PMID 18680242. «This is the first reported case of hepatic adenoma re-growth with recidivistic steroid abuse, complicated by life-threatening hemorrhage.»
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ Gorayski P, Thompson CH, Subhash HS, Thomas AC (2007). «Hepatocellular carcinoma associated with recreational anabolic steroid use». British Journal of Sports Medicine. 42 (1): 74–75. doi:10.1136/bjsm.2007.03932. PMID 18178686. S2CID 21900098. «Malignant transformation to HCC from a pre-existing hepatic adenoma confirmed by immunohistochemical study has previously not been reported in athletes taking anabolic steroids. Further studies using screening programmes to identify high-risk individuals are recommended.»
- ↑ Shibata T, Aburatani H (2014). «Exploration of liver cancer genomes». Nat Rev Gastroenterol Hepatol. 11 (6): 340–9. doi:10.1038/nrgastro.2014.6. PMID 24473361. S2CID 8611393.
- ↑ Chien-Jen Chen; Hwai-I. Yang; Jun Su; Chin-Lan Jen; San-Lin You; Sheng-Nan Lu; Guan-Tarn Huang; Uchenna H. Iloeje (2006). «Risk of Hepatocellular Carcinoma Across a Biological Gradient of Serum Hepatitis B Virus DNA Level». JAMA. 295 (1): 65–73. doi:10.1001/jama.295.1.65. PMID 16391218.
- ↑ Yang SF, Chang CW, Wei RJ, Shiue YL, Wang SN, Yeh YT (2014). «Involvement of DNA damage response pathways in hepatocellular carcinoma». Biomed Res Int. 2014: 1–18. doi:10.1155/2014/153867. PMC 4022277. PMID 24877058.
- ↑ Nishida N, Kudo M (2013). «Oxidative stress and epigenetic instability in human hepatocarcinogenesis». Dig Dis. 31 (5–6): 447–53. doi:10.1159/000355243. PMID 24281019.
- ↑ Heimbach, Julie K.; Kulik, Laura M.; Finn, Richard; Sirlin, Claude B.; Abecassis, Michael; Roberts, Lewis R.; Zhu, Andrew; Murad, M. Hassan; Marrero, Jorge (2017 թ․ հունվարի 1). «Aasld guidelines for the treatment of hepatocellular carcinoma». Hepatology (անգլերեն). 67 (1): 358–380. doi:10.1002/hep.29086. ISSN 1527-3350. PMID 28130846.
- ↑ «Clinical features and diagnosis of primary hepatocellular carcinoma». UptoDate. Վերցված է 2014 թ․ փետրվարի 4-ին.
- ↑ 33,0 33,1 33,2 Colli, A; Fraquelli, M; Casazza, G; Massironi, S; Colucci, A; Conte, D; Duca, P (2006 թ․ մարտ). «Accuracy of ultrasonography, spiral CT, magnetic resonance, and alpha-fetoprotein in diagnosing hepatocellular carcinoma: a systematic review». The American Journal of Gastroenterology. 101 (3): 513–23. doi:10.1111/j.1572-0241.2006.00467.x. PMID 16542288. S2CID 9563077.
{{cite journal}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ Ertle, JM; Heider, D; Wichert, M; Keller, B; Kueper, R; Hilgard, P; Gerken, G; Schlaak, JF (2013). «A combination of α-fetoprotein and des-γ-carboxy prothrombin is superior in detection of hepatocellular carcinoma». Digestion. 87 (2): 121–31. doi:10.1159/000346080. PMID 23406785. S2CID 25266129.
- ↑ «Benign Liver Tumors». The Lecturio Medical Concept Library. Վերցված է 2021 թ․ հուլիսի 4-ին.
- ↑ El-Serag HB, Marrero JA, Rudolph L, Reddy KR (2008 թ․ մայիս). «Diagnosis and treatment of hepatocellular carcinoma». Gastroenterology. 134 (6): 1752–63. doi:10.1053/j.gastro.2008.02.090. PMID 18471552. S2CID 10418520.
- ↑ «Li-Rads». Արխիվացված է օրիգինալից 2017 թ․ հուլիսի 11-ին. Վերցված է 2014 թ․ փետրվարի 4-ին.
- ↑ Hepatocellular carcinoma (Photo) Արխիվացված 2021-11-01 Wayback Machine ATLAS OF PATHOLOGY
- ↑ Chan AW, Zhang Z, Chong CC, Tin EK, Chow C, Wong N (2019). «Genomic landscape of lymphoepithelioma-like hepatocellular carcinoma». J Pathol. 249 (2): 166–172. doi:10.1002/path.5313. PMID 31168847. S2CID 174815950.
{{cite journal}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ Chan AW, Tong JH, Pan Y, Chan SL, Wong GL, Wong VW, Lai PB, To KF (2015). «Lymphoepithelioma-like hepatocellular carcinoma: an uncommon variant of hepatocellular carcinoma with favorable outcome». Am J Surg Pathol. 39 (3): 304–312. doi:10.1097/pas.0000000000000376. PMID 25675010. S2CID 40384842.
{{cite journal}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ 41,0 41,1 Duseja, Ajay (2014 թ․ օգոստոսի 1). «Staging of Hepatocellular Carcinoma». Journal of Clinical and Experimental Hepatology. 4 (Suppl 3): S74–S79. doi:10.1016/j.jceh.2014.03.045. PMC 4284240. PMID 25755615.
- ↑ Llovet JM, Brú C, Bruix J (1999). «Prognosis of hepatocellular carcinoma: the BCLC staging classification». Seminars in Liver Disease. 19 (3): 329–38. doi:10.1055/s-2007-1007122. PMID 10518312.
- ↑ «BCLC staging system and the Child-Pugh system ;Liver cancer ; Cancer Research UK». www.cancerresearchuk.org.
- ↑ «What is the Barcelona Clinic Liver Cancer (BCLC) system for hepatocellular carcinoma (HCC) staging?». www.medscape.com.
- ↑ Kinoshita, A; Onoda, H; Fushiya, N; Koike, K; Nishino, H; Tajiri, H (2015 թ․ մարտի 27). «Staging systems for hepatocellular carcinoma: Current status and future perspectives». World Journal of Hepatology. 7 (3): 406–24. doi:10.4254/wjh.v7.i3.406. PMC 4381166. PMID 25848467.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ Katyal, Sanjeev; Oliver, James H.; Peterson, Mark S.; Ferris, James V.; Carr, Brian S.; Baron, Richard L. (2000). «Extrahepatic Metastases of Hepatocellular Carcinoma». Radiology. 216 (3): 698–703. doi:10.1148/radiology.216.3.r00se24698. PMID 10966697.
- ↑ «Hepatitis B: Prevention and treatment». Արխիվացված է օրիգինալից 2013 թ․ հուլիսի 24-ին. Վերցված է 2013 թ․ օգոստոսի 28-ին. "WHO aims at controlling HBV worldwide to decrease the incidence of HBV-related chronic liver disease, cirrhosis, and hepatocellular carcinoma. by integrating HB vaccination into routine infant (and possibly adolescent) immunization programs."
- ↑ «Prevention». Վերցված է 2010 թ․ մայիսի 12-ին.
- ↑ Marrero, JA; Kulik, LM; Sirlin, CB; Zhu, AX; Finn, RS; Abecassis, MM; Roberts, LR; Heimbach, JK (2018 թ․ օգոստոս). «Diagnosis, Staging, and Management of Hepatocellular Carcinoma: 2018 Practice Guidance by the American Association for the Study of Liver Diseases» (PDF). Hepatology. 68 (2): 723–750. doi:10.1002/hep.29913. PMID 29624699. S2CID 4666537.(չաշխատող հղում)
- ↑ Ma, Ka Wing; Cheung, Tan To (2016 թ․ դեկտեմբեր). «Surgical resection of localized hepatocellular carcinoma: patient selection and special consideration». Journal of Hepatocellular Carcinoma. 4: 1–9. doi:10.2147/JHC.S96085. PMC 5207474. PMID 28097107.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ Ang, Soo Fan; Ng, Elizabeth Shu-Hui; Li, Huihua; Ong, Yu-Han; Choo, Su Pin; Ngeow, Joanne; Toh, Han Chong; Lim, Kiat Hon; Yap, Hao Yun; Tan, Chee Kiat; Ooi, London Lucien Peng Jin; Chung, Alexander Yaw Fui; Chow, Pierce Kah Hoe; Foo, Kian Fong; Tan, Min-Han; Cheow, Peng Chung (2015). «The Singapore Liver Cancer Recurrence (SLICER) Score for Relapse Prediction in Patients with Surgically Resected Hepatocellular Carcinoma». PLOS ONE. 10 (4): e0118658. Bibcode:2015PLoSO..1018658A. doi:10.1371/journal.pone.0118658. PMC 4382157. PMID 25830231.
- ↑ Vitale, Alessandro; Gringeri, Enrico; Valmasoni, Michele; D'Amico, Francesco; Carraro, Amedeo; Pauletto, Alberto; D'Amico, Francesco Jr.; Polacco, Marina; D'Amico, Davide Francesco; Cillo, Umberto (2007). «Longterm results of liver transplantation for hepatocellular carcinoma: an update of the University of Padova experience». Transplantation Proceedings. 39 (6): 1892–1894. doi:10.1016/j.transproceed.2007.05.031. PMID 17692645.
{{cite journal}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ Cillo, Umberto; Vitale, Alessandro; Bassanello, Marco; Boccagni, Patrizia; Brolese, Alberto; Zanus, Giacomo; Burra, Patrizia; Fagiuoli, Stefano; Farinati, Fabio; Rugge, Massimo; d'Amico, Davide Francesco (2004 թ․ փետրվար). «Liver transplantation for the treatment of moderately or well-differentiated hepatocellular carcinoma». Annals of Surgery. 239 (2): 150–9. doi:10.1097/01.sla.0000109146.72827.76. PMC 1356206. PMID 14745321.
- ↑ Tanabe, KK; Curley, SA; Dodd, GD; Siperstein, AE; Goldberg, SN (2004 թ․ փետրվարի 1). «Radiofrequency ablation: the experts weigh in». Cancer. 100 (3): 641–50. doi:10.1002/cncr.11919. PMID 14745883.
{{cite journal}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ Tateishi, R; Shiina, S; Teratani, T; Obi, S; Sato, S; Koike, Y; Fujishima, T; Yoshida, H; Kawabe, T; Omata, M (2005 թ․ մարտի 15). «Percutaneous radiofrequency ablation for hepatocellular carcinoma. An analysis of 1000 cases». Cancer. 103 (6): 1201–9. doi:10.1002/cncr.20892. PMID 15690326. S2CID 37178385.
{{cite journal}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ Chen, Min-Shan; Li, Jin-Qing; Zheng, Yun; Guo, Rong-Ping; Liang, Hui-Hong; Zhang, Ya-Qi; Lin, Xiao-Jun; Lau, Wan Y (2006). «A Prospective Randomized Trial Comparing Percutaneous Local Ablative Therapy and Partial Hepatectomy for Small Hepatocellular Carcinoma». Annals of Surgery. 243 (3): 321–8. doi:10.1097/01.sla.0000201480.65519.b8. PMC 1448947. PMID 16495695.
- ↑ Yamamoto, Junji; Okada, Shuichi; Shimada, Kazuaki; Okusaka, Takushi; Yamasaki, Susumu; Ueno, Hideki; Kosuge, Tomoo (2001). «Treatment strategy for small hepatocellular carcinoma: Comparison of long-term results after percutaneous ethanol injection therapy and surgical resection». Hepatology. 34 (4): 707–713. doi:10.1053/jhep.2001.27950. PMID 11584366.
- ↑ Hepatocellular carcinoma Արխիվացված 2016-07-05 Wayback Machine MedlinePlus, Medical Encyclopedia
- ↑ «WHO Disease and injury country estimates». World Health Organization. 2009. Վերցված է 2009 թ․ նոյեմբերի 11-ին.
- ↑ Table 37.2 Արխիվացված 2020-02-24 Wayback Machine in: Sternberg, Stephen (2012). Sternberg's diagnostic surgical pathology. Place of publication not identified: LWW. ISBN 978-1-4511-5289-0. OCLC 953861627.
- ↑ Kumar V, Fausto N, Abbas A (editors) (2015). Robbins & Cotran Pathologic Basis of Disease (9th ed.). Elsevier/Saunders. էջեր 821–881. ISBN 9780323266161.
{{cite book}}:|author=has generic name (օգնություն)CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ «Cancer». World Health Organization. 2006 թ․ փետրվար. Վերցված է 2007 թ․ մայիսի 24-ին.