Միջին ականջի բորբոքում
| Միջին ականջի բորբոքում | |
|---|---|
 | |
| Տեսակ | գլխի և պարանոցի հիվանդություն, հիվանդության կարգ և ախտանիշ կամ նշան |
| Բժշկական մասնագիտություն | ականջաքթակոկորդաբանություն |
Միջին ականջի բորբոքում, բորբոքային հիվանդությունների խումբ, որն ախտահարում է միջին ականջը[1]։ Հիմնական երկու տեսակներն են միջին ականջի սուր բորբոքումը (ՄԱՍԲ) և միջին ականջի արտազատական (սեկրետոր) բորբոքումը (ՄԱԱԲ)[2]։
Միջին ականջի սուր բորբոքումը սուր սկզբով վարակիչ հիվանդություն է, որը սովորաբար դրսևորվում է ականջի ցավով։ Վաղ հասակի երեխաների մոտ այն կարող է դրսևորվել ձեռքը ականջին տանելով, արտահատված լացով, գրգռվածությամբ և քնի խանգարմամբ[3]։ Նվազած ախորժակը և ջերմությունը նույնպես բնորոշ են[3]։
Միջին ականջի սեկրետոր բորբոքումը սովորաբար չունի բնորոշ նշաններ[3]։ Մեծ երեխաները և մեծահասակները, հաճախ նկարագրում են ականջում լցվածության զգացողություն։ Այն բնորոշվում է վարակ չպարունակող (չինֆեկցված) հեղուկի առկայությամբ միջին ակաջում, որը առկա է լինում երեք ամսից ավելի[4]։
Միջին ականջի քրոնիկ թարախային բորբոքումը (ՄԱՔԹԲ) դրսևորվում է ականջից արտադրության առկայությամբ երեք ամսից ավել ժամկետում[4]։ Այն կարող է լինել Միջին ականջի սուր բորբոքման բարդություն[4]։ Ցավը Միջին ականջի քրոնիկ թարախային բորբոքման ժամանակ ավելի հազվադեպ է[4]։
Միջին ականջի բորբոքման բոլոր տեսակները կարող են դրսևորվել լսողության նվազմամբ կամ կորուստով[1][2]։ Լսողության կորուստը՝ կապված Միջին ականջի սուրբորբոքման քրոնիկ դառնալու և հաճախակի կրկնվելու բնույթի հետ, կարող է անդրադառնալ երեխայի ճանաչողական ունակությունների և ուսման վրա[4]։
Միջին ականջի սուր բորբոքումը կապված է երեխաների անատոմիական և իմուն համակարգի առանձնահատկությունների հետ[4]։ Այն կարող է լինել բակտերիալ և վիրուսային ծագման[4]։ Ռիսկի գործոններն են ծխախոտի ծուխը, ծծակներիների օգտագործումը, և մանկական հաստատություններ (օրինակ՝ մանկապարտեզ) հաճախելը[4]։
Միջին ականջի արտազատական բորբոքումը հաճախ հաջորդում է միջին ականջի սուր բորբոքմանը և այն կարող է կապված լինել վերին շնչական ուղիների վարակի հետ, ալերգիաների, և այնպիսի գրգռիչների հետ ինչպիսին է ծուխը[2]։ Կարևոր ախտորոշիչ մեթոդ է թմբկաթաղանթի դիտումը[5]։
Միջին ականջի սուր բորբոքման նշանները ներառում են թմբկաթաղանթի այտուցը կամ թբկաթաղանթիշարժունակության նվազումը օդի ներփչման ժամանակ[3][6]։ Արտադրությունը ականջից, որը կապված չէ արտաքին ականջի բորբոքման հետ, նույնպես համարվում է ախտորոշիչ նշան[3]։
Հիմնական կանխարգելիչ մեթոդները, որոնք նվազեցնում են Միջին ականջի սուր բորբոքումը, ներառում են` պնևմոմկոկի և գրիպի դեմ պատվաստումները, կրծքով սնուցումըը, ինչպես նաև ծխախոտի ծխից խուսափումը[3]։ Կարևոր է ցավազրկողների օգտագործումը Միջին ականջի սուր բորբոքման ժամանակ[3]։ Ցավազրկել կարելի է պարացետամոլով (ացետամինոֆեն), իբուպրոֆենով, ականջի կաթիլներով (ելնելով վերջին ապացուցողական տվյալներից, եթե երխան բուժման նպատակով ստանում է հակաբակտերիալ դեղորայք, ապա ականջի կաթիլների անհրաժեշտություն չկա) և այլ միջոցներով[3]։ Անհրաժեշտության դեպքում կիրառվում են հակաբակտերիալ դեղորայք ևս, որը նպաստում է արագ վերականգմանը։ Սակայն սրանց ոչ ճիշտ օգտագործումը հղի է կողմնակի ազդեցություններով[7]։ Հակաբիոտիկների կիրառումը հաճախ խրախուսվում է ծանր ախտահարումների կամ երկու տարեկանից փոքրերի մոտ[6]։ Այն դեպքերում, երբ ախտահարումը արտահայտված չէ, հակաբակտերիալ դեղորայք խորհուրդ կտրվի այն անձանց, ում մոտ լավացում չի դիտվում հիվանդության սկզբից երկու-երեք օր անց[6]։ Հիմնական ընտրության հակաբակտերիալ դեղորայք է ամոքսիցիլինը[3]։ Միջին ականջի սեկրետոր բորբոքում ունեցող երեխաների մոտ հակաբակտերիալ դեղորայքը կնպաստի ախտանիշների նվազմանը, սակայն կարող են դիտվել դրանց կողմանկի ազդեցությունները՝ լուծ, փսխում, մաշկի ցանավորում[8]։
Ըստ համաշխարհային վիճակագրության՝ տարեկան Միջին ականջի սուր բորբոքումը ախտահարում է բնակչության 11 տոկոսին (մոտավոր 325-ից 710 միլիոն դեպք)[9][10]։ Դեպքերի կեսը հինգ տարեկանից փոքր երեխաներ են։ Տղաները հիվանդանում են ավելի հաճախ[4][9]։ Այս դեպքերի 4,8 տոկոսի կամ 31 միլիոն հիվանդների մոտ զարգացնում են միջին ականջի քրոնիկ թարախային բորբոքում[9]։ Մինչև 10 տարեկան երեխաների 80 տոկոսը կյանքի որոշակի փուլում հիվանդանում են Միջին ականջի սուր բորբոքմամբ[4]։ Միջին ականջից մահացությունը 2015 թվականի դրությամբ նվազել է մինչև տարեկան 3 200 դեպքի[11][12]։
Նշաններ և ախտանշաններ[խմբագրել | խմբագրել կոդը]

Միջին ականջի սուր բորբոքմանը (ՄԱՍԲ) խիստ բնորոշ է օտալգիան`ականջի ցավը։ Այլ նշաններից կարող է լինել ջերմությունը, իսկ նորածինների մոտ գրգռվածությունը։ Քանի որ ՄԱՍԲ հաճախ վերին շնչական ուղիների վարակի հետևանք է, ապա այն կարող է ընթանալ դրան բնորոշ նշաններով, ինչպիսիք են`հազը, քթահոսությունը[13]։
ՄԱՍԲ ժամանակ օտոռեան կամ ականջից արտադրությունը կարող է լինել թմբկաթաղանթի թափածակման հետևանք, ինչպես նաև Միջին ականջի քրոնիկ արտաքիրտային բորբոքման կամ Արտաքին ականջի բորբոքման ժամանակ։
Վնասվածքները, ինչպիսիք են գանգի հիմի կոտրվածները, նույնպես կարող են դրսևորվել ականջից արտադրությամբ։
Պատճառագիտություն[խմբագրել | խմբագրել կոդը]
Միջին ականջի բորբոքման բոլոր ձևերի համընդհանուր պատճառ է եվստախյան փողի անբավարար աշխատանքը[14]։ Սա հաճախ քիթըմպանի լորձաթաղանթի բորբոքման հետևանք է, որը առաջանում է վիրուսային ծագման վերին շնչական ուղիների վարակի, ստրեպտոկոկային նշիկաբորբի , ինչպես նաև այն կարող է լինել ալերգիայի հետևանք[15]։
Եվստախյան փողի ախտահարման հետևանքով, կուտակված գազի ճնշման պատճառով միջին ականջում առաջանում է բացասական ճնշում։ Ի վերջո, միջին ականջում ստեղծված բացասական ճնշումը կարող է հասնել մի կետի, երբ ճնշում գործադրելով ականջի խոռոչի (տիմպանիկ խոռոչ) հյուսվածքի վրա, կբերի հեղուկի դեպի խոռոչ ներհոսքին` առաջացնելով միջին ականջում հեղուկի կուտակում։ Երբ քիթըմպանային խոռոչից տեղի է ունենում ոչ ցանկալի արտազատուկների հետհոսք կամ ասպիրացիա դեպի միջին ականջի ստերիլ միջավայր, առաջանում են նպաստավոր պայմաններ՝ բակտերիալ վարակով այդ հեղուկի ախտահարման համար։ Վիրուսը, որը պատճառ է հանդիսացել վերին շնչական ուղիների ախտահարմանը, ինքն իրենով կարող է լինել հարուցիչ (պաթոգեն), որը առաջացնում է կուտակված հեղուկի ինֆեկցումը[15]։
Ախտորոշում[խմբագրել | խմբագրել կոդը]

Հիվանդությանը բնորոշ ախտանիշներին գումարվում են այլ վիճակներ, ինչպիսին է արտաքին ականջի բորբոքումը։ Կլինիկական պատմությունը, առանց թմբկաթաղանթի վիզուալիզացիայի, ինքն իրենով չի հանդիսանում միջին ականջի սուր բորբոքման ախտորոշման չափանիշ[16][17]։ Մասնագետները, օգտագործելով հատուկ գործիք՝ օտոսկոպ, կարողանում են վիզուալիզացնել թմբկաթաղանթը։ Ավելի ծանր դեպքերում, ինչպիսին է արտահայտված լսողության կորուստը, մասնագետները կարող են օգտագործել ախտորոշման հետևյալ մեթոդները՝ աուդիոմետրիա, տիմպանոգրամմա, համակարգչային շերտագրություն, մագնիսա-ռեզոնանսային տոմոգրաֆիա։ Այս մեթոդների շնորհիվ կարող են ախտորոշվել նաև այնպիսի բարդություններ, ինչպիսիք են հեղուկի կուտակումը մաստոիդում, ենթավերնոսկրային թարախակույտը, օստեոմիելիտը և այլն[18]։
Երեխաների մոտ միջին ականջի բորբոքումը՝ թմբկաթաղանթի միջինից մինչև արտահայտված ախտահարումը, կամ նոր սկսված հեղուկի արտահոսքը կապված չեն արտաքին ականջի բորբոքման հետ։ Ինչպես նաև ախտորոշումը կարող է դրվել այն երեխաների մոտ, ովքեր ունեն թմբկաթաղանթի արտափքվածություն և նոր սկսված ականջացավ (48 ժամից պակաս) կամ թմբկաթաղանթի խիստ կարմրածություն (էրիթեմա)։ Ախտորոշումը հաստատելու համար միջին ականջում առկա հեղուկը և թմբկաթաղանթի բորբոքումը պետք է հայտնաբերվեն։ Դրանց նշաններն են՝ լցվածության զգացողությունը, արտափքված, պղտորված, կարմրած թմբկաթաղանթը[13]։ Կարևորը ճիշտ տարբերակում անցկացնելն է միջին ականջի սուր բորբոքման (ՄԱՍԲ) և միջին ականջի արտազատական (սեկրետոր) բորբոքման (ՄԱԱԲ) միջև, քանի որ լինում են դեպքեր, երբ հակաբակտերիալ բուժում չի պահանջվում ՄԱՍԲ համար[13]։ Համարվում է, որ արտափքված թմբկաթաղանթը դրանց միջև տարբերակիչ նշան է, քանի որ այն դիտվում է ՄԱՍԲ ժամանակ, այլ ոչ թե ՄԱԱԲ ժամանակ[19]։ Վիրուսային ծագման ականջի բորբոքումների ժամանակ կարող են նկատվել վերքային մակերեսներ թմբկաթաղանթի վրա, դրանք, այսպես կոչված, բուլլանման միրիգիտիս (myringa լատիներենից թարգմանաբար նշանակում է թմբկաթաղանթ) են կոչվում[20]։
Պետք է նշել նաև, որ լինում են դեպքեր, երբ թմբկաթաղանթի զննումը հնարավորություն չի տալիս եզրակացնել ախտորոշումը, հատկապես, երբ ականջի անցուղին նեղ է։ Եթե զննման ժամանակ ականջի ծծումբը խոչընդոտում է թմբկաթաղանթի վիզուալիզացմանը, ապա այն պետք է հեռացվի։ Բացի այդ, անհանգիստ և լացող երեխայի մոտ թմբկաթաղանթը կարող է ունենալ բորբոքված տեսք։ Դա պայմանավորված է թմբկաթաղանթի վրա առկա մանր մազանոթների լայնեցմամբ։
Միջին ականջի սուր բորբոքում[խմբագրել | խմբագրել կոդը]
Միջին ականջի բորբոքման ժամանակ ամենահաճախը անջատվում են հետևյալ բակտերիաները՝Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis[13] and Staphylococcus aureus.[21]։
Միջին ականջի արտազատական (սեկրետոր) բորբոքում[խմբագրել | խմբագրել կոդը]
Միջին ականջի արտազատական (սեկրետոր) բորբոքումը (ՄԱԱԲ), որը հայտնի է նաև միջին ականջի շճային բորբոքում, խոսակցական՝ սոսինձված ականջ անվանմամբ[22], հանդիսանում է միջին ականջում և մաստոիդ օդակիր բջիջներում հեղուկի կուտակմամբ։ Այն կարող է առաջանալ վերին շնչական ուղիների վիրուսային ախտահարման և բակտերիալ ինֆեկցիայի հետևանքով[23]։
Հեղուկի կուտակումը կարող է առաջացնել կոնդուկտիվ ծանրալսություն, եթե այն միջամտի թմբկաթաղանթով տատանողական շարժումների անցմանը դեպի միջին ականջի ոսկրեր, իսկ դրանցից վեստիբուլոկոխլեար նյարդային կոմպլեքսին։ Այդ տատանողական շարժումները առաջանում են ձայնային ալիքների հետևանքով[24]։ Վաղաժամ ՄԱԱԲ ասոցացվում է նորածիններին պառկած կերակրման, մանկական խնամքի կենտրոն հաճախելու վաղ սկզբով, ծնողների՝ ծխախոտ օգտագործելու, կրծքով կարճատև կամ ընդհանրապես չկերակրելու հետ։ Այս ռիսկի գործոնները մեծացնում են ՄԱԱԲ հիվանդանալու հավանականությունը կյանքի առաջին երկու տարիների ընթացքում[25]։
Միջին ականջի քրոնիկ թարախային բորբոքում[խմբագրել | խմբագրել կոդը]
Միջին ականջի քրոնիկ թարախային բորբոքումը (ՄԱՔԹԲ) միջին ականջի և մաստեոիդ խոռոչի բորբոքային հիվանդություն է, որը բնորոշվում է թափածակված թմբկաթաղանթից հեղուկի արտահոսքով՝ առնվազն 6 շաբաթ։ Այն հիմնականում հանդիսանում է միջին ականջի սուր բորբոքման հետևանք, որը առաջացել է վերին շնչական ուղու վիրուսային ախտահարման պատճառով։ Սրա հետևանքով առաջանում է միջին ականջի լորձաթաղանթի երկարատև բորբոքմանը և համապատասխանաբար դրա այտուցի առաջացմանը, խոցոտմանը և թափածակմանը։ Միջին ականջը փորձում է կանխել այս խոցոտումը՝ առաջացնելով գրանուլացիոն հյուսվածք և պոլիպ։ Սա կարող է բերել արտահայտված արտահոսքի և բորբոքման տարածման ապարդյուն կանխմանը և որպես հետևանք ՄԱՔԹԲ ձևավորմանը։ ՄԱՔԹԲ հաճախ ասոցացվում է խոլեստեատոմայի հետ։ Կախված թարախի ծավալից, այն կա՛մ կարող է արտահոսել դեպի արտաքին միջավայր՝ օտոռեա, կա՛մ լինել այնքան քիչ, որ կհայտնաբերվի միայն օտոսկոպով զննման ժամանակ։ Այս հիվանդության ժամանակ հաճախ դիտվում է լսողության նվազում։
Մարդիկ ավելի հակված են ՄԱՔԹԲ զարգացնելուն, երբ ունեն եվստախյան փողի անբավարար գործունեություն, տարել են բազմաթիվ միջին ականջի սուր բորբոքում, ապրում են մարդաշատ վայրերում և հաճախում են մանկական հաստատություններ։ Այն անհատները, ովքեր ունեն դիմածնոտային մալֆորմացիաներ, Դաունի համախտանիշ, միկրոցեֆալիա գտնվում են ավելի բարձր ռիսկի խմբում։
Ամբողջ աշխարհում բնակչության մոտավորապես 11% կամ 709 միլեոն մարդ հիվանդանում է միջին ականջի սուր բորբոքմամբ[9][26]։ Բնակչության մոտ 4,4% զարգացնում է ՄԱՔԹԲ[26]։
Ըստ Առողջապահության համաշխարհային կազմակերպության՝ ՄԱՔԹԲ հանդիսանում է երեխաների շրջանում լսողության կորստի առաջատար պատճառը[27]։ Կրկնվող ՄԱՔԹԲ ունեցող մեծահասակների մոտ մեծանում է հավանականությունը մշտական կոնդուկտիվ և սենսոնևրալ ծանրալսության զարգացնելուն։ Մեծ Բրիտանիայում, երեխաների 0,9% և մեծահասակների 0,5% ունեն ՄԱՔԹԲ, անկախ սեռային պատկանելիությունից[27]։ Ամեն տարի 21,000 մարդ ամբողջ աշխարհում մահանում է ՄԱՔԹԲ բարդություններից[27]։
Միջին ականջի կպումային (ադհեզիվ) ականջի բորբոքում[խմբագրել | խմբագրել կոդը]
Միջին ականջի կպումային (ադհեզիվ) ականջի բորբոքում ի հայտ է գալիս երբ բարակ թմբկաթաղանթը տեղաշարժվում է և խցանում է միջին ականջի խոռոչը, կպումներ առաջացնելով միջին ականջի ոսկրերի հետ։
-
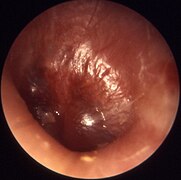
Միջին ականջի սուր բորբոքում
-
Միջին ականջի սուր բորբոքում, բուլլանման միրիգիտիս
-
Բուլլանման միրիգիտիս գրիպի վիրուսի ժամանակ
-
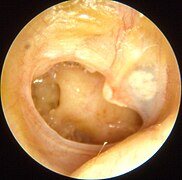
Միջին ականջի քրոնիկ բորբոքում
-
Միջին ականջի քրոնիկ բորբոքում
-
Միջին ականջի քրոնիկ բորբոքում
-
Միջին ականջի քրոնիկ բորբոքում
Կանխարգելում[խմբագրել | խմբագրել կոդը]
Միջին ականջի սուր բորբոքումը ավելի հազվադեպ է հանդիպում կրծքով սնվող նորածիննեի մոտ ի համեմատ ադապտացված կաթնախառնուրդով սնվողների[28] և մեծ պաշտպանություն է համարվում բացառապես կրծքով սնուցումը կյանքի առաջին վեց ամիսների ընթացքում[3]։ Կրծքով երկարատև սնուցումը ուղիղ համեմատական է ավելի երկար պաշտպանության հետ[28]։
Պնևմոկոկային կրկնակի պատվաստումները (ՊԿՊ) վաղ մանկական հասակում նվազեցնում է միջին ականջի սուր բորբոքում առաջացնելու հավանականությունը[29]։ ՊԿՊ խորհուրդ է տրվում բոլոր երեխաներին, և, եթե այն անցնի լայն կիրառության, ապա կնկատվի զգալի առողջապահական նվաճում հիվանդության նվազման տեսանկյունից[13]։ Գրիպի դեպ պատվաստումը կամ սեզոնային պատվաստումները խորհուրդ է տրվում յուրաքանչյուր տարի անցկացնել բոլոր երեխաների շրջանում[13]։ ՊԿՊ չի նվազեցնում հիվանդության զարգացման հավանականությունը, երբ այն տրվում է բարձր ռիսկային խմբում գտնվող նորածիններին կամ ավելի մեծ երեխաներին, ովքեր նախկինում հիվանդացել են միջին ականջի սուր բորբոքմամբ[29]։ Ռիսկի գործոնները ինչպիսիք են՝ սեզոնայնությունը, ալերգիկ նախատրամադրվածությունը, բազմազավակ ընտանիքները, հայտնի են որպես կրկնվող միջին ականջի սուր բորբոքման և կրկնվող միջին ականջի արտազատական բորբոքման պատճառ[30]։ Կյանքի ընթացքում հիվանդության հաճախակի կրկնվելը, ծխախոտի ծուխը, մանկական հաստատություններ հաճախելը, կրծքով ոչ լիարժեք կամ ընդհանրապես չսնվելը ասոցացվում են որպես բարձր ռիսկ միջին ականջի արտազատական բորբոքման զարգացման, կրկնման և մշտական առկայության հետ[31][32]։ Ծծակի օգտագործումը ասոցացված է միջին ականջի սուր բորբոքման ավելի հաճախ հանդիպելու հետ[33]։
Հակաբակտերիալ դեղորայքի երկարատև օգտագործումը, բուժման ընթացքում նվազեցնում է ինֆեկցման աստիճանը, սակայն չկան բավարար ապացուցողական տվյալներ լսողության կուրուստը կանխելու հետ կապված[34]։ Բուժման այս մեթոդը հիմք է հանդիսացել հակաբիոտիկ կայուն մանրէների ի հայտ գալուն։ Այդ պատճառով հակաբակտերիալ դեղորայքը պետք է կիրառել ըստ պահանջի[13]։
Չկան բավարար տվյալներ, որոնք խորհուրդ են տալիս ցինկի հավելումների օգտագործումը միջին ականջի բորբոքումը կանխելու համար[35]։
Բուժում[խմբագրել | խմբագրել կոդը]
Ներքին ընդունման և տեղային ցավազրկողները արդյունավետ են միջին ականջի բորբոքման բուժման համար։ Ներքին ընդունման դեղորայքներից են՝ իբուպրոֆենը, պարացետամոլը (ացետամենոֆեն) և այլն։ Տեղային ցավազրկողներն են անտիպիրին և բոնզոկային պարունակող ականջի կաթիլները[36]։ դեկոնգեստանտ և հակահիստամինային դեղորայքը՝ նազալ կամ ներքին ընդունման, խորհուրդ չեն տրվում, քանի որ չկան բավարար ապացույցներ դրանց արդյունավետության մասին[37]։ Երեխաների մոտ ականջացավը առանց բուժման մոտ 50 % դեպքերում ենթարկվում է ինքնալավացման և 90 % ինքնալավանում են 7-8 օրվա ընթացքում[38]։ Ստերոիդների օգտագործումը, ելնելով ապացուցողական տվյալներից խորհուրդ չի տրվում միջին ականջի սուր բորբոքման համար[39]։
Հակաբիոտիկներ[խմբագրել | խմբագրել կոդը]
Կարևոր է բուժումը սկսելուց առաջ հաշվի առնել հակաբակտերիալ դեղորայքի արդյունավետությունը և կողմնակի ազդեղությունները։ 82 %-ից ավելի դեպքերը ենթարկվում են ինքնալավացման առանց դեղորայքի։ Պետք է բուժում ստանան մոտ 20 երեխա, որպեսզի կանխվի մեկ ականջացավի դեպք, 33 երեխա, որպեսզի կանխվի թափածակումըը, և 11 երեխա, որպեսզի կանխվի զույգ ականջի պրոցեսի մեջ ներգրավումը։ Հակաբակտերիալ բուժում ստացող ամեն 14 երեխայից մեկը ունենում է փսխում, լուծ, ցանի էպիզոդ[7]։ Եթե ցավը պահպանվում է, ապա պետք օգտագործել ցավազրկողներ։
Երկկողմանի միջին ականջի սուր բորբոքման հակաբակտերիալ բուժումը 24 ամսականից փոքր երեխաների մոտ ունի առավելություններ՝ կողմնակի ազդեղությունների հետ համեմատած[7]։
| Եզրակացութուն | |||
|---|---|---|---|
| Ելք | Նկարագրություն | Թվային արդյունք | Որակական արդյունք |
| Ցավ | |||
| Ցավը 24 ժամում | Հակաբակտերիալ դեղորայքը, ի համեմատություն պլացեբոյի, չունի առավելություններ երեխաների մոտ միջին ականջի սուր բորբոքման հարցում։ Հետազոտությունները հիմնված են բարձր որակական հետազոտությունների վրա։ | ՀՌ 0.89 (0.78 to 1.01) | Բարձր |
| Ցավը 2-3-րդ օրերին | Հակաբակտերիալ դեղորայքը, ի համեմատություն պլացեբոյի, ունի որոշակի առավելություններ երեխաների մոտ միջին ականջի սուր բորբոքման ելքի հարցում։ Հետազոտությունները հիմնված են բարձր որակական հետազոտությունների հիման վրա։ | ՀՌ 0.70 (0.57 to 0.86) | Բարձր |
| Ցավը 4-7-րդ օրերին | Հակաբակտերիալ դեղորայքը, ի համեմատություն պլացեբոյի, ունի զգալի առավելություններ երեխաների մոտ միջին ականջի սուր բորբոքման ելքի հարցում։ Հետազոտությունները հիմնված են բարձր որակական հետազոտությունների վրա։ | ՀՌ 0.76 (0.63 to 0.91) | Բարձր |
| Ցավը 10-12-րդ օրերին | Հակաբակտերիալ դեղորայքը, ի համեմատություն պլացեբոյի, հավանաբար ունի որոշակի առավելություններ երեխաների մոտ միջին ականջի սուր բորբոքման ելքի հարցում։ Հետազոտությունները հիմնված են միջին որակական հետազոտությունների վրա։ | ՀՌ 0.33 (0.17 to 0.66) | Միջին |
| Ոչ նորմալ տիմպանոմետրիա | |||
| 2-4 շաբաթ | Հակաբակտերիալ դեղորայքը, ի համեմատություն պլացեբոյի, զգալիորեն ունեն առավելություններ երեխաների մոտ միջին ականջի սուր բորբոքման ելքի հարցում։ Հետազոտությունները հիմնված են բարձր որակական հետազոտությունների հիման վրա։ | ՀՌ 0.82 (0.74 to 0.90) | Բարձր |
| 3 ամիս | Հակաբակտերիալ դեղորայքը, ի համեմատություն պլացեբոյի, ունի շատ քիչ կամ ընդհանարպես չունի առավելություններ երեխաների մոտ միջին ականջի սուր բորբոքման ելքի հարցում։ Հետազոտությունները հիմնված են բարձր որակական հետազոտությունների վրա։ | ՀՌ 0.97 (0.76 to 1.24) | Բարձր |
| Փսխում | |||
| Փորլուծություն, ցան | Հակաբակտերիալ դեղորայքը, ի համեմատություն պլացեբոյի, ունի որոշակի առավելություններ երեխաների մոտ միջին ականջի սուր բորբոքման ելքի հարցում։ Հետազոտությունները հիմնված են բարձր որակական հետազոտությունների վրա։ | ՀՌ 1.38 (1.19 to 1.59) | Բարձր |
Կան ապացուցողական տվյալներ, որ 6 ամսականից մեծ երեխաների մեծ մասի մոտ, ովքեր ունեցել են միջին ականջի սուր բորբոքում, չունեն առավելություններ հակաբակտերիալ բուժում ստանալուց։ Եթե կիրառվում է հակաբակտերիալ դեղորայք, ապա ընտրության դեղորայք է հանդիսանում ամոքսիցիլինը[13]։ Եթե կա հակաբիոտիկակայունություն, կամ օգտագործվել է ամոքսիցիլին վերջին 30 օրերի ընթացքում, ապա խորհուրդ է տրվում օգտագործել ամոքսիցիլին/կլավուլանաթթու կամ պենիցիլինային շարքի այլ դեղորայք և բետա լակտամազի ինհիբիտոր[13]։ Հակաբակտերիալ դեղորայքի՝ օրվա ընթացքում մեկ անգամյա ընդունումը, նույնքան արդյունավետ է, որքան երկու[40] կամ երեք անգամյան։ Հակաբակտերիալ դեղորայքի 7 օրից պակաս կիրառությունը կողմնակի ազդեցություններ ավելի քիչ է առաջացնում, սակայն բուժական տեսանկյունից 7 օրից ավել դեղորայքի ընդունումը ավելի արդյունավետ է[41]։ Եթե բուժման ֆոնին 2-3 օրերի ընթացքում չկա դրական դինամիկա, ապա պետք է քննարկվի հակաբակտերիալ դեղորայքը փոխելու հարցը[13]։ Միջին ականջի քրոնիկ թարախային բորբոքման ժամանակ տեղային հակաբակտերիալ դեղորայք է կիրառվում։ Հետազոտությունները ցույց են տվել, որ տեղային ֆտորխինոլոնները ավելի արդյունավետ են, քան բերանացի հակաբիոտիկները[42] Ապահովությունը պարզ չէ[42]։
Տիմպանոստոմայի խողովակ[խմբագրել | խմբագրել կոդը]
Տիմպանոստոմայի խողովակը խորհուրդ է տրվում, երբ դիտվում է 3 և ավելի միջին ականջի սուր բորբոքման դրվագ 6 ամսվա ընթացքում կամ 4 կամ ավելի դրվագ տարվա ընթացքում, և 1 կամ ավելի դրվագները դիտվել են վերջին 6 ամիսների ընթացքում[13]։ Ապացուցված է, որ բուժումից հետո 6 ամսվա ընթացքում նկատվում է կրկնվող դեպքերի նվազում[43][44]։ Տիմպանոստոմայի ամենահաճախ հանդիպող բարդությունը օտոռեան է, որը ականջից հեղուկի արտահոսքն է[45]։ Բերանացի հակաբակտերիալ դեղորայքը չի կիրառվում չբարդացած սուր տիմպանոստոմային խողովակից առաջացած օտոռեայի ժամանակ[45]։ Բերանացի հակաբակտերիալ դեղորայքը չունեն ազդեղություն ինֆեցիայի նկատմամբ և կարող են հանդիսանալ օպորտունիստական ինֆեկցիայի զարգացման պատճառ[45]։ Դրան հակառակ, տեղային հակաբակտերիալ դեղորայքը կարող են բուժել այս հիվանդույթունը[45]։
Միջին ականջի արտազատական (սեկրետոր) բորբոքում[խմբագրել | խմբագրել կոդը]
Բուժման հարցը քննարկվում է ֆիզիկական զննման, լաբորատոր տվյալների և լրացուցիչ գործիքային հետազոտությունների կոմբինացված արդյունքների հիման վրա[46][47][48]։
Միջին ծանրության կամ այն դեպքերում, երբ չկա լսողության խիստ վատթարացում, հիվանդությունը կարող է ունենալ ինքնալավացող ընթացք[49]։
Այլընտրանքային բուժման մեթոդներ[խմբագրել | խմբագրել կոդը]
Այլընտրանքային բուժման մեթոդները այս դեպքում խորհուրդ չեն տրվում[23]։
Ելք[խմբագրել | խմբագրել կոդը]

| no data < 10 10-14 14-18 18-22 22-26 26-30 | 30-34 34-38 38-42 42-46 46-50 > 50 |

Միջին ականջի սուր բորբոքման բարդություններն են ականջի թմբկաթաղանթի թափածակումը, հետականջային տարածության պրոցեսի մեջ ընդգրկումը՝ մաստոիտիդ, ավելի հազվադեպ բարդություն է՝ մենինգիտը, ուղեղի թարախակույտը, սինուս թրոմբոզը[50]։
Թմբկաթաղանթի պատռում[խմբագրել | խմբագրել կոդը]
Ծանր կամ չբուժված դեպքերում կարող է դիտվել թմբկաթաղանթի պատռում՝ թափածակում, որի հետևանքով տեղի է ունենում թարախի արտահոսք։ Թարախի արտահոսքը սովորաբար ասոցացվում է ճնշման և ցավի նվազմամբ։ Այլ կերպ առողջ մարդկանց մոտ հիվանդությունը՝ մարմնի պաշտպանական ունակությունների շնորհիվ, ենթարկվում է ինքնալավացման։ Այն դեպքերում, երբ ցավազրկողները արդյունավետ չեն, կիրառվում է տիմպանոցենտեզ, որը թմբկաթաղանթը ասեղի միջոցով ասպիրացիայի ենթարկելն է։
Լսողության կորուստ[խմբագրել | խմբագրել կոդը]
Այն երեխաները, որոնք ունենում են միջին ականջի սուր բորբոքման կրկնվող դրվագներ, միջին ականջի սերոզային բորբոքում կամ քրոնիկ բորբոքում, ունեն ավելի բարձր հավանականություն կոնդուկտիբ կամ սենսոնևրալ ծանրալսություն զարգացնելու[51]։ Այն ավելի հաճախ հանդիպում է տղաների(2.3%) մոտ, քան աղջիկների(1.8%) մոտ[51]։
Լսողության կորուստը հիմնականում հեղուկի կուտակման կամ թմբկաթաղանթի պատռման հետևանք է[52]։ Կախված թե երբ է առաջանում լսողության կորուստը, երեխաների մոտ կարող է ձևավորվել խոսքի խանգարում[53]։ Որոշ հետազոտություններ ցույց են տվել կապ միջին ականջի բորբոքման և լսողության խնդիրների, ուշադրության նվազման և սոցիալական ադապտացիայի միջև[54]։
Բացի այդ, ցույց է տրված, որ հիվանդները, ովքեր ունեն միջին ականջի սուր բորբոքում ավելի են հակված դեպրեսիաների և տագնապային խանգարումների առաջացման ի համեմատ նորմալ լսողություն ունեցող անհատների[55]։
Համաճարակաբանություն[խմբագրել | խմբագրել կոդը]
Միջին ականջի սուր բորբոքումը մանկական պոպուլյացիայի հաճախ հանդիպող հիվանդություն է[15]։ Միջին ականջի սուր բորբոքումը տարեկան ախտահարում է բնակչության 11%-ը, և այդ դեպքերի կեսը հանդիպում է 5 տարեկանից փոքրերի մոտ[9]։ Միջին ականջի քրոնիկ թարախային բորբոքումը ախտահարում է բնակչության 5%-ը, որից 22,6% մինչև 5 տարեկաններին[9]։ Միջին ականջի բորբոքումից դիտվում է տարեկան 2400 մահ 2013 թվականի դրությամբ ի համեմատ 4900-ի 1990 թվականի հետ համեմատած[11]։
Ստուգաբանություն[խմբագրել | խմբագրել կոդը]
Տերմինը միջին ականջի բորբոքումը կամ otitis media դա հունարենից թարգմանաբար նշանակում է ականջի բորբոքում, իսկ media լատիներենից թարգմանաբար նշանակում է միջին։
Ծանոթագրություններ[խմբագրել | խմբագրել կոդը]
- ↑ 1,0 1,1 Qureishi, A; Lee, Y; Belfield, K; Birchall, JP; Daniel, M (2014 թ․ հունվարի 10). «Update on otitis media - prevention and treatment». Infection and Drug Resistance. 7: 15–24. doi:10.2147/IDR.S39637. PMC 3894142. PMID 24453496.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ 2,0 2,1 2,2 «Ear Infections». cdc.gov. 2013 թ․ սեպտեմբերի 30. Արխիվացված օրիգինալից 2015 թ․ փետրվարի 19-ին. Վերցված է 2015 թ․ փետրվարի 14-ին.
- ↑ 3,00 3,01 3,02 3,03 3,04 3,05 3,06 3,07 3,08 3,09 Lieberthal, AS; Carroll, AE; Chonmaitree, T; Ganiats, TG; Hoberman, A; Jackson, MA; Joffe, MD; Miller, DT; Rosenfeld, RM; Sevilla, XD; Schwartz, RH; Thomas, PA; Tunkel, DE (2013 թ․ մարտ). «The diagnosis and management of acute otitis media». Pediatrics. 131 (3): e964–99. doi:10.1542/peds.2012-3488. PMID 23439909.
- ↑ 4,00 4,01 4,02 4,03 4,04 4,05 4,06 4,07 4,08 4,09 Minovi, A; Dazert, S (2014). «Diseases of the middle ear in childhood». GMS Current Topics in Otorhinolaryngology, Head and Neck Surgery. 13: Doc11. doi:10.3205/cto000114. PMC 4273172. PMID 25587371.
- ↑ Coker, TR; Chan, LS; Newberry, SJ; Limbos, MA; Suttorp, MJ; Shekelle, PG; Takata, GS (2010 թ․ նոյեմբերի 17). «Diagnosis, microbial epidemiology, and antibiotic treatment of acute otitis media in children: a systematic review». JAMA. 304 (19): 2161–9. doi:10.1001/jama.2010.1651. PMID 21081729.
- ↑ 6,0 6,1 6,2 «Otitis Media: Physician Information Sheet (Pediatrics)». cdc.gov. 2013 թ․ նոյեմբերի 4. Արխիվացված օրիգինալից 2015 թ․ սեպտեմբերի 10-ին. Վերցված է 2015 թ․ փետրվարի 14-ին.
- ↑ 7,0 7,1 7,2 Venekamp, RP; Sanders, SL; Glasziou, PP; Del Mar, CB; Rovers, MM (2015 թ․ հունիսի 23). «Antibiotics for acute otitis media in children». The Cochrane Database of Systematic Reviews. 6 (6): CD000219. doi:10.1002/14651858.CD000219.pub4. PMID 26099233.
- ↑ Venekamp, RP; Burton, MJ; van Dongen, TM; van der Heijden, GJ; van Zon, A; Schilder, AG (2016 թ․ հունիսի 12). «Antibiotics for otitis media with effusion in children». The Cochrane Database of Systematic Reviews (6): CD009163. doi:10.1002/14651858.CD009163.pub3. PMID 27290722.
- ↑ 9,0 9,1 9,2 9,3 9,4 9,5 Monasta, L; Ronfani, L; Marchetti, F; Montico, M; Vecchi Brumatti, L; Bavcar, A; Grasso, D; Barbiero, C; Tamburlini, G (2012). «Burden of disease caused by otitis media: systematic review and global estimates». PLOS ONE. 7 (4): e36226. doi:10.1371/journal.pone.0036226. PMC 3340347. PMID 22558393.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ Global Burden of Disease Study 2013, Collaborators (2015 թ․ օգոստոսի 22). «Global, regional, and national incidence, prevalence, and years lived with disability for 301 acute and chronic diseases and injuries in 188 countries, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013». Lancet. 386 (9995): 743–800. doi:10.1016/s0140-6736(15)60692-4. PMC 4561509. PMID 26063472.
{{cite journal}}:|first1=has generic name (օգնություն)CS1 սպաս․ թվային անուններ: authors list (link) - ↑ 11,0 11,1 GBD 2013 Mortality and Causes of Death, Collaborators (2014 թ․ դեկտեմբերի 17). «Global, regional, and national age-sex specific all-cause and cause-specific mortality for 240 causes of death, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013». Lancet. 385 (9963): 117–71. doi:10.1016/S0140-6736(14)61682-2. PMC 4340604. PMID 25530442.
{{cite journal}}:|first1=has generic name (օգնություն)CS1 սպաս․ թվային անուններ: authors list (link) - ↑ GBD 2015 Disease and Injury Incidence and Prevalence, Collaborators. (2016 թ․ հոկտեմբերի 8). «Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990-2015: a systematic analysis for the Global Burden of Disease Study 2015». Lancet. 388 (10053): 1545–1602. doi:10.1016/S0140-6736(16)31678-6. PMC 5055577. PMID 27733282.
{{cite journal}}:|first1=has generic name (օգնություն)CS1 սպաս․ թվային անուններ: authors list (link) - ↑ 13,00 13,01 13,02 13,03 13,04 13,05 13,06 13,07 13,08 13,09 13,10 Lieberthal, AS; Carroll, AE; Chonmaitree, T; Ganiats, TG; Hoberman, A; Jackson, MA; Joffe, MD; Miller, DT; Rosenfeld, RM; Sevilla, XD; Schwartz, RH; Thomas, PA; Tunkel, DE (2013 թ․ փետրվարի 25). «The Diagnosis and Management of Acute Otitis Media». Pediatrics. 131 (3): e964–99. doi:10.1542/peds.2012-3488. PMID 23439909.
- ↑ Bluestone, CD (2005). Eustachian tube: structure, function, role in otitis media. Hamilton, London: BC Decker. էջեր 1–219. ISBN 9781550090666.
- ↑ 15,0 15,1 15,2 John D Donaldson. «Acute Otitis Media». Medscape. Արխիվացված օրիգինալից 2013 թ․ մարտի 28-ին. Վերցված է 2013 թ․ մարտի 17-ին.
- ↑ Shaikh, Nader (2010). «Videos in clinical medicine. Diagnosing otitis media--otoscopy and cerumen removal». NEJM. 362 (20): e62. doi:10.1056/NEJMvcm0904397. PMID 20484393.
- ↑ Laine MK, Tähtinen PA, Ruuskanen O, Huovinen P, Ruohola A (2010 թ․ մայիս). «Symptoms or symptom-based scores cannot predict acute otitis media at otitis-prone age». Pediatrics. 125 (5): e1154–61. doi:10.1542/peds.2009-2689. PMID 20368317.
- ↑ Patel, MM; Eisenberg, L; Witsell, D; Schulz, KA (2008 թ․ հոկտեմբեր). «Assessment of acute otitis externa and otitis media with effusion performance measures in otolaryngology practices». Otolaryngology–Head and Neck Surgery. 139 (4): 490–494. doi:10.1016/j.otohns.2008.07.030. PMID 18922333.
- ↑ Shaikh, N; և այլք: (2012 թ․ մարտի 28). «Development of an algorithm for the diagnosis of otitis media» (PDF). Academic Pediatrics (Submitted manuscript). 12 (3): 214–218. doi:10.1016/j.acap.2012.01.007. PMID 22459064.
- ↑ Roberts DB (1980 թ․ ապրիլ). «The etiology of bullous myringitis and the role of mycoplasmas in ear disease: a review». Pediatrics. 65 (4): 761–6. PMID 7367083.
- ↑ Benninger, Michael S. (2008 թ․ մարտի 1). «Acute bacterial rhinosinusitis and otitis media: changes in pathogenicity following widespread use of pneumococcal conjugate vaccine». Otolaryngology–Head and Neck Surgery. 138 (3): 274–278. doi:10.1016/j.otohns.2007.11.011. ISSN 0194-5998. PMID 18312870.
- ↑ «Glue Ear». NHS Choices. Department of Health. Արխիվացված օրիգինալից 2012 թ․ նոյեմբերի 13-ին. Վերցված է 2012 թ․ նոյեմբերի 3-ին.
- ↑ 23,0 23,1 Rosenfeld RM, Culpepper L, Yawn B, Mahoney MC (2004 թ․ հունիս). «Otitis media with effusion clinical practice guideline». Am Fam Physician. 69 (12): 2776, 2778–9. PMID 15222643.
- ↑ «Otitis media with effusion: MedlinePlus Medical Encyclopedia». U.S. National Library of Medicine. Արխիվացված է օրիգինալից 2017 թ․ փետրվարի 17-ին. Վերցված է 2017 թ․ փետրվարի 17-ին.
- ↑ Owen MJ, Baldwin CD, Swank PR, Pannu AK, Johnson DL, Howie VM (1993). «Relation of infant feeding practices, cigarette smoke exposure, and group child care to the onset and duration of otitis media with effusion in the first two years of life». J. Pediatr. 123 (5): 702–11. doi:10.1016/S0022-3476(05)80843-1. PMID 8229477.
- ↑ 26,0 26,1 Global Burden of Disease Study 2013, Collaborators (2015 թ․ օգոստոսի 22). «Global, regional, and national incidence, prevalence, and years lived with disability for 301 acute and chronic diseases and injuries in 188 countries, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013». Lancet. 386 (9995): 743–800. doi:10.1016/S0140-6736(15)60692-4. PMC 4561509. PMID 26063472.
{{cite journal}}:|author=has generic name (օգնություն)CS1 սպաս․ թվային անուններ: authors list (link) - ↑ 27,0 27,1 27,2 Acuin, Jose; WHO Dept. of Child and Adolescent Health and Development; WHO Programme for the Prevention of Blindness and Deafness (2004). Chronic suppurative otitis media : burden of illness and management options. Geneve: World Health Organization. ISBN 978-92-4-159158-4. Արխիվացված օրիգինալից 2017 թ․ փետրվարի 28-ին.
- ↑ 28,0 28,1 Lawrence, Ruth (2016). Breastfeeding : a guide for the medical profession, 8th edition. Philadelphia, PA: Elsevier. էջեր 216–217. ISBN 978-0-323-35776-0.
- ↑ 29,0 29,1 Fortanier, Alexandre C.; Venekamp, Roderick P.; Boonacker, Chantal W. B.; Hak, Eelko; Schilder, Anne G. M.; Sanders, Elisabeth A. M.; Damoiseaux, Roger A. M. J. (2014 թ․ ապրիլի 2). «Pneumococcal conjugate vaccines for preventing otitis media». The Cochrane Database of Systematic Reviews (4): CD001480. doi:10.1002/14651858.CD001480.pub4. ISSN 1469-493X. PMID 24696098.
- ↑ Rovers MM, Schilder AG, Zielhuis GA, Rosenfeld RM (2004). «Otitis media». Lancet. 363 (9407): 564–573. doi:10.1016/S0140-6736(04)15495-0. PMID 14962529.
- ↑ Pukander J, Luotonem J, Timonen M, Karma P (1985). «Risk factors affecting the occurrence of acute otitis media among 2-3 year old urban children». Acta Otolaryngol. 100 (3–4): 260–265. doi:10.3109/00016488509104788. PMID 4061076.
- ↑ Etzel RA (1987). «Smoke and ear effusions». Pediatrics. 79 (2): 309–311. PMID 3808812.
- ↑ Rovers MM, Numans ME, Langenbach E, Grobbee DE, Verheij TJ, Schilder AG (2008 թ․ օգոստոս). «Is pacifier use a risk factor for acute otitis media? A dynamic cohort study». Fam Pract. 25 (4): 233–6. doi:10.1093/fampra/cmn030. PMID 18562333.
- ↑ Leach AJ, Morris PS (2006). Leach AJ (ed.). «Antibiotics for the prevention of acute and chronic suppurative otitis media in children». Cochrane Database Syst Rev (4): CD004401. doi:10.1002/14651858.CD004401.pub2. PMID 17054203.
- ↑ Gulani, A; Sachdev, HS (2014 թ․ հունիսի 29). «Zinc supplements for preventing otitis media». The Cochrane Database of Systematic Reviews. 6 (6): CD006639. doi:10.1002/14651858.CD006639.pub4. PMID 24974096.
- ↑ Sattout, A.; Jenner, R. (2008 թ․ փետրվար). «Best evidence topic reports. Bet 1. The role of topical analgesia in acute otitis media». Emerg Med J. 25 (2): 103–4. doi:10.1136/emj.2007.056648. PMID 18212148.
- ↑ Coleman C, Moore M (2008). Coleman C (ed.). «Decongestants and antihistamines for acute otitis media in children». Cochrane Database Syst Rev (3): CD001727. doi:10.1002/14651858.CD001727.pub4. PMID 18646076.
- ↑ Thompson, M; Vodicka, TA; Blair, PS; Buckley, DI; Heneghan, C; Hay, AD; TARGET Programme, Team (2013 թ․ դեկտեմբերի 11). «Duration of symptoms of respiratory tract infections in children: systematic review». BMJ (Clinical Research Ed.). 347: f7027. doi:10.1136/bmj.f7027. PMC 3898587. PMID 24335668.
- ↑ Principi, N; Bianchini, S; Baggi, E; Esposito, S (2013 թ․ փետրվար). «No evidence for the effectiveness of systemic corticosteroids in acute pharyngitis, community-acquired pneumonia and acute otitis media». European Journal of Clinical Microbiology & Infectious Diseases. 32 (2): 151–60. doi:10.1007/s10096-012-1747-y. PMID 22993127.
- ↑ Thanaviratananich, S; Laopaiboon, M; Vatanasapt, P (2013 թ․ դեկտեմբերի 13). «Once or twice daily versus three times daily amoxicillin with or without clavulanate for the treatment of acute otitis media». The Cochrane Database of Systematic Reviews. 12 (12): CD004975. doi:10.1002/14651858.CD004975.pub3. PMID 24338106.
- ↑ Kozyrskyj, A; Klassen, TP; Moffatt, M; Harvey, K (2010 թ․ սեպտեմբերի 8). «Short-course antibiotics for acute otitis media». The Cochrane Database of Systematic Reviews (9): CD001095. doi:10.1002/14651858.CD001095.pub2. PMID 20824827.
- ↑ 42,0 42,1 Macfadyen, CA; Acuin, JM; Gamble, C (2006 թ․ հունվարի 25). «Systemic antibiotics versus topical treatments for chronically discharging ears with underlying eardrum perforations». The Cochrane Database of Systematic Reviews (1): CD005608. doi:10.1002/14651858.CD005608. PMID 16437533.
- ↑ McDonald S, Langton Hewer CD, Nunez DA (2008). McDonald S (ed.). «Grommets (ventilation tubes) for recurrent acute otitis media in children». Cochrane Database Syst Rev (4): CD004741. doi:10.1002/14651858.CD004741.pub2. PMID 18843668.
- ↑ Steele, DW; Adam, GP; Di, M; Halladay, CH; Balk, EM; Trikalinos, TA (2017 թ․ հունիս). «Effectiveness of Tympanostomy Tubes for Otitis Media: A Meta-analysis». Pediatrics. 139 (6): e20170125. doi:10.1542/peds.2017-0125. PMID 28562283.
- ↑ 45,0 45,1 45,2 45,3 American Academy of Otolaryngology–Head and Neck Surgery, «Five Things Physicians and Patients Should Question» (PDF), Choosing Wisely: an initiative of the ABIM Foundation, American Academy of Otolaryngology–Head and Neck Surgery, Արխիվացված է օրիգինալից (PDF) 2015 թ․ մայիսի 13-ին, Վերցված է 2013 թ․ օգոստոսի 1-ին, which cites
- Rosenfeld, R. M.; Schwartz, S. R.; Pynnonen, M. A.; Tunkel, D. E.; Hussey, H. M.; Fichera, J. S.; Grimes, A. M.; Hackell, J. M.; Harrison, M. F.; Haskell, H.; Haynes, D. S.; Kim, T. W.; Lafreniere, D. C.; LeBlanc, K.; Mackey, W. L.; Netterville, J. L.; Pipan, M. E.; Raol, N. P.; Schellhase, K. G. (2013). «Clinical Practice Guideline: Tympanostomy Tubes in Children». Otolaryngology–Head and Neck Surgery. 149 (1 Suppl): S1–S35. doi:10.1177/0194599813487302. ISSN 0194-5998. PMID 23818543.
- ↑ Rosenfeld, RM; Shin, JJ; Schwartz, SR; Coggins, R; Gagnon, L; Hackell, JM; Hoelting, D; Hunter, LL; Kummer, AW; Payne, SC; Poe, DS; Veling, M; Vila, PM; Walsh, SA; Corrigan, MD (2016 թ․ փետրվար). «Clinical Practice Guideline: Otitis Media with Effusion (Update)». Otolaryngology–Head and Neck Surgery. 154 (1 Suppl): S1–S41. doi:10.1177/0194599815623467. PMID 26832942.
- ↑ Wallace, IF; Berkman, ND; Lohr, KN; Harrison, MF; Kimple, AJ; Steiner, MJ (2014 թ․ փետրվար). «Surgical treatments for otitis media with effusion: a systematic review». Pediatrics. 133 (2): 296–311. doi:10.1542/peds.2013-3228. PMID 24394689.
- ↑ Rosenfeld, RM; Schwartz, SR; Pynnonen, MA; Tunkel, DE; Hussey, HM; Fichera, JS; Grimes, AM; Hackell, JM; Harrison, MF; Haskell, H; Haynes, DS; Kim, TW; Lafreniere, DC; LeBlanc, K; Mackey, WL; Netterville, JL; Pipan, ME; Raol, NP; Schellhase, KG (2013 թ․ հուլիս). «Clinical practice guideline: Tympanostomy tubes in children». Otolaryngology–Head and Neck Surgery. 149 (1 Suppl): S1–35. doi:10.1177/0194599813487302. PMID 23818543.
- ↑ Blanshard, JD; Maw, AR; Bawden, R (1993 թ․ հունիս). «Conservative treatment of otitis media with effusion by autoinflation of the middle ear». Clinical Otolaryngology and Allied Sciences. 18 (3): 188–92. PMID 8365006.
- ↑ Jung, TT; Alper, CM; Hellstorm, SO; Hunter, LL; Casselbrant, ML; Groth, A; Kemaloglu, YK; Kim, SG; Lim, D; Nittrourer, S; Park, KH; Sabo, D; Sprately, J (2013 թ․ ապրիլ). «Panel 8: Complications and sequelae». Otolaryngol Head Neck Surg. 148 (4 Suppl): E122–43. doi:10.1177/0194599812467425. PMID 23536529.
- ↑ 51,0 51,1 Vos, T; Flaxman, A. D.; Naghavi, M; Lozano, R; Michaud, C; Ezzati, M; Shibuya, K; Salomon, J. A.; Abdalla, S; Aboyans, V; Abraham, J; Ackerman, I; Aggarwal, R; Ahn, S. Y.; Ali, M. K.; Alvarado, M; Anderson, H. R.; Anderson, L. M.; Andrews, K. G.; Atkinson, C; Baddour, L. M.; Bahalim, A. N.; Barker-Collo, S; Barrero, L. H.; Bartels, D. H.; Basáñez, M. G.; Baxter, A; Bell, M. L.; Benjamin, E. J.; և այլք: (2012 թ․ դեկտեմբերի 15). «Years lived with disability (YLDs) for 1160 sequelae of 289 diseases and injuries 1990–2010: a systematic analysis for the Global Burden of Disease Study 2010». Lancet. 380 (9859): 2163–96. doi:10.1016/S0140-6736(12)61729-2. PMID 23245607.
- ↑ Da Costa SS; Rosito, Letícia Petersen Schmidt; Dornelles, Cristina (2009 թ․ փետրվար). «Sensorineural hearing loss in patients with chronic otitis media». Eur Arch Otorhinolaryngol. 266 (2): 221–4. doi:10.1007/s00405-008-0739-0. hdl:10183/125807. PMID 18629531.
- ↑ Roberts K (1997 թ․ հունիս). «A preliminary account of the effect of otitis media on 15-month-olds' categorization and some implications for early language learning». J Speech Lang Hear Res. 40 (3): 508–18. doi:10.1044/jslhr.4003.508. PMID 9210110. Արխիվացված է օրիգինալից 2016 թ․ մարտի 4-ին. Վերցված է 2018 թ․ դեկտեմբերի 15-ին.
- ↑ Bidadi S, Nejadkazem M, Naderpour M (2008 թ․ նոյեմբեր). «The relationship between chronic otitis media-induced hearing loss and the acquisition of social skills». Otolaryngol Head Neck Surg. 139 (5): 665–70. doi:10.1016/j.otohns.2008.08.004. PMID 18984261.
- ↑ Gouma P, Mallis A, Daniilidis V, Gouveris H, Armenakis N, Naxakis S (2011 թ․ հունվար). «Behavioral trends in young children with conductive hearing loss: a case-control study». Eur Arch Otorhinolaryngol. 268 (1): 63–6. doi:10.1007/s00405-010-1346-4. PMID 20665042.
Արտաքին հղումներ[խմբագրել | խմբագրել կոդը]
- Neff MJ (2004 թ․ հունիս). «AAP, AAFP, AAO-HNS release guideline on diagnosis and management of otitis media with effusion». Am Fam Physician. 69 (12): 2929–31. PMID 15222658.
- Secretory otitis media (Ear disorder)-ը Բրիտանիկա հանրագիտարանում
- Otitis media (Pathology)-ը Բրիտանիկա հանրագիտարանում
| Վիքիպահեստն ունի նյութեր, որոնք վերաբերում են «Միջին ականջի բորբոքում» հոդվածին։ |
| ||||||||||