Քութեշ
| Քութեշ | |
|---|---|
 | |
| Տեսակ | վարակիչ հիվանդություն և հիվանդության կարգ |
| Պատճառ | Թարախածին ստրեպտոկոկ[1] |
| Փոխանցման ձև | droplet transmission? |
| Հիվանդության ախտանշաններ | մորենման լեզու, տենդ[1], որովայնային ցավ[1], փսխում[1], Պապուլա[1], նշիկաբորբ, ավշային հանգույցների բորբոքում, կոկորդի ցավ, ring of paleness around the mouth?, Pastia's lines? և Հաճախասրտություն |
| Բուժաքննություն | ֆիզիկալ զննում |
| Բժշկական մասնագիտություն | վարակաբանություն և մանկաբուժություն |
Քութեշ (կամ սկառլատինա), սուր վարակային հիվանդություն՝ հարուցված A խմբի բետա հեմոլիտիկ ստրեպտոկով (Streptococcus pyogenes)[2]։ Ամենահաճախ դիտվող ախտանիշներն են՝ անգինան, տենդը, գլխացավերը, մեծացած ավշային հանգույցները և տիպիկ ցանը[2]։ Լեզուն ունի բնութագրական տեսք՝ մորենման է, սկզբում սպիտակ, ապա կարմիր, իսկ տիպիկ ցանը մանր կետային է՝ նման հղկաթղթի[2]։ Առավել հաճախ հանդիպում է 5-15 տարեկան երեխաների մոտ[2]։
Քութեշով հիվանդանում են հիմնականում այն մարդիկ, որոնք ունեն ստրեպտոկոկալ անգինա կամ մաշկի ստրեպտոկոկային ախտահարում[2]։ Հարուցիչները տարածվում են հազալու և փռշտալու ժամանակ[2]։ Տարածումը հնարավոր է նաև, եթե վարակակիրը կպչում է բակտերիան պարունակող որև առարկայի և ապա ձեռքը կպցնում է քթին կամ բերանին[2]։ Բնութագրական ցանավորումը պայմանավորված է էրիթրոգեն տոքսինով, որն արտադրում են տվյալ բակտերիաների որոշ շտամներ[2][3]։ Ախտորոշումը հաստատվում է բկանցքի քսուկի ցանքսի հիման վրա[2]։
Պատվաստանյութ չի կիրառվում[2]։ Կանխարգելման նպատակով խորհուրդ է տրվում հաճախակի լվանալ ձեռքերը, առանձնացնել անձնական օգտագործման իրերը և հեռու մնալ հիվանդ մարդկանցից[2]։ Հիվանդությունը բուժվում է հակաբիոտիկներով, որի ժամանակին և ադեկվատ կազմակերպումը կանխարգելում է հետագա բարդությունները[2]։ Լիարժեք կազմակերպված բուժման պարագայում ելքը հիմնականում բարենպաստ է[4]։ Քութեշի հետևանքով զարգացող ուշ բարդություններից են երիկամի ախտահարումը, սրտի ռևմատիկ ախտահարումը և արթրիտը[2]։ 20-րդ դարի սկզբին քութեշը մանկական մահացության առաջատար պատճառներից մեկն էր[5][6]։
Նշաններ և ախտանիշներ[խմբագրել | խմբագրել կոդը]
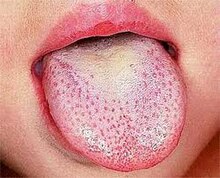
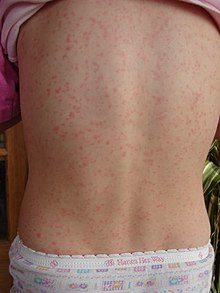

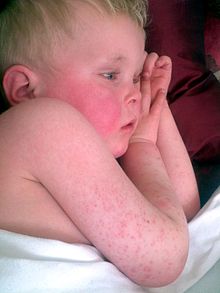
Բնութագրական ցանավորում՝ կետային, տարածուն, թեփոտում և այսպես կոչված «մորենման լեզու»
- Լեզուն փառակալած է, պտկիկները այտուցված և հիպերեմիկ։ Կարմիր պտկիկների արտահայտվելը սպիտակ փառի տակից լեզվին տալիս է սպիտակ մորու տեսք։
- Մի քանի օր անց(դեսկվամացիայի գործընթացից՝ փառակալումից հետո) սպիտակությունը անհետանում է, թողնելով միայն կարմիր այտուցված պտկիկները, որի արդյունքում լեզուն ստանում է կարմիր մորու տեսք[7]։
- Պետք է նշել, որ լեզվի նմանօրինակ ընդգրկումը քութեշի բնութագրական ցանավորման մի մասն է[8]
- Պաստիայի բծեր[9]
- Պետեխիալ գծեր, որոնք տեղակայված են ծալիչ մակերեսներին և սկսվում են վերին վերջույթներից
- Փսխում և որովայնային ցավ[10]
Ստրեպտոկոկալ անգինա[խմբագրել | խմբագրել կոդը]
Ստրեպտոկոկային ֆարինգիտի նշաններ (Strep throat)[10]։
- անգինա, ծամելու ցավոտություն
- Տենդ - հիմնականում 39 °C-ից բարձր (102.2 °F)
- Հոգնածություն
- Մեծացած և հիպերեմիկ նշիկներ՝ սպիտակ կամ դեղին էքսուդատներով[11]
- Մեծացած և զգայուն ավշային հանգույցներ, հիմնականում պարանոցի առաջային շրջանի[12]
Հետևյալ ախտանիշները հիմնականում բացակայելու են՝ հազ, քթահոսություն, լուծ և կոնյուկտիվիտ[10]։ Այս ախտանիշների առկայությունը ավելի շատ վիրուսային վարակի մասին է խոսում։
Ցան[խմբագրել | խմբագրել կոդը]
Ցանը առաջանում է ստրեպտոկոկային ֆարինգիտի առաջին ախտանիշների(անգինա, տենդ, հոգնածություն) ի հայտ գալուց 2 օր անց[13]։ Այս տիպիկ ցանը կոչվում է քութեշանման (սկարլատինաֆորմ) և բնութագրվում է հիպերեմիկ մաշկի ֆոնին առաջացած մանր կետային պապուլաներով, որոնք հակում ունեն միաձուլման[7][14]։ Հենց սրանցով էլ պայմանավորված է ցանավորման հղկաթղթի նմանվող տեսքը։ Մաշկի կարմիր հատվածները սեղմելիս գունատվում են, բաց թողնելիս վերականգնում են գույնը։ Այն կարող է ուղեկցվել քորով, բայց ոչ ցավով[7]։ Ցանը հիմնականում սկսվում է արմունկի ծալիչ մակերեսից և ապա աստիճանաբար ընդգրկում է ստորին վերջույթները, մարմինը[14][15]։ Ափերին, ներբաններին և դեմքին ցանավորում որպես կանոն չի դիտվում։ Սակայն դեմքը դառնում է հիպերեմիկ՝ հատկապես այտերի շրջանում, իսկ քիթ-շրթունքային հատվածը՝ օղակաձև գունատված[16]։ Ցանը ամբողջ մարմնով տարածվելուց հետո ավելի ցայտուն երևում է բնական ծալքերի (օր․՝ աճուկային և անութային) հատվածներում[9]։ Այս տեղամասերում հնարավոր են Պաստիայի բծերի առաջացում, որոնք իրենցից ներկայացնում են գծային դասավորությամբ պետեխիալ ցանավորում[9]։ Առաջին շաբաթվա ընթացքում ցանը սկսում է աստիճանաբար անհետանալ, որին հաջորդում է թեփոտումը, մաշկի արտաքին շերտի անջատումը, վերջինս էլ շարունակվում է ևս մի քանի շաբաթ[12]։ Բնորոշ է վերջույթների վրա ավելի ուշ զարգացող մեծ դաշտերով «ձեռնոցանման» թեփոտումը։ Կարևոր ախտորոշիչ նշանակություն ունի նաև «ցանի մարման» օրինաչափությունը[17]։ Թեփոտումը հիմնականում սկսվում է դեմքից և տարածվում վայրէջ ուղղությամբ ամբողջ մարմնով[7]։ Վերջույթներին դիտվում է խոշոր, իսկ իրանին մանր թեփոտում։ Թեփոտումից հետո տվյալ պացիենտի մաշկը նմանվում է արևայրուք ստացածի մարդու մաշկին[13]։
Բերան[խմբագրել | խմբագրել կոդը]
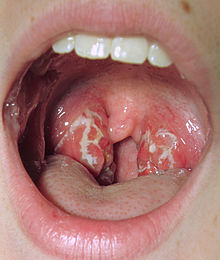
Քութեշին շատ բնորոշ ստրեպտոկոկալ ֆարինգիտի ժամանակ ախտահարվում են քմային նշիկները։ Նշիկները դառնում են այտուցված և հիպերեմիկ։ Ախտահարումը տարածվում է նաև քիմքի և լեզվակի վրա, արտահայտվելով փոքր կարմիր կետերի տեսքով, որոնք կոչվում են Ֆորչհեյմերի բծեր[11]։
Կլինիկական դրսևորումների բազմազանություն[խմբագրել | խմբագրել կոդը]
Քութեշի բնութագրիչները կարող են տարբեր լինել՝ կախված տարիքից, ռասայից, օրգանիզմի առանձնահատկություններից։ Մինչև 5 տարեկան երեխաների մոտ ընթացքը կարող է լինել ատիպիկ։ Մինչև 3 տարեկան երեխաների մոտ հնարավոր է քթի փակվածության և ոչ բարձր տենդի զարգացում[18]։ Երեխաները շատ հաճախ որևէ գանգատ չեն ունենում, միայն դյուրագրգռություն և ախորժակի կորուստ[18]։
Մուգ մաշկ ունեցող երեխաների մոտ այդ տիպիկ դեմքի նկարագիրը կարող է մի փոքր այլ լինել, և նրանց մոտ ցանի մաս կազմող կարմրությունը և շուրջբերանային գունատ օղը կարող է նվազ նկատելի լինել[7]։ Կասկածել կարելի է հիմնվելով ուղեկցող ախտանիշների և ախտորոշիչ թեստերի արդյունքների վրա։
Ընթացք[խմբագրել | խմբագրել կոդը]
Ստրեպտոկոկով վարակվելուց հետո սովորաբար 12ժամից մինչև 7օր է անհրաժեշտ ախտանիշների դրսևորման համար։ Այս ախտանշաներից են տենդը, հոգնածությունը և անգինան։ Տիպիկ քութեշանման ցանավորումը ի հայտ է գալիս 12-48 ժամ անց։ Ցանի առաջացման և տարածման առաջին օրերին արտահայտված են նաև Պաստիայի ախտանիշը (Պաստիայի բծեր) և «մորենման լեզուն»[7]։ Հաջորդող 3-4-րդ օրերին ցանը աստիճանաբար անհետանում է, ապա թեփոտվում, որը կարող է տևել շաբաթներ, ամիսներ[11][13]։ Եթե չբարդացած քութեշ է, ապա ախտանշանները և թեփոտումը վերանում են 5-10 օրվա ընթացքում[19]։
Բարդություններ[խմբագրել | խմբագրել կոդը]
Չբուժված կամ ոչ լիարժեք բուժված քութեշից հետո զարգացող բարդությունները կարելի է բաժանել երկու մեծ խմբի՝ ուղղակի և անուղղակի
Ուղղակի բարդություններ։ Սրանք հազվադեպ հանդիպող բարդություններ են, որոնք կա՛մ առաջանում են հարուցչի ուղղակի տարածումից, կա՛մ զարգանում են մոտակա օրգաններում։ Քութեշի դեպքում դա հիմնականում ըմպանն է։ Հարուցչի տարածումից հավանական է որ առաջանա հարնշիկային կամ ռետրոֆարինգեալ աբսցես, ցելյուլիտ, մաստոիդիտ կամ սինուսիտ։ Ստրեպտոկոկալ վարակին նաև բնորոշ է լիմֆատիկ համակարգով կամ արյամբ հեռակա հատվածներում տարածումը։ Այդպիսի հեռակա տարածման օրինակներից են էնդոկարդիտի, թոքաբորբի և մենինգիտի զարգացումը[16]։
Անուղղակի բարդություններ։ Այսպիսի բարդությունները զարգանում են A խմբի ստրեպտոկոկերի հատուկ շտամներով, և պայմանավորված են մոլեկուլային միմիկրիայի պատճառով զարգացող աուտոիմուն փոփոխություններով։ Այն հակամարմինները, որոնք գոյանում եմ պայքարելու համար A խմբի ստրեպտոկոկի դեմ, վնասում են սեփական հյուսվածքները։ Բարդությունները պայանավորված են այն հյուսվածով, որը դառնում է թիրախ հակամարմինների համար[14]։
- Սուր ռևմատիկ տենդ։ Այս բարդությունը զարգանում է վերին շնչուղիների ստրեպտոկոկային վարակից 2-6շաբաթ հետո[13] Հիմնականում հանդիպում է զարգացող երկրներում, որտեղ ստրեպտոկոկային վարակը հակաբիոտիկներով բուժում են միայն եթե ջերմող պացիենտը բավարարում է Ջոնսի չափանիշներին։ Այս չափանիշներից են արթրիտի, կարդիտի, նյարդաբանական խնդիրների և մաշկի ախտահարումների առկայությունը։ Նաև անհրաժեշտ է վերին շնչուղիների A խմբի ստրեպտոկոկով ախտահարումը հաստատող ապացույց։ Կարդիտն առաջանում է ի պատասխան հակաստրեպտոկոկալ հակամարմիններով սրտի վնասման և համարվում է ռևմատիկ տենդի ամենալուրջ բարդություններից մեկը։ Երբ առկա հիմնական հիվանդությանը գումարվում է սրտի ախահարումը ռևմատիկ տենդը, այն վերանվանվում է սրտի ռևմատիկ հիվանդություն, իսկ վերջինիս շատ բնորոշ է միտրալ ստենոզի զարգացում[18]։
- Հետստրեպտոկոկային գլոմերուլոնեֆրիտ։ Սա երիկամի բորբոքում է, որը զարգանում է ստրեպտոկոկային ֆարինգիտից 1-1շաբաթ անց։ Այն կարող է նաև առաջանալ իմպետիգոյից կամ ցանկացած այլ մաշկի ստրեպտոկոկային ախտահարումից հետո[13][20]։Դրա պատճառը աուտոիմուն պրոցեսներ են, որոնք վնասում են երիկամը։ Հիմնականում զարգանում է նեֆրիտիկ համախտանիշ, որը բնութագրվում է զարկերակային հիպերտենզիայով, այտուցներով և հեմատուրիայով։
- Հետստրեպտոկոկային ռեակտիվ արթրիտ։ A խմբի ստրեպտոկոկով հարուցված ֆարինֆիտից հետո արթրիտի ի հայտ գալը պետք է նախազգուշացնի հնարավոր սուր ռևմատիկ տենդի զարգացման մասին, քանի որ այն հանդիսանում է Ջոնսի չափանիշներից մեկը։ Եթե պացիենտի մոտ միայն արթրիտ է (մեկուսացված), ապա խոսքը գնում է հետստրեպտոկոկային ռեակտիվ արթրիտի մասին։ Այս արթրիտի ժամանակ ախտահարվել կարող են բոլոր հոդերը, ի տարբերություն սուր ռևմատիկ տենդի, որի ժամանակ հիմնականում ախտահարվում են մեծ հոդերը, ինչպես օրինակ ծնկանը։ Այն կարող է դրսևորվել ստրեպտոկոկային ֆարինգիտից անգամ 10օր հետո[13]։
Պատճառագիտություն[խմբագրել | խմբագրել կոդը]
Ստրեպտոկոկային անգինայից հարուցիչների տարածումը կարող է լինել սերտ շփման կամ վերին շնչուղիների արտադրուկի (օրինակ հազի ժամանակ արտանետվող լորձային կաթիլների) միջոցով[13]։ Այն անձը, որը սերտ շփման մեջ է գտնվում ստրեպտոկոկային ֆարինգիտով հիվանդի հետ ունի 35 % հավանականություն վարակվելու։ A ստրեպտոկոկային ֆարինգիտով հիվանդ 10 երեխայից 1-ի մոտ զարգանում է քութեշ[12][18]։
Ախտաֆիզիոլոգիա[խմբագրել | խմբագրել կոդը]

Քութեշին բնութագրական ցանը, որը նրա հիմնական տարբերությունն է իզոլացված ստրեպտոկոկային ֆարինգիտից, առաջանում է A խմբի ստրեպտոկոկի հատուկ պիրոգեն էքզոտոքսինից։ Այս տոքսինը կարող է հարուցել քութեշ միայն եթե տվյալ անհատը չունի հակատոքսիկ հակամարմիններ։ Հայտնաբերվել են ստրեպտոկոկալ պիրոգեն էքզոտոքսիններ A, B և C (speA, speB,և speC)։ Այս տոքսինները նաև կոչվում են էրիթրոգեն տոքսիներ, քանզի առաջացնում են քութեշին բնութագրական էրիթեմատոզ ցանավորում[13]։ A ստրեպտոկոկի հարուցիչներին տոքսին արտադարելու և հետևաբար քութեշ առաջացնելու համար անհրաժեշտ են բակտերիոֆագեր։ Օրինակ speA. տոքսինի արտադրման համար պատասխանատու է T12 բակտերիոֆագը[21], իսկ այդ տոքսինը ամենահաճախն է ասոցացվում քութեշի և նրա բարդույթներ սուր ռևմատիկ տենդի ու հետստրեպտոկակային գլոմերուլոնեֆրիտի հետ[11]։
Այս տոքսինները կոչվում են նաև սուպերանտիգեններ, քանի որ ակտիվացնում են օրգանիզմի իմուն պատասխանի համար պտասխանատու հիմնական բջիջներին[19]։ Օրգանիզմը այս տեքսիններին ի պատասխան սինթեզում է սպեցիֆիկ հակամարմիններ։ Չնայած դրան, այս հակամարմիննեըր ի զորու չեն լիովին պաշտպանել մարդուն հետագա A խմբի ստրեպտոկոկային վարակից, քանի որ մոտ 12 տարբեր պիրոգեն էքզոտոքսիններ կան[13]։
Մանրէաբանություն[խմբագրել | խմբագրել կոդը]
Հիվանդությունը հարուցվում է Streptococcus բակտերիայի կողմից արտազատվող պիրոգեն տոքսինով[22][23]։ Ստրեպտոկոկային պիրոգեն էքզոտոքսին A-ն(speA) բոլոր տոքսիններից ամենաշատ հետազոտվածն է։ Նրա գենը կրումը բակտերիֆագ T12-ը, որը ներդնում է այդ տոքսին արտադրող հատվածը ստրեպտոկոկի գենոմում, որտեղից էլ այն ենթարկվում է տրանսկրիպցիայի[24]։
Վիրուսների տաքսոնոմիայի միջազգային կոմիտեն T12 վիրուսը չի ընդգրել որևէ տաքսոնոմիկ միավորում։ Սա երկթել ԴՆԹ պարունակող վիրուս է և մորֆոլոգիորեն եթե դիտենք, ապա ամենայն հավանականությամբ պատկանում է Siphoviridae-ներին։
1986 թվականին կլոնավորվել և սեքվենավորվել է speA գենը[25]։ Այն բաղկացած է 753զույգ հիմքերից, որի արտադրած սպիտակուցի ընդհանուր զանգվածը 29.244 կիլոԴալտոն (կԴա) է։ Սպիտակուցի կազմում կա ազդանշանային հատված՝ 30ամինաթթվից բաղկացած, որի հեռացումից հետո մնում է մոտ 25.787 կԴա զանգվածով հատված։ Գենի կազմում կա և՛ պրոմոտորային, և՛ ռիբոսոմին ամրանալու հատված (Շայն-Դալգարնոյի հաջորդականություն)։ Տրանսկրիպցիայի տերմինալ հաջորդականությունը(ստոպ կոդոն) տրանսլյացիայի համանուն հաջորդականությունից 69 հիմք ներքև է։ Ծայրային կարբօքսիլ հատվածը ցուցաբերում է խիստ նմանություն ոսկեգույն ստաֆիլակոկի (Staphylococcus aureus) էնտերետոքսին B և C1 գեների համանուն հատվածներիկ հետ։
Բացի T12-ից այլ ստրեպտոկոկալ ֆագեր ևս կարող են կրել speA գենը[26]։
Ախտորոշում[խմբագրել | խմբագրել կոդը]
Չնայած քութեշը ունի տիպիկ կլինիկական պատկեր և կարելի է ախտորոշումը դնել կլինիկորեն, վերջնական ախտորոշման և այլ հիվանդություններից տարբերակման համար անհրաժեշտ են լրացուցիչ հետազոտություններ[7]։ Շատ կարևոր է անամնեզը, հատկապես ստրեպտոկոկային անգինայով հիվանդի հետ շփումը[13]։ Քութեշի հաստատման համար կա երկու մեթոդ՝ բկանցքի քսուկի ցանքս և արագ անտիգենային թեստ[18]
Արագ անտիգենային թեստն ունի բարձր սպեցիֆիկություն, բայց ոչ շատ բարձր զգայունություն։ Սա նշանակում է, որ եթե արդյունքը դրական է (հայտնաբերվել է A ստրեպտոկոկի հակծինը), նպատակահարմար է բուժել այդ մարդկանց հակաբիոտիկներով։ Այնուամենայնիվ, եթե թեստի արդյունքը բացասական է, անհրաժեշտ է կատարել բկանցքի ցանքս, բացառելու համար կեղծ բացասական արդյունքները[27]։ Ներկայումս, ախտորոշման համար բկանցքի ցանքսը համարվում է ոսկե ստանդարտ[18]։
Շճաբանական ախտորոշմամբ հայտնաբերում ենք ստրեպտոկոկի նկատմամբ օրգանիզմի սինթեզած հակամարմինները՝ հակաստրեպտոլիզին-O(ASLO) և անտիդեօքսիռիբոնուկլեազ B։ Այս հակամարմինները սինթեզելու համար օրգանիզմին անհրաժեշտ է 2-3շաբաթ, այդ պատճառով ներկա հիվանդության ախտորոշման համար այն չի կիրառվում, բայց կիրառվում է տարած ստրեպտոկոկային վարակը հաստատելու համար[12][18]։
Բկանցքի քսուկի ցանքսով կարելի է հասկանալ արդյոք վարակը էլիմինացվել է թե ոչ։ Սակայն այդ նպատակով տվյալ մեթոդի կիրառումը ցուցված չէ, քանի որ 25% դեպքերում չնայած բուժմանը վարակակրությունը պահպանվում է[20]։
Տարբերակիչ ախտորոշում[խմբագրել | խմբագրել կոդը]
- Վիրուսային էկզանթեմա։ Վիրուսային վարակները հաճախ են ուղեկցվում կարմրուկանման կամ մակուլոպապուլյոզ ցանավորմամբ։ Այս ցանի, ինչպես նաև տենդի հետ մեկտեղ հիվանդի մոտ դիտվում է քթահոսություն և հազ, որը խոսում է վիրուսային վարակի առկայության մասին[14]։
- Ալերգիկ կամ կոնտակտային դերմատիտ։ Մաշկի էրիթեմատոզ տեսքը ավելի տեղայնացված է, ի տարբերություն քութեշի ժամանակ դիտվող տարածուն ցանին[12]։
- Դեղորայքային գերզգայունություն։ Սրանք որոշակի խումբ(օր․՝ պենիցիլիններ) դեղորայքի կիրառումից զարգացող կողմնակի ազդեցություններն են։ Հիպերեմիկ մակուլոպապուլյոզ ցանավորումը այս դեպքում քորով և տենդով է զուգակցվում[28]։
- Կավասակիի հիվանդություն։ Այս հիվանդւթյամբ երեխաների մոտ ևս առաջանում է մորենման լեզու, դիտվում է թեփոտում ափերին ու ներբաններին, բայց ի տարբերություն քութեշի, Կավասակիով երեխաները հիմնականում մինչև 5տարեկան են, տենդը ավելի երկարատև է (5օրից ավելի) և ունեն լրացուցիչ որևէ կլինիկական չափանիշ(օրինակ կոնյուկտիվայի արյունալեցություն, հիպերեմիա)[29]։
- Տոքսիկ Շոկի համախտանիշ։ Այս համախտանիշը կարող է առաջանալ և՛ ստրեպտոկոկալ, և՛ ստաֆիլակոկային հարոցիչների դեպքում։ Կլինիկական մանիֆեստացիաներից են տարածուն ցանը և ափերի ու ներբանների թեփոտումը։ Կարող է տարբերակվել քութեշից արյան ցածր ճնշմամբ, քութեշանման ցանի բացակայությամբ և բազմաօրգանային ախտահարմամբ[30]։
- Ստաֆիլակոկային մաշկի այրման համախտանիշ։ Այս հիվանդությունը մեծ մասամբ ախտահարում է երեխաներին և հարուցվում է ոսկեգույն ստաֆիլակոկի (Staphylococcus aureus) արտադրած տոքսինով։ Ջերմության կտրուկ բարձրացումը և այրված մաշկի պատկերը կարող են առաջին հայացքից նմանակել քութեշին։ Բաց այս դեպքում հիվանդությունը ասոցացված է նաև գերզգայունության և մեծ բշտիկների ձևավորման հետ։ Այս բշտիկները հեշտությամբ պատռվում են և հարուցում են մաշկի շերտազատում[31]։
- Ստաֆիլակոկային քութեշ։ Ցանը նման է քութեշի ցանին տարածմամբ և կառուցվածքով, բայց մաշկը ավելի զգայուն է[7]։
Կանխարգելում[խմբագրել | խմբագրել կոդը]
Մեթոդներից մեկը հակաբիոտիկների երկարաժամկետ կիրառումն է կանխարգելելու համար հետակա ստրեպտոկոկալ ինֆեկցիան։ Մեթոդը խորհուրդ է տրվում միայն այն անձանց, որոնք ունեցել են բարդություններ, ինչպիսիք են սուր ռևմատիկ տենդի և սրտի ռևմատիկ հիվանդության ռեկուրենտ(կրկնվող) գրոհները[13]։
Պատվաստանյութի կիրառումը ավելի խելամիտ տարբերակ է, քանի որ այն թիրախավորում է մի քանի ենթատիպերի ստրեպտոկոկեր[13]։ Պատվաստանյութը հայտնաբերել են Ջորջ և Գլադիս Դիքերը, բայց հակաբիոտիկերի կիրառումը սահմանափակել է դրա կիրառումը։ Պատվաստանյութի վերջնական ստեղծման դժվարությոնները պայմանավորված էին տարբեր շճատիպերի վրա ազդող նյութի հայտնաբերման դժվարությամբ, մեծաքանակ պոպուլյացիայում հետազոտելու և արդյունավետությունն ու անվտանգությունը գնահատելու դժվարություններով[32]։ Վերջին տասնամյակներին մի քանի փորձ է կատարվել պատվաստանյութի ստեղծման ուղղությամբ։ Այս վակցինաները, որոնք դեռ մշակման փուլում են, նախատեսվում է, որ պետք է պարունակեն A խմբի ստրեպտոկոկի մակերեսային հակածիններ, որոնք հայտնվելով պատվաստվածի օրգանիզմում ակտիվացնելու են իմուն համակարգը, որն էլ կնախապարտրաստի օրգանիզմը հետագա վարակի դեմ պայքարին[33]։
Ժամանակին եղել է դիֆթերիա-քութեշ պատվաստանյութ[34]։ Բայց գտել են որ այն անարդյունավետ է[35]։ Այս պատվաստանյութի արտադրությունը դադարեցվել է երկրորդ համաշխարհային պատերազմից սկսած։
Բուժում[խմբագրել | խմբագրել կոդը]
Քութեշի բուժման անկյունաքարը հակաբիոտիկներն են։ Վաղ և ժամանակին կազմակերպված հակաբակտերիալ բուժումը նվազեցնում է հիվանդության տևողությունը։ Այնուամենայիվ, անկախ իրականացվող բուժումից մաշկի թեփոտում և շերտազատում դիտվելու է[7]։ Բուժման հիմնական նպատակը բարդույթների, հատկապես սուր ռևմատիկ տենդի կանխարգելումն է[18], որին հասնում են հակաբիոտիկնեի 9օրյա կուրսի նշանակումով[13]։ Սակայն, հակաբակտերիալ բուժումը չի կանխարգելում հետստրեպտոկոկային գլոմերուլոնեֆրիտի զարգացումը[7][14]։ Հակաբիոտիկներով վաղ բուժում սկսելու մեկ այլ, ոչ պակաս կարևոր պատճառ է հիվանդության տարածման կանխարգելումը։ Վարակված անհատը առաջին երկու շաբաթների ընթացքում հանդիսանում է վարակի աղբյուր և փոխանցում է հարուցիչներին շրջապատին[20]։ Երեխան հակաբիոտիկ ստանալուց 24ժամ հետո էլ վարակիչ չէ[13]։
Ընտրության պրեպարատը ներքին ընդունման(դեղահաբեր) պենիցիլին V-ն է։ Եթե երեխաները չեն կարող կոշտ դեղահաբ ընդունել, ապա կարելի է տալ ամոքսիցիլին, որը ևս արդյունավետ է և հեղուկի տեսքով է ընդունվում։ Բուժման կուրսի տևողությունը 10օր է[18]։ Դեղահաբերի այլընտրանքաին տարբերակ է նաև միջմկանային ներարկման համար նախատեսված Բենզատին պենիցիլին G-ն[36]։ Եթե տվյալ անհատը ունի այդ խմբի բոլոր հակաբիոտիկների, այդ թվում պենիցիլինի և ամոքսիցիլինի(բետա-լակտամային հակաբիոտիկների ընտանիք) նկատմամբ գերզգայունություն(ալերգիա), ապա պետք է փոխել խումբը, տալով օրինակ առաջին սերնդի ցեֆալոսպորիններ[27]։ Պետք է հաշվի առնել, որ եթե պացիենտի գերզգայունությունը տիպ 1-ով է ընթացել, ապա անգամ ցեֆալոսպորիններից կարող են դիտվել կողմnակի ազդեցություններ և գերզգայունության դրսևորումներ։ Այդ դեպքերում նպատակահարմար է կիրառել կլինդամիցին կամ էրիթրոմիցին[27]։
Չնայած համարվում է, որ ռեկուրենտ ստրեպտոկոկալ ֆարինգիտի դեպքում տոնզիլէկտոմիան ցուցված է, քութեշը ինքնին ցուցում չէ քմային նշիկների հեռացման։ Սա այն պատճառով է, որ ստրեպտոկոկոկ A-ն միայն տոնզիլէկտոմիայով չի վերանում օրգանիզմից[20]։
Կայունություն հակաբիոտիկների նկատմամբ[խմբագրել | խմբագրել կոդը]
Քութեշի այն դեղորայքակայուն շտամները, որոնք ռեզիստենտ են մակրոլիդների (օր․՝ էրիթրոմիցինի) նկատմամբ, զգայուն են բետա լակտամային հակաբիոտիկների՝ պենիցիլինների նկատմամբ ըստ 2011թվականի Հոնկոնգից ստացված տվյալների, որտեղ նկարագրվել էր միանգամից երկու մահ՝ առաջին անգամ վերջին տասնամյակում[37]։ Ինչպես նշում է պրոֆեսոր Կվոկ-յունգ Յուենը՝ Հոնկոնգի համալսարանի մանրէաբանության ամբիոնից, Հոնկոնգում շրջանառվող A ստրեպտոկոկի շտամների շուրջ 60%-ը կայուն է մակրոլիդների նկատմամբ։ Նախկինում այդ ցուցանիշը կազմում էր 10-30%, վերջինիս ավելացումը ամենայն հավանականությամբ մակրոլիդների չափից շատ նշանակման արդյունք է։
Համաճարակաբանություն[խմբագրել | խմբագրել կոդը]
Քութեշը հանդիպում է տղամարդկանց և կանանց մոտ հավասար հարաբերակցությամբ[12]։ Հիմնականում հիվանդանում են 5-15տարեկան երեխաները։ Չնայած հիվանդությունը կարող է դիտվել տարվա ցանկացած եղանակի, բայց ավելի հաճախ հանդիպում է ցուրտ եղանակին՝ ձմռանը, գարնանը[13]։
Քութեշի և՛ հիվանդացությունը, և՛ մահացությունը նվազել են 18-րդ և 19-րդ դարերի համեմատ[38]։ 1900ական թվականներին որոշ վայրերում քութեշից մահացությունը հասնում էր 25%-ի[39]։ Բուժման բարելավումը պայմանավորված էր պենիցիլինի հայտնաբերմամբ, որն էականորեն փոխել է ապրելիության ցուցանիշները[10]։ Չնայած վերջին հարյուրամյակում էականորեն նվազել է նաև հիվանդացությունը, որոշ երկրներում նկարագրվել են քութեշի տեղային բռնկումներ[40]։ Այս երևույթի պատճառը համաճարակաբանների համար շարունակում է հանելուկ մնալ։ 2013-2016 թվականները Միացյալ Թագավորությունում քութեշի դեպքերի թիվը 8,2-ից բարձրացել է մինչև 33,2 100000 բնակչի հաշվարկով[41]։
Պատմություն[խմբագրել | խմբագրել կոդը]
Անհայտ է, թե երբ է առաջին անգամ դիտվել և նկարագրվել քութեշով հիվանդացության դեպք[42]։ Դեռ Հիպոկրատն է նկարագրել է հիվանդի, ով ուներ տենդ և կարմրած մաշկ[43]։
Գրականությունում առաջին անգամ հիշատակվել է1553թվականին, սիցիլիական անատոմիայի մասնագետ և ֆիզիկոս Ջիովանի Ֆիլիպո Ինգրասիայի De Tumoribus praeter Naturam գրքում, որտեղ հիվանդությունը նա կոչում է rossalia։ Նա նաև նկարագրել է, որոշ ցուցանիշներ, որոնցով կարմրուկը տարբերվում է քութեշից[43]։ Այն վերանկարագրվել է Յոհան Վեյերի կողմից Գերմանիայում 1564-1565 թվականներին էպիդեմիայի ժամանակ, որտեղ այն կոչել են հեղձուկային քութեշ (scalatina anginosa): Քութեշի առաջին՝ նախորդներից տարբերվող նկարագիրը, տրվել է Յոհանես Կոյտարուսի De febre purpura epidemiale et contagiosa libri duo գրքում, որը լույս է տեսել Փարիզում։ Դանիել Սնեներտը Վիթենբերգից տվել է քութեշի թեփոտման նկարագիրը 1572 թվականին և առաջինն էր․ ով նկարագրել է հիվանդության հետ արթրիտի, քութեշային այտուցի և ասցիտի կապը։
Հետագայում կիրառվող եզրույթ «սկարլատինա»-ն առաջին անգամ կիառել է անգլիացի բժիշկ Թոման Սիդենհամը[43]։
1827թվականին Ռիչարդ Բրայթը առաջինն էր, ով նկարագրեց երիկամի ախտահարումը քութեշի ժամանակ։
Հիվանդության և ստրեպտոկոկի կապը առաջին անգամ նկարագրել է Թեոդոր Բիլրոթը 1874թվականին, դիտարկելով մաշկային վարակներ ուեցող պցիենտներին[43]։ Բիլրոթի առաջարկն է եղել նաև Ստրեպտոկոկ անվանումը։ 1884թվականին Ֆրիդրիխ Հուլիուս Ռոզենբախը ավելի խորը ուսումնասիրելով հարուցչին անվանումը մի փոքր փոխել է կոչելով թարախային ստրեպտոկոկ (Streptococcus pyogenes)[43]։ Առաջին անգամ հարուցչին աճեցրել է 1883թվականին գերմացի վիրաբույժ Ֆրիդրիխ Ֆեհլեյզենը կարմիր քամիով տառապող հիվանդի մաշկի քերուկից։
1884թվականին գերմանացի բժիշկ Ֆրիդրիխ Լյուֆլերը առաջին անգամ ապացսւցեց ստրեպտոկոկի առկայությունը բկանցքում քութեշի ժամանակ։ Քանի որ ստրեպտոկոկ ունեցող ոչ բոլոր պացիենտների մոտ էր զարգանում քութեշ այս տվյալները ժամանակին համարվում էին հակասական։ Քութեշի և ստրեպտոկոկի կապը ապացուցել է Ալֆոնս Դոժեն ու Ջորջ և Գլեդիս Դիքերը վղ 1900ականներին[44]։
Նիլ Ֆիլատովը (1895թվական) և Կլեմենտ Դյուքը(1894) նկարագրեցին էկզանթեմայով ընթացող մի հիվանդություն, որը ըստ նրանց կարմրուկն էր։ Սակայն 1900 թվականին Դյուքը առանձնացրեց այն և դարձավ հայտնի որպես Դյուքի հիվանդություն[45], Ֆիլատովի հիվանդություն։ Այնուամենայնիվ Քեյթ Փոուելը 1979 թվականին նկարգրեց այն որպես ստաֆիլակոկային էքզոտոքսինով հարուցված ստաֆիլակոկային այրված մաշկի համախտանիշի հատուկ տեսակ առանձին տեսակ[46][47][48][49]։
Ձիուց ստացված քութեշային շիճուկը կիրառվելով 1900ական թվականներին, էականորեն նվազեցրել է մահացությունը։
1906թվականին ավստրիացի մանկաբույժ Կլեմենս վոն Պիրկեն ցույց տվեց, որ հետքութեշային նեֆրիտի պատճառը հիվանդությունը ժամանակ հայտնաբերվող իմուն կոմպլեքսներն են[50]։
Բակտերիոֆագերը հայտնաբերել ՝ Ֆրեդերիք Թվորտը 1915 թվականին։ Նրա աշխատությունները անտեսվել էին և 1917թվականին Ֆելիքս դ՛Հերելը վերահայտնագործեց բակտերիֆագերին։ Քութեշի սպեցիֆիկ հարուցչի՝ Aստրեպտոկոկի բացահայտումը ավելի ուշ է եղել, Լանցֆիլդի ստրեպտոկոկային խմավորման սահմանի բացահայտումից հետո(1920թվական։ Ջորջ և Գլեդիս Դիքերը ցույց տվեցին, որ հարուցչից անջատված տոքսինները կարող են ինքնուրույն առաջացնել էրիթեմատոզ ռեակցիա, որն ապացուցում էր քութեշի պաթոգենեզում տոքսինի էական դերը։ Կերըլիտցին և ստեմփիեին հաջողվեց ստանալ մզվածք մարդու շիճուկի և պլացենտայի գլոբուլիններից, որն օգտագործվեց որպես լուսարձակող ագենտ քութեշի ախտորոշման ժամանակ, որը հետագայում հիմք է ծառայել Դիքի թեստի կոնցեպտի համար։ Քութեշի և բակտերիոֆագերի միջև կապը բացահայտվել է 1926թվականին Կանտուկուցենեյի և Բոնսյոի կողմից[51]
Քութեշի հակատոքսինը հայտնաբերվել է 1924թվականին։
Առաջին անգամ տոքսինը սքվենավորվել և կլոնավորվել է 1986թվականին Ուիքսի և Ֆերետիի կողմից[25]։ Պենիցիլինի հայտնաբերումը և լայնորեն կիրառումը էականորեն նվազեցրել է հիվանդության մահացությւնը և մարդկանց վաղը երբեմնի մահացու թվացող հիվանդության նկատմամբ։ Վերջին տարիներին քութեշով հիվանդացության դեպքեր նկարագրվել է Անգլիայում, Ուելսում, Հարավային Կորեայում, Վիետնամում, Չինաստանում և Հոնկոնգում;։ Հետազոտողները դեռ վերջնական համոզված չեն ինչն է այպիսի նոր ալիքի առաջացման պատճառը[52][53]։
Դիքի թեստ[խմբագրել | խմբագրել կոդը]
Դիքի թեստը սկսել է կիրառվել 1924թվականից և նպատակ է ունեցել հայտնաբերելու քութեշի կասկածելի դեպքերը[54]։ Դիքի թեստի էությունը կայանում է նրանում որ ներաշկային ներարկվում են նոսրացված ստրեպտոկոկեր։ Ներարկման հատվածում տեղայի ռեակցիա է զարգանում այն մարդկանց մոտ, որոնքց մոտ կասկածում էր քութեշ։ Այս ռեակցիան կարող է նշմարելի դառնալ ներարկումից մոտավոր 24, բայց եղել են դեպքեր, երբ դիտվել են 4-6ժամ հետո։ Եթե մաշկի վրա որևէ փոփոխություն չի նկատվում, ապա այդ մարդը արդեն ունի ձևավորված իմունիտետ տվյալ հիվանդության նկատմամաբ ր չունի ռիսկ այն զարգացնելու[55]։
-
Օտո Կալիսչերի դոկտորական թեզը քութեշ թեմայով 2891թվականին
-
1930թվականի ամերիկյան պաստառ, որը կաթի մատակարարման կարգավորման միջոցով փորձում էր կանխարգելել քութեշի և նման հիվանդությունների տարածումը
-
Գլեդիս Հենրի Դիքը(նկաում ցուցադրված) և Ջորջ Ֆրեդերիք Դիքը հայտնաբերել են քութեշի հակատոքսինը ր պատվաստանյութը 1924թվականին, որի կիրառումը սահմանափակվել է պենիցիլինի հայտնաբերումից հետո
Ծանոթագրություններ[խմբագրել | խմբագրել կոդը]
- ↑ 1,0 1,1 1,2 1,3 1,4 WikiSkripta (չեխերեն) — 2008. — ISSN 1804-6517
- ↑ 2,00 2,01 2,02 2,03 2,04 2,05 2,06 2,07 2,08 2,09 2,10 2,11 2,12 «Scarlet Fever: A Group A Streptococcal Infection». Center for Disease Control and Prevention. 2016 թ․ հունվարի 19. Արխիվացված օրիգինալից 2016 թ․ մարտի 12-ին. Վերցված է 2016 թ․ մարտի 12-ին.
- ↑ Ralph, AP; Carapetis, JR (2013). Group a streptococcal diseases and their global burden. Vol. 368. էջեր 1–27. doi:10.1007/82_2012_280. ISBN 978-3-642-36339-9. PMID 23242849.
{{cite book}}:|journal=ignored (օգնություն) - ↑ Quinn, RW (1989). «Comprehensive review of morbidity and mortality trends for rheumatic fever, streptococcal disease, and scarlet fever: the decline of rheumatic fever». Reviews of Infectious Diseases. 11 (6): 928–53. doi:10.1093/clinids/11.6.928. PMID 2690288.
- ↑ Smallman-Raynor, Matthew (2012). Atlas of epidemic Britain : a twentieth century picture. Oxford: Oxford University Press. էջ 48. ISBN 9780199572922. Արխիվացված օրիգինալից 2017 թ․ փետրվարի 14-ին.
- ↑ Smallman-Raynor, Andrew Cliff, Peter Haggett, Matthew (2004). World Atlas of Epidemic Diseases. London: Hodder Education. էջ 76. ISBN 9781444114195. Արխիվացված օրիգինալից 2017 թ․ փետրվարի 14-ին.
{{cite book}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ 7,00 7,01 7,02 7,03 7,04 7,05 7,06 7,07 7,08 7,09 Zitelli, Basil; McIntire, Sara; Nowalk, Andrew (2018). Zitelli and Davis' Atlas of Pediatric Physical Diagnosis. Elsevier, Inc.
- ↑ Ferri, Fred (2018). Ferri's Clinical Advisor 2018. Elsevier. էջ 1143.
- ↑ 9,0 9,1 9,2 Goldman, Lee; Schafer, Andrew (2016). Goldman-Cecil Medicine. Saunders. էջեր 1906–1913.
- ↑ 10,0 10,1 10,2 10,3 Wessels, Michael R. (2016). Ferretti, Joseph J.; Stevens, Dennis L.; Fischetti, Vincent A. (eds.). Streptococcus pyogenes : Basic Biology to Clinical Manifestations. Oklahoma City (OK): University of Oklahoma Health Sciences Center. PMID 26866221.
- ↑ 11,0 11,1 11,2 11,3 Goldsmith, Lowell; Katz, Stephen; Gilchrist, Barbara; Paller, Amy; Leffell, David; Wolff, Klaus (2012). Fitzpatrick's Dermatology in General Medicine. McGraw Hill.
- ↑ 12,0 12,1 12,2 12,3 12,4 12,5 Usatine, Richard (2013). Color Atlas of Family Medicine, Second Edition. McGraw Hill Companies.
- ↑ 13,00 13,01 13,02 13,03 13,04 13,05 13,06 13,07 13,08 13,09 13,10 13,11 13,12 13,13 13,14 Kliegman, Robert; Stanton, Bonita; St Geme, Joseph; Schor, Nina (2016). Nelson Textbook of Pediatrics. Elsevier. էջեր 1327–1337.
- ↑ 14,0 14,1 14,2 14,3 14,4 Kaspar, Dennis; Fauci, Anthony; Hauser, Stephen; Longo, Dan; Jameson, J. Larry; Loscalzo, Joseph (2015). Harrison's Principles of Internal Medicine, 19th edition. McGraw Hill Education.
- ↑ Family Practice Guidelines, Third Edition (անգլերեն). Springer Publishing Company. 2014. էջ 525. ISBN 9780826168757.
- ↑ 16,0 16,1 Bennett, John; Dolin, Raphael; Blaser, Martin (2015). Mandell, Douglas and Bennett's Principles and Practice of Infectious Disease, Eighth Edition. Saunders. էջեր 2285–2299.
- ↑ Աստվածատրյան. «Քութեշ(մանկական տարիքի)». med-practic.com. Վերցված է 28/01/2020-ին.
- ↑ 18,0 18,1 18,2 18,3 18,4 18,5 18,6 18,7 18,8 Langlois DM, Andreae M (2011 թ․ հոկտեմբեր). «Group A streptococcal infections». Pediatric Reviews. 32 (10): 423–9, quiz 430. doi:10.1542/pir.32-10-423. PMID 21965709.
- ↑ 19,0 19,1 Marks, James; Miller, Jeffrey (2013). Lookingbill and Marks' Principles and Dermatology, Fifth Edition. Elsevier. էջեր 183–195.
- ↑ 20,0 20,1 20,2 20,3 Tanz, Robert (2018). «Sore Throat». Nelson Pediatric Symptom-Based Diagnosis. Elsevier. էջեր 1–14.
- ↑ McShan, W. Michael (1997 թ․ փետրվար). «Bacteriophage T12 of Streptococcus pyogenes integrates into the gene encoding a serine tRNA». Molecular Microbiology. 23 (4): 719–728. doi:10.1046/j.1365-2958.1997.2591616.x. PMID 9157243.
- ↑ Zabriskie, J. B. (1964). «The role of temperate bacteriophage in the production of erythrogenic toxin by Group A Streptococci». Journal of Experimental Medicine. 119 (5): 761–780. doi:10.1084/jem.119.5.761. PMC 2137738. PMID 14157029.

- ↑ Krause, R. M. (2002). «A Half-century of Streptococcal Research: Then & Now». Indian Journal of Medical Research. 115: 215–241. PMID 12440194.
- ↑ McShan, W. M.; Ferretti, J. J. (1997). «Genetic diversity in temperate bacteriophages of Streptococcus pyogenes: identification of a second attachment site for phages carrying the erythrogenic toxin A gene». Journal of Bacteriology. 179 (20): 6509–6511. doi:10.1128/jb.179.20.6509-6511.1997. PMC 179571. PMID 9335304.
- ↑ 25,0 25,1 Weeks, C. R.; Ferretti, J. J. (1986). «Nucleotide sequence of the type A streptococcal exotoxin (erythrogenic toxin) gene from Streptococcus pyogenes bacteriophage T12». Infection and Immunity. 52 (1): 144–150. PMC 262210. PMID 3514452.
- ↑ Yu, C. E.; Ferretti, J. J. (1991). «Molecular characterization of new group A streptococcal bacteriophages containing the gene for streptococcal erythrogenic toxin A (speA)». Molecular and General Genetics. 231 (1): 161–168. doi:10.1007/BF00293833. PMID 1753942.
- ↑ 27,0 27,1 27,2 American Academy of Pediatrics (2013). Baker, Carol (ed.). Red Book Atlas of Pediatric Infectious Diseases. American Academy of Pediatrics. էջեր 473–476. ISBN 9781581107951.
- ↑ Ferri, Fred (2009). Ferri's Color Atlas and Text of Clinical Medicine. Saunders. էջեր 47–48.
- ↑ Kato, Hirohisa (2010). Cardiology, Third Edition. Elsevier. էջեր 1613–1626.
- ↑ Habif, Thomas (2016). Clinical Dermatology. Elsevier. էջեր 534–576.
- ↑ Adams, James (2013). Emergency Medicine Clinical Essentials. Saunders. էջեր 149–158.
- ↑ «Initiative for Vaccine Research (IVR)—Group A Streptococcus». World Health Organization. Արխիվացված օրիգինալից 2012 թ․ մայիսի 13-ին. Վերցված է 2012 թ․ հունիսի 15-ին.
- ↑ Chih-Feng, Kuo; Tsao, Nina; I-Chen, Hsieh; Yee-Shin, Lin; Jiunn-Jong, Wu; Yu-Ting, Hung (2017 թ․ մարտ). «Immunization with a streptococcal multiple-epitope recombinant protein protects mice against invasive group A streptococcal infection». PLOS ONE. 12 (3): e0174464. Bibcode:2017PLoSO..1274464K. doi:10.1371/journal.pone.0174464. PMC 5371370. PMID 28355251.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ Rudolf Franck - Moderne Therapie in Innerer Medizin und Allgemeinpraxis - Ein Handbuch der Medikamentösen, Physikalischen und Diätetischen Behandlungsweisen der Letzten Jahre. Springer Verlag. 2013 թ․ օգոստոսի 13. ISBN 9783662221860. Արխիվացված օրիգինալից 2017 թ․ հունվարի 9-ին. Վերցված է 2017 թ․ հունվարի 9-ին.
- ↑ Ellis, Ronald W.; Brodeur, Bernard R. (2012). New Bacterial Vaccines (անգլերեն). Springer Science & Business Media. էջ 158. ISBN 9781461500537. Արխիվացված օրիգինալից 2017 թ․ հունվարի 9-ին.
- ↑ Ferri, Fred (2018). Ferri's Clinical Advisor 2018. Elsevier. էջ 1143.
- ↑ «Second HK child dies of mutated scarlet fever». Associated Press (online). 2011 թ․ հունիսի 22. Արխիվացված օրիգինալից 2011 թ․ հունիսի 24-ին. Վերցված է 2011 թ․ հունիսի 23-ին.
- ↑ «Managing scarlet fever». BMJ. 362: k3005. 2018. doi:10.1136/bmj.k3005. ISSN 0959-8138. PMID 30166279.
- ↑ Guerrant, Richard; Walker, David; Weller, Peter (2011). Tropical Infectious Diseases: Principles, Pathogens and Practice. Elsevier. էջեր 203–211. ISBN 9780702039355.
- ↑ Basetti, S.; Hodgson, J.; Rawson, T.M.; Majeed, A. (2017 թ․ օգոստոս). «Scarlet Fever: A guide for general practitioners». London Journal of Primary Care. 9 (5): 77–79. doi:10.1080/17571472.2017.1365677. PMC 5649319. PMID 29081840.
- ↑ «Scarlet fever in England reaches highest level in 50 years». Pharmaceutical Journal. 2017 թ․ նոյեմբերի 30. Արխիվացված է օրիգինալից 2020 թ․ հունվարի 26-ին. Վերցված է 2018 թ․ հունվարի 2-ին.
- ↑ Rolleston, J. D. (1928). «The History of Scarlet Fever». BMJ. 2 (3542): 926–929. doi:10.1136/bmj.2.3542.926. PMC 2456687. PMID 20774279.
- ↑ 43,0 43,1 43,2 43,3 43,4 Ferretti, Joseph; Kohler, Werner (2016 թ․ փետրվար). «History of Streptococcal Research». Streptococcus Pyogenes: Basic Biology to Clinical Manifestations. PMID 26866232.
- ↑ http://www.nasonline.org/publications/biographical-memoirs/memoir-pdfs/dochez-alphonse.pdf
- ↑ Dukes, Clement (1900 թ․ հունիսի 30). «On the confusion of two different diseases under the name of rubella (rose-rash)». The Lancet. 156 (4011): 89–95. doi:10.1016/S0140-6736(00)65681-7.
- ↑ Weisse, Martin E (2000 թ․ դեկտեմբերի 31). «The fourth disease, 1900–2000». The Lancet. 357 (9252): 299–301. doi:10.1016/S0140-6736(00)03623-0. PMID 11214144.
- ↑ Powell, KR (1979 թ․ հունվար). «Filatow-Dukes' disease. Epidermolytic toxin-producing staphylococci as the etiologic agent of the fourth childhood exanthem». American Journal of Diseases of Children. 133 (1): 88–91. doi:10.1001/archpedi.1979.02130010094020. PMID 367152.
- ↑ Melish, ME; Glasgow, LA (1971 թ․ հունիս). «Staphylococcal scalded skin syndrome: the expanded clinical syndrome». The Journal of Pediatrics. 78 (6): 958–67. doi:10.1016/S0022-3476(71)80425-0. PMID 4252715.
- ↑ Morens, David M; Katz, Alan R; Melish, Marian E (2001 թ․ մայիսի 31). «The fourth disease, 1900–1881, RIP». The Lancet. 357 (9273): 2059. doi:10.1016/S0140-6736(00)05151-5. PMID 11441870.
- ↑ Huber, B. (2006). «100 years of allergy: Clemens von Pirquet—his idea of allergy and its immanent concept of disease» (PDF). Wiener klinische Wochenschrift. 118 (19–20): 573–579. doi:10.1007/s00508-006-0701-3. PMID 17136331.
- ↑ Cantacuzène, J.; Bonciu, O. (1926). «Modifications subies par des streptocoques d'origine non scarlatineuse au contact de produits scarlatineux filtrès». Comptes rendus de l'Académie des Sciences (ֆրանսերեն). 182: 1185–1187.
- ↑ Lamagni, Theresa; Guy, Rebecca; Chand, Meera (2018). «Resurgence of scarlet fever in England, 2014–16: a population-based surveillance study». The Lancet Infectious Diseases. The Lancet: Infectious Disease. 18 (2): 180–187. doi:10.1016/S1473-3099(17)30693-X. PMID 29191628.
- ↑ Branswell, Helen (2017 թ․ նոյեմբերի 27). «Scarlet fever, a disease of yore, is making a comeback in parts of the world». STAT.
- ↑ Dick, G. F.; Dick, G. H. (1924). «A skin test for susceptibility to scarlet fever». Journal of the American Medical Informatics Association. 82 (4): 265–266. doi:10.1001/jama.1924.02650300011003.
- ↑ Claude, B; McCartney, J.E.; McGarrity, J. (1925 թ․ հունվար). «The Dick test for susceptibility to scarlet fever». The Lancet. 205 (5292): 230–231. doi:10.1016/S0140-6736(00)56009-7.
Արտաքին հղումներ[խմբագրել | խմբագրել կոդը]
| Վիքիպահեստն ունի նյութեր, որոնք վերաբերում են «Քութեշ» հոդվածին։ |
| ||||||||||||||||



