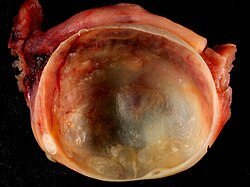
Ձվարանի կիստա
| Ձվարանի կիստա | |
|---|---|
 | |
| Տեսակ | հիվանդության կարգ |
| Բժշկական մասնագիտություն | գինեկոլոգիա |
Ձվարանի կիստա (անգլ.՝ Ovarian cyst), հեղուկով լցված պարկ ձվարանում[1]։ Հաճախ անախտանիշ է[1]։ Երբեմն կարող է բերել փքվածության, որովայնի և մեջքի ստորին հատվածում ցավերի[1]։ Կիստաների մեծ մասն անվտանգ են[1]։ Ուժեղ ցավեր կարող են առաջանալ, եթե կիստան պատռվի, կամ տեղի ունենա ձվարանի ոտիկի ոլորում[1]։ Դա կարող է բերել փսխման կամ թուլության[1]։
Կիստաների մեծ մասը կապված են ձվազատման (օվուլյացիայի) հետ և հանդես են գալիս որպես ֆոլիկուլյար կիստա կամ դեղին մարմնիկի կիստա[1]։ Մյուս տեսակներն են էնդոմետրիոիդ կիստան, դերմոիդ կիստան և ցիստադենոման[1]։ Բազմաթիվ մանր կիստաներ են հանդիպում զույգ ձվարանների վրա դրանց պոլիկիստոզի ժամանակ[1]։ Դրանք կարող են առաջանալ նաև փոքր կոնքի բորբոքային հիվանդությունների ժամանակ[1]։ Հազվադեպ դեպքերում կիստաները կարող են լինել ձվարանի քաղցկեղի ձև[1]։ Ախտորոշումն արվում է փոքր կոնքի ուլտրաձայնային հետազոտության և օժանդակ այլ հետազոտման մեթոդների օգնությամբ[1]։
Սովորաբար կիստաները հսկվում են բժիշկների կողմից[1]։ Ցավի առաջացման ժամանակ դեղամիջոցներից կարող են օգտագործվել պարացետամոլը (ացետամինոֆեն) կամ իբուպրոֆենը[1]։ Այն անձանց շրջանում, որոնք անամնեզում հաճախ են ունեցել ձվարանի կիստաներ, հորմոնալ հակաբեղմնավորիչները կարող են օգտագործվել կանխելու համար դրանց հետագա առաջացումը[1]։ Սակայն չկան հավաստի տվյալներ, որ հակաբեղմանավորիչները կարող են հանդիսանալ արդեն իսկ առաջացած կիստաների համար բուժման տարբերակ[2]։ Եթե դրանք մի քանի ամիս անց հետ չեն զարգանում, մեծանում են չափերով, ձեռք են բերում ոչ բնորոշ տեսք, կամ առաջացնում են ցավ, ցուցված է կիստաների վիրահատական հեռացում[1]։
Վերարտադրողական շրջանում գտնվող կանանց մոտ հաճախ առաջանում են փոքր կիստաներ[1]։ Մեծ կիստաները առաջացնում են բարդություններ մինչև դաշտանադադարը գտնվող անձանց 8%-ի շրջանում[1]։ Ձվարանային կիստաները առկա են դաշտանադադարում գտնվող կանանց 16%-ի մոտ և ավելի հավանական է, որ դա կարող է լինել քաղցկեղ[1][3]։
Նշաններ և ախտանիշներ[խմբագրել | խմբագրել կոդը]
Կարող են առկա լինել որոշ կամ բոլոր ախտանիշները, սակայն հնարավոր է նաև անախտանիշ ընթացք[4]։
- Որովայնային ցավ։ Բութ ցավ որովայնում կամ կոնքում, հատկապես սեռական հարաբերության ժամանակ։
- Արգանդային արյունահոսություն։ Ցավ դաշտանի սկզբում, վերջում կամ ամբողջ ընթացքում, անկանոն ցիկլ, ոչ նորմալ արգանդային արյունահոսություն կամ քսվող արյուն։
- Լցվածության, ծանրության, ճնշման, այտուցվածության կամ փքվածության զգացում որովայնում։
- Սուր և հանկարծակի սկսվող ցավ որովայնի ստորին հատվածի մի կողմից։
- Հաճախամիզություն, դժվարամիզություն (միզապարկը ամբողջությամբ դատարկելու անհնարինություն), աղիների պերիստալտիկայի դժվարություն կապվաց կոնքի խոռոչի օրգանների (ձվարանների) չափերի մեծացմամբ։
- Կոնստիտուցիոնալ ախտանիշներ՝ հոգնածություն, գլխացավ։
- Սրտխառնոց, փսխում
- Քաշի ավելացում
Այլ ախտանիշներ կարող են առաջանալ՝ կախված, թե որն է կիստայի առաջացման պատճառը[4]։
- Ձվարանների պոլիկիստոզային համախտանիշի (ՁՊԿՀ) (PCOS-Polycystic ovarian syndrome) ժամանակ դիտվում է դեմքի և մարմնի մազակալում, ակնե, ճարպակալում և անպտղություն։
- Էնդոմետրիոզի ժամանակ լինում է առատ դաշտան, սեռական հարաբերությունը ցավոտ է։
Կիստաների ազդեցությունը պտղաբերության վրա, որոնց առաջացումը կապված չէ ՁՊԿՀ-ի հետ, պարզված չէ[5]։
Կիստայի պատռում[խմբագրել | խմբագրել կոդը]
Պատռված կիստան սովորաբար ունի տեղային դրսևորում և պահանջում է բժիշկի կողմից հսկողություն, ցավազրկողների ընդունում։ Գլխավոր ախտանիշն է հանդիսանում ցավը որովայնում, որը կարող է տևել օրերից մինչև շաբաթներ, սակայն երբեմն լինում է անախտանիշ[6]։ Մեծ կիստայի պատռումը կարող է հանգեցնել որովայնի խոռոչում արյունահոսության, ընդհուպ մինչև հեմոռագիկ շոկի։
Ձվարանի ոտիկի ոլորում[խմբագրել | խմբագրել կոդը]
Կիստաները բարձրացնում են ձվարանի ոտիկի ոլորման վտանգը՝ 4սմ-ից մեծերը ասոցացված են 17% հավանականության հետ։ Ոլորումը կարող է հանգեցնել արյան հոսքի խանգարման և ձվարանի ինֆարկտի[7]։
Ախտորոշում[խմբագրել | խմբագրել կոդը]



Ձվարանի կիստաները սովորաբար ախտորոշվում են ՈՒՁՀ-ի, ՀՏ, ՄՌՇ հետազոտությունների օգնությամբ, իսկ արդյունքները կորրելացվում են կլինիկական արտահայտությունների և էնդոկրինոլոգիական թեստերի արդյունքների հետ։
Ուլտրաձայնային հետազոտություն[խմբագրել | խմբագրել կոդը]
Վերարտադրողական շրջանում գտնվող կանանց շրջանում, մինչև 5 սմ տրամագծով կիստայի առկայության դեպքում հետագա դինամիկ ՈՒՁՀ-ի կարիք չկա, որովհետև դրանք սովորաբար ֆոլիկուլյար կիստաներ են։ Նախադաշտանադադարային կանանց շրջանում 5-7 սմ կիստայի առկայության դեպքում անհրաժեշտ է ամենամյա դինամիկ ՈՒՁՀ։ Պարզ կիստայի 7 սմ-ից մեծ չափերի դեպքում ցուցված է ՄՌՇ հետազոտություն կամ ախտորոշիչ վիրահատություն։ Մեծ չափերի պատճառով հնարավոր չէ դրանք հուսալիորեն գնահատել միայն ՈՒՁՀ-ի օգնությամբ։ Ուլտրաձայնային ալիքի վատ թափանցելիության հետևանքով դժվար է տեսնել փափուկ հյուսվածքի հանգուցավորությունը կամ հետին պատի հաստացած միջնապատը։ Դեղին մարմնիկի համար, որը դոմինանտ ձվազատող ֆոլիկուլն է, բնորոշ է հաստացած պատը, որը ներսից խոզանակավոր, անկանոն ուրվագծեր ունի։ Դինամիկ հետազոտությունը անհրաժեշտ է, եթե տրամագիծը գերազանցում է 3 սմ-ը։ Հետդաշտանադադարային կանանց մոտ յուրաքանչյուր կիստա, որը մեծ է 1 սմ-ից, ենթակա է ամենամյա ուլտրաձայնային հսկողության։ Ինչպես և վերարտադրողական շրջանի կանանց մոտ, կիստայի 7 սմ-ից մեծ չափերի դեպքում ցուցված է ՄՌՇ հետազոտություն կամ ախտորոշիչ վիրահատություն[8]։
Պատահական հայտնաբերված դերմոիդ կիստաների համար, որոնք ՈՒՁՀ-ով տարբերակվում են շնորհիվ իրենց մեջ պարունակվող պաթոգնոմոտիկ էխոգեն ճարպի շնորհիվ, անկախ հիվանդի տարիքից ցուցված է ամենամյա դինամիկ հետազոտություն և վիրահատական հեռացում։ Պերիտոնեալ կիստաների համար, որոնք նման են ճմրթած թղթի-հյուսվածքի և կրկնում են շրջակա օրգանների ուրվագծերը, հսկողությունը հիմնվում է անամնեզի տվյալների վրա։ Անէխոգեն պատկերի պատճառով, հիդրոսալպինգսը կամ ֆալլոպյան փողի լայնացումը կարող են սխալմամբ ախտորոշվել որպես ձվարանի կիստա։ Հետազոտումը նույնպես հիմնված է անամնեզի տվյալների հիման վրա[8]։
Բազմախոռոչավոր, մինչ 3 մմ միջնապատ ունեցող կիստաների ժամանակ խորհուրդ է տրվում վիրահատական հեռացում։ Խոռոչների առկայությունը ենթադրում է նեոպլազիա։ Բարակ միջնապատերը վկայում են, որ նեոպլազիան բարորակ է։ Միջնապատի հաստացումը, հանգուցավորության առաջացումը և դոպլեր հետազոտությամբ կիստայի անոթավորման հայտնաբերումը ցուցում է վիրահատության, որպեսզի ժամանակին կանխվի հետագա հնարավոր չարորակացումը[8]։
Գնահատման համակարգեր[խմբագրել | խմբագրել կոդը]
Գոյություն ունի ձվարանի կիստայի չարորակացման գնահատման մի քանի համակարգ, ինչպիսիք են չարորակացման ինդեքսի ռիսկ, LR2, ՊԳ (պարզ գնահատում)։ Դրանց զգայունությունը և յուրահատկությունը ներկայացված է ստորև[9]՝
| Գնահատման համակարգ | Նախադաշտանադադարային շրջան | Հետդաշտանադադարային շրջան | ||
|---|---|---|---|---|
| Զգայունություն | Յուրահատկություն | Զգայունություն | Յուրահատկություն | |
| RMI I | 44% | 95% | 79% | 90% |
| LR2 | 85% | 91% | 94% | 70% |
| ՊԳ | 93% | 83% | 93% | 76% |
Ձվարանային կիստաներրը կարելի է դասակարգել ելնելով այն հանգամանքից, հանդիսանում են դրանք նորմալ դաշտանային ցիկլի ֆոլիկուկյար (ֆունկցիոնալ) կիստա, թե ունեն այլ ծագումնաբանություն[4]։
Կիստան համարվում է մեծ, եթե 5 սմ և ավելի է ու հսկա, եթե 15 սմ և ավելի է։ Եթե երեխաների մոտ կիստան հասնում է պորտի մակարդակին, համարվում է հսկա։
Ֆունկցիոնալ կիստա[խմբագրել | խմբագրել կոդը]
Ֆունկցիոնալ կիստաների առաջացումը կապված է դաշտանային ցիկլի հետ։ Տարբերում են հետևյալ տեսակները՝
- Ֆոլիկուլյար կիստա։ Ամենահաճախ հանդիպող տեսակն է։ Ֆոլիկուլը, որը ձվաբջիջ է պարունակում, դաշտանային ցիկլի 14-րդ օրը, ձվազատման ժամանակ պետք է պատռվի։ Եթե դա տեղի չի ունենում, առաջանում է ֆոլիկուլյար կիստա՝ 2,5 սմ և ավելի տրամագծով[4]։
- Դեղին մարմնիկի կիստան առաջանում է ձվազատումից հետո[4]։
- Տեկկա լյուտեինային կիստան առաջանում է տեկկա բջջային շերտում, որը շրջապատում է զարգացող ձվաբջիջներին։ Մարդու խորիանային գոնադոտրոպինի գերազդեցության հետևանքով զույգ ձվարաններում տեկկա բջիջները պրոլիֆերացվում են և դառնում կիստոզ[4]։
Ոչ ֆունկցիոնալ կիստաներ[խմբագրել | խմբագրել կոդը]

- Բազմաթիվ մանր կիստաներով ձվարան, որը հայտնաբերվում է կլինիկապես առողջ կնոջ մոտ կամ ՁՊԿՀ-ի ժամանակ,
- Էնդոմետրիոիդային կիստա, որը հայտնի է որպես շոկոլադե կիստա,
- Հեմոռագիկ ձվարանային կիստա,
- Դերմոիդ կիստա,
- Ձվարանային շճային ցիստադենոմա,
- Ձվարանային մուցինոզ ցիստադենոմա,
- Հարձվարանային կիստա,
- Ցիստիկ ադենոֆիբրոմա,
- Սահմանային ուռուցքային բջիջներ։
Նման կլինիկական վիճակներ[խմբագրել | խմբագրել կոդը]

Յուվենիլ հիպոթիրեոիդիզմի 75% դեպքերն ուղեկցվում են մուլտիկիստոզ ձվարաններով։ Ձվարանի ուռուցքի մարկերները և մեծ կիստաները բնորոշ են Ֆան Վիկի և Գրումբախի համախտանիշին[10]։
Երեխաների և դեռահասների շրջանում չարորակ պրոցեսների բացակայության պայմաններում CA-125 մարկերը հաճախ կարող է բարձրացած լինել։ Սա պետք է հաշվի առնել պահպանողական բուժում նշանակելու համար։
ՊԿՁՀ-ի ժամանակ, լյուտեինացնող և ֆոլիկուլոխթանիչ հորմոնների բարձրացած հարաբերության հետևանքով զույգ ձվարանների վրա առաջանում են բազմաթիվ մանր կիստաներ։ Բնորոշ է 25 և ավելի կիստաների առկայությունը կամ ձվարանի ծավալի 10 մլ և ավելի մեծացումը[11]։
Կլոմիֆենով անպտղության բուժման արդյունքում մարդու խորիոնային գոնադոտրոպինի (ՄԽԳ) բարձրացման հետևանքով հնարավոր է զույգ ձվարաններում բիլատերալ մեծ կիստաների առաջացում։ Այս երևույթը հայտնի է որպես ձվարանների գերդրդման համախտանիշ[12]։ Մի շարք չարորակացումներ կարող են նմանվել կլոմիֆենի ազդեցությանը, բարձրացնելով ՄԽԳ-ի քանաակը, օրինակ՝ ստամոքսաղիքային տրոֆոբլաստիկ հիվանդությունը։
Չարորակացման ռիսկ[խմբագրել | խմբագրել կոդը]
Ձվարանի քաղցկեղի առաջացման հավանականության գնահատման լայն տարածում գտած մեթոդներից է չարորակացմանի ինդեքսի ռիսկը՝ risk of malignancy index (RMI)[13]: Ըստ այս մեթոդի, բոլոր նրանց, ում մոտ RMI 200-ից բարձր է եղել, պետք է ուղղորդել դեպի մասնագիտացված օնկո-վիրաբուժական կենտրոններ[14]։
RMI-ը հաշվում է հետևալ կերպ[14]՝
- RMI = ՈՒՁՀ միավոր x դաշտանադադարային միավոր x CA-125-ի քանակը Մ/մլ
ՈՒՁՀ միավորը և դաշտանադադարային միավորը որոշելու համար գոյություն ունի երկու մեթոդ և կախված նրանից, թե որ մեթոդն է ընտրվել, հետազոտությունը կոչվում է RMI 1 և RMI 2[14]:
| Առանձնահատկություն | RMI 1 | RMI 2 |
|---|---|---|
|
Ուլտրաձայնային անոմալիաներ։
|
|
|
| Դաշտանադադարային միավորը |
|
|
| CA-125 | Քանակը Մ/մլ | Քանակը Մ/մլ |
RMI 2-ի 200 և բարձր արժեքի զգայունությունը կազմում է 74-80%, յուրահատկությունը 89-92%, դրական կանխատեսիչ արժեքը շուրջ 80%։ RMI 2-ը համարվում է ավելի զգայուն, քան RMI 1-ը[14]։
-
Ձվարանի կիստայի տեսակները 244 հետազոտողների շրջանում (%)[15]
-
Ձվարանի կիստա ունեցող հղի/ոչ հղի կանանց թվաքանակը 244 հետազոտվածների շրջանում (%)
-
Ձվարանի կիստա ունեցող կանանց ամուսնական կարգավիճակը 244 հետազոտվածների շրջանում (%)
Բուժում[խմբագրել | խմբագրել կոդը]
Հիպոթիրեոիդոզով կամ էնդոկրին համակարգի այլ խնդրի հետ ասոցացված կիստաների վարումը կապված է նշված հիվանդության բուժման հետ։
Կիստաների 95%-ը բարորակ են, ոչ կանցերոգեն[16]։
Ֆունկցիոնալ կիստաները և ձվարանի հեմոռագիկ կիստաները սովորաբար ներծծվում են.[17]: Սակայն, որքան մեծ է կիստան, այնքան ավելի անհավանական է, որ նա ինքնուրույն կներծծվի[18]։ Բուժում կարող է անհրաժեշտ լինել, եթե նրանք պահպանվում են ամիսներ շարունակ, մեծանում են կամ առաջացնում են ցավ[19]։ Կիստաները, որոնք պահպաանվում են երկու կամ երեք դաշտանային ցիկլ կամ հայտնաբերվում են հետդաշտանադադարային կանանց մոտ, կարող են վկայել ավելի լուրջ հիվանդության մասին։ Նրանք պետք է հսկվեն ՈՒՁՀ-ի օգնությամբ և անհրաժեշտության դեպքում կատարվի ախտորոշիչ լապարոսկոպիա։ Որոշ դեպքերում կարող է կատարվել վիրահատական բիոպսիա։
Ցավ[խմբագրել | խմբագրել կոդը]
Կարող են օգտագործվել հետևյալ դեղամիջոցները.
- Ցավազրկողներ՝ ացետամինոֆեն, ոչ ստերոիդային հակաբորբոքային դեղամիջոցներ[1] կամ օպիոիդներ։
- Հորմոնալ հակաբեղմնավորիչները կանխում են նոր կիստաների առաջացումը, սակայն կիրառելի չեն արդեն առկա կիստաների բուժման համար[1][2]։
Վիրահատություն[խմբագրել | խմբագրել կոդը]
Չնայած որ կիստաների մեծ մասը հսկվում են, որոշների համար անհրաժեշտ է վիրահատական միջամտություն[20]։ Կարող է հեռացվել ինչպես կիստան, այնպես էլ մեկ կամ երկու ձվարանները[21]։ Եթե կիստան մեծ չէ կամ չարորակացումը բացառված է, կատարվում է լապարոսկոպիա[22]։ Վիրահատական միջամտություն պահանջող դեպքերն են[23]՝
- Ձվարանային կիստաների կայուն կոմպլեքս,
- Ախտանիշներ առաջացնող կիստա,
- 5 սմ և ավելի չափեր ունեցող կիստաների կոմպլեքս,
- 10 սմ և ավելի չափեր ոնեցող միայնակ կիստա,
- Նախադաշտանադադարային և հետդաշտանադադարային շրջան։
Հաճախականություն[խմբագրել | խմբագրել կոդը]
Վերարտադրողական շրջանում գտնվող կանանց մոտ հաճախ առաջանում են փոքր կիստաներ[1]։ Մեծ կիստաները առաջացնում են բարդություններ մինչև դաշտանադադարը գտնվող անձանց 8%-ի շրջանում[1]։ Ձվարանային կիստաները առկա են դաշտանադադարում գտնվող կանանց 16%-ի մոտ և ավելի հավանական է, որ դա կարող է լինել քաղցկեղ[1][3]։
Ծանոթագրություններ[խմբագրել | խմբագրել կոդը]
- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 1,11 1,12 1,13 1,14 1,15 1,16 1,17 1,18 1,19 1,20 1,21 1,22 1,23 «Ovarian cysts». Office on Women's Health. 2014 թ․ նոյեմբերի 19. Արխիվացված է օրիգինալից 2015 թ․ հունիսի 29-ին. Վերցված է 2015 թ․ հունիսի 27-ին.
- ↑ 2,0 2,1 Grimes, DA; Jones, LB; Lopez, LM; Schulz, KF (2014 թ․ ապրիլի 29). «Oral contraceptives for functional ovarian cysts». The Cochrane Database of Systematic Reviews. 4: CD006134. doi:10.1002/14651858.CD006134.pub5. PMID 24782304.
- ↑ 3,0 3,1 Mimoun, C; Fritel, X; Fauconnier, A; Deffieux, X; Dumont, A; Huchon, C (December 2013). «[Epidemiology of presumed benign ovarian tumors]». Journal de gynecologie, obstetrique et biologie de la reproduction. 42 (8): 722–9. doi:10.1016/j.jgyn.2013.09.027. PMID 24210235.
- ↑ 4,0 4,1 4,2 4,3 4,4 4,5 Helm, William. «Ovarian Cysts». Արխիվացված օրիգինալից 2013 թ․ սեպտեմբերի 7-ին. Վերցված է 2013 թ․ օգոստոսի 30-ին.
- ↑ Legendre, G; Catala, L; Morinière, C; Lacoeuille, C; Boussion, F; Sentilhes, L; Descamps, P (March 2014). «Relationship between ovarian cysts and infertility: what surgery and when?». Fertility and Sterility. 101 (3): 608–14. doi:10.1016/j.fertnstert.2014.01.021. PMID 24559614.
- ↑ Ovarian Cyst Rupture Արխիվացված 2013-09-28 Wayback Machine at Medscape. Authors: Nathan Webb and David Chelmow. Updated: Nov 30, 2012
- ↑ «Ovarian Cysts Causes, Symptoms, Diagnosis, and Treatment». eMedicineHealth.com. Արխիվացված է օրիգինալից 2007 թ․ մարտի 7-ին.
- ↑ 8,0 8,1 8,2 Levine, D; Brown, DL; Andreotti, RF; Benacerraf, B; Benson, CB; Brewster, WR; Coleman, B; Depriest, P; Doubilet, PM; Goldstein, SR; Hamper, UM; Hecht, JL; Horrow, M; Hur, HC; Marnach, M; Patel, MD; Platt, LD; Puscheck, E; Smith-Bindman, R (September 2010). «Management of asymptomatic ovarian and other adnexal cysts imaged at US: Society of Radiologists in Ultrasound Consensus Conference Statement». Radiology. 256 (3): 943–54. doi:10.1148/radiol.10100213. PMID 20505067.
- ↑ Kaijser J, Sayasneh A, Van Hoorde K, Ghaem-Maghami S, Bourne T, Timmerman D, Van Calster B (2013). «Presurgical diagnosis of adnexal tumours using mathematical models and scoring systems: a systematic review and meta-analysis». Human Reproduction Update. 20 (3): 449–462. doi:10.1093/humupd/dmt059. ISSN 1355-4786. PMID 24327552.
- ↑ Durbin KL, Diaz-Montes T, Loveless MB (2011). «Van wyk and grumbach syndrome: An unusual case and review of the literature». Journal of pediatric and adolescent gynecology. 24 (4): e93–6. doi:10.1016/j.jpag.2010.08.003. PMID 21600802.
- ↑ Dewailly, D; Lujan, ME; Carmina, E; Cedars, MI; Laven, J; Norman, RJ; Escobar-Morreale, HF (May 2014). «Definition and significance of polycystic ovarian morphology: a task force report from the Androgen Excess and Polycystic Ovary Syndrome Society». Human Reproduction Update. 20 (3): 334–52. doi:10.1093/humupd/dmt061. PMID 24345633.
- ↑ Altinkaya, SO; Talas, BB; Gungor, T; Gulerman, C (October 2009). «Treatment of clomiphene citrate-related ovarian cysts in a prospective randomized study. A single center experience». The journal of obstetrics and gynaecology research. 35 (5): 940–5. doi:10.1111/j.1447-0756.2009.01041.x. PMID 20149045.
- ↑ NICE clinical guidelines Issued: April 2011. Guideline CG122. Ovarian cancer: The recognition and initial management of ovarian cancer Արխիվացված 2013-09-22 Wayback Machine, Appendix D: Risk of malignancy index (RMI I).
- ↑ 14,0 14,1 14,2 14,3 Network, Scottish Intercollegiate Guidelines (2003). «EPITHELIAL OVARIAN CANCER SECTION 3: DIAGNOSIS». Epithelial ovarian cancer : a national clinical guideline. Edinburgh: SIGN. ISBN 1899893938. Արխիվացված է օրիգինալից 2013 թ․ սեպտեմբերի 22-ին. Վերցված է 2018 թ․ հունիսի 2-ին.
- ↑ Abduljabbar, Hassan S.; Bukhari, Yasir A.; Hachim, Estabrq G. Al; Ashour, Ghazal S.; Amer, Afnan A.; Shaikhoon, Mohammed M.; Khojah, Mohammed I. (2015-7). «Review of 244 cases of ovarian cysts». Saudi Medical Journal. 36 (7): 834–838. doi:10.15537/smj.2015.7.11690. ISSN 0379-5284. PMC 4503903. PMID 26108588.
- ↑ «Archived copy». Արխիվացված օրիգինալից 2009 թ․ մայիսի 12-ին. Վերցված է 2009 թ․ մայիսի 6-ին.
{{cite web}}: CS1 սպաս․ արխիվը պատճենվել է որպես վերնագիր (link) - ↑ V.T. (2014 թ․ մայիսի 14). Understanding Ovarian Cyst. V.T. էջեր 25–. GGKEY:JTX84XQARW9. Արխիվացված է օրիգինալից 2015 թ․ մարտի 16-ին. Վերցված է 2019 թ․ հունվարի 12-ին.
- ↑ Edward I. Bluth (2000). Ultrasound: A Practical Approach to Clinical Problems. Thieme. էջ 190. ISBN 978-0-86577-861-0. Արխիվացված օրիգինալից 2017 թ․ մարտի 12-ին.
- ↑ Susan A. Orshan (2008). Maternity, Newborn, and Women's Health Nursing: Comprehensive Care Across the Lifespan. Lippincott Williams & Wilkins. էջ 161. ISBN 978-0-7817-4254-2. Արխիվացված օրիգինալից 2017 թ․ մարտի 12-ին.
- ↑ Tamparo, Carol; Lewis, Marcia (2011). Diseases of the Human Body. Philadelphia, PA: Library of Congress. էջեր 475. ISBN 978-0-8036-2505-1.
- ↑ «HealthHints: Gynecologic Health (January/February, 2003)». Texas AgriLife Extension Service: HealthHints. Արխիվացված է օրիգինալից 2007 թ․ փետրվարի 17-ին.
- ↑ Surgit, O; Inegol Gumus, I (2014). «Single-port Laparoscopic Total Hysterectomy and Bilateral Salpingo-oopherectomy Combined with Burch Colposuspension». Acta chirurgica Belgica. 114 (4): 0. PMID 26021429.
- ↑ Ovarian cysts Արխիվացված 2013-10-02 Wayback Machine from MedlinePlus. Update Date: 2/26/2012. Updated by: Linda J. Vorvick and Susan Storck. Also reviewed by David Zieve

![Ձվարանի կիստայի տեսակները 244 հետազոտողների շրջանում (%)[15]](http://upload.wikimedia.org/wikipedia/commons/thumb/1/18/The_types_of_ovarian_cyst_among_the_244_examined_patients_%28%25%29_%28HY%29.png/375px-The_types_of_ovarian_cyst_among_the_244_examined_patients_%28%25%29_%28HY%29.png)

