Վերփորոքային տախիկարդիա
| Վերփորոքային տախիկարդիա Supraventricular tachycardia | |
|---|---|
 Պատկերում երևում է ԷՍԳ ժապավենի II արտածումը, որտեղ կարելի է տեսնել պարոքսիզմալ վերփորոքային տախիկարդիա, ՍԿՀ≈180զ/ր | |
| Տեսակ | Նախասրտերի շողացում, պարոքսիզմալ վերփորքային տախիկարդիա, նախասրտերի թրթռում, Ուոլֆ–Պարկինսոն–Ուայթի համախտանիշ[1]։ |
| Պատճառ | Re-entry մեխանիզմ կամ սրտամկանի էլեկտրական ակտիվության ուժեղացում[2]։ |
| Հիվանդության ախտանշաններ | Սրտխփոց, թուլություն, քրտնարտադրություն, հևոց, ցավ կրծքավանդակում[3]։ |
| Բժշկական մասնագիտություն | սրտաբանություն |
| ՀՄԴ-9 | 427.89 և 427.0 |
| ՀՄԴ-10 | I47.1 |
| Հոմանիշներ | Վերփորոքային առիթմիա |
| Ախտորոշում | ԷՍԳ, հոլտեր մոնիտորինգ, մոնիտրոային հսկողություն[4]։ |
| Բուժում | Դեղորայքային, բժշկական որոշ միջամտություններ, վիրահտություն[5] |
| Հաճախություն | ~3%[6][7][8] |
Վերփորոքային տախիկարդիա, սրտի զարկերի ոչ նորմալ, անկանոն, արագ աշխատանքը, որի պատճառը նախասրտերի էլեկտրական անկանոն ակտիվությունն է[1]։ Տարբերում ենք վերփորոքային տախիկարդիայի չորս հիմնական տեսակներ՝ նախասրտերի շողացում, պարոքսիզմալ վերփորոքային տախիկարդիա, նախասրտերի թրթռում և Ուոլֆ–Պարկինսոն–Ուայթի համախտանիշ[1]։ Վերփորքային տախիկարդիայով հիվանդները գանգատվում են սրտխփոցից, թուլությունից, քրտնարտադրությունից, հևոցից և կրծքավանդակի ցավից[3]։
Ախտաբանական գործընթացն սկսվում է նախասրտերից կամ ատրիովենտրիկուլյար հանգույցից[1]։ Հիմնական պատճառը այս երկու մեխանիզմներն են՝ ռե-ենթրի կամ սրտի էլեկտրական ակտիվության խթանում[2]։ Հաճախասրտության հաջորդ տեսակը փորոքայինն է, որը պայմանավորված է փորոքների արագացած կծկմամբ[1]։ Ախտորոշումը դրվում է էլեկտրոսրտագրությամբ, հոլտեր մոնիտորինգով, ֆիզիկական ծանրաբեռնվածության թեստերով (տրեդմիլ) և մոնիտորային հսկմամբ[4]։ Արյան հետազոտությունն անհրաժեշտ է, որպեսզի հերքվի որոշ սպեցիֆիկ պատճառներ, որոնց են պատկանում հիպերթիրեոիդիզմը կամ էլեկտրոլիտային դիսբալանսը[4]։
Բուժումը պայմանավորված է վերփորոքային տախիկարդիայի տեսակով[5]։ Վերփորոքային տախիկարդիայի բուժումը ներառում է դեղորայքային բուժում, որոշ բժշկական միջամտություններ և վիրահատական բուժում[5]։ Վագալ փորձը հայտնի է նաև, որպես կաթետերային աբլացիա, արդյունավետ է տախիկարդիայի որոշ տեսակների դեպքում[5]։ Նախասրտերի շողացման ժամանակ կիրառվում են կալցիումական անցուղիների բլոկատորներ կամ բետա բլոկերներ[5]։ Որոշ հիվանդների բավականին երկար ժամանակով նշանակվում են հակակոագուլյանտներ՝ ասպիրին, վարֆարին[5]։ Նախասրտերի շողացումը հանդիպում է 1000 մարդուց 25-ի մոտ[7], վերփորոքային պարոքսիզմալ տախիկարդիան 1000-ից 2․3-ի մոտ[6], Ուոլֆ–Պարկինսոն–Ուայթի համախտանիշը՝ 1000-ից 2-ի մոտ[8], իսկ նախասրտերի թրթռումը՝ 1000-ից 0,8-ի մոտ[9]։
Նշաններ և ախտանիշներ
[խմբագրել | խմբագրել կոդը] | |
| [[:Պատկեր:|Դեռահասի սրտի աուսկուլտացիան հաճախասրտության ժամանակ]] | |
| [[Պատկեր:|180px|noicon]] 14 տարեկան առողջ աղջկա սրտի աուսկուլտացիան հաճախասրտության ժամանակ։ | |
Նշանները և ախտանիշները կարող են աճել աստիճանաբար, ինչպես նաև կարող են ինքնուրույն բուժվել, առանց որևէ միջամտության։ Սթրեսը, ֆիզիկական ակտիվությունը և հոգեհուզական անկայունությունը ևս կարող են նպաստել սրտի նորմալ կամ ֆիզիոլոգաիական ակտիվության բարձրացմանը, իսկ ավելի հազվադեպ խթանել վերփորոքային տախիկարդիան։ Հաճախասրտության նորպաները կարող են տևել մի քանի րոպեից մինչև 1-2 օր, երբեմն կարող է տևել բավականին երկար և չի անցնում մինչև բուժում չի ստանում։ Սրտի հաաճախացած ռիթմը բերում է սրտի պոմպային ֆունկցիայի նվազման, նվազեցնում է արյան ադեկվատ արյունալեցումը դեպի սիրտ և արտամղում դեպի հյուսվածքներ և օրգաններ։ Ներքոնշյալ ախտանիշները սովորաբար լինում են, երբ սրտի զարկերի հաճախությունը լինում է 150-270 զարկ/րոպե.
- Սրտխփոց
- Հևոց
- Կրծքավանդակի ցավ
- Տախիպնոե (հաճախաշնչություն)
- Գլխապտույտ
- Գիտակցության կորուստ
Նորածինների և փոքր տարիքի երեխաների դեպքում առիթմիաները շատ դժվար է ճիշտ գնահատել, քանի որ նրանք չեն կարող խոսել և ներկայացնել իրենց գանգատները։ Այդ իսկ պատճառով ծնողները պետք է ուշադիր լինեն և հայտնաբերեն երեխաների մոտ ախորժակի նվազումը, մակերեսային շնչառությունը և քնկոտությունը։ Այս ախտանիշները կարող են լինել միայնակ դրսևորվող, ինչպես նաև կարող են ուղեկցվել փսխումով[10]։
Ախտաֆիզիոլոգիա
[խմբագրել | խմբագրել կոդը]
Ատրիովենտրիկուլյար հանգույցի շնորհիվ վերփորոքային տախիկարդիայի ժամանակ ավելորդ իմպուլսներ չեն անցնում դեպի փորոքներ և չեն բերում փորքների անկանոն աշխատանքի։ Ուոլֆ–Պարկինսոն–Ուայթի համախտանիշի ժամանակ, քանի որ առկա է ախտաբանական ուղի նախասրտի և փորոքի միջև, որի ժամանակ շրջանցվում է ատրիովենտրիկուլյար հանգույցը, այս դեպքում կարող են ավելորդ իմպուլսները փոխանցվել փորոքներին և արագացնել փորոքների աշխատանքը։ Այս ամենը կարելի է տեսնել էլեկտրոսրտագրությամբ։
Ախտորոշում
[խմբագրել | խմբագրել կոդը]
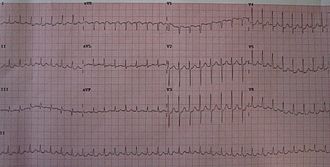
Վերփորոքային տախիկարդիայի տեսակները հաճախ տարբերակվում են իրենց ԷՍԳ պատկերով։
Հիմնականում վերփորքային տախիկարդիաները բնութագրվում են նեղ QRS կոմպլեքսներով, չնայած որ երբեմն հաղորդչական համակարգի խանգարումներով պայմանավորված կարող ենք ԷՍԳ ժապավենի վրա տեսնել լայն QRS կոմպլեքսներ, որոնք նման են լինում փորոքային տախիկարդիայի ժամանակ եղած QRS կոմպլեքսներին։ Կլինիկայում նեղ և լայն կոմպլեքս տախիկարդիաները (այսինքն վերփորոքային և փորոքային տախիկարդիաները) միմյանցից տարբերակելը շատ կարևոր է, քանի որ բուժումը իրականացվում է տարբեր կերպ։ Պետք է հիշել, որ փորոքային տախիկարդիան շատ ավելի վտանգավոր է, քանի որ հեշտությամբ կարող է վերափոխվել փորոքային ֆիբրիլյացիայի և բերել մահվան։ Շատ քիչ դեպքերում, երբ ունենք լայն QRS կոմպլեքս, սակայն վերփորոքային տախիկարդիա, ապա օգտվելով հատուկ ալգորիթմներից կարելի է տարբերակել վերփորոքային և փորոքային տախիկարդիաները[11]։
- Սինուսային տախիկարդիան, որը կարող է լինել ինչպես ֆիզիոլոգիական, այնպես էլ առաջանալ հատուկ պայմաններում, երբ կա դրդող գործոն, օրինակ՝ կատեխոլամինների քանակի ավելացումը, որը պայմանավորված է կռվով, սթրեսով կամ ֆիզիկական ակտիվությամբ, պրովոկացնում է տախիկարդիան։ Երբ ունենք նորմալ, բայց արագ ռիթմ, պաա խոսքը գնում է սինուսային տախիկարդիայի մասին(>100 զարկ/րոպե)։ Պետք է հաշվի առնել, որ սինուսային տախիկարդիան հեշտությամբ կարող է վերածվել վերփորոքային տախիկարդիայի։
- Սինոատրիալ հանգույցային ռե-ենթրի տախիկարդիայի պատճառը ատրիովենտրիկուլյար հանգույցում ռե-ենթրի մեխանիզմի առաջացումն է, այսինքն իմպուլսի անընդհատ պտույտը հանգույցի շուրջ, որի արդյունքում ունենում ենք նորմալ չափի և ձևի P-ատամիկ, որն ընկնած է նեղ QRS կոմպլեքսից առաջ։ Սինոատրիալ հանգույցային ռե-ենթրի և սինուսային տախիկարդիան միմյանից տարբերելու համար անհրաժեշտ է մոնիտոր հսկողություն, քանի որ միայն էլեկտրոսրտագրությամբ այն չի տարբերակվում։ Այս տախիկարդիան երբեմն ենթարկվում է վագալ մանևրին։
- Էկտոպիկ նախասրտային տախիկարդիայի պատճառը նախասրտի որևէ հատվածից եկող էլեկտրական ակտիվությունն է, այս դեպքում ունենում ենք ոչ նորմալ ձևի ու չափի P-ատամիկ, որը ընկնում է նեղ, կանոնավոր QRS կոմպլեքսից առաջ։ Այս տախիկարդիան պայմանավորված է կարդիոմիոցիտներով։ Կարդիոմիոցիտներն օժտված են էլեկտրական իմպուլս առաջացնելու ունակությամբ և սա կարող է պատճառ հանդիսանալ, որ սրանք դառնան «ռիթմավար կենտրոն», քանի որ ռիթմի անցումը ավելի արագ է ընթանում, քան սինոատրիալ հանգույցով։ Որոշ նախասրտային տախիկարդիաների պատճառ կարող են հանդիսանալ միկրո-ռեենթրի մեխանիզմը։
- Նախասրտային մուլտիֆոկալ տախիկարդիաների ժամանակ հաճախասրտությանը պատճառը գալիս է երեք տարբեր էկտոպիկ կենտրոններից, P-ատամիկները ունեն երեք տարբեր ծագում, որոնք գտնվում են անկանոն, նեղ QRS կոմպլեքսներից առաջ։ Այս տախիկարդիան ամենից հաճախ հանիդպում է տարեցների մոտ, ովքեր ունեն խրոնիկ օբստրուկտիվ բրոնխիտ։
- Նախասրտերի շողացումը իրենից ներկայացնում է վերփորոքային տախիկարդիա զուգակցված փորոքների ուժեղացած պատասխանով էլեկտրական ազդակներին, արդյունքում գրանցվում է ավելի քան 100 զարկ/րոպե։ Այս դեպքում ռիթմն անկանոն է, իսկ ԷՍԳ ժապավենի վրա P-ատամիկը (ցույց է տալիս նախասրտերի էլեկտրական ակտիվույթունը) բացակայում է, կան նաև f ալիքներ և նեղ QRS կոմպլեքսներ։
- Նախասրտերի թրթռումն առաջանում է նախասրտերում ռե-ենթրի մեխանիզմի պատճառով, ռիթմը կանոնավոր է մոտավոր 300 զարկ/րոպե։ ԷՍԳ ժապավենի վրա երևում են սղոցաձև ատամիկներ, որոնք նախորդում են QRS կոմպլեքսին։ AV հանգույցը սովորաբար հաղորդում է 300 զարկ/րոպեում, հետևաբար P։QRS հարաբերությունը կզմում է 2։1 կամ 4։1 (հազվադեպ 3։1, 1։1, երբ կիրառվում են IC դասի հակաառթիմիկներ)։ Քանի որ P ատամիկի և QRS կոմպլեքսի միջև հարաբերությունը հավասար է, հետևաբար ունենում ենք կանոնավոր ռիթմ ի տարբերություն նախասրտերի ֆիբրիլյացիայի, երբ ունենում ենք անկանոն ռիթմ։
- AV հանգույցային ռե-ենթրի տախիկարդիան առաջանում է, երբ AV հանգույցում կամ նրա շուրջ ձևավորվում է ռե-ենթրի պտույտ։ Այս մեխանիզմն ընդգրկում է երկու փոքր ախտաբանական ուղիներ, որտեղ մի ուղին ավելի արագ է, քան մյուս ուղին։ Քանի որ հանգույցը գտնվում է նախասրտի և փորոքի միջև, հետևաբար ռե-ենթրի մեխանիզմը բերում է և՛ նախասրտերի, և՛ փորոքների դրդման, տեղի է ունենում P ատամիկի ռետրոգրադ դրդում և այն հայտնվում է նեղ QRS կոմպլեքսից անմիջապես հետո։
- Ատրիովենտրիկուլյար ռեցիպրոկ տախիկրադիան կրկին առաջանում է ռե-ենթրի մեխանիզմով։ Էլեկտրական ազդակների փոխանցման մի շրջանը կազմում է AV հանգույցը իսկ մյուսը ախտաբանական ուղին՝ միմյանց է միացնում նախասրտի և փորոքների մկանները։ Ուոլֆ-Պարկինսոն-ՈՒայթի սինդրոմի ժամանակ այդ ախտաբանական ուղին կոչվում է Քենթի խուրձ։
- Օրթոդրոմ ռեցիպրոկ տախիկարդիայի ժամանակ իմպուլսները իջնում են ներքև AV հանգույցով և ախտաբանական ուղիով ռետրոգրադ կերպով ակտիվացնում են նախասրտերը։ Օրթոդրոմ ռեցիպրոկ տախիկարդիան բնութագրվում է շրջված P ատամիկներով, որոնք առաջանում են կանոնավոր, նեղ QRS կոմպլեքսներից հետո։
- Անտիդրոմ ռեցիպրոկ տախիկարդիայի ժամանակ իմպուլսներն անցնում են ախտաբանական ուղիով և ռետրոգրադ կերպով AV հանգույցի միջոցով դրդում են նախասրտերը։ Քանի որ ախտաբանական ուղին դրդում է փորոքները, շրջանցում է Հիսի խուրձը, ապա QRS կոմպլեքսներն այս դեպքում լինում են լայն։ Դելտա ալիքներ են երևում նեղ QRS կոմպլեքսների վրա, այն մարդկանց մոտ, ովքեր ունեն Ուոլֆ-Պարկինսոն-Ուայթի համախտանիշի առաջացման ռիսկի գործոն։
- Հանգույցային էկտոպիկ տախիկարդիան հազվադեպ հանդիպող տախիկարդիա է, որի պատճառը AV հանգույցի ավտոմատիզմի բարձրացումն է։ ԷՍԳ ժապավենի վրա երեվում են ոչ նորմալ մորֆոլոգիայի P ատամիկներ, որոնք կարող են լինել ցանկացած տեղ և կանոնավոր, նեղ QRS կոմպլեքսներ։ Սրա առաջացման հիմնական պատճառը դեղորայքային թունավորումն է։
Դասակարգում
[խմբագրել | խմբագրել կոդը]

Վերփորոքային տախիկարդիան դասակարգվում են ըստ ծագման՝
- Սինոատրիալ ծագում՝
- Սինոատրիալ հանգույցային ռե-ենթրի տախիկարդիա (SNRT)
- Նախասրտային ծագում՝
- Էկտոպիկ նախասրտային տախիկարդիա (EAT)
- Մուլտիֆոկալ նախասրտային տախիկարդիա (MAT)
- Նախասրտերի շողացում, փորոքային դանդաղ պատասխանով
- նախասրտերի թրթռում, փորոքային դանդաղ պատասխանով
(Առանց փորոքային դանդաղ պատասխանի նախասրտերի շողացումը և թրթռումը սովորաբար չեն պատկանում վերփորոքային տախիկարդիաների շարքին։)
- Ատրիովենտրիկուլյար ծագում (հանգույցային տախիկարդիա)՝
- AV հանգույցային (AVNRT) ռե-ենթրի տախիկարդիա կամ հանգույցային հետադարձ տախիկարդիա (JRT)
- Պերմանենտ կամ պերսիստենտ հանգույցային ռեցիպրոկ տախիկարդիան (PJRT), հանդիսանում է JRT-ի տեսակ, որն ավելի հաճախ հանդիպում է նորածինների մոտ, սակայն երբեմն հանդիպում է նաև մեծերի մոտ։
- AV ռեցիպրոկ տախիկարդիան (AVRT)- կարող է լինել ինչպես քողարկված այնպես էլ արտահայտված (Ուոլֆ-Պարկինսոն-Ուայթի համախտանիշ)
- Հանգուցային էկտոպիկ տախիկարդիա (JET)
Կանխարգելում
[խմբագրել | խմբագրել կոդը]Առիթմիան հայտնաբերելուց անմիջապես հետո, անհրաժեշտ է ձեռնարկել բուժիչ և կանխարգելիչ միջոցառումներ, որպեսզի կանխվի առիթմիայի հետագա կրկնությունը։ Այնուամենայնիվ, նրանք, ովքեր ունեն իզոլացված էպիզոդներ կամ հազվադեպ, մինիմալ սիմպտոմատիկ էպիզոդներ, այս հիվանդների դեպքում հաճախ բուժման կարիք չի լինում, անհրաժեշտ է միայն հետևել զարգացման ընթացքին։
Այն հիվանդներն, ում մոտ կա կլինիկական հաճախակի դրսևորումներ, կամ արդեն եղած ախտանիշների ավելի արտահայտված և վատ ընթացք, անհրաժեշտ է կազմել հստակ կանխարգելիչ գործոններ։ Կիրառվող դեղորայքներին են պատկանում AV հանգույցի ակտիվությունն ընկճող դեղեր, օրինակ բետա-բլոկերներ և վերապամիլ, չնայած նրան, որ որ հաառիթմիկ դեղամիջոցների կիրառումն ունենում է դրական ազդեցություն, այնուամենայնիվ անհրաժեշտ է հաշվի առնել այդ դեղորայքի կիրառման ժամանակ առաջացող հնարավոր ռիսկի գործոնները։
Ռադիոալիքային աբլացիան կիրառվում է ռե-ենթրի մեխանիզմով առաջացած տախիկարդիաների բուժման մեջ։ Սա ցածր ռիսկային միջամտություն է, որի ժամանակ սրտում տեղադրվում է հատուկ կաթետր, կաթետրի միջով արձակվում են ռադիոճառագայթային էներգիա, որն էլ բերում է ոչ նորմալ էլեկտրական իմպուլսների ոչնչացմանը։ Աբլացիան առիթմիաների բուժման գործում ունի բարձր էֆֆեկտիվություն, հատկապես ատրիովենտրիկուլյար ռե-ենթրի տախիկարդիայի և նախասրտերի թրթռոցի ժամանակ։
Կրիոաբլացիան նոր մեթոդ է վերփորոքային տախիկարդիաների բուժման մեջ։ Կրիոաբլացիայի ժամանակ կաթետրը սառեցվում է ազոտի ենթօքսիդով մինչև -10 °C (+14.0 °F)։ Կրիոաբլացիան ի տարբերություն ռադիոալիքային աբլացիայի այդքան էլ վտանգավոր չէ, քանի որ ի տարբերություն ռադիոալիքային աբլացիայի, այս դեպքում հյուսվածքը չի վնասվում սառեցման արդյունքում, և կարճ ժամանակ անց, երբ հյուսվածքը բերվում է իր նախկին ջերմաստիճանին, ֆունկցիան ևս վերականգնվում է։ Եթե հյուսվածքը սառեցվում է մինչև −10 °C ստացվում է սպասվելիք արդյունքը, ապա հյուսվածքը կարելի է սառեցնել մինչև −73 °C (-99.4 °F) և կունենանք վերջնական, մշտական աբլացիայի ենթարկված հյուսվածք։ Եթե դեղորայքային բուժումը և աբլացիան կատարելուց հետո դեռևս մնում են որոշակի կլինիկական դրսևորումներ, որոնք դասվում են ռիսկի գործոններին, ապա տեղադրվում է մշտական պեսյմեքեր սարք[12]։
Բուժում
[խմբագրել | խմբագրել կոդը]Վերփորոքային տախիկարդիաները ավելի վտանգավոր են ծերերի և սրտի իշեմիկ հիվանդություն ունեցողների շրջանում։ Հիմնականում բուժումը էպիզոտիկ է, սակայն երկարատև թերապիայի շնորհիվ հնարավոր է կանխարգելել առիթմիայի կրկնությունը։ Պետք է նշել, որ առիթմիայի յուրաքանչյուր տեսակ ունի իրեն բնորոշ բուժումը։ Բուժման համար նախ պետք է հստակեցնել առիթմիայի պատճառը և դրդող գործոնները։ Վերփորոքային տախիկարդիայով շատ հիվանդներ բուժման կարիք չունեն։ Այնուամենայնիվ, եթե հիվանդի մոտ տախիկարդիայի էպիզոտները հաճախակի են կամ երկար են տևում, ապա պետք է կատարվեն որոշ բժշկական միջամտություններ։ Դրանց են պատկանում[13]՝
- Կարոտիսյան սինուսի մերսում․ այս մանևրը իրականացնելու համար բժիշկը պետք է թույլ սեղմի քնային զարկերակի բիֆուրկացիայի շրջանում, որի հետևանքով արտադրվում են հատուկ քիմիական նյութեր, որն էլ բերում է սրտի կծկման հաճախության նվազման։ Այս մանյովրն իրականացնելուց առաջ անհրաժեշտ է հաշվի առնել ռիսկի գործոնները, հատկապես ծերերի մոտ հնարավոր է լինի զարկերակի աթերոսկլերոզ կամ թրոմբ և մանյովրի հետևանքով ունենանք զարկերակի պատռվածք կամ թրոմբի պոկում և սրտի ու թոքային զարկերակի թրոմբոէմբոլիա պոկված թրոմբի պատճառով։
- Վագալ փորձ․ այս փորձը իրականացնելու համար բժիշկը հրահանգավորում է հիվանդի, որպեսզի վերջինս պահի իր շունչը, դեմքը լվա սառը ջրով կամ հազա։
Այս փորձը ազդում է թափառող նյարդի վրա և բերում է սրտի կծկման հաճախականության նվազման։
- Կարդիովերսիա․ եթե տախիկարդիան հնարավոր չէ դադարեցնել կարոտիսյան սինուսի մերսմամբ և վագալ փորձով, ապա անհրաժեշտ է կատարել կարդիովերսիա։ Կատարվում է դեֆիբրիլյատորով։ Կարդիովերսիայի միջոցով ազդում են սրտի էլեկտրական իմպուլսների վրա, որով էլ վերականգնում են սրտի նորմալ ռիթմը։
- Դեղորայքային բուժում․ եթե տախիկարդիայի էպիզոտները ավելի հաճախ են, ապա անհրաժեշտ է նշանակել հակաառիթմիկներ, որոնք հնարավորություն կտան վերականգնել սրտի նորմալ ռիթմը և կարգավորել սրտի կծկման հաճախականությունը։
- Կաթետրային աբլացիա․ մեկ կամ մի քանի կաթետրներ են անց կացվում արյան անոթներով դեպի սիրտ։ Աբլացիայի իրականացման համար կաթետերները տաքացվում են, սառեցվում կամ ռադիոալիքային ճառագայթմամբ են ազդում ախտաբանական հանգույցին, որը վերփորոքային տախիկարդիայի պատճառն է հանդիսանում։
Տես նաև
[խմբագրել | խմբագրել կոդը]- Սրտի ռիթմի խանգարումներ
- Առիթմիա
- Պարոքսիզմալ վերփորոքային հաճախասրտություն
- Ուոլֆ–Պարկինսոն–Ուայթի համախտանիշ
- Նախասրտերի ֆիբրիլյացիա
Ծանոթագրություններ
[խմբագրել | խմբագրել կոդը]- ↑ 1,0 1,1 1,2 1,3 1,4 «Types of Arrhythmia». NHLBI. 2011 թ․ հուլիսի 1. Արխիվացված օրիգինալից 2015 թ․ հունիսի 7-ին.
- ↑ 2,0 2,1 Al-Zaiti, SS; Magdic, KS (2016 թ․ սեպտեմբեր). «Paroxysmal Supraventricular Tachycardia: Pathophysiology, Diagnosis, and Management». Critical Care Nursing Clinics of North America. 28 (3): 309–16. doi:10.1016/j.cnc.2016.04.005. PMID 27484659.
- ↑ 3,0 3,1 «What Are the Signs and Symptoms of an Arrhythmia?». NHLBI. 2011 թ․ հուլիսի 1. Արխիվացված օրիգինալից 2015 թ․ փետրվարի 19-ին. Վերցված է 2016 թ․ սեպտեմբերի 27-ին.
- ↑ 4,0 4,1 4,2 «How Are Arrhythmias Diagnosed?». NHLBI. 2011 թ․ հուլիսի 1. Արխիվացված օրիգինալից 2015 թ․ փետրվարի 18-ին.
- ↑ 5,0 5,1 5,2 5,3 5,4 5,5 «How Are Arrhythmias Treated?». NHLBI. 2011 թ․ հուլիսի 1. Վերցված է 2016 թ․ սեպտեմբերի 27-ին.
- ↑ 6,0 6,1 Katritsis, Demosthenes G.; Camm, A. John; Gersh, Bernard J. (2016). Clinical Cardiology: Current Practice Guidelines (անգլերեն). Oxford University Press. էջ 538. ISBN 9780198733324. Արխիվացված օրիգինալից 2016 թ․ հոկտեմբերի 2-ին.
- ↑ 7,0 7,1 Zoni-Berisso, M; Lercari, F; Carazza, T; Domenicucci, S (2014). «Epidemiology of atrial fibrillation: European perspective». Clinical Epidemiology. 6: 213–20. doi:10.2147/CLEP.S47385. PMC 4064952. PMID 24966695.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ 8,0 8,1 Ferri, Fred F. (2016). Ferri's Clinical Advisor 2017: 5 Books in 1 (անգլերեն). Elsevier Health Sciences. էջ 1372. ISBN 9780323448383. Արխիվացված օրիգինալից 2016 թ․ հոկտեմբերի 2-ին.
- ↑ Bennett, David H. (2012). Bennett's Cardiac Arrhythmias: Practical Notes on Interpretation and Treatment (անգլերեն). John Wiley & Sons. էջ 49. ISBN 9781118432402. Արխիվացված օրիգինալից 2016 թ․ հոկտեմբերի 2-ին.
- ↑ Iyer, V. Ramesh, MD, MRCP (2014 թ․ մարտի 26). «Supraventricular Tachycardia». Children's Hospital of Philadelphia. Արխիվացված օրիգինալից 2014 թ․ սեպտեմբերի 11-ին. Վերցված է 2014 թ․ հունիսի 8-ին.
{{cite web}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ Lau EW, Ng GA (2002). «Comparison of the performance of three diagnostic algorithms for regular broad complex tachycardia in practical application». Pacing and Clinical Electrophysiology. 25 (5): 822–7. doi:10.1046/j.1460-9592.2002.00822.x. PMID 12049375.
- ↑ https://www.escardio.org/Guidelines/Clinical-Practice-Guidelines/Guidelines-derivative-products/Pocket-Guidelines/2019-supraventricular-tachycardia
- ↑ Վերփորոքային տախիկարդիա. Mayo Clinic. Նոյեմբեր 13, 2019 թիվ.
