Դյուշենի մկանային դիստրոֆիա
| Դյուշենի մկանային դիստրոֆիա | |
|---|---|
 | |
| Տեսակ | հազվագյուտ հիվանդություն և հիվանդության կարգ |
| Պատճառ | Մուտացիա[1] |
| Հիվանդության ախտանշաններ | Մկանաթուլություն[1], կարդիոմիոպաթիա[1] և muscular atrophy?[1] |
| Բուժաքննություն | muscle biopsy?[1], creatine kinase measurement?[1], գենետիկ թեստ[1], Էլեկտրոնագրաֆիա[1], մագնիսառեզոնանսային շերտագրություն[1] և sleep study? |
| Բժշկական մասնագիտություն | նյարդաբանություն[1] |
| Անվանվել է | Guillaume Duchenne de Boulogne? |
| Բուժում | Կորտիկոստերոիդներ[1], Վիրաբուժություն[1], արհեստական շնչառություն[1], Ֆիզիկական վերականգնում[1], գենոթերապիա և Էրգոթերապիա |
Դյուշենի մկանային դիստրոֆիա, մկանային դիստրոֆիայի ծանր տիպ[2]։ Մկանային թուլության ախտանշանները սովորաբար սկսվում են մոտ չորս տարեկանում տղաների շրջանում և արագորեն վատթարանում են[3]։ Սովորաբար մկանների կորուստը սկսում է ազդրերից և կոնքի մկաններից, որոնց հետևում են ձեռքերի մկանները[2]։ Սրա արդյունքում առաջանում է վեր կենալու դժվարություն[2]։ Մեծ մասը արդեն տասներկու տարեկանում կորցնում է քայլելու ունակությունը[3]։ Ախտահարված մկանները կարող են ավելի մեծ թվալ ճարպի կուտակման հաշվին[2]։ Սկոլիոզը ևս հաճախ է հանդիպում[2]։ Որոշները կարող են մտավոր խնդիրներ ունենալ[2]։ Կանայք, ովքեր ունեն դեֆեկտավոր գենի միայն մեկ օրինակ կարող են ունենալ թույլ արտահայտված ախտանշաններ[2]։
Հիվանդությունը X–շղթայակցված ռեցեսիվ է[2]։ Դեպքերի մոտավորապես երկու երրորդը ժառանգվում են մորից, իսկ մեկ երրորդը նոր մուտացիայի արդյունք է[2]։ Այս հիվանդությունն առաջանում է սպիտակուց դիստրոֆինը կոդավորող գենի մուտացիայի հետևանքով[2]։ Դիստրոֆինը կարևոր է մկանաթելերի բջջաթաղանթի աբողջականությունը պահպանելու համար[2]։ Գենետիկ թեստավորումով հաճախ ծնվելիս իրականացվում է ախտորոշումը[2]։ Ախտահարված անձանց արյան մեջ բարձր է կրեատին կինազի պարունակությունը[2]։
Չնայած ոչ մի հայտնի բուժում գոյություն չունի, ֆիզիոթերապիան, օրթոպեդիկ գոտիները և շտկող վիրահատությունները կարող են օգնել հաղթահարելու ախտանշաններից որոշները[3]։ Օժանդակող շնչառության պահանջ կարող է առաջանալ շնչառական մկանների թուլության պարագայում[2]։ Օգտագործվող դեղորայքը ներառում է ստերոիդները, մկանների դեգեներացիան դանդաղեցնելու նպատակող, հակացնցումայիններ՝ ցնցումները և որոշակիորեն նաև մկանային ակտիվությունը վերահսկելու նպատակով, և իմանոսուպրեսորներ՝ մեռնող մկանաբջիջներին իմուն համակարգի կողմից հասցվող վնասը հետաձգելու նպատակող[3]։
Պատմություն և համաճարակաբանություն
[խմբագրել | խմբագրել կոդը]ԴՄԴ–ն ախտահարում է հինգ հազար տղամարդուց մեկին, ծնվելիս[2]։ Այն մկանային դիստրոֆիայի ամենատարածված տեսակն է[2]։ Կյանքի սպասվող տևողությունը միջինը 26 տարի է[4], սակայն լավ խնամքի դեպքում մարդիկ կարող են ապրել մինչև իրենց կյանքի 3-րդ կամ 4-րդ տասնամյակը[2]։ Գենային թերապիան, որպես բուժում, դեռևս փորձարկվում է մարդկանց վրա և հետազոտության փուլում է[2]։
Նշաններ և ախտանշաններ
[խմբագրել | խմբագրել կոդը]Կաղապար:More medical citations needed ԴՄԴ-ի՝ պրոգրեսիվող նյարդամկանային խանգարման հիմնական ախտանշանը մկանային թուլությունն է, մկանունքի կորստով
որն առաջինը դրսևորվում է կամավոր մկաններում[փա՞ստ], մանավանդ ազդրերի, կոնքի շրջանի, ուսերի և սրունքների։ Հետագայում մկանային թուլությունը ընդգրկում է նաև ձեռքերը, պարանոցը և այլ շրջանների մկանները։ Սրունքները հաճախ մեծացած են։ Ախտանշանները սովորաբար ի հայտ են գալիս վեց տարեկանից շուտ և կարող են երևան գալ վաղ մանկական հասակում։ Այլ ֆիզիկական ախտանշանները ներառում են՝
- Քայլքի և վազքի տարօրինակ և անհարմար ձև (հիվանդները հակված են քայլելու իրենց ոտնաթաթերի առջևի մասով, քանի որ սրունքների մկանային տոնուսը բարձրացած է։ Բացի այդ մատների վրա հենվելով քայլելը ծնկի տարածիչների թուլությանը ի պատասխան առաջացած հարմարողական մեխանիզմ է։)
- Հաճախակի անկումներ
- Հոգնածություն
- Շարժողական հմտությունների հետ կապված դժվարություններ (վազք, թռիչք)
- Գոտկային հիպերլորդոզ, որը հավանաբար հանգեցնում է ազդրերի տարածիչների կարճեցմանը։ Վերջինս իր ազդեցությունն է թողնում ընդհանուր կեցվածքի և քայլքի ու վազքի ձևի վրա։
Աքիլեսյան ջլի և ազդրի հետին մկանների կոնտրակտուրաները նվազեցնում են ֆունկցիոնալությունը, քանի որ մկանաթելերը կարճանում են և շարակցական հյուսվածքում ֆիբրոզ է առաջանում։
- Քայլելու ունակության պրոգրեսիվ վատացում
- Մկաննաթելերի դեֆորմացիաներ
- Լեզվի և սրունքի մկանների պսևդոհիպերտրոֆիա (մեծացում)։ Մկանային հյուսվածքը ի վերջո փոխարինվում է շարակցական հյուսվածքով՝ այտեղից էլ պսևդոհիպերտրոֆիա տերմինը։
- Հիվանդներն ունեն նյարդավարքային խանգարումների բարձր ռիսկ (օրինակ՝ հակադիուրետիկ հորմոնի դեֆիցիտ), սովորելու հետ կապված խանգարումներ (դիզլեքսիա), և սխեցիֆիկ մտածական հմտությունների չպրոգրեսիվող թուլություն (մասնվորապես կարճատև վերբալ հիշողություն), որոնք կարծես թե ուղեղում բացակայող կամ դիսֆունկցիոնալ դիստրոֆինի պատճառով են առաջանում։
- Ի վերջո քայլելու ունակության կորուստ (սովորաբար 12 տարեկանում)
- Կմախքային դեֆորմացիաներ (ներառյալ սկոլիոզը, որոշ դեպքերում)
- Պառկած կամ նստած դիրքից վեր կենալու դժվարություն
[5] }}
Լյուիս Պ.Ռոլանդի համաձայն Գենի Էքսպրեսան Մկանում անթոլոգիայում, եթե տղան հիվանդ է ԴՄԴ-ով, վիճակը կարող է դրսևորվել և դիտարկվել կլինիկորեն այն պահից, երբ նա անում է ի առաջին քայլերը։ Տղայի համար քայլելը դառնում է ավելի ու ավելի դժվար և նա վերջնականապես կորցնում է քայլելու ունակությունը իր 9-12 տարիների միջև։ Միջինում, ԴՄԴ-ով ախտահարված տղամարդը «պարանոցից ներքև պարալիզված» է դառնում 21 տարեկանում[6]։ Մկանների կորուստը սկսվում է ոտքերից և կոնքից, ապա պրոգրեսիվում է մինչև ուսերի ու պարանոցի մկանները, որոնվ հետևում են ձեռքերի և շնչառական մկանները։ Սրունքների մկանների պսևդոհիպերտրոֆիան ակնհայտ է։ Կարդիոմիոպաթիան՝ մասնավորապես դիլատացիոն կարդիոմիոպաթիան, հաճախ է հանդիպում, սակայն կանգային սրտային անբավարարության և առիթմիաների զարգացում հազվադեպ է դիտվում։
- Դրական Գովերսի նշանը արտացոլում է հիվանդությանն առավել ծանր ընթացքը և ստորին վերջույթների մկանների առավել վատ վիճակը։
Երախան օգնում է ինքն իրեն վեր կենալ վերին վերջույթներով՝ սկզբում բարձրանալով կանգնում է, ձեռքերով հենվելով ծնկներին, ապա ձեռքերով կարծես քայլելով ոտքն ի վեր ուղղում է իրանը։
- Ախտահարված երեխաները սովորաբար ավելի արագ են հոգնում և ավելի թույլ են քան իրենց հասակակիցները։
- Կրեատին կինազի (CPK-MM) մակարդակը նրանց արյան մեջ խիստ բարձր է
- Էլեկտրոմիոգրաֆիան ցույց է տալիս, որ թուլության պատճառը մկանային հյուսվածքի դեստրուկցիան է, և ոչ թե նյարդերի վնասումը։
- Գենետիկ թեստավորումը կարող է գենետիկ սխալներ հայտնաբերել Xp21 գենում։
- Մկանի բիոպսիան (իմունոհիստոքիմիա կամ իմունոբլոթինգ) կամ գենետիկ թեստավորումը (արյան հետազոտություն) հաստատում են դիստրոֆինի բացակայությունը, չնայած գենետիկ թեստավորման կատարելագործումը այս թեստերը հաճախ դարձնում է ոչ անհրաժեշտ։
- Ոչ նորմալ սրտամկան (կարդիոմիոպաթիա)
- Կանգային սրտային անբավարարություն կամ սրտի ոչ ռեգուլյար ռիթմ (առիթմիա)
- Կրծքի և մեջքի դեֆորմացիաներ (սկոլիոզ)
- Սրունքների, հետույքի և ուսերի մեծացած մկաններ (մոտավորապես 4-5 տարեկանում)։ Նշված մկաններնի վերջո փոխարինվում են շարակցական հյուսվածքով (պսևդոհիպերտրոֆիա)։
- Մկանային զանգվածի կորուստ (մկանների ատրոֆիա)
- Ոտնաթաթի և ոտքերի մկանային կոնտրակտուրաներ
- Մկանների դեֆորմացիաներ
- Շնչառական խանգարումներ՝ ներառյալ թոքաբորբ և կլման ակտի ժամանակ սննդի և հեղուկների անցում շնչուղիներ (հիվանդության ուշ փուլերում)
[7] }}
Պատճառ
[խմբագրել | խմբագրել կոդը]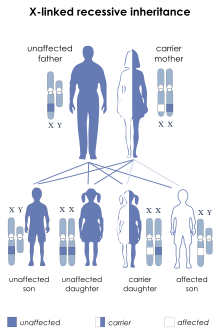
ԴՄԴ-ի պատճառը դիստրոֆինը կոդավորող գենի մուտացիան է Xp21 լոկուսում, որը տեղակայված է X քրոմոսոմի կարճ թևում[8]։ Դիստրոֆինը պատասխանատու է ամեն մկանաթելի բջջակմախքը ստորադիր բազալ թաղանթին կապելու համար (արտաբջջային մատրիքս) սպիտակուցային կոմպլեքսի միջոցով, որոնը բազմաթիվ ենթամիավորներ է պարունակում։ Դիստրոֆինի բացակայությունը թույլ է տալիսկալցիումի ավելորդ քանակներին ներխուժել սարկոլեմա (բջջաթաղանթ)[9]։ Կալցիումի քանակության և ազդակային ուղիների խանգարումը հանգեցնում է ջրի մուտքին միտոքոնդրիումներ, որոնք ուռչում և ապա պայթում են։
Կմախքային մկաններում դիստրոֆիայի ժամանակ, միտոքոնդրիալ դիսֆունկցիան սկզբնավորում է սթրես-ինդուկցված ցիտոզոլային կալցիումական ազդակներ և սթրես-ինդուկցված թթվածնի ռեակտիվ ձևերի արտադրության ամպլիֆիկացիա։ Կասկադային պրոցեսների կոմպլեքսում, որը ներառում է բազմաթիվ ուղիներ որոնք դեռևս լավ չեն հասկացվել, օքսիդատիվ սթրեսի արդյունքում բջջի ներսում վնասվում է սարկոլեման և ի վերջո բջջի մահվան պատճառ է դառնում։ Մկանաթելերը նեկրոզի են ենթարկվում և ի վերջո փոխարինվում են ճարպային և շարակցական հյուսվածքով[փա՞ստ]։
ԴՄԴ-ն ժառանգվում է X-շղթայակցված ռեցեսիվ եղանակով։ Կանայք սովորաբար գենի կրողներ են, մինչդեռ տղամարդիկ ախտահարվում են։
Կին կրողը չգիտի իր մուտացիյի մասին, մինչ ախտահարված տղա ունենալը։ Կրող մոր տղան դեֆեկտավոր գենը ժառանգելու 50%-անոց հավանականություն ունի։ Կրող մոր դուստրը կրող դառնալու 50%-անոց հավանականություն ունի, և 50%-անոց հավանականություն, որ երկու նորմալ ալելներ կունենա։ Բոլոր դեպքերում չախտահարված հայրը կամ փոխանցում է նորմալ X-ը իր դստերը, կամ փոխանցում է նորմալ Y-ը իր որդուն։ X-շղթայակցված ռեցեսիվ հիվանդության կին կրողները կարող են դրսևորել հիվանդության ախտանշանները, կախված X-ի ինակտիվացման նրանց մոդելից[փա՞ստ]։ ԴՄԴ-ով ախտահարվում է 3.600 տղա նորածնից մեկը[7]։ Դիստրոֆինի գենի մուտացիաները կամ կարող են ժառանգվել, կամ առաջանալ ինքնաբերաբար գամետոգենեզի ընթացքում[փա՞ստ]։
Աղջիկ երեխաների շրջանում ԴՄԴ-ն խիստ հազվադեպ է հանդիպում (մոտավորապես 1-ը 50 000 000 աղջիկ նործնից)[10]։ Հիվանդանում են ախտահարված հայր և կրող մայր ունեցողները, կամ նրանք, ովքեր ունեն միայն մեկ X քրոմոսոմ, կամ էլ նրանք, ովքեր ունեն չինակտիվացած X քրոմոսոմ(հազվադեպ պատճառներից ամենահաճախակին)[11]։ Կրող մոր և ախտահարված հոր աղջիկը կամ կրող է լինելու, կամ ախտահարված՝ հավասար հավանականությամբ, քանզի նա միշտ ժառանգելու է X-քրոմոսոմը իր հորից և միայն 50%-անոց հավանականությամբ նաև ժառանգելու է ախտահարված քրոմոսոմը իր մորից[12]։
Արյուն-ուղեղային պատնեշի խանգարումը ԴՄԴ-ին բներշ առանձնահատկություններից է[13]։
Ախտորոշում
[խմբագրել | խմբագրել կոդը]Գենետիկական խորհրդատվությունը խորհուրդ է տրվում այսպիսի խանգարումով ընտանեկան պատմություն ունեցող անձանց։ ԴՄԴ-ն կարող է հայտնաբերվել շուրջ 95%-անոց ճշգրտությամբ հղիության ընթացքում իրականացվող գենետիկական հետազոտություններով[7]։
ԴՆԹ-թեստավորում
[խմբագրել | խմբագրել կոդը]Դիստրոֆինի գենի մկան-սպեցիֆիկ իզոձևը կազմված է 79 էկզոնից և ԴՆԹ-թեստավորումը և անալիզը սովորաբար կարող են հայտնաբերել մուտացիայի տիպը էկզոնում կամ էկզոններում, որոնք ըդգրկված են։ Դեպքերի մեծ մասում ԴՆԹ-թեստավորումը հաստատում է ախտորոշումը[14]։
Մկանի բիոպսիա
[խմբագրել | խմբագրել կոդը]Եթե ԴՆԹ-թեստավորումը թույլ չի տալիս գտնել մուտացիան, մկանի բիոպսիան կարող է իրականացվել[15]։ Մկանային հյուսվածքի փոքրիկ նմուշը դուրս է բերվում, օգտագործելով բիոպսիոն ասեղը։ Բիոպտատի վրա իրականացվող առանցքային թեստերն են ԴՄԴ-ն հաստատելու համար իրականացվող իմունոհիստոքիամիան և իմունոբլոթինգը դիստրոֆինի համար, որոնք պետք է վերլուծության ենթարկվեն փորձառու նյարդամկանային ախտաբանի կողմից[16]։ Այս թեստերը ցույց են տալիս դիստրոֆին սպիտակուցի առկայությունը կամ բացակայությունը։ Եթե դիստրոֆինը առկա է, թեստը ցույց է տալիս դրա քանակությունը և մոլեկուլի չափը, օգնելով տարբերակել ԴՄԴ-ն առավել թեթև դիստրոֆինապաթիկ ֆենոտիպերից[17]։ Վերջին մի քանի տարիների ընթացքում, ԴՆԹ-թեստավորումը զարգացել է և այժմ ունակ է հայտնաբերելու բազմաթիվ մուտացիաներից շատերը, որոնք ԴՄԴ են առաջացնում և մկանի բիոպսիայի կարիքը առաջվա պես հաճախակի չէ, ԴՄԴ-ն հաստատելու համար[18]։
Մինչծննդյան թեստեր
[խմբագրել | խմբագրել կոդը]ԴՄԴ-ն առաջացնում է X-շղթայակցնած ռեցեսիվ գենը։ Տղամարդիկ ունեն միայն մեկ X-քրոմոսոմ, ուստի միայն մեկ մուտացված գենի առակայությունը ԴՄԴ կառաջացնի։ Հայրերը չեն կարող փոխանցել X-շղթայակցված հատկանիշները իրենց որդիներին, ուստի մուտացիան փոխանցվում է միայն մայրերի կողմից[19]։
Եթե մայրը կրող է, և հետևապես նրա երկու X քրոմոսոմներից մեկը ունի ԴՄԴ մուտացիա, 50% հավանականություն կա, որ աղջիկ երեխան ժառանգելու է մուտացիան նրա երկու X-քրոմոսոմներից մեկի միջոցով և կրող է դառնալու։ Եթե այդ կրողը տղա երեխա է ունենում, 50%-անոց հավանականություն կա, որ նա կժառանգի մուտացիայով X քրոմոսոմը և ԴՄԴ կունենա։ Պրենատալ թեստերը կարող են հուշել արդյոք չծնված երեխան ունի ամենատարածված մուտացիաները, թե ոչ։ Շատ մուտացիաներ կան, որոնք պատասխանատու են ԴՄԴ-ի համար և որոշները դեռևս բացահայտված չեն, ուստի գենետիկական թեստավորումը օգնում է միայն այն դեպքերում, երբ ընտանիքի անդամները հայտնի մուտացիա ունեն[փա՞ստ]։
Ինվազիվ թեստեր իրականացնելուց առաջ, պտղի սեռի որոշումը կարևոր է, մինչդեռ տղամարդիկ ժամանակ առ ժամանակ ախտահարվում են այս X-շղթայակցված հիվանդությունով, կանայք խիստ հազվադեպ են ախտահարվում։ Վերջինիս կարելի է հասնել գերձայնային հետազոտության միջոցով 16 շաբաթականում կամ ավելի մեծ ժամկետում, կամ ավելի հաճախ, ազատ պտղային ԴՆԹ-ի թեստավորմամբ։ Խորիոնի թելիկների նմուշավորումը կարող է իրականցվել 11-14 շաբաթականում և ունի 1%-անոց վիժման ռիսկ։ Ամնիոցենտնեզը կարող է իրականացվել 15 շաբաթականից հետո, և ունի 0.5 %-անոց վիժման ռիսկ։ Պտղային արյան նմուշավորումը կարող է իրականացվել է մոտավորապես 18 շաբաթական ժամկետում[փա՞ստ]։ Ոչ հստակ գենետիկ թեստավորման արդյունքների պարագայում մեկ այլ հնարավորություն է պտղային մկանների բիոպսիան։
Բուժում
[խմբագրել | խմբագրել կոդը]
ԴՄԴ-ի համար հայտնի բուժում գոյություն չունի և տրմադրվող բուժօգնության անհրաժեշտությունը որոշում են վերահսկող մարմինները[20]։
Բուժումը ընդհանուր առումով միտված է վերահսկելու ախտանշանները և առավելագույնս լավացնելու հիվանդի կյանքի որակը, որը կարող է չափվել, օգտագործելով հատուկ հարցաթերթիկներ[21]։ Բուժումը ներառում է հետևյալը՝
- Կորտիկոստերոիդները, ինչպիսիք են՝ Պրեդնիզոլոնը և Դեֆլազակորտը հանգեցնում են մկանային ուժի և ֆունկցիայի կարճաժամկետ լավացման, մինչև երկու տարի[22]։ Կորտիկոստերոիդները նաև երկարացնում են քայլելու ունակության ժամկետը, չնայած վերջինիս հետ կապված հստակ ապացույցներ չկան[23]։
- Ռանդոմիզացված վերահսկիչ խմբով հետազոտությունները ցույց են տվել, որ բետա-2 անտագոնիստները մեծացնում են մկանների ուժը, բայց չեն փոխում հիվանդության ընթացքը։ Հետազոտությունների մեծ մասը ուսումնասիրել է β2 ագոնիստների էֆեկտը շուրջ 12 ամիսների ընթացքում, ուստի այդ ժամանակամիջոցից դուրս արդյունքների մասին եզրակացություններ անել հնարավոր չէ[փա՞ստ]։
- Մեղմ, չգրգռող ֆիզիկական ակտիվությունը, ինչպիսին լողն է, խորհուրդ է տրվում։ Ինակտիվությունը (ինչպիսին անկողնային հանգիստն է) կարող է վատացնել մկանային հիվանդությունը։ Mild, nonjarring physical activity such as swimming is encouraged. Inactivity (such as bed rest) can worsen the muscle disease.
- Ֆիզիոթերապիան օգնում է պահպանելու մկանային ուժը, ճկունությունը և ֆունկցիան։
- Օրթոպեդիկ հարմարանքները (ինչպես օրինակ գոտիները և անվասայլակները) կարող են լավացնել շարժունակությունը և սեփական կարիքները հոգալու ունակությունը։ Ձևին հարմարեցվող հեռաղցվող ոտնագոտիները, որոնք պահում են ներբանը տեղում քնի ընթացքում, կարող են հետաձգել կոնտրակտուրաների առաջացումը։
- Համապատասխան շնչառական օժանդակությունը հիվանդության պրոգրեսիվմանը զուգընթաց շատ կարևոր է։
- Սրտային խնդիրները կարող են փեյսմեյքերի անհրաժեշտություն առաջացնել[24]։
Էթեպլիրսեն դեղը հաստատված է ԱՄՆ-ում դիստրոֆինի էկզոն 51-ի բացակայությունով մուտացիաները բուժելու համար։ ԱՄՆ-ում դեղի օգտագործման թույլտվության հաստատումը վիճելի էր[25], քանի որ Էթպլիրսենը կլինիկորեն նշանակալի օգուտ չի ցուցադրել[26], ուստի Դեղամիջոցների Եվրապական Գործակալությունը[27]։
Ատալուրեն դեղամիջոցը որոշ դեպքերի համար հաստատվել է Եվրամիությունում[28]։
Համընդհանուր բազմառարկայական ԴՄԴ-ով հիվանդների խնամքի ուղեցույցները մշակվել են Հիվանդությունների Վերահսկման և Կանխարգելման Կենտրոնների կողմից և հրապարակվել են 2 մասով՝ The Lancet Neurology-ում 2010-ին[15]։
Ֆիզիոթերապիա
[խմբագրել | խմբագրել կոդը]Ֆիզիոթերապևտի ցանկությունը իր հիվանդներին իրենց մաքսիմալ ֆիզիկական պոտենցիալին հասցնելոն է։ Նրանց նպատակններն են.
- մինիմալիզացնել կոնտրակտուրաների և դեֆորմացիաների առաջացումը, ստեղծելով համապատասխան ձգումների և վարժությունների ծրագիր
- կանխատեսել և մինիմալիզացնել ալ երկրորդային ֆիզիկական բարդությունները, խորհուրդ տալով օրթոպեդիկ գոտիների օգտագործումը և հուսալի բժշկական հարմարանքներ
- հետևել շնչառական ֆունկցիային և խորհուրդ տալ մեթոդներ, որոնք կօգնեն շնչառական վարժությունների կատարմանը և շնչառական արտադրուկները մաքրելուն
Շնչառական օժանդակում
[խմբագրել | խմբագրել կոդը]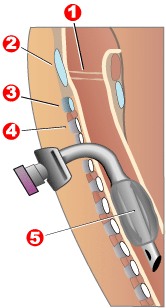
Ժամանակակից «ծավալի վենտիլյատոր/ռեսպիրատորները», որոնք օդի լրացուցիչ ծավալով են հասցնում հիվանդին ամեն շնչառական շարժման հետ, արժեքավոր են մկանային դիստրոֆիա-ասոցացված շնչառական խնդիրներով հիվանդներին բուժելու համար։ Վենտիլյացիայի իրականացման նպատակով կարող է պահանջվել էնդոտրախեալ կամ տրախեոտոմիկ խողովակի առկայություն, որի միջոցով օդը անմիջականորեն հասցվում է, բայց որոշ մարդկանց դեպքում, լրացուցիչ օդով ոչ ինվազիվ ապահովումը դիմակի միջոցով կարող է բավարար լինել։ Շնչուղիների դրական ճնշման ապարատները, մասնավորապես երկմակարդակները, ժամանակ առ ժամանակ օգտագործվում են այս վերջին եղանակով։ Շնչառական հարմարանքները կարող են հեշտությամբ տեղավորվել վենտիլյատորի սեղանի վրա, անվասայլաքի հատակին կամ հետևի մասում, հավանաբար արտաքին մարտկոցի օգտագործումով, առավել շարժունակություն ապահովելու նպատակով։
Վենտիլյատորներով բուժումը կարելի է սկսել միջին և ուշ դեռահասության շրջանում, երբ շնչառական մկանները կարող են սկսել չգօրծել։ Եթե կենսական տարողությունը նորմայի 40%-ից քիչ է, ծավալի վենտիլյատոր/ռեսպիրատորները կարող են օգտագործվել քնած ժամերի ընթացքում՝ ժամանակ, երբ հիվանդը հավանաբար չի կարողանում սեփական ուժերող անհրաժեշտ օդափոխություն ապահովել (հիպովենտիլյացիա)։ Քնած ժամերին հիպովենտիլյացիան հաստատվել է քնի խանգարումը ուսումնասիրելիս, երբ թթվածնաչափական հետազոտությունները և մազանոթային արյան գազային կազմի ցուցանիշները շեղվել են նորմայից(տես՝ թոքերի ֆունկցիայի գնահատում)։
Հազին օժանդակող սարքը կարող է օգնել ազատվելու ավելորդ լորձից, թոքեր դրական ճնշումով օդի գերներփչումով, ապա բացասական ճնշում կիրառելով, լորձը դուրս բերելու համար։ Եթե կենսական տարողությունը շարունակում է նվազել նորմայի 30% տոկոսից պակաս, ծավալի վենտիլյատոր/ռեսպիրատորը ևս կարող է կիրառվել օրվա ընթացքում առավելագույն օժանդակումով։ Հիվանդը աստիճանաբար շատացնում է օրվա ընթացքում վենտիլյատոր/ռեսպիրատորի օգտագործման ժամանակը, ըստ անհրաժեշտության։ Սակայն կան նաև մարդիկ, ովքեր հասնելով իրենց կյանքի երկրորդ տասնամյակին, օդափոխիչի կարիք չեն ունենում[փա՞ստ]։
Կանխատեսում
[խմբագրել | խմբագրել կոդը]Դյուշենի մկանային դիստրոֆիան հազվադեպ հանդիպող պրոգրեսիվող հիվանդություն է, որն ի վերջո հանգեցնում է բոլոր կամավոր մկանների ախտահարման և ներառում է սիրտն ու շնչառական մկանները ուշ փուլերում։ Կյանքի սպասվող տևողությունը շուրջ 25-26 տարի է, բայց կարող է տատանվել[4][7]։ Լավ կազմակերպված խնամքի դեպքում տղամարդիկ կարող են ապրել մինչև իրենց կյանքի 3-րդ տասնամյակը[29]։
ԴՄԴ-ով հիվանդների մահվան ամենահաճախակի պատճառը շնչառական անբավարարությունն է։ Բուժումից (ինչպիսիք են մեխանիկական շնչառությունը և տրախեոստոմիկ միջամտությունները) առաջացած բարդությունները ևս անհանգստության տեղիք են տալիս։ Մահվան երկրորդ ամենահաճախակի պատճառը սիրտ-ասոցացված բարդություններն են, ինչպիսին է սրտային անբավարարությունը, որն առաջացել է դիլատացիոն կարդիոմիոպաթիայից։ Շնչառական օժանդակումով, կյանքի միջին տևողությունը կարող է հասնել մինչև 40 տարի։ Հազվադեպ դեպքերում, ԴՄԴ-ով հիվանդները կարող են ապրել մինչև իրենց կյանքի չորրորդ և նույնիսկ հինգերորդ տասնամյակը, եթե ճիշտ կերպով տեղավորվեն աթոռներում և մահճակալներում և շնչառական օժանդակությունից օգտվեն (տրախեոստոմիայի միջոցով), ինչպես նաև մաքրվեն շնչուղիները և սրտի համար անհրաժեշտ դեղորայք օգտագործվի[30]։ Անհրաժեշտ հետագա խնամքի վաղ պլանավորումը ԴՄԴ-ով հիվանդների շրջանում ապրելիության ավելի լավ ցուցանիշներ է ցուցադրել[31]։
Զարմանալիորեն, MDX մկան ԴՄԴ-ի մոդելի պարագայում, դիստրոֆինի բացակայությունը ասոցացված է կալցիումի բարձր քանակների հետ և կմախքային մկանների միոնեկրոզի։ Ներքին կոկորդային մկանները պաշտպանված են, և դրանցում միոնեկրոզ չի լինում[32]։ Վերջինիս պատճառն այն է, որ ներքին կոկորդային մկանները ունեն կարգավորող համակարգ, որը թույլ է տալիս դրանց առավել էֆեկտիվորեն հարմարվել կալցիումի կոնցենտրացիայի փոփոխություններին, այլ մկանների հետ համեմատած, ուստի այդ մկաններն օժտված են յուրահատուկ ախտաֆիզիոլոգիական յուրահատկություններով[33]։ Ներքին կոկորդային մկանների ուսումնասիրությունը կարող է նպաստել բուժման և կանխարգելման նոր մոտեցումների զարգացմանը բազմաթիվ կլինիկական իրավիճակներում[34]։
Համաճարակաբանություն
[խմբագրել | խմբագրել կոդը]ԴՄԴ-ն մկանային դիստրոֆիայի ամենահաճախ հանդիպող տեսակն է՝ այն ախտահարում է 5000 նորածին տղաներից մեկին[2][35]։
Պատմություն
[խմբագրել | խմբագրել կոդը]
Հիվանդությունը առաջին անգամ նկարագրվել է Նեապոլիտանացի բժիշկ Ջիովանի Սեմոլայի կողմից 1834-ին և Գեթանո Կոնտեի կողմից 1836-ին[36][37][38]։ Այդուհանդերձ ԴՄԴ-ն իր անունը ստացել է ֆրանսիացի նյարդաբան Գուիյեմ-Բենջամին-Ամանդ Դյուշենի պատվին (1806-1875թթ.), ով իր Paraplegie hypertrophique de l'enfance de cause cerebrale գրքի 1861-ի հրատարակչությունում նկարագրեց և մանրամասնեց ԴՄԴ-ով տղայի մասին մի դեպք։ Մեկ տարի անց, նա ներկայացրեց իր հիվանդի նկարները իր Album de photographies pathologiques-ում: 1868-ին նա թվարկեց 13 ախտահարված երեխայի։ Դյուշենը առաջինն էր, ով միկրոսկոպիկ հետազոտության նպատակով կենդանի հիվանդից բիոպսիոն նմուշ վերցրեց[39][40]։
Ականավոր դեպքեր
[խմբագրել | խմբագրել կոդը]Ալֆրեդո (<<Դինո>>, <<Ալֆրեդինո>>) Ֆեռարին (ծնված 1932-ին Մոդենայում)՝ Էնցո Ֆեռարիի որդին, ստեղծել է 1.5 L DOHC V6 շարժիչը F2 մոդելի համար 1955-ին։ Սակայն Դինոն երբեք չի տեսել շարժիչի արտադրությունը՝ նա մահացել է 1956-ի հունիսի 30-ին Մոդենայում, 24 տարեկան հասակում, մինչև իր անվանակիցներ Դինոյի և Ֆիաթ Դինոյի ստեղծվելը։
Ռեփեր Դարիուս Ուիմսը ԴՄԴ-ով է տառապում և օգտվելով սեփական հայտնիությունից բարձրացնում է հիվանդության վերաբերյալ իմացական մակարդակը և տրամադրվող գումարները[41]։ Նա մահացել է 27 տարեկանում (նրա եղբայրը ևս տառապում էր այս հիվանդությամբ և մահացել է 19 տարեկանում)։ Դարուսը գնում է արևմուտք ֆիլմում ցույց է տրվում Դարիուսի ուղին, աճը և հիվանդության փաստի ընդունումը։ 2012-ին <<Խնամքի վերանայված հիմունքները>> գրքում Ջոնաթան Էվինսոնը նկարագրել է երիտասարդ տղամարդու, որն ախտահարված է ԴՄԴ-ով։ 2016-ին Նեթֆլիքսը այս գրքի հիման վրա ֆիլմ է նկարահանել[փա՞ստ]։
Ծանոթագրություններ
[խմբագրել | խմբագրել կոդը]- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 1,11 1,12 1,13 Bednařík J., Ambler Z., Růžička E. Klinická neurologie: část speciální — ISBN 978-80-7387-389-9
- ↑ 2,00 2,01 2,02 2,03 2,04 2,05 2,06 2,07 2,08 2,09 2,10 2,11 2,12 2,13 2,14 2,15 2,16 2,17 2,18 «Muscular Dystrophy: Hope Through Research». NINDS. 2016 թ․ մարտի 4. Արխիվացված է օրիգինալից 2016 թ․ սեպտեմբերի 30-ին. Վերցված է 2016 թ․ սեպտեմբերի 12-ին.
- ↑ 3,0 3,1 3,2 3,3 «NINDS Muscular Dystrophy Information Page». NINDS. 2016 թ․ մարտի 4. Արխիվացված օրիգինալից 2016 թ․ հուլիսի 30-ին. Վերցված է 2016 թ․ սեպտեմբերի 12-ին.
- ↑ 4,0 4,1 Lisak RP, Truong DD, Carroll W, Bhidayasiri R (2011). International Neurology. Wiley. էջ 222. ISBN 9781444317015.
- ↑ «Muscular dystrophy - Symptoms and causes». Արխիվացված օրիգինալից 2015 թ․ փետրվարի 6-ին. Վերցված է 2015 թ․ փետրվարի 6-ին.
- ↑ Rowland, L.P. (1985). «Clinical Perspective: Phenotypic Expression In Muscular Dystrophy». In Strohman, C.; Wolf, S. (eds.). Gene Expression in Muscle. Plenum Press. էջեր 3–5. ISBN 978-1-4684-4907-5.
- ↑ 7,0 7,1 7,2 7,3 MedlinePlus|MedlinePlus Encyclopedia Duchenne muscular dystrophy
- ↑ Մենդելյան ժառանգում (OMIM) Muscular Dystrophy, Duchenne Type; DMD -310200
- ↑ «Duchenne Muscular Dystrophy: Pathophysiological Implications of Mitochondrial Calcium Signaling and ROS Production». 2012 թ․ մայիսի 2. Արխիվացված է օրիգինալից 2012 թ․ մայիսի 2-ին. Վերցված է 2014 թ․ հունիսի 29-ին.
- ↑ Nozoe KT, Akamine RT, Mazzotti DR, Polesel DN, Grossklauss LF, Tufik S, Andersen ML, Moreira GA (2016). «Phenotypic contrasts of Duchenne Muscular Dystrophy in women: Two case reports». Sleep Science. 9 (3): 129–133. doi:10.1016/j.slsci.2016.07.004. PMC 5241604. PMID 28123647.
- ↑ Wahl, Margaret (2016 թ․ հոկտեմբերի 21). «Quest - Article - But Girls Don't Get Duchenne, or Do They? - A Quest Article». Muscular Dystrophy Association. Վերցված է 2019 թ․ հուլիսի 6-ին.
- ↑ «Understanding Genetics». Արխիվացված է օրիգինալից 2020 թ․ օգոստոսի 10-ին. Վերցված է 2020 թ․ հունվարի 11-ին.
- ↑ Nico B, Ribatti D (January 2012). «Morphofunctional aspects of the blood-brain barrier». Current Drug Metabolism. 13 (1): 50–60. doi:10.2174/138920012798356970. PMID 22292807.
- ↑ «University of Utah Muscular Dystrophy». Genome.utah.edu. 2009 թ․ նոյեմբերի 28. Արխիվացված է օրիգինալից 2003 թ․ սեպտեմբերի 14-ին. Վերցված է 2013 թ․ փետրվարի 16-ին.
- ↑ 15,0 15,1 Bushby K, Finkel R, Birnkrant DJ, Case LE, Clemens PR, Cripe L, Kaul A, Kinnett K, McDonald C, Pandya S, Poysky J, Shapiro F, Tomezsko J, Constantin C (January 2010). «Diagnosis and management of Duchenne muscular dystrophy, part 1: diagnosis, and pharmacological and psychosocial management». The Lancet. Neurology. 9 (1): 77–93. CiteSeerX 10.1.1.176.4466. doi:10.1016/s1474-4422(09)70271-6. PMID 19945913.
- ↑ Nicholson LV, Johnson MA, Bushby KM, Gardner-Medwin D, Curtis A, Ginjaar IB, den Dunnen JT, Welch JL, Butler TJ, Bakker E (September 1993). «Integrated study of 100 patients with Xp21 linked muscular dystrophy using clinical, genetic, immunochemical, and histopathological data. Part 2. Correlations within individual patients». Journal of Medical Genetics. 30 (9): 737–44. doi:10.1136/jmg.30.9.737. PMC 1016530. PMID 8411068.
- ↑ Muntoni F (August 2001). «Is a muscle biopsy in Duchenne dystrophy really necessary?». Neurology. 57 (4): 574–5. doi:10.1212/wnl.57.4.574. PMID 11524463.
- ↑ Flanigan KM, von Niederhausern A, Dunn DM, Alder J, Mendell JR, Weiss RB (April 2003). «Rapid direct sequence analysis of the dystrophin gene». American Journal of Human Genetics. 72 (4): 931–9. doi:10.1086/374176. PMC 1180355. PMID 12632325.
- ↑ «Duchenne and Becker muscular dystrophy, National Institutes of health». Ghr.nlm.nih.gov. 2013 թ․ փետրվարի 11. Արխիվացված օրիգինալից 2013 թ․ փետրվարի 7-ին. Վերցված է 2013 թ․ փետրվարի 16-ին.
- ↑ «Duchenne Muscular Dystrophy Statement». Drug Safety and Availability. US FDA. 2014 թ․ հոկտեմբերի 31. Արխիվացված օրիգինալից 2014 թ․ նոյեմբերի 2-ին.
- ↑ Dany A, Barbe C, Rapin A, Réveillère C, Hardouin JB, Morrone I, Wolak-Thierry A, Dramé M, Calmus A, Sacconi S, Bassez G, Tiffreau V, Richard I, Gallais B, Prigent H, Taiar R, Jolly D, Novella JL, Boyer FC (November 2015). «Construction of a Quality of Life Questionnaire for slowly progressive neuromuscular disease». Quality of Life Research. 24 (11): 2615–23. doi:10.1007/s11136-015-1013-8. PMID 26141500.
- ↑ Falzarano MS, Scotton C, Passarelli C, Ferlini A (October 2015). «Duchenne Muscular Dystrophy: From Diagnosis to Therapy». Molecules. 20 (10): 18168–84. doi:10.3390/molecules201018168. PMC 6332113. PMID 26457695.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ Matthews E, Brassington R, Kuntzer T, Jichi F, Manzur AY (May 2016). «Corticosteroids for the treatment of Duchenne muscular dystrophy». The Cochrane Database of Systematic Reviews. 5 (5): CD003725. doi:10.1002/14651858.CD003725.pub4. PMID 27149418.
- ↑ Verhaert D, Richards K, Rafael-Fortney JA, Raman SV (January 2011). «Cardiac involvement in patients with muscular dystrophies: magnetic resonance imaging phenotype and genotypic considerations». Circulation: Cardiovascular Imaging. 4 (1): 67–76. doi:10.1161/CIRCIMAGING.110.960740. PMC 3057042. PMID 21245364.
- ↑ «Railroading at the FDA». Nature Biotechnology (անգլերեն). 34 (11): 1078. 2016 թ․ նոյեմբերի 8. doi:10.1038/nbt.3733.
- ↑ «FDAetep» (անգլերեն). 2016 թ․ սեպտեմբերի 19. Վերցված է 2019 թ․ հուլիսի 8-ին.
- ↑ «CHMP Advises Against Approval for Eteplirsen in DMD». Medscape. Վերցված է 2019 թ․ հուլիսի 9-ին.
- ↑ «Translarna - Summary of Product Characteristics» (անգլերեն). UK Electronic Medicines Compendium. 2017 թ․ ապրիլի 24. Վերցված է 2017 թ․ հունիսի 18-ին.
- ↑ «Duchenne muscular dystrophy (DMD) | Muscular Dystrophy Campaign». Muscular-dystrophy.org. Արխիվացված է օրիգինալից 2013 թ․ հունվարի 21-ին. Վերցված է 2013 թ․ փետրվարի 16-ին.
- ↑ Kieny P, Chollet S, Delalande P, Le Fort M, Magot A, Pereon Y, Perrouin Verbe B (September 2013). «Evolution of life expectancy of patients with Duchenne muscular dystrophy at AFM Yolaine de Kepper centre between 1981 and 2011». Annals of Physical and Rehabilitation Medicine. 56 (6): 443–54. doi:10.1016/j.rehab.2013.06.002. PMID 23876223.
- ↑ Krajina A, Podrabský P, Steinhart L, Endrys J, Coufal L (2012 թ․ նոյեմբերի 22). «[Personal experimental experience with the administration of liquid obliterative agents using percutaneous intra-arterial balloon catheters with a controlled leak]». Sbornik Vedeckych Praci Lekarske Fakulty Karlovy Univerzity V Hradci Kralove. Supplementum. 30 (2): 201–11. doi:10.1186/1750-1172-7-S2-A8. PMC 3504593. PMID 3504593.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ Marques MJ, Ferretti R, Vomero VU, Minatel E, Neto HS (March 2007). «Intrinsic laryngeal muscles are spared from myonecrosis in the mdx mouse model of Duchenne muscular dystrophy». Muscle & Nerve. 35 (3): 349–53. doi:10.1002/mus.20697. PMID 17143878.
- ↑ Ferretti R, Marques MJ, Khurana TS, Santo Neto H (June 2015). «Expression of calcium-buffering proteins in rat intrinsic laryngeal muscles». Physiological Reports. 3 (6): e12409. doi:10.14814/phy2.12409. PMC 4510619. PMID 26109185.
- ↑ Feng X, Files DC, Zhang T (2014). «Intrinsic Laryngeal Muscles and Potential Treatments for Skeletal Muscle-Wasting Disorders». Austin Journal of Otolaryngology. 1 (1): 3. Արխիվացված օրիգինալից 2015 թ․ հունիսի 26-ին.
- ↑ «Key Findings: Prevalence of Duchenne / Becker Muscular Dystrophies». Centers for Disease Control and Prevention (ամերիկյան անգլերեն). 2018 թ․ հունվարի 5. Վերցված է 2018 թ․ նոյեմբերի 18-ին.
- ↑ Politano L. «Cardiomiologia e Genetica Medica» [Cardiomyology and Medical Genetics] (Italian). Seconda Università degli Studi di Napoli. Արխիվացված օրիգինալից 2015 թ․ հուլիսի 4-ին. Վերցված է 2015 թ․ օգոստոսի 24-ին.
{{cite web}}: CS1 սպաս․ չճանաչված լեզու (link) - ↑ De Rosa G (October 2005). «Da Conte a Duchenne» [By Conte in Duchenne]. DM (Italian). Unione Italiana Lotta alla Distrofia Muscolare. Արխիվացված է օրիգինալից 2016 թ․ մարտի 4-ին. Վերցված է 2015 թ․ օգոստոսի 24-ին.
{{cite web}}: CS1 սպաս․ չճանաչված լեզու (link) - ↑ Nigro G (December 2010). «One-hundred-seventy-five years of Neapolitan contributions to the fight against the muscular diseases». Acta Myologica. 29 (3): 369–91. PMC 3146338. PMID 21574522.
- ↑ «Duchenne muscular dystrophy». Medterms.com. 2011 թ․ ապրիլի 27. Արխիվացված օրիգինալից 2012 թ․ օգոստոսի 6-ին. Վերցված է 2013 թ․ փետրվարի 16-ին.
- ↑ Կաղապար:WhoNamedIt
- ↑ McFadden C (2012 թ․ նոյեմբերի 22). «Darius Weems' Next Chapter: Rap Star With Duchenne Muscular Dystrophy Tries Clinical Trial». Արխիվացված օրիգինալից 2016 թ․ օգոստոսի 5-ին. Վերցված է 2016 թ․ հունիսի 29-ին.
Արտաքին հղումներ
[խմբագրել | խմբագրել կոդը]- CDC’s National Center on Birth Defects and Developmental Disabilities (previously listed below as "Duchenne/Becker Muscular Dystrophy, NCBDDD") at CDC
- Genes and Disease Page at NCBI
| Վիքիպահեստն ունի նյութեր, որոնք վերաբերում են «Դյուշենի մկանային դիստրոֆիա» հոդվածին։ |
| ||||||||||||||||
