Ստորին ծնոտի կոտրվածք
| Ստորին ծնոտի կոտրվածք | |
|---|---|
 | |
| Բժշկական մասնագիտություն | վնասվածքաբանություն |
| ՀՄԴ-10 | S02.6 |
Ստորին ծնոտի կոտրվածք, ստորին ծնոտի ոսկրի (mandbula) վնասվածք՝ դրա անատոմիական ամբողջականության խախտմամբ։ Մոտ 60 % դեպքերում կոտրվածքը տեղի է ունենում երկու տեղից[1]։ Որոշ դեպքերում ստորին ծնոտի կոտրվածքի հետևանքով դիտվում է բերանն ամբոջությամբ բացելու դժվարացում կամ անհնարինություն[1]։ Հաճախ նկատվում է ատամների ոչ ճիշտ ուղղվածություն՝ կծվածքի խանգարում, կարող է նաև տեղի ունենալ լնդերի արյունահոսություն[1]։ Առավել հաճախ ստորին ծնոտի կոտրվածքները հանդիպում են 30-40 տարեկան տղամարդկանց մոտ[1]։
Որպես օրենք՝ ստորին ծնոտի կոտրվածքները տրավմայի արդյունք են[1], օրինակ՝ սա կարող է տեղի ունենալ կզակի վրա ընկնելիս կամ կողքից հարված ստանալիս[1]։ Հազվադեպ ստորին ծնոտի կոտրվածքը կարող է լինել օստեոնեկրոզի կամ ոսկրում տեղակայվող ուռուցքների հետևանք[1]։ Կոտրվածքի ամենահաճախ հանդիպող շրջաններն են՝ ստորին ծնոտի հոդային ելունը (36%), մարմինը (21%), անկյունը (20%) և սիմֆիզը (14%)[1]։ Չնայած, որ ախտորոշումը երբեմն հնարավոր է կատարել պարզ ռենտգեն հետազոտությամբ, սակայն ժամանակակից համակարգչային շերտագրության տվյալներն ավելի ճշգրիտ են[1]։
Պարտադիր չէ, որ պահանջվի անհապաղ վիրահատական միջամտություն[1]։ Երբեմն պացիենտներին թույլատրվում է գնալ տուն (այսինքն՝ սահմանվում է ամբուլատոր հսկողություն), և վիրահատությունը կատարվում է մի քանի օր անց[1]։ Կան վիրահատական բուժման բազմաթիվ մեթոդներ, այդ թվում՝ մաքսիլոմանդիբուլյար ֆիքսում, բաց համադրմամբ ներքին ֆիքսում (ORIF)[1][2]։ Բուժման ընթացքում կարճ ժամանակով հաճախ նշանակվում են հակաբիոտիկներ (օր․՝ պենիցիլին)[1][3], սակայն դրա արդյունավետության ապացույցները դեռևս քիչ են[4]։
Նշաններ և ախտանշաններ[խմբագրել | խմբագրել կոդը]
Ընդհանուր[խմբագրել | խմբագրել կոդը]
Ներկայումս նկարագրված երկու ամենահաճախ հանդիպող ախտանիշներն են ցավը և կծվածքի խանգարումները։ Ատամները ճնշման հանդեպ շատ զգայուն են (պրոպրիոցեպցիա), և այսպիսով ատամների ճիշտ տեղակայման նույնիսկ աննշան փոփոխությունները և կծվածքի խանգարումնեերը պացիենտին զգացնել են տալիս։ Նաև շատ է մեծանում կոտրված ծնոտի շրջանում զգայունությունը շոշափման հանդեպ, կամ, եթե կոտրված է հոդային ելունը, ապա նշված զգայունությունը բարձրանում է ականջի այծիկից անմիջապես առաջ գտնվող շրջանում։
Այլ ախտանիշներ․ քանի որ կոտրվածքը շարժուն է, կարող է դիտվել ատամների շարժում, ատամների «չամրացված լինելու» զգացում։ Մեկ այլ ախտանիշ է թմրածության զգացումը (քանի որ ստորին ատամնաբնային նյարդն անցնում է ծնոտի երկայնքով և կոտրվածքի հետևանքով կարող է ենթարկվել ճնշման) և տրիզմը (բերանը բացելու դժվարություն)։
Արտաբերանային, կարող են դիտվել այտուցի, կապտուկների և դեֆորմացիայի նշաններ։ Հոդային ելունի կոտրվածքները խորն են, այսպիսով դրանց դեպքում զգալի այտուց հազվադեպ է դիտվում, սակայն, որոշ դեպքերում տրավման հանգեցնում է արտաքին լսողական անցուղու առաջային մասում գտնվող ոսկրի կոտրվածքի, այսպիսով, արտաքին լսողական անցուղում երբեմն դիտվում են կապտուկներ կամ արյունահոսություն։ Բերանը բացելու ունակությունը նույնպես կարող է նվազել (3սմ֊ից քիչ)։ Կարող է դիտվել նաև թմրածությույն կամ զգայունության խանգարում (անէսթեզիա/պարէսթեզիա) կզակի կամ ստորին շրթունքի շրջանում (մենտալ նյարդի նյարդավորման գոտի)։
Բերանի խոռոչում դիտվող նշաններ։ Եթե կոտրվածքը տեղի է ունենում ծնոտի այն մասերում, որտեղ տեղակայված են ատամները, ապա ատամների միջև կարող է զգացվել տարածություն, հեռավորություն (որը հաճախ պացիենտի կողմից սխալմամբ վերագրվում է ատամի կորստի), երբեմն դիտվում է նաև լնդային արյունահոսություն։ Կարող է առաջանալ բաց կծվածք, երբ ստորին ատամներն այլևս չեն դիպչում վերիններին։ Հոդային ելունի միակողմանի կոտրվածքի դեպքում կոտրվածքի կողմում հետին մասում ատամները դիպչում են միմյանց, իսկ բերանի մյուս կողմի ուղղությամբ բաց կծվածքը պրոգրեսիվ կերպով սկսում է մեծանալ։
Երբեմն առաջանում է ենթալեզվային էկխիմոզ, և այդ դեպքում կոտրվածը կարող է տեղաշարժվել․ ոսկրաբեկորներից մեկը կարող է շարժվել դեպի վեր, մյուսը՝ վար։ Ատամների տեղակայման շրջանից դուրս տեղամասերում (հոդային ելուն, ճյուղ, երբեմն՝ անկյուն) ստորին ծնոտի կոտրվածքների դեպքում բաց կծվածքը կարևոր կլինիկական նշան է, քանի որ այս դեպքերում հաճախ այտուցից բացի այլ ակնհայտ ախտանիշ գրեթե չի հայտնաբերվում[5]։
Հոդային ելունի կոտրվածք[խմբագրել | խմբագրել կոդը]
Կոտրվածքի այս տեսակի դեպքում կարող է կոտրված լինել հոդային ելուններից մեկը (միակողմանի) կամ երկուսը միաժամանակ (երկկողմանի)։ Հոդային ելունի միակողմանի կոտրվածքները կարող են առաջացնել ցավոտություն ծնոտի շարժումների ժամանակ։ Կարող է առաջանալ քունքածնոտային հոդի շրջանում այտուց, իսկ արտաքին լսողական անցուղու վնասման հետևանքով՝ նաև արյունահոսություն ականջից։ Հեմատոման կարող է տարածվել դեպի ներքև և հետ ուղղությամբ՝ դեպի ականջից հետ, ինչը երբեմն շփոթում են Բեթլի ախտանշանի հետ (գանգի հիմի կոտրվածքի դեպքում դիտվող ախտանշան)։ Չնայած, որ վերջինս հազվադեպ է հանդիպում, սակայն ներգանգային վնասվածքի առկայությունը պետք է բացառել։ Եթե կոտրվածքի հետևանքով առաջացած ոսկրաբեկորները միմյանց նկատմամբ շարժվում են, ապա կարող է դիտվել ճյուղի երկարության կարճացում։ Սա հանգեցնում է նրան, որ կոտրվածքի կողմում վերին ու ստորին ատամները նորմայից ավելի շուտ են դիպչում միմյանց, ինչը չի դիտվում չվնասված կողմում, այսինքն՝ «բաց կծվածքը» դեպի չվնասված կողմը պրոգրեսիվորեն վատթարանում է։ Երբ բերանը բաց է, կարող է դիտվել ստորին ծնոտի դեվիացիա, շեղում դեպի կոտրվածքի կողմը։ Հոդային ելուների երկկողմանի կոտրվածքի դեպքում վերը նշված ախտանիշներն ու կլինիկական նշանները կարող են դիտվել երկու կողմից[6]։ Այս դեպքում կծվածքի խանգարումները և ծնոտի շարժման սահմանափակումը սովորաբար ավելի խիստ են արտահայտված[6]։ Ստորին ծնոտի մարմնի կամ պարասիմֆիզի երկկողմանի կոտրվածքները երբեմն առաջացնում են լեզվի ակամա շարժում դեպի հետ, ինչը կարող է հանգեցնել վերին շնչուղիների օբստրուկցիայի՝ փակման[7]։ Հազվադեպ ստորին ծնոտի հոդային ելունը, ճեղքելով քունքոսկրի հոդափոսիկի պատը, տեղաշարժվում է դեպի միջին գանգափոս[8]։ Ստորին ծնոտի վնասվածքի այլ հազվադեպ բարդություններից են ներքին քնային զարկերակի վնասումը[9], արտաքին լսողական անցուղու օբլիտերացիան հոդային ելունի հետին հոդախախտի հետևանքով[10]։ Հոդային ելունների երկկողմանի կոտրվածքների համակցությունը սիմֆիզային կոտրվածքի հետ երբեմն անվանվում է «ժամապահի կոտրվածք»։ Այս անունը ծագել է նրանից, որ այս կոտրվածքն առաջանում է զինվորների մոտ, ովքեր ուշաթափվում են շքերթի ժամանակ և ընկնում իրենց կզակի վրա։
Ախտորոշում[խմբագրել | խմբագրել կոդը]
Պարզ ռենտգեն հետազոտություն[խմբագրել | խմբագրել կոդը]
Նախկինում ախտորոշումը հիմնվում էր ստորին ծնոտի պարզ ռենտգեն պատկերների վրա, սակայն այս մոտեցումն ավելի ցածր զգայունություն և սպեցիֆիկություն ունի, քանի որ ռենտգեն պատկերում տարբեր անատոմիական գոյացությունների ստվերները վերադրվում են։ Ռենտգեն պատկերներն արվում էին առաջահետին (պարասիմֆիզի համար), կողմնային թեք (մարմին, ճյուղ, անկյուն, պսակաձև ելուն) և Թոունեի (հոդային ելուն) պրոյեկցիաներով։ Հոդային ելունի կոտրվածքների հայտնաբերումը կարող է բավական դժվար լինել, սա կախված է հոդային ելունի տեղաշարժի ուղղությունից և հոդախախտի աստիճանից, այսպիսով՝ սովորաբար ռենտգեն պատկերներ են արվում տարբեր պրոյեկցիաներով, ընդ որում՝ դրանցից երկուսը պետք է լինեն միմյանց նկատմամբ ուղղահայաց անկյան տակ[11]։
Պանորամիկ ռադիոգրաֆիա[խմբագրել | խմբագրել կոդը]
Պանորամիկ ռադիոգրաֆները շերտագրության սարքեր են, որոնց միջոցով ստացվում են ստորին ծնոտի հարթ պատկեր։ Քանի որ ստորին ծնոտի կորությունը ցույց է տրվում երկչափ պատկերի մեջ, կոտրվածքներն ավելի հեշտ է լինում հայտնաբերել, ինչի շնորհիվ այս մեթոդի ճշգրտությունը համեմատելի է դառնում համակարգչային տոմոգրաֆիայի հետ, բացառությամբ այն դեպքերի, երբ առկա է հոդային ելունի շրջանի կոտրվածք։ Բացի այդ, պանորամիկ պատկերներում հաճախ կարող են երևալ կոտրված, պակասող կամ շեղված դիրք ունեցող ատամները, ինչը հաճախ հնարավոր չի լինում տեսնել պարզ ռենտգեն պատկերների վրա։ Կոտրվածքի հետևանքով առաջացած ոսկրաբեկորների (հատկապես հոդային ելունի դեպքում) միջային/կողմնային տեղաշարժը դժվար է այսպես հայտնաբերել, և այդ պատճառով ստորին ծնոտի ավելի բարդ կոտրվածքների դեպքում երբեմն հարկ է լինում լրացուցիչ կատարել պարզ ռենտգեն հետազոտություն կամ համակարգչային շերտագրություն։
Համակագչային շերտագրություն[խմբագրել | խմբագրել կոդը]
Համակարգչային շերտագրությունը (տոմոգրաֆիա) նշվածներից ամենազգայուն և ամենասպեցիֆիկ մեթոդն է։ Այն հնարավորություն է տալիս դեմքի ոսկրերը դիտել հատույթների տեսքով՝ աքսիալ, կորոնալ կամ սագիտալ հարթություններով։ Այս պատկերները կարելի է վերափոխել եռաչափ մոդելի, ինչը թույլ է տալիս ավելի լավ պատկերացում կազմել կոտրվածքի և տարբեր ոսկրաբեկորների տեղաշարժի վերաբերյալ։ Սակայն, այսպիսի եռաչափ ռեկոնստրուկցիան կարող է ցույց չտալ առավել փոքր կոտրվածքները՝ ծավալների միջինացման, ցրված արտեֆակտների կամ տեսադաշտը փակող հարակից գոյացությունների պատճառով։
Ուսումնասիրությունները ցույց են տվել, որ ստորին ծնոտի կոտրվածքների հետազոտման համար պանորամիկ ռադիոգրաֆիան իր ախտորոշիչ ճշգրտությամբ մոտ է համակարգչային շերտագրությանը, և դրանք երկուսն էլ ավելի ճշգրիտ են, քան պարզ ռենտգեն հետազոտությունը[12]։ Համակարգչային տոմոգրաֆիայի կիրառման ցուցումները տարբեր տարածաշրջաններում տարբեր են, և, ըստ երևույթին, այս կոտրվածքների ախտորոշման և բուժման տակտիկայի մշակման գործում, այն պանորամիկ ռադիոգրաֆիայի համեմատ առավելություններ չունի, բացառությամբ այն դեպքերի, երբ խոսքը գնում է բազմաբեկոր կամ ավուլսիվ (ոսկրաբեկորի պոկմամբ ուղեկցվող) կոտրվածքների ախտորոշման մասին[13], սակայն առկայությունը հաստատելու և տեղը որոշելու գործում, այնուամենայնիվ, բժիշկներն ավելի հաճախ օգտագործում են համակարգչային տոմոգրաֆիա, քան պանորամիկ ռադիոգրաֆիա[14]։
-
Ստորին ծնոտի մարմնի աջ մասի մինիմալ տեղաշարժով պարզ կոտրվածքի պանորամիկ ռադիոգրամմա։ Ուշադրության է արժանի, որ կոտրվածքից ձախ վերին ու ստորին ատամները չեն դիպչում միմյանց:
-
Կողմնային թեք պատկեր, որը ցույց է տալիս ստորին ծնոտի կոտրվածքը:
-
Հոդային ելունների երկկողմանի կոտրվածքի պատկեր Թաունեի պրոյեկցիայով։ Սպիտակ սլաքը ցույց է տալիս հոդային ելունի վզիկի կոտրվածք։ Սև սլաքը ցույց է տալիս միջայնորեն հրված հոդային ելունը։ Նույն վնասվածքը կարելի է տեսնել նաև հակառակ կողմում:
-
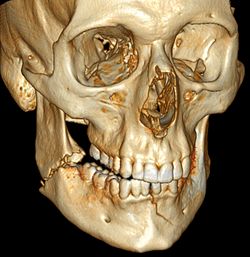
Ստորին ծնոտի եռաչափ ռեկոնստրուկցիա, որը ստացվել է համակարգչային շերտագրության միջոցով։ Սպիտակ սլաքը ցույց է տալիս կոտրվածքը, կարմիր սլաքը ցույց է տալիս միջին աստիճանի տեղաշարժը և բաց կծվածքը:
-
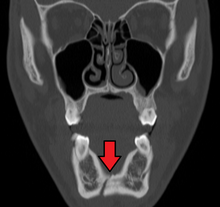
Ստորին ծնոտի պարասիմֆիզային կոտրվածքի օկլյուզալ ռադիոգրամմա
Դասակարգում[խմբագրել | խմբագրել կոդը]
Ստորին ծնոտի կոտրվաքների դասակարգման մի քանի համակարգ է կիրառվում։
Ըստ տեղակայման[խմբագրել | խմբագրել կոդը]

Սա ամենահարմար դասակարգումն է, քանի որ թե՛ ախտանիշները, թե՛ կլինիկական նշանները և թե՛ բուժումը կախված են կոտրվածքի տեղակայումից[6]։ Կոտրվածքի տեղղակայումը բնութագրելու համար ստորին ծնոտը սովորաբար բաժանում են հետևյալ շրջանների (ցույց է տրված նկարում)՝ հոդային ելունի շրջան, պսակաձև ելուն, ճյուղ, անկյուն, մարմին (սեղանատամային և նախասեղանատամային շրջաններ), պարասիմֆիզ և սիմֆիզ[6]։
Ատամնաբնային շրջանի կոտրվածք[խմբագրել | խմբագրել կոդը]
Կոտրվածքի այս տեսակն ընդգրկում է ատամնաբնային շրջանը, որը կոչվում է նաև ստորին ծնոտի ատամնաբնային ելուն։
Հոդային ելունի կոտրվածք[խմբագրել | խմբագրել կոդը]
Հոդային ելունի կոտրվածքները դասակարգվում են ըստ քունքածնոտային հոդը պահող կապանների, հոդապարկի հանդեպ տեղակայման (ներհոդապարկային կամ արտահոդապարկային), ըստ տեղաշարժի (թե արդյոք հոդային ելունի գլխիկը դուրս է եկել քունքոսկրի հոդափոսիկից, քանի որ մկանները (կողմնային թևակերպ մկան) միտում ունեն հրել հոդային ելունը դեպի առաջ և միջայնորեն) և հոդային ելունի վզիկի հանդեպ տեղակայման։ Օրինակ՝ վզիկի արտահոդապարկային կոտրվածք առանց տեղաշարժի։ Ստորին ծնոտի հոդային ելունի մանկաբուժական կոտրվածքների բուժումը պահանջում է պացիենտի վարում ըստ հատուկ մշակված ուղեցույցների[15]։
Պսակաձև ելունի կոտրվածքներ[խմբագրել | խմբագրել կոդը]
Քանի որ ստորին ծնոտի պսակաձև ելունը գտնվում է շատ գոյացություններից, մասնավորապես՝ այտային (զիգոմատիկ) կոմպլեքսից ավելի խորանիստ, դրա մեկուսացված կոտրվածքները հազվադեպ են հանդիպում․ սովորաբար պսակաձև ելունի կոտրվածքը տեղի է ունենում ստորին ծնոտի այլ կոտրվածքների, այտային կոմպլեքսի կամ այտային աղեղի կոտրվածքի հետ համակցված, և «պսակաձև ելունի մեկուսացված կոտրվածք» ախտորոշումը դնելուց առաջ պետք է այս կոտրվածքների առկայությունը բացառել[16]։
Ճյուղի կոտրվածքներ[խմբագրել | խմբագրել կոդը]
Որպես ստորին ծնոտի ճյուղի կոտրվածք են դասակարգում այն կոտրվածքները, որոնք ավելի վեր են գտնվում, քան ստորին երրորդ սեղանատամից («իմաստության ատամ») մինչև ծամիչ մկանի հետին֊ստորին միացման շրջանը տարված թեք գիծը, և որոնք չեն կարող դասակարգվել որպես հոդային կամ պսակաձև ելունի կոտրվածքներ։
Անկյան կոտրվածքներ[խմբագրել | խմբագրել կոդը]
Ստորին ծնոտի անկյուն է կոչվում ծնոտի մարմնի և ճյուղի միջև կազմվող անկյունը։ Անկյան կոտրվածքներն ընդգրկում են այն եռանկյունաձև շրջանը, որը գտնվում է ստորին երրորդ սեղանատամից («իմաստության ատամ») դեպի ծամիչ մկանի հետին֊ստորին ամրացումը տարված թեք գծի և ծամիչ մկանի առաջային սահմանի միջև։
Ստորին ծնոտի մարմնի կոտրվածքներ[խմբագրել | խմբագրել կոդը]
Ստորին ծնոտի մարմնի կոտրվածքներ են կոչվում այն կոտրվածքները, որոնք տեղի են ունենում պարասիմֆիզի (ուղղահայաց գիծ է ժանիքից անմիջապես դիստալ) և ծամիչ մկանի առաջային սահմանի միջև գտնվող շրջանում։
Պարասիմֆիզաին կոտրվածքներ[խմբագրել | խմբագրել կոդը]
Պարասիմֆիզային են կոչվում ժանիքներից անմիջապես դիստալ տարված ուղղահայաց գծերի միջև գտնվող շրջանում տեղի ունեցող կոտրվածքները։
Սիմֆիզային կոտրվածքներ[խմբագրել | խմբագրել կոդը]
Սիմֆիզային կոտրվածքներն այն գծային կոտրվածքներն են, որոնք անցնում են ստորին ծնոտի միջնագծով (սիմֆիզ)։
Կոտրվածքի տեսակ[խմբագրել | խմբագրել կոդը]
Ստորին ծնոտի կոտրվածքները դասակարգվում են նաև ըստ կոտրվածքի շրջանում ոսկրաբեկորների վիճակը նկարագրող կատեգորիաների, ինչպես նաև արտաքին միջավայրի հետ հաղորդակցության առկայության[17]։
«Դալար ճյուղի» կոտրվածքներ[խմբագրել | խմբագրել կոդը]
«Դալար ճյուղի» կոտրվածքներ են կոչվում ճկուն ոսկրի ոչ լրիվ կոտրվածքները․ դրանք, որպես կանոն, հանդիպում են միայն երեխաների մոտ։ Կոտրվածքի այս տեսակին բնորոշ է սահմանափակ շարժունություն, իսկ ոսկաբեկորների տեղաշարժ, որպես այդպիսին, բնորոշ չէ[17]։
Պարզ կոտրվածք[խմբագրել | խմբագրել կոդը]
Պարզ կոտրվածք ասելով՝ հասկանում ենք ոսկրի ամբողջական կոտրվածքները, ընդ որում՝ կոտրվածքի տեղում մինիմալ քանակի ոսկրաբեկորների առաջացմամբ[17]։
Բազմաբեկոր կոտրվածք[խմբագրել | խմբագրել կոդը]
Բազմաբեկոր կոտրվածքը պարզ կոտրվածքի հակառակ դեպքն է, երբ ոսկորը բաժանվում է մի քանի ոսկրաբեկորների, կամ երբ առկա են երկրորդային կոտրվածքներ՝ կոտրվածքի հիմնական գծերի երկայնքով։ Հրազենային վնասվածքները (որոնք առաջանում են, օրինակ, հրազենային գնդակից, ինքնաշեն պայթուցիկ սարքերից ստացված վիրավորումներից), հաճախ են բերում բազմաբեկոր կոտրվածքների[17][18]։
Բաց կոտրվածք[խմբագրել | խմբագրել կոդը]
Բաց է կոչվում այն կոտրվածքը, որը հաղորդակցվում է արտաքին միջավայրի հետ։ Ստորին ծնոտի կոտրվածքների դեպքում՝ այս հաղորդակցությունը կարող է լինել դեմքի մաշկի միջով կամ դեպի բերանի խոռոչ։ Ատամների տեղակայման հատվածներում առաջացող կոտրվածքներն ըստ բնորոշման բաց են[17], քանի որ առնվազն կա հաղորդակցություն պերիօդոնտալ կապանի միջով բերանային խոռոչի հետ, և առավել տեղաշարժված կոտրվածքների դեպքում կարող է առաջանալ լնդային և ատամնաբնային լորձաթաղանթի պատռվածք։
Ատամների ներգրավվածություն[խմբագրել | խմբագրել կոդը]
Երբ ստորին ծնոտի կոտրվածք է տեղի ունենում ստորին ծնոտի այն շրջաններում, որոնք կրում են ատամներ (անկախ նրանից, թե արդյոք ատամները կան թե ոչ), այս փաստն ազդում է բուժման ընթացքի վրա։ Մետաղալարերի միջոցով ատամների ֆիքսումը (կա՛մ օստեոսինթեզի ժամանակ, կա՛մ որպես ինքնին բուժման տեսակ) նպաստում է կոտրվածքի կայունացմանը, այսպիսով՝ ատամների պակասը ևս նշանակություն կունենա բուժման մեջ։ Եթե ատամնազուրկ ստորին ծնոտի հաստությունը 1 սմ֊ից պակաս է (չափումը կատարվում է պանորամիկ ռենտգեն հետազոտության կամ համակարգչային շերտագրության միջոցով), ապա առկա են լինում լրացուցիչ ռիսկեր, քանի որ ոսկրածուծից արյունամատակարարումն այդ դեպքերում լինում է նվազագույն, և լավացող ոսկորը սնուցումը ստանում է հիմնականում ոսկորը շրջապատող շրջոսկրից (պերիօստ) ստացված արյունամատակարարման հաշվին[19]։ Եթե կոտրվածքը տեղի է ունենում մշտական ատամների ծկթման տարիքում գտնվող երեխայի մոտ, ապա հարկ է լինում բուժումն անցկացնել հատուկ բուժման ուղեցույցներին համապատասխան[20]։
Մարմնի այլ կոտրվածքները դասակարգվում են որպես բաց կամ փակ։ Սակայն, քանի որ ատամների ներգրավմամբ կոտրվածքներն, ըստ բնորոշման, հաղորդակցվում են բերանի խոռոչի հետ, հետևաբար այս տարբերակումը մեծ մասամբ չի կիրառվում ստորին ծնոտի կոտրվածքների դեպքում։ Հոդային ելունի, ճյուղի և պսակաձև ելունի կոտրվածքները սովորաբար փակ են, մինչդեռ անկյան, մարմնի և պարասիմֆիզի կոտրվածքները սովորաբար բաց են։

Տեղաշարժ[խմբագրել | խմբագրել կոդը]
Տեղաշարժ ասելով՝ հասկանում ենք, թե ինչ աստիճանի են ոսկրաբեկորները միմյանցից բաժանված և շարժված միմյանց նկատմամբ։ Ինչքան ավելի մեծ է տեղաշարժը, այնքան ավելի բարդ է ոսկրաբեկորները վերադարձնել իրենց սկզբնական դիրքին (կատարել ոսկրաբեկորների համադրում)։
Բարենպաստ կանխատեսմամբ կոտրվածքներ[խմբագրել | խմբագրել կոդը]
Ստորին ծնոտի անկյան, ինչպես նաև մարմնի հետին շրջանի կոտրվածքների դեպքում, երբ կոտրվածքի անկյունն ուղղված է դեպի հետ (ավելի հետին ուղղվածություն ծնոտի վերևում և ավելի առաջային ուղղվածություն ծնոտի ներքևում), մկանները միտում են ունենում ոսկրաբեկորներն ինքնուրույն մոտեցնել միմյանց։ Նման դեպքերը կոչվում են բարենպաստ։ Երբ կոտրվածքների անկյունն ուղղված է դեպի առաջ, ապա դեպքը համարվում է անբարենպաստ[21]։
Կոտրվածքից հետո անցած ժամանակը[խմբագրել | խմբագրել կոդը]
Չնայած ստորին ծնոտի կոտրվածքների դեպքում բարդությունների առաջացման հավանականությունն անհապաղ բուժման կամ օրեր անց բուժման դեպքում միանման է, սակայն համարվում է, որ կոտրվածքից հետո շատ ժամանակ անցած լինելու դեպքում չսերտաճման և վարակման ռիսկերն ավելի շատ են, չնայած դեռևս տվյալները բավարար չեն հստակ եզրակացություններ անելու համար[22]։
Բուժում[խմբագրել | խմբագրել կոդը]
Ինչպես բոլոր կոտրվածքների դեպքում, անհրաժեշտ է հաշվի առնել ուղեկցող հիվանդությունները, որոնք կարող են ռիսկի տակ դնել պացիենտի առողջությունը, իսկ ապա նաև պետք է հաշվի առնել այն գործոնները, որոնք կարող են խանգարել կոտրվածքի համադրմանն ու ֆիքսմանը։ Բացառությամբ ավուլսիվ (ոսկրաբեկորի պոկմամբ ուղեկցվող) վնասվածքների և շնչուղիների ֆունկցիայի խանգարմամբ ուղեկցվող վնասվածքների՝ բուժման մի քանի օր ուշացումն, ըստ երևույթին, քիչ է ազդում բուժման արդյունքի կամ բարդությունների զարգացման ռիսկի վրա։
Ընդհանուր նկատառումներ[խմբագրել | խմբագրել կոդը]
Քանի որ ստորին ծնոտի կոտրվածքները սովորաբար գլխին, դեմքին հասցված բութ հարվածից ստացված տրավմայի արդյունք են, հետևաբար առաջին հերթին պետք է պարզել այլ վնասվածքների առկայությունը և, եթե առկա են, դրանց ծանրությունը։ Առաջնահերթ պետք է ստուգել, թե արդյոք տուժել են շնչուղիները, թե ոչ։ Չնայած դա հազվադեպ է հանդիպում, սակայն ստորին ծնոտի երկկողմանի կոտրվածքները, անկայունության հետևանքով, կարող են առաջացնել լեզվի հետանկում, ինչի հետևանքով հնարավոր է շնչուղիների խցանում։ Այնպիսի կոտրվածքներ, ինչպիսիք են սիմֆիզայինը կամ երկկողմանի պարասիմֆիզայինը, կարող են առաջացնել ստորին ծնոտի կենտրոնական հատվածում շարժունություն, և, քանի որ, այստեղ է ամրանում կզակալեզվային մկանը, սա ևս կարող է հանգեցնել լեզվի հետանկման և շնչուղիների փակման[6]։ Ավելի խոշոր կոտրվածքների, կամ հրազենային կոտրվածքների դեպքում, փափուկ հյուսվածքների այտուցը ևս կարող է փակել շնչուղիները։
Շնչուղիների հնարավոր փակումից բացի, ծնոտի կոտրվածքն առաջացնող հարվածը կարող է լինել այնքան ուժգին, որ առաջանա նաև պարանոցային ողերի կոտրվածք կամ ներգանգային վնասվածք (գլխի վնասվծք)։ Դրանք երկուսն էլ սովորաբար գնահատվում են, դիմային ախտանիշների հետ մեկտեղ։
Վերջապես, կարող է տեղի ունենալ անոթների վնասում (մասնավորապես՝ պետք է ուշադրություն դարձնել ներքին քնային և լծային զարկերակների վնասման հավանականությանը), հատկապես՝ հրազենային վնասվածքների կամ մեծ տեղաշարժով ստորին ծնոտի կոտրվածքների դեպքում։
Եթե դիտվում է գիտակցության կորուստ և ատամների մասնիկների ասպիրացիա, արյունահոսություն կամ տուժածի մոտ եղել են արհեստական ատամներ, ապա այս դեպքում շնչուղիների խցանման վտանգ կա[6]։
Ոսկրաբեկորների համադրում[խմբագրել | խմբագրել կոդը]
Ռեպոզիցիան (ոսկրաբեկորների համադրում) կոտրված ոսկրի բեկորների եզրերի մոտեցումն է և բերումը ճիշտ դիրքի։ Սա կատարվում է բաց կամ փակ եղանակով. բաց համադրման դեպքում կատարվում է կտրվածք, ապա կտրվածքի մեջ հայտնաբերվում են կոտրված ոսկրի բեկորների եզրերը, և ֆիզիկական մանիպուլյացիայի միջոցով դրանք վերադարձվում են իրենց ճիշտ տեղը։ Փակ համադրման դեպքում կտրվածք չի արվում։
Բերանի շրջանը յուրահատկություն ունի այն առումով, որ ատամները, ոսկրերին բավականին լավ ամրացված լինելով, դուրս են գալիս էպիթելի (լորձաթաղանթի) միջով։ Օրինակ՝ ոտքի կամ դաստակի դեպքում այսպիսի կառուցվածք չկա, որը կօգներ կատարել փակ համադրում։ Երբ կոտրվածքը տեղի է ունենում ծնոտի այն մասերում, որտեղ տեղակայված են ատամներ, վերջիններիս դիրքի ճիշտ ուղղումը սովորաբար հանգեցնում է նաև ոսկրաբեկորների ճիշտ դիրքով համադրման։
Ատամների դիրքի ուղղման նպատակով հաճախ օգտագործվում են հատուկ (ցիրկումդենտալ) մետաղալարեր (որպես օրենք՝ 24 կամ 26 տրամաչափի), որոնք փաթաթվում են յուրաքանչյուր ատամի շուրջ, և ապա ամրացվում չժանգոտող պողպատից պատրաստված կամարաձև ֆիքսող սարքին։ Երբ վերին և ստորին ծնոտների ատամները ճիշտ հարաբերության են բերվում միմյանց նկատմամբ, կոտրվածքի բեկորները բերվում են ճիշտ դիրքի։ Կան նաև բարձր տեխոնոլոգիաների կիրառմամբ մոտեցումներ, որոնց օգնությամբ բեկորները հնարավոր է համադրել՝ կամարաձև ֆիքսող սարքերի հետ մեկտեղ՝ օգտագործելով կապակցման հատուկ տեխնոլոգիաներ[23]։
Ֆիքսում[խմբագրել | խմբագրել կոդը]
Պարզ կոտրվածքները սովորաբար բուժում են փակ համադրման և անուղղակի կմախքային ֆիքսման միջոցով․ սա ավելի հայտնի է մաքսիլոմանդիբուլյար ֆիքսացիա (MMF) անվանմամբ։ Փակ համադրումը վերը նկարագրված է։ Անուղղակի կմախքային ֆիքսումն իրականացվում է կամարաձև ֆիքսող սարքերի տեղադրմամբ, որոնք ամրացվում են վերին և ստորին ծնոտների ատամներին, իսկ դրանից հետո վերին և ստորին կամարաձև ֆիքսող սարքերն ամրացվում են մետաղալարերի հանգույցների միջոցով։
Վերին և ստորին ծնոտների ատամնաշարի ֆիքսման տարբեր այլընտրանքային մեթոդներ կան, այդ թվում՝ հատուկ տեսակի կամարաձև ֆիքսող սարքեր, Իվիի հանգույցներ, օրթոդոնտիկ տարբեր կոնստրուկցիաներ, MMF ոսկրային պտուտակներ, որոնց դեպքում ծնոտի մարմնի մեջ են անցկացվում հատուկ պտուտակներ, որոնք ունեն անցքեր գլխիկի վրա, և ապա այդ պտուտակներն ամրացվում են մետաղալարի միջոցով։
Ուղղակի կմախքային ֆիքսմամբ փակ համադրման տեխնիկան հետևում է նույն սկզբունքներին, ինչ որ MMF-ը՝ այն բացառությամբ, որ մետաղալարերն անցնում են մաշկի միջով և ստորին ծնոտով, ապա` տանձաձև անցքով կամ վերին ծնոտի այտային ելունով և ամբողջանում են՝ ամուր պահելով ծնոտները։ Այս տարբերակը հաճախ կիրառվում է, երբ պացիենտը չունի ատամներ ու երբ անհնարին է լինում կիրառել ռիգիդ ներքին ֆիքսում։
Բաց համադրումն ուղղակի կմախքային ֆիքսմամբ թույլ է տալիս, որ հատուկ կտրվածքի միջոցով ոսկրերն ուղղակիորեն հնարավոր լինի ճիշտ դիրքի բերել և համադրել, ինչից հետո դրանք կարող են ամրացվել կա՛մ ռիգիդ (պտուտակներով և/կամ հարթակներով) կա՛մ ոչ ռիգիդ (ոսկրերով անցնող մետաղալարերով) եղանակով։ Կան հարթակների, պտուտակների, դրանց համադրությունների մի շարք տարբերակներ, այդ թվում՝ կոմպրեսիոն հարթակներ, ոչ կոմպրեսիոն հարթակներ, հեղույսներ, մինի-հարթակներ և կենսաքայքայելի հարթակներ։
Արտաքին ֆիքսման մեթոդը, որը կարող է կիրառվել բաց կամ փակ համադրման հետ միասին, ներառում է հատուկ ամրակային համակարգի կիրառում, որում երկար պտուտակներն անցնում են մաշկի միջով և դեպի կոտրվածքի բեկորի կողմերը (որպես օրենք՝ ամեն կողմում 2-ական ամրակ), ապա ամրացվում են իրենց տեղում՝ կիրառելով արտաքին ֆիքսատոր։ Այս մոտեցումն ավելի հաճախ կիրառվում է բազմաբեկոր կոտրվածքների (օրինակ՝ հրազենային վնասվածքների) դեպքում, և երբ ոսկրում դիտվում է վարակային գործընթաց (օստեոմիելիտ)։
Անկախ ֆիքսման մեթոդից՝ ոսկրը պետք է 3-6 շաբաթ մնա հարաբերականորեն կայուն վիճակում։ Ոսկրը միջինը 3 շաբաթում ձեռք է բերում իր ամրության 80 %-ը, իսկ մոտ 4 շաբաթում՝ 90 %-ը։ Սակայն այս ժամկետները մեծապես տարբեր են լինում՝ կախված վնասվածքի ծանրությունից, վերքի կարգավիճակից և պացիենտի ընդհանուր վիճակից։
-
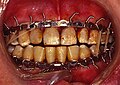
Մաքսիլոմանդիբուլյար ֆիքսացիա՝ ատամների շուրջ անցկացված մետաղալարերով, կամարաձև ֆիքսող սարքերով և էլաստիկներով՝ ստորին ծնոտի հոդային ելունի կոտրվածքի բուժման նպատակով:
-
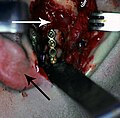
Ստորին ծնոտի պարասիմֆիզի կոտրվածքի ռիգիդ ներքին ֆիքսացիա։ Սպիտակ սլաքը ցույց է տալիս կոտրվածքը, սև սլաքը ցույց է տալիս կամարաձև ամրացումը ստորին ատամների վրա:
-
Աջ հոդային ելունի կոտրվածքի ռիգիդ ներքին ֆիքսացիա՝ հոդային ելունի վզիկի վրա տեղադրված մինի-հարթկով։ Սև սլաքը ցույց է տալիս ականջի բլթակը, սպիտակ սլաքը ցույց է տալիս հոդային ելունի գլխիկը։
-
Ստորին ծնոտի կոտրվածքի արտաքին ֆիքսացիա:
Ներկայիս կլինիկական տվյալներ[խմբագրել | խմբագրել կոդը]
2013 թվականինԿոքրեյնյան (Cochrane) մի աշխատության մեջ գնահատվել են մի շարք կլինիկական հետազոտություններ, որոնք ուսումնասիրում էին վիրաբուժական (բաց համադրմամբ) և ոչ վիրաբուժական (փակ համադրմամբ) մոտեցումները ստորին ծնոտի այնպիսի կոտրվածքների դեպքում, որոնցում ներգրավված չէ հոդային ելունը։ Այս աշխատությունը բացահայտեց, որ որևէ առանձին միջամտությանը նախապատվություն տալու համար տվյալները բավարար չեն[24]։
Հատուկ նկատառումներ[խմբագրել | խմբագրել կոդը]
Հոդային ելուն[խմբագրել | խմբագրել կոդը]
Հոդային ելունի կոտրվածքների բուժման լավագույն տարբերակի ընտրությունը դեռևս բանավեճի առարկա է[25]։ Կա երկու հիմնական տարբերակ՝ բաց կամ փակ համադրում, որին հետևում է ֆիքսումը։ Փակ համադրումը կարող է ներառել ինտերմաքսիլյար ֆիքսում, որի դեպքում ծնոտները ֆիքսվում են միմյանց ճիշտ դիրքով և պահվում այդպես մի քանի շաբաթ։ Բաց համադրման դեպքում կատարվում է կոտրվածքի տեղամասի վիրաբուժական մերկացում, որի դեպքում կտրվածքները կարող են կատարվել բերանի խոռոչի ներսից կամ բերանի խոռոչից դուրս՝ ստորին ծնոտի հոդային ելունի շրջանում։ Բաց համադրման դեպքում երբեմն կիրառվում է նաև էնդոսկոպ, որն օգնում է տեսանելի դարձնել կոտրվածքի շրջանը։ Իհարկե, փակ համադրման դեպքում ռիսկ կա, որ ոսկրի լավացումը տեղի կունենա սխալ դիրքով, ինչը կարո է հանգեցնել կծվածքի խանգարման, դեմքի համաչափության խախտման։ Սակայն, միևնույն ժամանակ, փակ համադրման դեպքում ռիսկի տակ չի դրվում դիմային նյարդը, ինչպես նաև չի առաջանում դեմքի վրա սպի (ի տարբերություն բաց համադրման)։ Անց կացված համակարգային հետազոտությունը չի հայտնաբերել որևէ փաստարկ, որը հոդային ելունի կոտրվածքների բուժման մի որևէ մեթոդին առավելություն կտար մյուսների համեմատ[25]։ Հոդային ելունի մանկաբուժական կոտրվածքները հատկապես խնդրահարույց են, քանի որ կարևոր է ուշադրություն դարձնել հետագա աճի հնարավորությանը, ինչպես նաև քանի որ հետագայում հոդի անկիլոզի առաջացման ռիսկ է առկա։ Հաճախ խորհուրդ է տրվում շարժումների վերականգնումն իրականացնել վաղ (օրինակ՝ ըստ Ուոլքերի (Walker) ուղեցույցի)[26][27]։
Ատամնազուրկ ստորին ծնոտ[խմբագրել | խմբագրել կոդը]
Եթե կոտրված ծնոտի վրա չկան ատամներ, ապա առաջ են գալիս երկու լրացուցիչ խնդիր։ Նախ՝ ատամների բացակայությունն ավելի դժվար է դարձնում համադրումն ու ֆիքսումն MMF-ի միջոցով։ Ատամների շուրջ ցիրկումդենտալ մետաղալարերի տեղադրման փոխարեն, կարող են պահվել ատամների պրոթեզները (կամ Գաննինգի հարմարանքները՝ ատամի ժամանակավոր պրոթեզի տեսակ), և ստորին ծնոտը կարելի է ֆիքսել վերինին՝ կմախքային ֆիքսման կիրառմամբ (ցիրկումմանդիբուլյար և ցիրկումզիգոմատիկ մետաղալարեր) կամ օգտագործելով MMF ոսկրային պտուտակներ։ Առավել հաճախ կատարվում է բաց համադրում և ռիգիդ ներքին ֆիքսում։
Երբ ստորին ծնոտի հաստությունը 1 սմ-ից փոքր է, ծնոտը կորցնում է իր էնդօստային արյունամատակարարումը։ Դրա փոխարեն, արյունամատակարարումը գալիս է մեծ մասամբ պերիօստից՝ շրջոսկրից։ Բաց համադրումը (որի ժամանակ, որպես օրենք, վնասում են պերիօստը), կարող է հանգեցնել այս դեպքերում ավասկուլյար նեկրոզի։ Այսպիսի դեպքերում վիրաբույժները երբեմն գերադասում են իրականացնել արտաքին ֆիքսում, փակ համադրում, վերպերիօստային հատում կամ այլ մեթոդներ, որպեսզի պահպանվի պերիօստեալ արյունամատակարարումը[28]։
Հրազենային վնասվածքներ[խմբագրել | խմբագրել կոդը]
Հրազենային վնասվածքների դեպքում փափուկ հյուսվածքները կարող են խիստ վնասվել ոչ միայն գնդակից ստացած վերքի շրջանում, այլև, հիդրոստատիկ շոկի հետևանքով, նաև այդ շրջանից դուրս բավական հեռու տեղամասերում։ Այս պատճառով պետք է հատկապես ուշադրություն դարձնել շնչուղիներին և արյունատար անոթներին։ Քանի որ ստորին ծնոտը կարղ է բաժանված լինել բազմաթիվ մանր բեկորների, MMF-ը և ռիգիդ ֆիքսումը կարող են բարդ լինել։ Փոխարենը, կարող է իրականացվել արտաքին ֆիքսում[29][30]։
Ախտաբանական կոտրվածք[խմբագրել | խմբագրել կոդը]
Այն դեպքերում, երբ կոտրվածքի շրջանում առկա են լինում մեծ կիստաներ կամ ուռուցքներ (որոնք թուլացնում են ծնոտը), օստեոմիելիտ կամ օստեոնեկրոզ, լրացուցիչ հատուկ խնդիրներ են ծագում ոսկրերի ֆիքսման և լավացման առումով։ Կիստաները և ուռուցքները կարող են դժվարեցնել ոսկր-ոսկր կոնտակտը, իսկ օստեոմիելիտը կամ օստեոնեկրոզը խաթարում են ոսկրի արյունամատակարարումը։ Բոլոր այս դեպքերում լավացումը կձգձգվի, և երբեմն բուժման միակ այլընտրանքը լինում է մասնահատումը[31]։
Կանխատեսում[խմբագրել | խմբագրել կոդը]
Սովորաբար ստորին ծնոտի կոտրվածքների լավացումը տևում է 4-6 շաբաթ, թե՛ MMF, թե՛ ռիգիդ ներքին ֆիքսման (RIF) դեպքում։ Համեմատելի կոտրվածքների դեպքում, այն պացիենտներն, ովքեր բուժվել են MMF-ով, որպես օրենք, համեմատաբար ավելի շատ զանգված են կորցնում և ավելի ուշ են վերականգնում բերանը բացելու ունակությունը, մինչդեռ RIF-ով բուժվածների մոտ ավելի մեծ են ինֆեկցման ռիսկերը։
Ամենից հաճախ հանդիպող երկարաժամկետ բարդություններն են՝ ստործնոտային նյարդի զգայության կորուստը, կծվածքի խանգարումները և կոտրվածքի գծի շրջանում ատամների կորուստը։ Ինչքան բարդ է կոտրվածքը (վարակի առկայություն, բազմաբեկոր կոտրվածք, տեղաշարժ), այնքան ավելի մեծ է կոտրվածքի ռիսկը[32]։
Հոդային ելունի կոտրվածքների դեպքում ավելի մեծ է ռիսկը, որ կառաջանա կծվածքի խանգարում, ինչն էլ իր հերթին կախված է տեղաշարժի և/կամ հոդախախտի աստիճանից։ Երբ կոտրվածքը ներհոդային է, ավելի մեծ է ռիսկը, որ ուշ ժամկետներում կառաջանա օստեոարթրիտ կամ անկիլոզ, չնայած վերջինս հազվադեպ հանդիպող բարդություն է, քանի որ շարժումների վերականգնումը վաղ է կատարվում[25]։ Հոդային ելունի մանկաբուժական կոտրվածքների դեպքում անկիլոզի և ոսկրի աճի խանգարումների առաջացման ռիսկն ավելի բարձր է[20][33]։
Հազվադեպ, ստորին ծնոտի կոտրվածքը կարող է հանգեցնել Ֆրեյի համախտանիշի[34]։
Համաճարակաբանություն[խմբագրել | խմբագրել կոդը]
Ստորին ծնոտի կոտրվածքի պատճառները տարբեր են՝ կախված նրանից, թե որ տարածաշրջանի ու որ ժամանակաշրջանի մասին է խոսքը գնում։ Հյուսիսային Ամերիկայում ստորին ծնոտի կոտրվածքի ամենահաճախ հանդիպող պատճառը բութ հարվածներն են[35], մինչդեռ Հնդկաստանում այժմ առաջատար պատճառը ճանապարհատրանսպորտային պատահարներն (ՃՏՊ-ներն) են[36]։ Ռազմադաշտերում առավել հաճախ պատճառը հրազենային վնասվածքներն են (գնդակներ, կոտորակներ)[37]։ Մինչև ամրագոտիների, անվտանգության բարձիկների և ժամանակակից անվտանգության մեթոդների կիրառումը, ՃՏՊ-ները դեմքի վնասվածքների առաջատար պատճառն էին։ Հարաբերակցությունը բութ հարվածներից ստացված վնասվածքներին բացատրում է, թե ինչու են ստորին ծնոտի կոտրվածքների բոլոր դեպքերի 80 %-ը հանդիպում է տղամարդկանց մոտ։ Ստորին ծնոտի կոտրվածքը հազվադեպ դիտվում է որպես երրորդ սեղանատամի հեռացման բարդություն, և կարող է տեղի ունենալ այդ միջամտության ընթացքում կամ դրանից հետո[38]։ Ինչ վերաբերում է վնասվածք ստացած պացիենտներին, կոպիտ հաշվարկներով մոտ 10 %-ի մոտ դիտվում են միանման կոտրվածքներ դեմքի շրջանում, որոնց մեծ մասը տեղի է ունենում ՃՏՊ-ների հետևանքով։ Երբ մեքենայում չեն կապվում ամրագոտիները, կոտրվածքի ռիսկն աճում է 50 %-ով, իսկ մոտոցիկլետ վարելիս սաղավարտ չկրելու դեպքում ռիսկն աճում է 4 անգամ[39]։
Պատմություն[խմբագրել | խմբագրել կոդը]
Ստորին ծնոտի կոտրվածքների վարումը հիշատակվել է դեռևս մեր թվարկությունից 1700 տարի առաջ Էդվին-Սմիթի պապիրուսում, իսկ հետագայում նաև նկարագրվել է Հիպոկրատի կողմից (մ․թ․ա․ 460թվական), «Տեղաշարժով, բայց ոչ լրիվ ստործնոտային կոտրվածքները, որոնց ժամանակ պահպանված է ոսկրի շարունակականությունը, պետք է համադրվեն՝ մատներով լեզվային մակերեսը սեղմելու միջոցով»։ Բաց համադրումը նկարագրվել է 1869 թվական[40]։ 19-րդ դարի ուշ շրջանից սկսած՝ նկարագրվել են ժամանակակից մեթոդները, այդ թվում՝ MMF-ը (վերը նկարագրված), 1970-ական թվականներից սկսած և տիտանի կիրառմամբ ռիգիդ ներքին ֆիքսման մեթոդները գտան լայն տարածում, իսկ 1980-ական թվականներից նաև գործածության մեջ մտան կենսաքայքայելի հարթակներն ու պտուտակները։
Ծանոթագրություններ[խմբագրել | խմբագրել կոդը]
- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 1,11 1,12 Murray, JM (2013 թ․ մայիս). «Mandible fractures and dental trauma». Emergency Medicine Clinics of North America. 31 (2): 553–73. doi:10.1016/j.emc.2013.02.002. PMID 23601489.
- ↑ Al-Moraissi, EA; Ellis E, 3rd (2015 թ․ մարտ). «Surgical treatment of adult mandibular condylar fractures provides better outcomes than closed treatment: a systematic review and meta-analysis». Journal of Oral and Maxillofacial Surgery. 73 (3): 482–93. doi:10.1016/j.joms.2014.09.027. PMID 25577459.
{{cite journal}}: CS1 սպաս․ թվային անուններ: authors list (link) - ↑ Shridharani, SM; Berli, J; Manson, PN; Tufaro, AP; Rodriguez, ED (2015 թ․ սեպտեմբեր). «The Role of Postoperative Antibiotics in Mandible Fractures: A Systematic Review of the Literature». Annals of Plastic Surgery. 75 (3): 353–7. doi:10.1097/sap.0000000000000135. PMID 24691320.
- ↑ Kyzas, PA (2011 թ․ ապրիլ). «Use of antibiotics in the treatment of mandible fractures: a systematic review». Journal of Oral and Maxillofacial Surgery. 69 (4): 1129–45. doi:10.1016/j.joms.2010.02.059. PMID 20727642.
- ↑ Fonseca RJ, Barber HD, Powers MP, Frost DE (2012). Oral & maxillofacial trauma (4th ed.). W B Saunders Co. ISBN 9781455705542.
- ↑ 6,0 6,1 6,2 6,3 6,4 6,5 Banks P, Brown A; Brown, Andrew E. (2000). Fractures of the facial skeleton. Oxford: Wright. էջեր 1–4, 10–14, 17–20, 42–47, 68, 81–119. ISBN 978-0723610342.
- ↑ Stewart, ed. by Michael G. (2005). Head, face and neck trauma comprehensive management. Stuttgart: Thieme. էջ 107. ISBN 9783131403315. Արխիվացված օրիգինալից 2017 թ․ սեպտեմբերի 8-ին.
{{cite book}}:|first=has generic name (օգնություն) - ↑ Barron, RP; Kainulainen, VT; Gusenbauer, AW; Hollenberg, R; Sàndor, GK (2002 թ․ դեկտեմբեր). «Management of traumatic dislocation of the mandibular condyle into the middle cranial fossa» (PDF). Journal (Canadian Dental Association). 68 (11): 676–80. PMID 12513935. Արխիվացված (PDF) օրիգինալից 2013 թ․ հոկտեմբերի 19-ին.
- ↑ https://jmedicalcasereports.biomedcentral.com/articles/10.1186/s13256-017-1316-1; retrieved 2018-05-20
- ↑ Ritesh Kalaskar, Ashita & Kalaskar, Ritesh. (2017). Isolated tympanic plate fracture detected by cone-beam computed tomography: report of four cases with review of literature. Journal of the Korean Association of Oral and Maxillofacial Surgeons. 43. 356. DOI: 10.5125/jkaoms.2017.43.5.356.
- ↑ White, Stuart; Pharoah, Michael J (2000). Oral Radiology Principals & Interpretation. St. Louis, Missouri: Mosby. ISBN 978-0-323-02001-5.
- ↑ Nair, M. K.; Nair, U. P. (2001). «Imaging of mandibular trauma: ROC analysis». Academic Emergency Medicine. 8 (7): 689–695. doi:10.1111/j.1553-2712.2001.tb00186.x. PMID 11435182.
- ↑ Laskin, Daniel (2007). Decision making in oral and maxillofacial surgery. Chicago: Quintessence Pub. Co. ISBN 978-0-86715-463-4.
- ↑ Roth, F. S.; Kokoska, M. S.; Awwad, E. E.; Martin, D. S.; Olson, G. T.; Hollier, L. H.; Hollenbeak, C. S. (2005). «The identification of mandible fractures by helical computed tomography and panorex tomography». The Journal of Craniofacial Surgery. 16 (3): 394–399. doi:10.1097/01.scs.0000171964.01616.a8. PMID 15915103.
- ↑ Abdel-Galil, K.; Loukota, R. (2010). «Fractures of the mandibular condyle: Evidence base and current concepts of management». British Journal of Oral and Maxillofacial Surgery. 48 (7): 520–526. doi:10.1016/j.bjoms.2009.10.010. PMID 19900741.
- ↑ Vanhove, F.; Dom, M.; Wackens, G. (1997). «Fracture of the coronoid process: Report of a case». Acta Stomatologica Belgica. 94 (2): 81–85. PMID 11799592.
- ↑ 17,0 17,1 17,2 17,3 17,4 Hupp JR, Ellis E, Tucker MR (2008). Contemporary oral and maxillofacial surgery (5th ed.). St. Louis, Mo.: Mosby Elsevier. էջեր 493–495, 499–500, 502–507. ISBN 9780323049030.
- ↑ Abreu, ME; Viegas, VN; Ibrahim, D; Valiati, R; Heitz, C; Pagnoncelli, RM; Silva, DN (2009 թ․ մայիսի 1). «Treatment of comminuted mandibular fractures: a critical review» (PDF). Medicina Oral, Patologia Oral y Cirugia Bucal. 14 (5): E247–51. PMID 19218899. Արխիվացված (PDF) օրիգինալից 2016 թ․ մարտի 5-ին.
- ↑ Nasser, M.; Fedorowicz, Z.; Ebadifar, A. (2007). Nasser, Mona (ed.). «Management of the fractured edentulous atrophic mandible». The Cochrane Library (1): CD006087. doi:10.1002/14651858.CD006087.pub2. PMID 17253578.
- ↑ 20,0 20,1 Goth, S.; Sawatari, Y.; Peleg, M. (2012). «Management of Pediatric Mandible Fractures». Journal of Craniofacial Surgery. 23 (1): 47–56. doi:10.1097/SCS.0b013e318240c8ab. PMID 22337373.
- ↑ Pektas, Z. O.; Bayram, B.; Balcik, C.; Develi, T.; Uckan, S. (2012). «Effects of different mandibular fracture patterns on the stability of miniplate screw fixation in angle mandibular fractures». International Journal of Oral and Maxillofacial Surgery. 41 (3): 339–343. doi:10.1016/j.ijom.2011.11.008. PMID 22178275.
- ↑ Hermund, N. U.; Hillerup, S. R.; Kofod, T.; Schwartz, O.; Andreasen, J. O. (2008). «Effect of early or delayed treatment upon healing of mandibular fractures: A systematic literature review». Dental Traumatology. 24 (1): 22–26. doi:10.1111/j.1600-9657.2006.00499.x. PMID 18173660.
- ↑ Williams, J Llewellyn (1994). Rowe and Williams' Maxillofacial Injuries. London: Churchhill Livingstone. էջ 283. ISBN 978-0-443-04591-2.
- ↑ Nasser, M; Pandis, K; Fleming, P; Ferdowicz, Z; Ellis, E; Ali, K (2013). «Interventions for the management of mandibular fractures». Cochrane Database of Systematic Reviews (7): CD006087. doi:10.1002/14651858.CD006087.pub3. PMID 23835608.
- ↑ 25,0 25,1 25,2 Sharif, MO; Fedorowicz, Z; Drews, P; Nasser, M; Dorri, M; Newton, T; Oliver, R (2010 թ․ ապրիլի 14). «Interventions for the treatment of fractures of the mandibular condyle». Cochrane Database of Systematic Reviews (4): CD006538. doi:10.1002/14651858.CD006538.pub2. PMID 20393948.
- ↑ Andersson, Lars (2012). Oral and Maxillofacial Surgery. John Wiley & Sons. ISBN 978-1-118-29256-3.
- ↑ Myall, R. W. T. (2009). «Management of Mandibular Fractures in Children». Oral and Maxillofacial Surgery Clinics of North America. 21 (2): 197–201, vi. doi:10.1016/j.coms.2008.12.007. PMID 19348985.
- ↑ Madsen, M. J.; Haug, R. H.; Christensen, B. S.; Aldridge, E. (2009). «Management of Atrophic Mandible Fractures». Oral and Maxillofacial Surgery Clinics of North America. 21 (2): 175–183, v. doi:10.1016/j.coms.2008.12.006. PMID 19348982.
- ↑ Peleg, M.; Sawatari, Y. (2010). «Management of Gunshot Wounds to the Mandible». Journal of Craniofacial Surgery. 21 (4): 1252–1256. doi:10.1097/SCS.0b013e3181e2065b. PMID 20613603.
- ↑ Alpert, B.; Tiwana, P. S.; Kushner, G. M. (2009). «Management of Comminuted Fractures of the Mandible». Oral and Maxillofacial Surgery Clinics of North America. 21 (2): 185–192, v. doi:10.1016/j.coms.2008.12.002. PMID 19348983.
- ↑ Ezsiás, A.; Sugar, A. W. (1994). «Pathological fractures of the mandible: A diagnostic and treatment dilemma». The British Journal of Oral & Maxillofacial Surgery. 32 (5): 303–306. doi:10.1016/0266-4356(94)90051-5. PMID 7999738.
- ↑ Kyrgidis, A.; Koloutsos, G.; Kommata, A.; Lazarides, N.; Antoniades, K. (2013). «Incidence, aetiology, treatment outcome and complications of maxillofacial fractures. A retrospective study from Northern Greece». Journal of Cranio-Maxillofacial Surgery. 41 (7): 637–43. doi:10.1016/j.jcms.2012.11.046. PMID 23332470.
- ↑ Glazer, M.; Joshua, B. Z.; Woldenberg, Y.; Bodner, L. (2011). «Mandibular fractures in children: Analysis of 61 cases and review of the literature». International Journal of Pediatric Otorhinolaryngology. 75 (1): 62–64. doi:10.1016/j.ijporl.2010.10.008. PMID 21035876.
- ↑ Kragstrup, Tue W.; Christensen, Jennifer; Fejerskov, Karin; Wenzel, Ann (2011 թ․ օգոստոս). «Frey Syndrome—An Underreported Complication to Closed Treatment of Mandibular Condyle Fracture? Case Report and Literature Review». Journal of Oral and Maxillofacial Surgery. 69 (8): 2211–2216. doi:10.1016/j.joms.2010.12.033. PMID 21496996.
- ↑ Kruger, Gustav (1984). Textbook of Oral and Maxillofacial Surgery. St. Louis, Missouri: CV Mosby. ISBN 978-0-8016-2793-4.
- ↑ Natu, S. S.; Pradhan, H.; Gupta, H.; Alam, S.; Gupta, S.; Pradhan, R.; Mohammad, S.; Kohli, M.; Sinha, V. P.; Shankar, R.; Agarwal, A. (2012). «An Epidemiological Study on Pattern and Incidence of Mandibular Fractures». Plastic Surgery International. 2012: 1–7. doi:10.1155/2012/834364. PMC 3503282. PMID 23227327.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ Berkowitz, I.; Bornman, P. C.; Kottler, R. E. (2008). «Cystic Duct Entry - Another Cause of Pseudocalculus». Endoscopy. 22 (2): 85–87. doi:10.1055/s-2007-1012801. PMID 2335148.
- ↑ Ethunandan, M; Shanahan, D; Patel, M (2012 թ․ փետրվարի 24). «Iatrogenic mandibular fractures following removal of impacted third molars: an analysis of 130 cases». British Dental Journal. 212 (4): 179–84. doi:10.1038/sj.bdj.2012.135. PMID 22361547.
- ↑ Wilson, William C (2007). Trauma: Emergency Resuscitation, Perioperative Anesthesia, Surgical Management (Volume 1). Google eBooks: Informa Healthcare. էջեր 417–418. ISBN 978-1-280-73024-5.
- ↑ Wilson, William C (2007). Trauma: Emergency Resuscitation, Perioperative Anesthesia, Surgical Management (Volume 1). Google eBooks: Informa Healthcare. էջ 417. ISBN 978-1-280-73024-5.
| Վիքիպահեստն ունի նյութեր, որոնք վերաբերում են «Ստորին ծնոտի կոտրվածք» հոդվածին։ |
| ||||||||||