Միջփակեղային համախտանիշ
| Միջփակեղային համախտանիշ | |
|---|---|
 | |
| Տեսակ | հիվանդության կարգ |
| Բժշկական մասնագիտություն | անհետաձգելի բժշկություն |
Միջփակեղային համախտանիշ (այլ անվանումներ՝ առաջային ոլոքային համախտանիշ, Ֆոլկմանի կոնտրակտուրա, (անգլ. Compartment Syndrome)), բժշկական տերմին, որը բնորոշում է մի վիճակ, երբ մարդու վերին կամ ստորին վերջույթների միջմկանային տարածություններում տարբեր պատճառներով առաջանում է գերբարձր ճնշում, որը բերում է հյուսվածքային սնուցման խանգարման և մեռուկացման։ Ախտահարման աստիճանը կախված է համախտանիշի երկարատևությունից։ Վաղ ախտորոշման և ճիշտ բուժման դեպքում հնարավոր է խուսափել անհետադարձ փոփոխություններից։ Այս համախտանիշը կարող է լինել սուր և քրոնիկ։ Սուր ՄՀ-ը առաջանում է որպես կանոն վնասվածքի հետևանքով և կարիք ունի անհապաղ բուժիչ միջամտության, քրոնիկ ՄՀ-ը հիմնականում առաջանում է ֆիզիկական ծանրաբեռնվածության ժամանակ և որպես կանոն անցնում է հանգիստ վիճակում[1]։
Պատմություն[խմբագրել | խմբագրել կոդը]

Մկանային իշեմիայի հետևանքով առաջացած կպումների (կոնտրակտուրա) և ֆունկցիոնալ խանգարումների վերաբերյալ առաջին հրապարակումը գրականության մեջ եղել է 1881 թ.-ին Ֆոլկմանի կողմից, քանի որ մինչ այդ նկարագրված դեպքերից ոչ մի բնագիր չի պահպանվել։ Ֆոլկմանը նկարագրել է, որ նախաբազկի և դաստակի չափազանց ամուր կապելու հետևանքով առաջացած անդամալուծությունն (պարալիզ) ու կպումները հետևանք են զարկերակային արյունամատակարարման երկարատև շրջափակման։ Նա հանգել է այն եզրակացության, որ առանց արյունամատակարարման մկանային մեռուկացում առաջանում է մոտ վեց ժամվա ընթացքում, իսկ պինդ վիրակապի ժամանակ մոտ 12 ժամ անց կարող են զարգանալ նույնատիպ փոփոխություններ[2]։ 1888 թ.-ին Պետերսոնը հրապարակել է այն փաստը, որ իշեմիկ կոնտրակտուրա կարող է առաջանալ առանց պինդ վիրակապի, սակայն չի բացատրել հատկապես որ այլ դեպքերում է առաջանում ախտահարումը[3]։
Ախտահարման վերաբերյալ բազմաթիվ հրապարակումներ լույս տեսան 20-րդ դարի սկզբներին։ Շատ հեղինակներ եկան այն եզրահանգման, որ պինդ վիրակապը հանելու ժամանակ առաջացած վերջույթի այտուցվածությունը կարող էր բերել կպումների առաջացման, որը ֆիբրոզ հյուսվածք առաջացնող մասնիկների կամ միոզիտային պրոցեսների հետևանք էր[4][5][6]։
Հետագա տարիներին բազմաթիվ հրատարակություններ են եղել ՄՀ վերաբերյալ։ Շատերի կարծիքով անհապաղ վիրաբուժական միջամտությունը եղել է միակ օպտիմալ բուժման տարբերակը[7][8][9]
Երկրորդ համաշխարհային պատերազմի տարիներին համոզմունք կար, որ ախտահարման պատճառ է հանդիսանում զարկերակային վնասումը հետագա ռեֆլեկտոր կոլլատերալ սպազմով։ Վնասված զարկերակների հեռացման ժամանակ ստացված դրական արդյունքները կապված են միաժամանակ կատարված փակեղահատման հետ։ Այդ ժամանակ (թերևս մինչև օրս) սխալ կարծիք է ձևավորվում, որ ՄՀ-ի ժամանակ պերիֆերիկ անոթազարկը կամ վերանում է կամ լինում է թելանման (անշոշափելի)[10][11]։ Այս կարծիքին դեմ արտահայտվեց Սեդդոմը (Seddom) 1966 թ.-ին, ապացուցելով, որ այս համախտանիշի վաղ փուլում կատարված փակեղահատումը միակ օպտիմալ բուժման մեթոդն է, և որ իր կատարած փակեղահատումների 50%-ի մոտ եղել է շոշափելի պերիֆերիկ անոթազարկ[12]։ Երկու տարի անց ևս մի կարևոր եզրակացության են գալիս ՄակՔիլլանը (McQuillan) և Նոլանը (Nolan), նկարագրելով մի ախտաբանական շղթա, որի ժամանակ ներփակեղային տարածության մեջ ճնշման բարձրացումը բերում է երակների խցանման և հետագա զարկերակային արյունամատակարարման խաթարման։ Նրանց ամենակարևոր եզրակացությունն այն էր, որ փակեղահատման հետաձգումը բուժման վատ արդյունքի միակ պատճառն է[13]։
Անատոմիական առանձնահատկություններ[խմբագրել | խմբագրել կոդը]

ՄՀ ախտորոշման և ճիշտ բուժման համար խիստ անհրաժեշտ է հստակ պատկերացում ունենալ վերջույթների մկանա-փակեղային կոմպարտմենտների կառուցվածքի, տոպոգրաֆիայի ինչպես նաև ֆունկցիոնալ առանձնահատկությունների վերաբերյալ։ Հաշվի առնելով այն հանգամանքը որ ՄՀ ամենահաճախ հանդիպում է նախաբազկի և սրունքի շրջանում, ստորև ներկայացվում է այդ անատոմիական շրջանների առանձնահատկությունները։
Նախաբազկի անատոմիական առանձնահատկություններ[խմբագրել | խմբագրել կոդը]
Նախաբազուկը կազմված է երեք շերտ մկանախմբերից (կոմպարտմենտ)՝ ափային կամ առաջային (ծալիչներ և վարհակիչներ), թիկնային կամ հետին (տարածիչներ և վերհակիչներ) և հետին դրսային կոմպարտմենտներից[14]։
Ափային կոմպարտմենտի կազմության մեջ մտնում են մակերեսային և խորանիստ ծալիչ կամ վարհակիչ մկանները, ինչպես նաև միջային նյարդը (n. medianus), այդ իսկ պատճառով այս կոմպարտմենտի ՄՀ-ի ժամանակ խիստ կարևոր է կատարել նյարդի ազատում (դեկոմպրեսսիա)։
Թիկնային կոմպարտմենտի կազմության մեջ մտնում են մակերեսային և խորանիստ տարածիչ կամ վերհակիչ մկանները։
Հետին դրսային կոմպարտմենտի կազմության մեջ մտնում են հետևյալ երեք մկանները՝ դաստակի երկար տարածիչ ճաճանչային մկանը (m. extensor carpi radialis longus), դաստակի կարճ տարածիչ ճաճանչային մկանը (m. extensor carpi radialis brevis) և բազկաճաճանչային մկանը (m. brachioradialis)[15][16]:
Սրունքի անատոմիական առանձնահատկություններ[խմբագրել | խմբագրել կոդը]
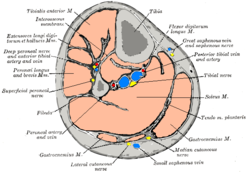
Սրունքի մկանախմբերը թվով չորսն են՝ առաջային, կողմնային, հետին մակերեսային և հետին խորանիստ[17]։
Առաջային կոմպարտմենտի կազմության մեջ մտնում են՝ առաջային ոլոքային մկանը (m. tibialis anterior), մատների երկար տարածիչ մկանը (m. extensor digitorum longus), Առաջին մատի երկար տարածիչ մկանը (m. extensor hallucis longus), նրբոլոքային երրորդ մկանը (m. peroneus tertius), առաջային ոլոքային նյարդը (n. tibialis anterior) և անոթները։
Կողմնային կոմպարտմենտի կազմության մեջ մտնում են նրբոլոքի երկար մկանը (m. peroneus longus), նրբոլոքի կարճ մկանը (m. peroneus brevis), մակերեսային նրբոլոքային նյարդը (n. peroneus superficialis)։
Հետին մակերեսային կոմպարտմենտի կազմության մեջ մտնում են՝ ձկնամկանը (m. gastrocnemius), սրունքամկանը (m. soleus), ներբանային մկանը (m. plantaris) և սուրալ նյարդը (n. suralis)
Հետին խարանիստ կոմպարտմենտի կազմության մեջ մտնում են՝ հետին ոլոքային մկանը (m. tibialis posterior), մատների երկար ծալիչ մկանը (m. flexor digitorum longus), առաջին մատի երկար ծալիչ մկանը (m. flexor hallucis longus), հետին ոլոքային նյարդը (n. tibialis posterior)[18]
Էթիոլոգիա[խմբագրել | խմբագրել կոդը]
Սուր ՄՀ-ի էթիոլոգիա[խմբագրել | խմբագրել կոդը]
Սուր ՄՀ տարածվածությունը արևմտյան երկրներում կազմում է տարեկան 3.1 դեպք 100000 բնակչի հաշվարկով։ Ուսումնասիրված դեպքերի 69% պատճառը եղել է ոսկրային կատրվածքը[19] : Մեծահասակների մոտ ամենահաճախ հանդիպող կոտրվածքը, որը բերում է սուր ՄՀ զարգացման դա ոլոքի դիաֆիզար կոտրվածքն է։ Ոլոքի դիաֆիզար կոտրվածքների ժամանակ սուր ՄՀ զարգացման հավանականությունը տարբեր հեղինակների կարծիքով տատանվում է 2.7-11% սահմաններում[20][21][22][23]
Տվյալների մեծ տարբերությունը հավանաբար պայմանավորված է տարբեր ախտորոշման մեթոդների և հիվանդների ընտրության մեջ։ Իրականում այդ թիվը տատանվում է 6-8% սահմաններում[24]։
Հաճախականությամբ երկրորդ տեղը զբաղեցնում է փափուկ հյուսվածքների վնասվածքը, որը ոլոքի դիաֆիզար կոտրվածքների հետ միասին կազմում է սուր ՄՀ-ների առաջացման 2/3-րդ մասը։
Խրոնիկ ՄՀ-ի էթիոլոգիա[խմբագրել | խմբագրել կոդը]
Ի տարբերություն սուր ՄՀ-ի, երբ պատճառը որպես կանոն հեշտ է հայտնաբերել, քրոնիկ ՄՀ-ի էթիոլոգիան մնում է մինչև վերջ չբացահայտված։ Կան բազմաթիվ հիպոթեզներ, կապված անատոմիական առանձնահատկությունների հետ։ Ըստ Սթիֆի սրունքի առաջային քրոնիկ ՄՀ-ի պատճառներից մեկը կարող է կապված լինել անոթային խցանման հետ, որը առաջանում է մկանային ճողվածքի հետևանքով[25]։
Սիստեմատիկ ֆիզիկական ծանրաբեռնվածությունը (բուժիչ գիմնաստիկա, պրոֆեսիոնալ սպորտ և այլն) բերում է մկանային հիպերտրոֆիայի։ Այդ գերաճի հետ մեկտեղ ներմալ պայմաններում ձգվում է նաև մկանը պատող փակեղը, սակայն վերջինիս հաստացման ժամանակ կորում է նրա էլաստիկությունը և ձգվելու ունակությունը։ Սա կարող է պատճառ դառնալ քրոնիկ ՄՀ-ի առաջացման[26]։ Դետմերը հետազոտված 36 քրոնիկ ՄՀ-ով հիվանդներից 25-ի մոտ հայտնաբերել է նորմայից բարձր փակեղային հաստացում[27]։
Ինչպես սուր, այնպես էլ քրոնիկ ՄՀ-ի առաջացման պատճառ կարող են հանդիսանալ նաև՝ երկարատև սեղմման համախտանիշը (Crush syndrome)[28], ֆիզիկական ծանրաբեռնվածությունը և վարժությունները[29], արթրոսկոպիկ վիրահատությունները[30][31], Օստեոտոմիաները (ոսկրահատում)[32], Նեֆրոտիկ համախտանիշը[33], սուր հեմատոգեն օստեոմիելիտը[34] և այլն։
Պաթոֆիզիոլոգիա[խմբագրել | խմբագրել կոդը]
Բոլոր ՄՀ-ներին բնորոշ է ներփակեղային տարածության մեջ ճնշման բարձրացումը, որը բերում է տվյալ տարածության մեջ գտնվող մկանների, նյարդերի և այլ հյուսվածքների իշեմիայի։
Սուր ՄՀ-ի պաթոֆիզիոլոգիա[խմբագրել | խմբագրել կոդը]
Սուր ՄՀ-ի ժամանակ պատճառը կարող է լինել հեղուկի կուտակումը արյունահոսության հետևանքով, արտաբջջային այտուցը ինչպես նաև ներբջջային այտուցը։ Ներբջջային հեղուկի կուտակումը կապված է թաղանթային պոմպերի փոփոխություններով, որը բերում է ներբջջային կալցիումի պարունակության ավելացման, որն էլ իր հերթին բերում է հեղուկի կուտակման՝ բջջի ներսում։ Ինտերստիցիալ հեղուկի կուտակումը մասնակիորեն պայմանավորված է իշեմիայի հետևանքով մազանոթների թափանցիկության բարձրացմամբ։ Միջփակեղային տարածությունում բարձրացած ճնշումը ավելի է խորացնում մկանային իշեմիան, որը նպաստում է այտուցի ծավալի մեծացման և առաջանում է այտուց - իշեմիա ախտաբանական շղթա[35]։
Խրոնիկ ՄՀ-ի պաթոֆիզիոլոգիա[խմբագրել | խմբագրել կոդը]
Քրոնիկ ՄՀ-ի ախտաֆիզիոլոգիան մինչև վերջ պարզաբանված չէ։ Ապացուցված է, որ ֆիզիկական ծանրաբեռնվածության ժամանակ մկանային կծկումները կարող են հանգեցնել ներփակեղային ճնշման զգալի բարձրացման (100 - 200 մմ. սս.) և որ մկանները սնուցվում են ռելաքսացիայի ժամանակ[36]։ Քրոնիկ ՄՀ-ի ժամանակ մկանային ռելաքսացիայի փուլում ներփակեղային ճնշումը լինում է նորմայից ավելի բարձր (>35 մմ. սս.), հետևաբար մկանային սնուցումը խաթարվում է։ Սա հավանաբար բերում է քրոնիկական ցավերի, որը սակայն ապացուցված չէ։ Պարզ չէ նաև մկանային ռելաքսացիայի ժամանակ նորմայից բարձր ճնշման առաջացման պատճառը։ Կան մի քանի հիպեթեզներ, որոնցից են՝ մկանային հիպերտրոֆիան, փակեղային շերտի հաստացումը, ատիպիկ անատոմիական կառուցվածքը և անոթների խցանումը[25][26][27] :
Ախտորոշում[խմբագրել | խմբագրել կոդը]
Սուր ՄՀ-ի ախտորոշում[խմբագրել | խմբագրել կոդը]
Սուր միջփակեղային համախտանիշի առաջին և ամենակարևոր սիմպտոմը (ախտանիշը) դա չափազանց սուր ցավն է որևէ առաջնային կլինիկական խնդրի ժամանակ, օր՝ կոտրվածք կամ սալջարդ։ Որևէ տեսակ վնասվածքից հետո հիվանդի մոնիտորինգի ժամանակ արձանագրվում է չնչին կամ տանելի ցավային սինդրոմ, որը հիմնականում լինում է ստաբիլ և հսկելի։ Սուր ՄՀ սկսվելուն պես արձանագրվում է ցավային սինդրոմի կտրուկ ուժգնացում, որը կարող է պահանջել մեծ դոզավորման նարկոտիկ ցավազրկողների ներերակային ներարկում։ Ցավը սովորաբար նկարագրվում է որպես խորը և բաբախող ճնշման զգացում համապատասխան վերին կամ ստորին վերջույթում։ Նկարագրված ցավը չի թեթևանում նույնիսկ վերջույթի դիրքի փոփոխման ժամանակ։ Ցավային սինդրոմի բացակայությունը սուր ՄՀ-ի ժամանակ գրեթե միշտ կապված է կենտրոնական կամ պերիֆերիկ զգայական դեֆիցիտի (պակասորդ) հետ։ Այնուամենայնիվ ցավային սինդրոմը չի կարող հանդիսանալ վստահելի ախտորոշիչ մեթոդ, քանի որ վերջինիս ուժգնությունը շատ փոփոխական է[37][38], կարող է լրիվ բացակայել ՄՀ-ի և նյարդային վնասման համակցման դեպքում[39][40] կամ լինել շատ մեղմ՝ օրինակ հետին խորանիստ կոմպարտմենտում[41][42]։
Սուր ՄՀ-ի ամենավաղ և միակ օբյեկտիվ նշանը դա այտուցված և լարված կոմպարտմենտի առկայությունն է, ինչը նշանակում է տվյալ միջփակեղային տարածությունում ճնշման բարձրացում։ Շոշափման միջոցով հնարավոր չէ հայտնաբերել հետին խորանիստ կոմպարտմենտում գերբարձր ճնշումն ու լարվածությունը, այդ իսկ պատճառով չի կարելի հիմնվել միայն այս հետազոտման մեթոդի վրա։
Ախտահարված միջփակեղային տարածությունում գտնվող մկանների պասիվ ձգման ժամանակ առաջացած ցավը նույնպես ախտորոշիչ նշանակություն ունի, սակայն հիմնվել այս մեթոդի վրա նույնպես չի կարելի, քանի որ այն կախված է հիվանդի ցավային ընկալման շեմից։
Պարէսթեզիաները ախտահարված վերջույթում կարող են վկայել նյարդային իշեմիայի առկայությանը։ Եթե հիվանդը ադեկվատ է և համագործակցող, ապա մանրակրկիտ սենսոր (զգայական) հետազոտությունը կարող է շատ օգտակար լինել վերջնական ախտորոշման համար։ Նախաբազկի և սրունքի յուրաքանչյուր կոմպարտմենտ իր մեջ ընդգրկում է առնվազն մեկ պերիֆերիկ նյարդային ուղի, այդ իսկ պատճառով հայտնաբերված որևէ զգայական դեֆիցիտ կարող է վկայել համապատասխան կոմպարտմենտի ներգրավվածություն։ Զգայական պարէսթեզիաները աչքաթող անելու և համապատասխան բուժում չնշանակելու դեպքում անխուսափելիորեն առաջանում է նախ հիպոէսթեզիա և ի վերջո անէսթեզիա[43]։
Խրոնիկ ՄՀ-ի ախտորոշում[խմբագրել | խմբագրել կոդը]
Քրոնիկական ՄՀ-ի կարևորագույն ախտանիշը ստորին վերջույթներում առաջացող ցավն է ֆիզիկական ծանրաբեռնվածությունից կամ վարժություններից հետո։ Համախտանիշը հիմնականում հանդիպում է պրոֆեսիոնալ մարզիկների և սիրողական մարզաձևերով զբաղվող երիտասարդ ակտիվ տղամարդկանց մոտ։ Ի տարբերություն սուր ՄՀ-ի, այս դեպքում առավել հաճախ դիտվում է զույգ ստորին վերջույթների ախտահարում։ Հիվանդը գանգատվում է առաջային և կողմնային կոմպարտմենտներում առաջացող ժամանակավոր ցավային սինդրոմից, որը առաջանում է ֆիզիկական ծանրաբեռնվածության ժամանակ։ Ցավային սինդրոմը բնութագրվում է որպես ճնշվածության և կծկվածության զգացում ստորին վերջույթներում, հաճախ ուղեկցվող վերջինիս թմրածությամբ կամ թուլությամբ։ Ինչպես վերը նշվեց ամենահաճախ ընդգրկվողները սրունքի առաջային և/կամ կողմնային կոմպարտմենտներն են, սակայն կարող է լինել սրունքի հետին կոմպարտմենտի[44], ինչպես նաև ազդրի[45], ոտնաթաթի[46], մեջքի[47], նախաբազկի[48][49] և դաստակի[50] քրոնիկական Մհ։
Ծանոթագրություններ[խմբագրել | խմբագրել կոդը]
- ↑ Chapman's Orthopaedic Surgery, 3rd Edition, ISBN 0781714877 էջ 393-394
- ↑ Von Volkmann R. Die ischämischen Muskellahmungen und Kontrakturen. ZentrablChir 1881;51–801
- ↑ Peterson F. Über ischämische Muskellahmung. Arch Klin Chir 1888;37:675–677
- ↑ Wallis FC. Treatment of paralysis and muscular atrophy after the prolonged use of splints or of an Esmarch’s cord. Practitioner 1907;67:429–436
- ↑ Dudgeon LS. Volkmann’s contracture. Lancet 1902;1:78–85
- ↑ Rowlands RP. A case of Volkmann’s contracture treated by shortening the radius and ulna. Lancet 1905;2:1168–1171
- ↑ Bardenheuer L. Die Anlang und Behandlung der ischaemische Muskellahmungen und Kontrakturen. Samml Klin Vorträge 1911;122:437
- ↑ Murphy JB. Myositis. JAMA 1914;63:1249–1255
- ↑ Jepson PN. (1926). «Ischaemic contracture: experimental study» (PDF). Ann Surg. 84: 785–795. PMID 17865578.
- ↑ Griffiths DL. (1940). «Volkmann's ischaemic contracture» (PDF). Br J Surg. 28: 239–260.
- ↑ Foisie PS. (1942). «Volkmann's ischaemic contracture». N Engl J Med. 226: 671–679.
- ↑ Seddon HJ. (1966). «Volkmann's ischaemia in the lower limb» (PDF). J Bone Joint Surg Br. 48: 627–636. PMID 5953807.(չաշխատող հղում)
- ↑ McQuillan WM, Nolan B. (1968). «Ischaemia complicating injury» (PDF). J Bone Joint Surg Br. 50: 482–492. PMID 5726901.(չաշխատող հղում)
- ↑ Նախաբազկի անատոմիան www.emedicinehealth.com կայքէջում Արխիվացված 2011-06-12 Wayback Machine
- ↑ Gray's Anatomy 39th edition ISBN 0-443-07168-3 էջ 867-888
- ↑ Rockwood and Green's Fractures in Adults ISBN 0781746361 էջ 435-436
- ↑ Gray's Anatomy 39th edition ISBN 0-443-07168-3 էջ 1489-1505
- ↑ Rockwood and Green's Fractures in Adults ISBN 0781746361 էջ 433-434
- ↑ McQueen MM, Gaston P, Court-Brown CM. (2000). «Acute compartment syndrome: who is at risk?». J Bone Joint Surg Br. 82: 200–203. PMID 10755426.
{{cite journal}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) [1](չաշխատող հղում) - ↑ Court-Brown CM, Byrnes T, McLaughlin G. (2003). «Intramedullary nailing of tibial diaphyseal fractures in children with open physes». Injury. 34 (10): 781–785. PMID 14519360.
{{cite journal}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ Blick SS, Brumback PJ, Poka A, Burgess AR, Ebraheim NA. (1986). «Compartment syndrome in open tibial fractures» (PDF). J Bone Joint Surg Am. 68 (9): 1348–1353. PMID 3782206.
{{cite journal}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link)(չաշխատող հղում) - ↑ Williams, John; Gibbons, Max; Trundle, Heidi; Murray, David; Worlock, Peter (1995). «Complications of nailing in closed tibial fractures». J Orthop Trauma. 9 (6): 476–481. PMID 8592260.
{{cite journal}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ McQueen MM, Court-Brown CM. (1996). «Compartment monitoring in tibial fractures. The pressure threshold for decompression» (PDF). J Bone Joint Surg Br. 78 (1): 99–104. PMID 8898137.(չաշխատող հղում)
- ↑ Rockwood and Green's Fractures in Adults ISBN 0781746361 էջ 426
- ↑ 25,0 25,1 JR Styf LM Korner. (1986). «Chronic anterior compartment syndrome of the leg. Results of treatment by fasciotomy» (PDF). J Bone Joint Surg AM. 68 (9): 1338–1347. PMID 3782205.(չաշխատող հղում)
- ↑ 26,0 26,1 Martens MA, Moeyersoons JP (1990). «Acute and Effort-Related Compartment Syndrome in Sports». Sports Med. 9 (1): 62–68. PMID 2408118.
- ↑ 27,0 27,1 Detmer DE, Sharpe K, Sufit RL, Girdley FM (1985). «Chronic Compartment Syndrome: Diagnosis, Management, and Outcomes». Am J Sports Med. 13 (3): 162–170. PMID 4014531.
{{cite journal}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link)(չաշխատող հղում) - ↑ Mathews PV, Perry JJ, Murray PC. (2001). «Compartment syndrome of the well leg as a result of the hemilithotomy position: a report of two cases and review of literature». J Orthop Trauma. 15 (8): 580–583. PMID 11733678.
{{cite journal}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ McKee MD, Jupiter JB (1995). «Acute exercise-induced bilateral anterolateral leg compartment syndrome in a healthy young man». Am J Orthop (Belle Mead NJ). 24 (11): 862–864. PMID 8581445.
- ↑ Seiler JG 3rd, Valadie AL 3rd, Drvaric DM, Frederick RW, Whitesides TE Jr. (1996). «Perioperative compartment syndrome. A report of four cases» (PDF). J Bone Joint Surg Am. 78 (4): 600–602. PMID 8609142.
{{cite journal}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) CS1 սպաս․ թվային անուններ: authors list (link)(չաշխատող հղում) - ↑ Belanger M, Fadale P (1997). «Compartment syndrome of the leg after arthroscopic examination of a tibial plateau fracture. Case report and review of the literature». Arthroscopy. 13 (5): 646–651. PMID 9343658.
- ↑ MJ Gibson, MR Barnes, MJ Allen, and RN Chan (1986). «Weakness of foot dorsiflexion and changes in compartment pressures after tibial osteotomy» (PDF). J Bone Joint Surg Br. 68 (3): 471–475. PMID 3733817.
{{cite journal}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link)(չաշխատող հղում) - ↑ Sweeney HE, O'Brien GF (1965). «Bilateral anterior tibial syndrome in association with the nephrotic syndrome. Report of a case». Arch Intern Med. 116 (4): 487–490. PMID 1965.
- ↑ Stott NS, Zionts LE, Holtom PD, Patzakis MJ. (1995). «Acute hematogenous osteomyelitis. An unusual cause of compartment syndrome in a child». Clin Orthop Relat Res. 317: 219–222. PMID 7671482.
{{cite journal}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ Mubarak SJ, Hargens AR. Compartment Syndromes and Volkmann's Contracture. Philadelphia: WB Saunders, 1981 ISBN 0721666043
- ↑ J Styf, L Korner, and M Suurkula (1987). «Intramuscular pressure and muscle blood flow during exercise in chronic compartment syndrome». J Bone Joint Surg Br. 69 (2): 301–305. PMID 3818765.
{{cite journal}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) [2](չաշխատող հղում) - ↑ Eaton RG, Green WT. (1975). «Volkmann's ischaemia: a volar compartment syndrome of the forearm». Clin. Orthop. Relat. Res. 113: 58–64. PMID 1192676. [3]
- ↑ Whitesides TE, Haney TC, Morimoto K, Harada H. (1975). «Tissue pressure measurements as a determinant for the need of fasciotomy». Clin Orthop Relat Res. 113: 43–51. PMID 1192674.
{{cite journal}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) [4] - ↑ Holden CEA (1979). «The pathology and prevention of Volkmann's ischaemic contracture» (PDF). J Bone Joint Surg Br. 61-B (3): 296–300.(չաշխատող հղում)
- ↑ Wright JG, Bogoch ER, Hastings DE. (1989). «The 'occult' compartment syndrome». J Trauma. 29 (1): 133–134. PMID 2911096.
{{cite journal}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ FA Matsen and DK Clawson (1975). «The deep posterior compartmental syndrome of the leg» (PDF). J Bone Joint Surg Am. 57 (1): 34–39. PMID 1123369.(չաշխատող հղում)
- ↑ Matsen FA, Krugmire RB (1978). «Compartmental syndromes». Surg Gynaecol Obstet. 147: 943–949.
- ↑ Chapman's Orthopaedic Surgery, 3rd Edition, ISBN 0781714877 էջ 397-399
- ↑ Pedowitz RA, Hargens AR, Mubarak SJ, Gershuni DH. (1990). «Modified Criteria for Objective Diagnosis of Chronic Compartment Syndrome of the Leg». Am J Sports Med. 18 (1): 35–40. PMID 2301689.
{{cite journal}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ Raether PM, Lutten LD. (1982). «Recurrent Compartment Syndrome in the Posterior Thigh». Am J Sports Med. 10 (1): 40–43. PMID 7053636.
- ↑ Lokiec F, Siev-Ner I, Pritsch M. (1991). «Chronic Compartment Syndrome of Both Feet» (PDF). J Bone Joint Surg Br. 73 (1): 178–179. PMID 1991764.
{{cite journal}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link)(չաշխատող հղում) - ↑ Styf J, Lysell E (1987). «Chronic Compartment Syndrome in the Erector Spinae Muscle». Spine. 12 (7): 680–682. PMID 2961082.
- ↑ Kutz JE, Singer R, Lindsay M. (1985). «Chronic Exertional Compartment Syndrome of the Forearm». J Hand Surg Am. 10 (2): 302–304. PMID 3980952.
{{cite journal}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ Pedowitz RA, Toutounghi FM. (1988). «Chronic Exertional Compartment Syndrome of the Forearm Flexor Muscles». J Hand Surg Am. 13 (5): 694–696. PMID 3241038.
- ↑ Styf JR, Forssblad P, Lundborg G. (1987). «Chronic Compartment Syndrome in the First Dorsal Interosseous Muscle». J Hand Surg Am. 12 (1): 757–762. PMID 3655237.
{{cite journal}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link)
Արտաքին հղումներ[խմբագրել | խմբագրել կոդը]
- eMedicine
- American Academy of Orthopedic Surgeons
- MedLine Plus
- Wheeless' Textbook of Orthopedics
- The Merck Manuals
- Patient UK Արխիվացված 2010-05-18 Wayback Machine
- About.com Արխիվացված 2009-02-09 Wayback Machine
- Sports Injury Bulletin Արխիվացված 2012-03-03 Wayback Machine
- The Stretching Institute
| Այս հոդվածն ընտրվել է Հայերեն Վիքիպեդիայի օրվա հոդված: |

