Մասնակից:VSGrigorian/Ավազարկղ
Ավանդական բժշկության համալսարան | |
|---|---|
 | |
 | |
| Հապավում | ԱԲՀ |
| Միջազգային անվանում | University of Traditional Medicine of Armenia |
| Հիմնադրված է | 1991 |
| Հիմնադրիր | Նորիկ Սարիբեկյան |
| Տիպ | բարձրագույն ուսումնական հաստատություն |
| Ռեկտոր | Նորիկ Սարիբեկյան |
| Երկիր | Հայաստան |
| Տեղագրություն | Ք․ Երևան, Ավան վարչական շրջան |
| Հասցե | Մարշալ Բաբաջանյան փ․ 38ա |
| Կայք | utm.am |
Ավանդական բժշկության համալսարան (ԱԲՀ), բժշկական բուհ Հայաստանի հանրապետությունում։ Ավանդական բժշկության համալսարանը հիմնադրվել է 1991 թվականին: Դասախոսական կազմը համալրված է մանկավարժական, մասնագիտական բազմամյա փորձառություն ունեցող, հանրապետությունում և նրա շրջանակներից դուրս ճանաչված գիտնականներով, դասախոսներով, բժիշկներով, որոնց աշխատանքի շնորհիվ ԱԲՀ-ն այսօր իր արժանի տեղն է զբաղեցնում հանրապետության բուհական համակարգում:
Համալսարանը պատրաստում է բժշկական կրթության, բժշկագիտության և առողջապահության ոլորտի նոր որակի, աշխատաշուկայի պահանջներին համապատասխան բժիշկ- մասնագետներ: Համալսարանում դասավանդվում ժամանակակից բժշկական մասնագիտություններ, ինչպես նաև, ի հավելումն՝ ավանդական բժշկության մոտեցումներ, այսպիսով համալսարանը Հայաստանում միակն է, որտեղ համակողմանի ձևով ուսումնասիրվում է ինտեգրատիվ բժշկությունը՝ որպես ամբողջական գիտություն։ Համալսարանի գիտական ուղղվածությունն է՝ կենսաբժշկական գիտությունը։ Համալսարանը ՀՀ կրթության և գիտության նախարարության կողմից հավատարմագրվել է 2001թ.-ից, շրջանավարտներին տրվում է պետական դիպլոմ: [1] [2] Համալսարանը համագործակցում է հանրապետության և օտարերկրյա հաստատությունների ու կազմակերպությունների, այդ թվում՝ հիվանդանոցների, գիտական և ուսումնական կենտրոնների հետ:
Ավանդական բժշկության համալսարանը գտնվում է Երևանի Ավան վարչական շրջանում։ Այն կազմված է չորս կառույցից։ ԱԲՀ-ն ունի նյութատեխնիկական հարուստ բազա, որն ապահովում է ուսանողների առարկայական, լաբորատոր, գործնական, գիտահետազոտական աշխատանքների իրականացումը: Համալսարանի տարածքում է գտնվում նաև Գիտաբժշկական ուսումնական կենտրոնը (ԳԲՈՒԿ), ախտորոշիչ և թերապևտիկ կլինիկա։
Կառավարում[խմբագրել | խմբագրել կոդը]
ԱԲՀ կառավարման բարձրագույն մարմինը հիմնադիր անդամների ընդհանուր ժողովն է, որն ունի համալսարանի կառավարման և գործունեության ցանկացած հարցի վերջնական լուծման իրավունք: Հիմնադիր անդամների ընդհանուր ժողովի բացառիկ իրավասություններն ամրագրված են համալսարանի կանոնադրությունում:
ԱԲՀ կառավարումն իրականացվում է ՀՀ օրենսդրությանը և համալսարանի կանոնադրությանը համապատասխան, ինքնակառավարման հիման վրա`միանձնյա ղեկավարման և կոլեգիալության սկզբունքների զուգակցմամբ, ռեկտորի և գիտական խորհրդի գործառույթների իրականացմամբ, ինչպես նաև կարևորագույն հարցերի լուծման դեպքում համալսարանի կոլեկտիվի մասնակցությամբ:
Համալսարանի հիմնական գործունեության ղեկավարումն իրականացնում է ռեկտորը: Ռեկտոր նշանակվում է հիմնադիր անդամների ընդհանուր ժողովում և հաշվետու է համալսարանի հիմնադիր անդամների ընդհանուր ժողովին: Համալսարանի ընթացիկ, ուսումնական և գիտամանկավարժական գործունեության հիմնական հարցերը քննարկվում են ռեկտորի խորհուրդում: Խորհրդի կազմի մեջ մտնում են համալսարանի ստորաբաժանումների ղեկավարները, որոնք գործում են իրենց ստորաբաժանումների կանոնադրություններով և կանոնակարգերով:
Համալսարանի գիտական խորհուրդը` համալսարանի ռեկտորի նախագահությամբ, գործող մարմին է, որը լուծում է համալսարանի ուսումնամեթոդական և գիտահետազոտական գործունեության կազմակերպման, պլանավորման և կառավարման հիմնահարցերը: Գիտական խորհրդի անդամների ընդհանուր թիվը չի գերազանցում 25-ը: Գիտական խորհրդի կազմի մեջ մտնում են համալսարանի ռեկտորը (նախագահ), պրոռեկտորը, դեկանը, համալսարանի գիտական մասը, ռեկտորի խորհրդականը, ուսումնական մասի վարիչը, Արտաքին կապերի բաժնի վարիչը, ամբիոնների վարիչները, գիտաբժշկական ուսումնական կենտրոնի գլխավոր բժիշկը, պրոֆեսորադասախոսական կազմի ներկայացուցիչներ, կառուցվածքային ստորաբաժանումների ղեկավարներ, ուսանողներ, ինչպես նաև համալսարանի ռեկտորի ընտրությամբ գիտամանկավարժական փորձ ունեցող այլ անձիք:
ԱԲՀ ռեկտորի խորհուրդը, գիտական խորհուրդը, դեկանատն ու ամբիոնները, ինչպես նաև բուհի վարչական ստորաբաժանումները ծավալում են գործառնություն` միտված ԱԲՀ առաքելությանը, դրա նպատակների և խնդիրների իրականացմանը:
ԱԲՀ-ն ունի 2 ֆակուլտետ՝ բուժական գործ և ստոմատոլոգիա։ [1]
Կրթություն[խմբագրել | խմբագրել կոդը]
Համալսարանի «Բուժական գործ» ֆակուլտետը հիմնադրվել է 1991թ.՝ դեկան Ա. Կարապետյանի ղեկավարությամբ: «Բուժական գործ» մասնագիտության ուսուցման տևողությունը 6 տարի է՝ առկա ուսուցմամբ: «Բուժական գործ» մասնագիտության ուսումնական պլանը ներառում է՝ տեսական դասընթացների, կլինիկական դասընթացների կրթամասեր, կամընտրական առարկաներ և ուսումնական պրակտիկաներ: Համալսարանի առանձնահատկությունից ելնելով՝ կլինիկական դասընթացների կրթամասում, ժամանակակից բժշկական առարկաներին զուգահեռ, ներառված են նաև գիտական հիմքների վրա դրված ավանդական բժշկության դասընթացներ, այդ թվում՝ ակուպունկտուրա, ասեղ-այրում թերապիա, բուսաբուժություն (ֆիտոթերապիա) և այլն։ Ուսուցումը կազմակերպվում է համալսարանի թիվ 1 մասնաշենքում, համալսարանի գիտաբժշկական ուսումնական կենտրոնում, ինչպես նաև Երևան քաղաքի առաջնակարգ կլինիկաներում, որտեղ անցկացվում են նաև ուսումնաարտադրական պրակտիկաները:
Ստոմատոլոգիական ֆակուլտետը հիմնադրվել է՝ 1996թ. դեկան հ.գ.թ., դոցենտ Կ. Վարդանյանի ղեկավարությամբ: «Ստոմատոլոգիա» մասնագիտության ուսուցման տևողությունը 5 տարի է՝ առկա ուսուցմամբ: «Ստոմատոլոգիա» մասնագիտության ուսումնական պլանը նույնպես ներառում է՝ տեսական և կլինիկական դասընթացների կրթամասեր, կամընտրական առարկաներ և պրակտիկաներ: Ժամանակակից բժշկական առարկաներին զուգահեռ, ուսումնասիրվում են նաև գիտական հիմքների վրա դրված ավանդական բժշկության մեթոդներ։ [3][4]
Հետազոտություններ[խմբագրել | խմբագրել կոդը]
Հետազոտական աշխատանքները տարվում են գիտական հոդվածների, մենագրությունների, դասագրքերի, ուսումնական ձեռնարկների, մեթոդական ուղեցույցների պատրաստման և հրատարակման ձևով: Հետազոտական աշխատանքներին, բացի դասախոսական անձնակազմից, մասնակցում են նաև ուսանողները և շրջանավարտները: Համալսարանի ընդհանուր հետազոտական ուղղվածությունը կենսաբժշկությունն է։ Առկա են նաև ամբիոնական գիտական ուղղվածություններ։ Համալսարանի պրոֆեսորադասախոսական կազմը լայնորեն ընդգրկված է հետազոտական գործունեության մեջ։ Գիտական աշխատանքները և հետազոտությունները համակարգվում են Գիտական մասի կողմից։ Համալսարանում ակտիվ գործում է Ուսանողական գիտական ընկերություն, որի շրջանակներում գործում են ուսանողական հետազոտական խմբեր և գիտական խմբակներ։ Ուսանողների գիտական ակտիվությունը մեծացնելու նպատակով համալսարանում նաև ներդրվել է ուսանող-ծրագրավարների համակարգը, որը հանդիսանում է նորարարություն և գործում է բավականին արդյունավետ։ Համալսարանում պարբերաբար կազմակերպվում են ներբուհական, հանրապետական և միջազգային գիտաժողովներ, սեմինարներ:
Ամբիոններ[խմբագրել | խմբագրել կոդը]
1. Հումանիտար առարկաների ամբիոն
2. Ստոմատոլոգիայի ամբիոն
3. Վիրաբուժական առարկաների ամբիոն
4. Թերապևտիկ առարկաների ամբիոն
5. Սոցիալական բժշկության ամբիոն
6. Բժշկակենսաբանական առարկաների ամբիոն
7. Բնագիտական առարկաների ամբիոն
Ուսանողներ[խմբագրել | խմբագրել կոդը]
Համալսարանի ուսանողների ճնշող մեծամասնությունը՝ 90%-ից ավելի, միջազգային ուսանողներ են, այդ թվում՝ ուսանողներ Հնդկաստանից, Մեծ Բրիտանիայից, Իրաքից, Գանայից, Իրաքից, Ուկրաինայից, Շվեդիայից, Թայլանդից, Ֆիլիպիններից, Վրաստանից, Հորդանանից, Շրի Լանկայից, Սիրիայից, Իռլանդիայից, Եգիպտոսից, Գերմանիայից։ Համալսարանում գործող ուսանողական մարմիններն են՝ Ուս․խորհուրդը և Ուսանողական գիտական ընկերությունը (ՈՒԳԸ)՝ վերջինիս ենթակայությամբ գործող ուսանող-ծրագրավարների հետ միասին։
Տես նաև[խմբագրել | խմբագրել կոդը]
Ծանոթագրություններ[խմբագրել | խմբագրել կոդը]
- ↑ 1,0 1,1 «Ավանդական բժշկության համալսարանի պաշտոնական կայք».
- ↑ «Մասնագիտական կրթության որակի ապահովման ազգային կենտրոնի (ՈԱԱԿ) պաշտոնական կայք».
- ↑ [chrome-extension://efaidnbmnnnibpcajpcglclefindmkaj/https://utm.am/images/post/1545292526-Usanoxi%20uxecuyc-2018.pdf ՈՒՍԱՆՈՂԻ ՈՒՂԵՑՈՒՅՑ. ԱՆԸՆԴՀԱՏ ԵՎ ԻՆՏԵԳՐԱՑՎԱԾ ԿՐԹԱԿԱՆ ԾՐԱԳԻՐ] (PDF). Երևան: Ավանդական բժշկության համալսարան. 2018.
{{cite book}}: Check|url=value (օգնություն) - ↑ [Ավանդական բժշկության համալսարան// Կրթություն և կարիերա էքսպո 2023 «Ավանդական բժշկության համալսարան// Կրթություն և կարիերա էքսպո 2023»].
{{cite web}}: Check|url=value (օգնություն)

Ռեսպիրատոր, անհատական պաշտպանիչ միջոց, որը պաշտպանում է այն կրողին օդում առկա վտանգավոր մասնիկները ներշնչելուց, մասնավորապես՝ ծուխ, գոլորշիներ, աերոզոլեր, վտանգավոր փոշիներ, միկրոօրգանիզմներ և այլն: Գոյություն ունի ռեսպիրատորների երկու հիմնական կատեգորիա. օդը մաքրազտող ռեսպիրատոր, որի դեպքում օդն արտաքին միջավայրից անցնում է ֆիլտրի միջով և ներշնչվում; և օդամատակարարվող ռեսպիրատոր, որի դեպքում ներշնչվում է ոչ թե արտաքին միջավայրի օդը, այլ ալտերնատիվ աղբյուրից (օրինակ՝ թթվածնային բալոնից) մատակարարվող օդը: Երկու կատեգորիաների դեպքում էլ, կան վտանգավոր մասնիկների վնասազերծման (ներշնչվող քանակի կրճատման կամ վերացման) տարբեր մեթոդներ:
Օդը մաքրազտող ռեսպիրատորների շարքին են դասվում ինչպես միանգամյա օգտագործման դիմակները, այնպես էլ բազմակի օգտագործման մոդելներ, որոնք ունեն փոխարինվող քարթրիջներ, ֆիլտրեր, և որոնց մի մասը դասվում է հակագազերի շարքին:
Արտաքին տեսքը և կառուցվածքը[խմբագրել | խմբագրել կոդը]
Բոլոր ռեսպիրատորներն ունեն դեմքը (քիթը և բերանը) ծածկող հատված, որը ֆիքսվում է ռետինե ժապավենների, կտորից կապերի կամ այլ հարմարանքների միջոցով: Դեմքը ծածկող հատվածներն իրենց չափերով և ձևով շատ բազմազան են, և ընտրվում են անհատապես հարմարեցված կարգով: Դեսպիրատորների կառուցվածքի տարբերությունները կարող են ազդել ռեսպիրատորի պաշտպանության ակնկալվող գործակիցների վրա, այսինքն՝ թե ինչ տեսակի վտանգավոր մասնիկներից ի աստիճանի պաշտպանություն են դրանք ապահովում:
There are three categories of particulate respirators: particulate-filtering facepiece respirators are discarded when they become unsuitable for further use due to considerations of hygiene, excessive resistance, or physical damage; elastomeric respirators are reusable because the facepiece is cleaned and reused, but the filter cartridges are discarded and replaced when they become unsuitable for further use; and powered air-purifying respirators have a battery-powered blower that moves the airflow through the filters.[1]
Respirators can have half-face forms that cover the bottom half of the face including the nose and mouth, and full-face forms that cover the entire face. Half-face respirators should only be worn in environments where the contaminants are not toxic to the eyes or facial area. For example, someone who is spray painting could wear a half-face respirator, but someone who works with chlorine gas would have to wear a full-face respirator.
Usage[խմբագրել | խմբագրել կոդը]
A wide range of industries use respirators including healthcare & pharmaceuticals, defense & public safety services (defense, firefighting & law enforcement), oil and gas industries, manufacturing (automotive, chemical, metal fabrication, food and beverage, wood working, paper and pulp), mining, construction, agriculture and forestry, cement production, power generation, shipbuilding and the textile industry.[2]
Fit testing[խմբագրել | խմբագրել կոդը]
Most types of respirators depend upon forming a good seal between the respirator body and the face of the wearer. Fit testing procedures have been developed to ensure that the respirator is appropriate for the wearer and the wearer's donning technique is capable of creating an adequate seal.[3] Poor fit can have a negative impact on the respirator's overall filtering effectiveness by as much as 65%.[4] A study on respirator effectiveness conducted in Beijing found that facial fit was the primary contributor to total inward leakage (TIL), based on a test of nine different models.[5] A high-quality respirator should see TIL of only around 5%.[6] Facial hair such as a beard can interfere with proper fit.[7]
Qualitative fit testing typically subjects the wearer to an atmosphere containing an aerosol that can be detected by the wearer, such as saccharin or isoamyl acetate, with the wearer reporting whether detectable levels of the aerosol has penetrated into the breathing area. Quantitative fit testing typically uses a specially prepared respirator with an inserted probe. The respirator is donned, and aerosol concentrations inside and outside of the mask are compared and used to determine a numerical fit factor. Typical room atmosphere contains sufficient particulates to perform the test, but aerosol generators can be used to improve the test accuracy.

A U.S. Department of Labor study[9] showed that in almost 40 thousand American enterprises, the requirements for the correct use of respirators are not always met.
Experts note that in practice it is difficult to achieve elimination of occupational morbidity with the help of respirators:
It is well known how ineffective ... trying to compensate the harmful workplace conditions with ... the use of respirators by employees.[10]
Unfortunately, the only certain way of reducing the exceedance fraction to zero is to ensure that Co (note: Co - concentration of pollutants in the breathing zone) never exceeds the PEL value.[11]
The very limited field tests of air-purifying respirator performance in the workplace show that respirators may perform far less well under actual use conditions than is indicated by laboratory fit factors. We are not yet able to predict the level of protection accurately; it will vary from person to person, and it may also vary from one use to the next for the same individual. In contrast, we can predict the effectiveness of engineering controls, and we can monitor their performance with commercially available state-of-the-art devices.[12]
Contrast with surgical mask[խմբագրել | խմբագրել կոդը]

A surgical mask is a loose-fitting, disposable device that creates a physical barrier between the mouth and nose of the wearer and potential contaminants in the immediate environment. If worn properly, a surgical mask is meant to help block large-particle droplets, splashes, sprays, or splatter that may contain viruses and bacteria. Surgical masks may also help reduce exposure of the wearer's saliva and respiratory secretions to others.[13]
A surgical mask, by design, does not filter or block very small particles in the air that may be transmitted by coughs, sneezes, or certain medical procedures. Surgical masks also do not provide complete protection from germs and other contaminants because of the loose fit between the surface of the face mask and the face.[13] Collection efficiency of surgical mask filters can range from less than 10% to nearly 90% for different manufacturers’ masks when measured using the test parameters for NIOSH certification. However, a study found that even for surgical masks with "good" filters, 80–100% of subjects failed an OSHA-accepted qualitative fit test, and a quantitative test showed 12–25% leakage.[14]
The U.S. Centers for Disease Control and Prevention (CDC) recommends surgical masks in procedures where there can be an aerosol generation from the wearer, if small aerosols can produce a disease to the patient.[15] The CDC recommends the use of respirators with at least N95 certification to protect the wearer from inhalation of infectious particles including Mycobacterium tuberculosis, avian influenza, severe acute respiratory syndrome (SARS), pandemic influenza, and Ebola.[16] Some N95 respirators have also been cleared by the U.S. Food and Drug Administration as surgical and are labeled "Surgical N95", providing respiratory protection to the wearer as well.[17]
Types of filtration[խմբագրել | խմբագրել կոդը]
Air-purifying[խմբագրել | խմբագրել կոդը]

Air-purifying respirators are used against particulates, gases, and vapors that are at atmospheric concentrations less than immediately dangerous to life and health. This includes:
- negative-pressure respirators using mechanical filters and chemical media
- positive-pressure units such as powered air-purifying respirators (PAPRs)
- Escape Only respirators or hoods such as Air-Purifying Escape Respirators for use by the general public for chemical, biological, radiological, and nuclear (CBRN) terrorism incidents.[փա՞ստ]
Full hood, half- or full-facepiece designs are marketed in many varieties depending on the hazard of concern using an air filter which acts passively on air inhaled by the wearer. Two common examples of this type of respirator are single-use escape hoods and filter masks. The latter are typically simple, light, single-piece, half-face masks and employ the first three mechanical filter mechanisms in the list below to remove particulates from the air stream. The most common of these is the disposable white N95 variety. It is discarded after single use or some extended period depending on the contaminant. Filter masks also come in replaceable-cartridge, multiple-use models. Typically one or two cartridges attach securely to a mask which has built into it a corresponding number of valves for inhalation and one for exhalation.[փա՞ստ]
The American National Standards Institute (ANSI) and the International Safety Equipment Association (ISEA) established the American National Standard for Air-Purifying Respiratory Protective Smoke Escape Devices to define both test criteria and approval methods for fire/smoke escape hoods. ANSI/ISEA Standard 110 provides design guidance to manufacturers of Respiratory Protective Smoke Escape Devices (RPED) in the form of performance requirements and testing procedures. The standard covers certification, ISO registration for the manufacturer, associated test methods, labeling, conditioning requirements, independent process and quality control audits, and follow-up inspection programs.[18] ANSI/ISEA 110 was prepared by members of the ISEA RPED group, in consultation with testing laboratories and was reviewed by a consensus panel representing users, health and safety professionals and government representatives.[փա՞ստ] The U.S. Consumer Product Safety Commission uses ANSI/ISEA 110 as the benchmark in their testing of fire escape masks.[փա՞ստ]
Mechanical filter[խմբագրել | խմբագրել կոդը]

Mechanical filter respirators retain particulate matter such as dust created during woodworking or metal processing, when contaminated air is passed through the filter material. Since the filters cannot be cleaned and reused and have a limited lifespan, cost and disposability are key factors. Single-use, disposable and replaceable cartridge models exist.[փա՞ստ]
Mechanical filters remove contaminants from air in several ways: interception when particles following a line of flow in the airstream come within one radius of a fiber and adhere to it; impaction, when larger particles unable to follow the curving contours of the airstream are forced to embed in one of the fibers directly; this increases with diminishing fiber separation and higher air flow velocity; by diffusion, where gas molecules collide with the smallest particles, especially those below 100 nm in diameter, which are thereby impeded and delayed in their path through the filter, increasing the probability that particles will be stopped by either of the previous two mechanisms; and by using certain resins, waxes, and plastics as coatings on the filter material to attract particles with an electrostatic charge that holds them on the filter surface.
There are many different filtration standards that vary by jurisdiction. In the United States, the National Institute for Occupational Safety and Health defines the categories of particulate filters according to their NIOSH air filtration rating. The most common of these are the N95 mask, which filters at least 95% of airborne particles but is not resistant to oil. Other categories filter 99% or 99.97% of particles, or have varying degrees of resistance to oil.[19]
In the European Union, European standard EN 143 defines the 'P' classes of particle filters that can be attached to a face mask, while European standard EN 149 defines classes of "filtering half masks" or "filtering face pieces" (FFP masks).[փա՞ստ]
According to 3M, respirators made according to the following standards from other countries are equivalent to U.S. N95 or European FFP2 respirators include the Chinese KN95, Australian / New Zealand P2, Korean 1st Class also referred to as KF94, and Japanese DS.[20]
Chemical cartridge[խմբագրել | խմբագրել կոդը]

Chemical cartridge respirators use a cartridge to remove gases, volatile organic compounds (VOCs), and other vapors from breathing air by adsorption, absorption, or chemisorption. A typical organic vapor respirator cartridge is a metal or plastic case containing from 25 to 40 grams of sorption media such as activated charcoal or certain resins. The service life of the cartridge varies based, among other variables, on the carbon weight and molecular weight of the vapor and the cartridge media, the concentration of vapor in the atmosphere, the relative humidity of the atmosphere, and the breathing rate of the respirator wearer. When filter cartridges become saturated[disambiguation needed] or particulate accumulation within them begins to restrict air flow, they must be changed.[21]
If the concentration of harmful gases is immediately dangerous to life or health, in workplaces covered by the Occupational Safety and Health Act the US Occupational Safety and Health Administration specifies the use of air-supplied respirators except when intended solely for escape during emergencies.[22] NIOSH also discourages their use under such conditions.[23]
Powered air-purifying respirators[խմբագրել | խմբագրել կոդը]
Powered air-purifying respirator (PAPRs) take contaminated air, remove a certain quantity of pollutants and return the air to the user. There are different units for different environments. The units consist of a powered fan which forces incoming air through one or more filters to the user for breathing. The fan and filters may be carried by the user or they may be remotely mounted and the user breathes the air through tubing.[փա՞ստ]
The filter type must be matched to the contaminants that need to be removed. Some PAPR's are designed to remove fine particulate matter, while others are suitable for working with volatile organic compounds as those in spray paints. These must have their filter elements replaced more often than a particulate filter.[փա՞ստ]
Atmosphere-supplying[խմբագրել | խմբագրել կոդը]
These respirators do not purify the ambient air, but supply breathing gas from another source. The three types are the self contained breathing apparatus, which a compressed air cylinder is worn by the wearer; the supplied air respirators, where a hose supplies air from a stationary source; and combination respirators that integrate both types.[24]
Self-contained breathing apparatus (SCBA)[խմբագրել | խմբագրել կոդը]
A self contained breathing apparatus (SCBA) typically has three main components: a high-pressure air cylinder (e.g., 2200 psi to 4500 psi), a pressure gauge and regulator, and an inhalation connection (mouthpiece, mouth mask or full face mask), connected together and mounted to a carrying frame or a harness with adjustable shoulder straps and belt so it can be worn on the back. There are two kinds of SCBA: open circuit and closed circuit. Most modern SCBAs are open-circuit. [փա՞ստ]
Open-circuit industrial breathing sets are filled with filtered, compressed air. The compressed air passes through a regulator, is inhaled and exhaled out of the circuit, quickly depleting the supply of air. Air cylinders are made of aluminum, steel, or of a composite construction like fiberglass-wrapped aluminum. The "positive pressure" type is common, which supplies a steady stream of air to stop fumes or smoke from leaking into the mask. Other SCBA's are of the "demand" type, which only supply air when the regulator senses the user inhaling. All fire departments and those working in toxic environments use the positive pressure SCBA for safety reasons.[փա՞ստ]
The closed-circuit type SCBA filters, supplements, and recirculates exhaled gas like a rebreather. It is used when a longer-duration supply of breathing gas is needed, such as in mine rescue and in long tunnels, and going through passages too narrow for a large open-circuit air cylinder.[փա՞ստ]
Supplied air respirator[խմբագրել | խմբագրել կոդը]
Supplied air respirators make use of a hose to deliver air from a stationary source. It provides clean air for long periods of time and are light weight for the user, although it limits user mobility. They are normally used when there are extended work periods required in atmospheres that are not immediately dangerous to life and health (IDLH).[24]
Regulation[խմբագրել | խմբագրել կոդը]
The choice and use of respirators in developed countries is regulated by national legislation. To ensure that employers choose respirators correctly, and perform high-quality respiratory protection programs, various guides and textbooks have been developed:
| Textbooks and guidelines for the selection and use of respirators | ||||
|---|---|---|---|---|
| Country | Language | Year of publication | Pages | Institution (hyperlink to document) |
| US | English | 1987 | 305 | NIOSH ([25]) |
| US | English | 2005 | 32 | NIOSH ([26]) |
| US | English | 1999 | 120 | NIOSH ([27]) |
| US | English | 2017 | 48 | Pesticide Educational Resources Collaborative (PERC) ([28]) |
| US | English & Spanish | - | - | OSHA ([29]) |
| US | English | 2011 | 124 | OSHA ([30]) |
| US | English | 2015 | 96 | OSHA ([31]) |
| US | English | 2012 | 44 | OSHA ([32]) |
| US | English | 2014 | 44 | OSHA ([33]) |
| US | English | 2016 | 32 | OSHA ([34]) |
| US | English | 2014 | 38 | OSHA ([35]) |
| US | English | 2017 | 51 | OSHA ([36]) |
| US | English | 2001 | 166 | NRC ([37]) |
| US | English | 1986 | 173 | NIOSH & EPA ([38]) |
| Canada | French | 2013, 2002 | 60 | Institut de recherche Robert-Sauve en sante et en securite du travai (IRSST) ([39]) |
| Canada | English | 2015 | - | Institut de recherche Robert-Sauve en sante et en securite du travai (IRSST) ([40]) |
| Canada | French | 2015 | - | Institut de recherche Robert-Sauve en sante et en securite du travai (IRSST) ([41]) |
| France | French | 2017 | 68 | Institut National de Recherche et de Securite (INRS) ([42]) |
| Germany | German | 2011 | 174 | Spitzenverband der gewerblichen Berufsgenossenschaften und der Unfallversicherungsträger der öffentlichen Hand (DGUV) ([43]) |
| UK | English | 2013 | 59 | The Health and Safety Executive (HSE) ([44]) |
| UK | English | 2016 | 29 | The UK Nuclear Industry Good PracIndustry Radiological Protection Coordination Group (IRPCG) ([45]) |
| Ireland | English | 2010 | 19 | The Health and Safety Authority (HSA) ([46]) |
| New Zealand | English | 1999 | 51 | Occupational Safety and Health Service (OSHS) ([47]) |
| Chile | Spanish | 2009 | 40 | Instituto de Salud Publica de Chile (ISPCH) ([48]) |
| Spain | Spanish | - | 16 | Instituto Nacional de Seguridad, Salud y Bienestar en el Trabajo (INSHT) ([49]) |
History[խմբագրել | խմբագրել կոդը]
Earliest records to 19th century[խմբագրել | խմբագրել կոդը]
The history of protective respiratory equipment can be traced back as far as the first century, when Pliny the Elder (circa A.D. 23-79) described using animal bladder skins to protect workers in Roman mines from red lead oxide dust.[50] In the 16th century, Leonardo da Vinci suggested that a finely woven cloth dipped in water could protect sailors from a toxic weapon made of powder that he had designed.[51]
In 1785, Jean-François Pilâtre de Rozier invented a respirator.
Alexander von Humboldt introduced a primitive respirator in 1799 when he worked as a mining engineer in Prussia.[52] Practically all respirators in the early 18th century consisted of a bag placed completely over the head, fastened around the throat with windows through which the wearer could see. Some were rubber, some were made of rubberized fabric, and still others of impregnated fabric, but in most cases a tank of compressed air or a reservoir of air under slight pressure was carried by the wearer to supply the necessary breathing air. In some devices certain means were provided for the adsorption of carbon dioxide in exhaled air and the rebreathing of the same air many times; in other cases valves allowed exhalation of used air.[փա՞ստ]


In 1848, the first US patent for an air-purifying respirator was granted to Lewis P. Haslett[53] for his 'Haslett's Lung Protector,' which filtered dust from the air using one-way clapper valves and a filter made of moistened wool or a similar porous substance. Following Haslett, a long string of patents were issued for air purifying devices, including patents for the use of cotton fibers as a filtering medium, for charcoal and lime absorption of poisonous vapors, and for improvements on the eyepiece and eyepiece assembly.[փա՞ստ] Hutson Hurd patented a cup-shaped mask in 1879 which became widespread in industrial use, and Hurd's H.S. Cover Company was still in business in the 1970s.[54]
Inventors in Europe included John Stenhouse, a Scottish chemist, who investigated the power of charcoal in its various forms, to capture and hold large volumes of gas. He built one of the first respirators able to remove toxic gases from the air, paving the way for activated charcoal to become the most widely used filter for respirators.[55] British physicist John Tyndall took Stenhouse's mask, added a filter of cotton wool saturated with lime, glycerin, and charcoal, and in 1871 invented a 'fireman's respirator', a hood that filtered smoke and gas from air, which he exhibited at a meeting of the Royal Society in London in 1874.[56] Also in 1874, Samuel Barton patented a device that 'permitted respiration in places where the atmosphere is charged with noxious gases, or vapors, smoke, or other impurities.'[57] German Bernhard Loeb patented several inventions to 'purify foul or vitiated air,' and counted the Brooklyn Fire Department among his customers.[փա՞ստ]
A predecessor of the N95 was a design by Doctor Lien-teh Wu who was working for the Chinese Imperial Court in the fall of 1910, which was the first that protected users from bacteria in empirical testing. Subsequent respirators were reusable but bulky and uncomfortable. In the 1970s, the Bureau of Mines and NIOSH developed standards for single-use respirators, and the first N95 respirator was developed by 3M and approved in 1972.[58]
World War I[խմբագրել | խմբագրել կոդը]
The first recorded response and defense against chemical attacks using respirators occurred during the Second Battle of Ypres on the Western Front in World War I. It was the first time Germany used chemical weapons on a large scale releasing 168 tons of chlorine gas over a four-mile (6 km) front killing around 6,000 troops within ten minutes through asphyxiation. The gas being denser than air flowed downwards forcing troops to climb out of their trenches. Reserve Canadian troops, who were away from the attack, used urine-soaked cloths as primitive respirators. A Canadian soldier realized that the ammonia in urine would react with the chlorine, neutralizing it, and that the water would dissolve the chlorine, allowing soldiers to breathe through the gas.[փա՞ստ]
21st century[խմբագրել | խմբագրել կոդը]
China normally makes 10 million masks per day, about half of the world production. During the 2019–20 coronavirus pandemic, 2,500 factories were converted to produce 116 million daily.[59]
Also people made DIY masks / respirators, because data shows that DIY and homemade masks are effective at capturing viruses.[60]Կաղապար:Rs inline
See also[խմբագրել | խմբագրել կոդը]
References[խմբագրել | խմբագրել կոդը]
- ↑ «Respirator Trusted-Source Information: What are they?». U.S. National Institute for Occupational Safety and Health (ամերիկյան անգլերեն). 2018-01-29. Վերցված է 2020-03-27-ին.
{{cite web}}: CS1 սպաս․ url-status (link) - ↑ «Respirator use and practices». U.S. Bureau of Labour Statistics.
{{cite web}}: CS1 սպաս․ url-status (link) - ↑ «29 CFR 1910.134 Appendix A: Fit Testing Procedures (Mandatory)». United States Occupational Safety and Health Administration (OSHA).
- ↑ «Puraka Clean Air Resources for Particulate Pollution & Smoke». www.cleanairresources.com. Վերցված է 2019-02-26-ին.
- ↑ Cherrie, John W; Apsley, Andrew; Cowie, Hilary; Steinle, Susanne; Mueller, William; Lin, Chun; Horwell, Claire J; Sleeuwenhoek, Anne; Loh, Miranda (June 2018). «Effectiveness of face masks used to protect Beijing residents against particulate air pollution». Occupational and Environmental Medicine. 75 (6): 446–452. doi:10.1136/oemed-2017-104765. ISSN 1351-0711. PMC 5969371. PMID 29632130.
- ↑ «How Well Do Pollution Masks Remove Harmful Particulates from the Air?». www.purakamasks.com. 2019-02-09. Վերցված է 2019-02-26-ին.
- ↑ «To Beard or not to Beard? That's a good Question! | | Blogs | CDC» (ամերիկյան անգլերեն). Վերցված է 2020-02-27-ին.
- ↑ Lee, Shu-An, Sergey Grinshpun (2005). «Laboratory and Field Evaluation of a New Personal Sampling System for Assessing the Protection Provided by the N95 Filtering Facepiece Respirators against Particles». The Annals of Occupational Hygiene. 49 (3): 245–257. doi:10.1093/annhyg/meh097. ISSN 0003-4878. PMID 15668259.
{{cite journal}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ U.S. Department of Labor, Bureau of Labor Statistics. Respirator Usage in Private Sector Firms, 2001 (PDF). Morgantown, WV: U.S. Department of Health and Human Services, Centers for Disease Control and Prevention, National Institute for Occupational Safety and Health. էջ 273. Վերցված է 22 January 2019-ին.
- ↑ Letavet A.A. [in ռուսերեն] (1973). Институт гигиены труда и профессиональных заболеваний в составе АМН СССР [Research Institute of industrial hygiene and occupational diseases of AMS USSR]. Occupational medicine and industrial ecology [Гигиена труда и профессиональные заболевания] (ռուսերեն) (9): 1–7. ISSN 1026-9428.
- ↑ M. Nicas & R. Spear (1992). «A Probability Model for Assessing Exposure among Respirator Wearers: Part II - Overexposure to Chronic versus Acute Toxicants». American Industrial Hygiene Association Journal. 53 (7): 419–426. doi:10.1080/15298669291359889. PMID 1496932. Վերցված է 22 January 2018-ին.
- ↑ Edwin C. Hyatt (1984). «Respirators: How well do they really protect?». Journal of the International Society for Respiratory Protection. 2 (1): 6–19. ISSN 0892-6298. Վերցված է 22 January 2018-ին.
- ↑ 13,0 13,1 «N95 Respirators and Surgical Masks (Face Masks)». U.S. Food and Drug Administration (անգլերեն). 2020-03-11. Վերցված է 2020-03-28-ին. Կաղապար:PD-inline
- ↑ Brosseau, Lisa; Ann, Roland Berry (2009-10-14). «N95 Respirators and Surgical Masks». NIOSH Science Blog (ամերիկյան անգլերեն). Վերցված է 2020-03-28-ին.
{{cite web}}: CS1 սպաս․ url-status (link) Կաղապար:PD-inline - ↑ «Isolation Precautions». U.S. Centers for Disease Control and Prevention. July 22, 2019. Վերցված է February 9, 2020-ին.
{{cite web}}: CS1 սպաս․ url-status (link) - ↑ 2007 Guideline for Isolation Precautions: Preventing Transmission of Infectious Agents in Healthcare Settings (PDF). U.S. Centers for Disease Control and Prevention. July 2019. էջեր 55–56. Վերցված է February 9, 2020-ին.
{{cite book}}: CS1 սպաս․ url-status (link) - ↑ «Respirator Trusted-Source Information: Ancillary Respirator Information». U.S. National Institute for Occupational Safety and Health. 2018-01-26. Վերցված է 12 February 2020-ին.
{{cite web}}: CS1 սպաս․ url-status (link) - ↑ «International Safety Equipment Association». Safetyequipment.org. Վերցված է 18 April 2010-ին.
- ↑ Metzler, R; Szalajda, J (2011). «NIOSH Fact Sheet: NIOSH Approval Labels - Key Information to Protect Yourself» (PDF). DHHS (NIOSH) Publication No. 2011-179. ISSN 0343-6993.
- ↑ «Technical Bulletin: Comparison of FFP2, KN95, and N95 and Other Filtering Facepiece Respirator Classes» (PDF). 3M Personal Safety Division. January 2020.
{{cite web}}: CS1 սպաս․ url-status (link) - ↑ The document describes the methods used previously and currently used to perform the timely replacement of cartridges in air purifying respirators.
- ↑ OSHA standard 29 CFR 1910.134 "Respiratory Protection"
- ↑ Bollinger, Nancy; և այլք: (2004). NIOSH Respirator Selection Logic. DHHS (NIOSH) Publication No. 2005-100. Cincinnati, Ohio: National Institute for Occupational Safety and Health. էջ 32. doi:10.26616/NIOSHPUB2005100.
- ↑ 24,0 24,1 «Respirator Selection: Air-purifying vs. Atmosphere-supplying Respirators». U.S. Occupational Safety and Health Administration. Վերցված է 2020-04-09-ին.
{{cite web}}: CS1 սպաս․ url-status (link) - ↑ Nancy J. Bollinger, Robert H. Schutz; և այլք: (1987). NIOSH Guide to Industrial Respiratory Protection. DHHS (NIOSH) Publication No 87-116. Cincinnati, Ohio: National Institute for Occupational Safety and Health. էջ 305. doi:10.26616/NIOSHPUB87116. Վերցված է 10 June 2018-ին.
- ↑ Nancy Bollinger; և այլք: (2004). NIOSH Respirator Selection Logic. DHHS (NIOSH) Publication No 2005-100. Cincinnati, Ohio: National Institute for Occupational Safety and Health. էջ 32. doi:10.26616/NIOSHPUB2005100. Վերցված է 10 June 2018-ին.
- ↑ Linda Rosenstock; և այլք: (1999). TB Respiratory Protection Program In Health Care Facilities - Administrator's Guide. DHHS (NIOSH) Publication No 99-143. Cincinnati, Ohio: National Institute for Occupational Safety and Health. էջ 120. doi:10.26616/NIOSHPUB99143. Վերցված է 10 June 2018-ին.
- ↑ Kathleen Kincade, Garnet Cooke, Kaci Buhl; և այլք: (2017). Janet Fults (ed.). Respiratory Protection Guide. Requirements for Employers of Pesticide Handlers. Worker Protection Standard (WPS). California: Pesticide Educational Resources Collaborative (PERC). էջ 48. Վերցված է 10 June 2018-ին.
{{cite book}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) PDF Wiki - ↑ Occupational Safety and Health Administration (1998). «Respiratory Protection eTool». OSHA (english and spanish). Washington, DC. Վերցված է 10 June 2018-ին.
{{cite web}}: CS1 սպաս․ չճանաչված լեզու (link) - ↑ Hilda L. Solis; և այլք: (2011). Small Entity Compliance Guide for the Respiratory Protection Standard. OSHA 3384-09. Washington, DC: Occupational Safety and Health Administration, U.S. Department of Labor. էջ 124. Վերցված է 10 June 2018-ին. PDF Wiki
- ↑ OSHA; և այլք: (2015). Hospital Respiratory Protection Program Toolkit. OSHA 3767. Resources for Respirator Program Administrators. Washington, DC: Occupational Safety and Health Administration, U.S. Department of Labor. էջ 96. Վերցված է 10 June 2018-ին. PDF Wiki
- ↑ J. Edgar Geddie (2012). A Guide to Respiratory Protection. Industry Guide 44 (2 ed.). Raleigh, North Carolina: Occupational Safety and Health Division, N.C. Department of Labor. էջ 54. Վերցված է 10 June 2018-ին.
- ↑ Patricia Young, Phillip Fehrenbacher & Mark Peterson (2014). Breathe Right! Oregon OSHA's guide to developing a respiratory protection program for small-business owners and managers. Publications: Guides 440-3330. Salem, Oregon: Oregon OSHA Standards and Technical Resources Section, Oregon Occupational Safety and Health. էջ 44. Վերցված է 10 June 2018-ին. PDF Wiki
- ↑ Patricia Young & Mark Peterson (2016). Air you breathe: Oregon OSHA's respiratory protection guide for agricultural employers. Publications: Guides 440-3654. Salem, Oregon: Oregon OSHA Standards and Technical Resources Section, Oregon Occupational Safety and Health. էջ 32. Վերցված է 10 June 2018-ին.
- ↑ Oregon OSHA (2014). «Section VIII / Chapter 2: Respiratory Protection». Oregon OSHA Technical Manual. Rules. Salem, Oregon: Oregon OSHA. էջ 38. Վերցված է 10 June 2018-ին. PDF Wiki
- ↑ Cal/OSHA Consultation Service, Research and Education Unit, Division of Occupational Safety and Health, California Department of Industrial Relations (2017). Respiratory Protection in the Workplace. A Practical Guide for Small-Business Employers (3 ed.). Santa Ana, California: California Department of Industrial Relations. էջ 51. Վերցված է 10 June 2018-ին.
{{cite book}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) PDF - ↑ K. Paul Steinmeyer; և այլք: (2001). Manual of Respiratory Protection Against Airborne Radioactive Material. NUREG/CR-0041, Revision 1. Washington, DC: Office of Nuclear Reactor Regulation, U.S. Nuclear Regulatory Commission. էջ 166. Վերցված է 10 June 2018-ին. PDF Wiki
- ↑ Gary P. Noonan, Herbert L. Linn , Laurence D. Reed; և այլք: (1986). Susan V. Vogt (ed.). A guide to respiratory protection for the asbestos abatement industry. NIOSH IA 85-06; EPA DW 75932235-01-1. Washington, DC: Environmental Protection Agency (EPA) & National Institute for Occupational Safety and Health (NIOSH). էջ 173. Վերցված է 10 June 2018-ին.
{{cite book}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ Jaime Lara, Mireille Vennes (2002). Guide pratique de protection respiratoire. Projet de recherche: 0098-0660 (ֆրանսերեն) (1 ed.). Montreal, Quebec (Canada): Institut de recherche Robert-Sauve en sante et en securite du travail (IRSST), Commission de la sante et de la securite du travail du Quebec. էջ 56. ISBN 978-2-550-37465-7. Վերցված է 10 June 2018-ին.; 2 edition: Jaime Lara, Mireille Vennes (26 August 2013). Guide pratique de protection respiratoire. DC 200-1635 2CORR (ֆրանսերեն) (2 ed.). Montreal, Quebec (Canada): Institut de recherche Robert-Sauve en sante et en securite du travail (IRSST), Commission de la sante et de la securite du travail du Quebec. էջ 60. ISBN 978-2-550-40403-3. Վերցված է 10 June 2018-ին.; online version: Jaime Lara, Mireille Vennes (2016). «Appareils de protection respiratoire». www.cnesst.gouv.qc.ca (ֆրանսերեն). Quebec (Quebec, Canada): Commission des normes, de l'equite, de la sante et de la securite du travail. Վերցված է 10 June 2018-ին.
- ↑ Jacques Lavoie, Maximilien Debia, Eve Neesham-Grenon, Genevieve Marchand, Yves Cloutier (22 May 2015). «A support tool for choosing respiratory protection against bioaerosols». www.irsst.qc.ca. Montreal, Quebec (Canada): Institut de recherche Robert-Sauve en sante et en securite du travail (IRSST). Վերցված է 10 June 2018-ին.
{{cite web}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) Publication no.: UT-024; Research Project: 0099-9230. - ↑ Jacques Lavoie, Maximilien Debia, Eve Neesham-Grenon, Genevieve Marchand, Yves Cloutier (22 May 2015). «Un outil d'aide a la prise de decision pour choisir une protection respiratoire contre les bioaerosols». www.irsst.qc.ca (ֆրանսերեն). Montreal, Quebec (Canada): Institut de recherche Robert-Sauve en sante et en securite du travail (IRSST). Վերցված է 10 June 2018-ին.
{{cite web}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) N° de publication : UT-024; Projet de recherche: 0099-9230. - ↑ M. Gumon (2017). Les appareils de protection respiratoire. Choix et utilisation. ED 6106 (ֆրանսերեն) (2 ed.). Paris: Institut National de Recherche et de Securite (INRS). էջ 68. ISBN 978-2-7389-2303-5. Վերցված է 10 June 2018-ին.
- ↑ Spitzenverband der gewerblichen Berufsgenossenschaften und der Unfallversicherungsträger der öffentlichen Hand (DGUV) (2011). BGR/GUV-R 190. Benutzung von Atemschutzgeräten (գերմաներեն). Berlin: Deutsche Gesetzliche Unfallversicherung e.V. (DGUV), Medienproduktion. էջ 174. Վերցված է 10 June 2018-ին. PDF
- ↑ The Health and Safety Executive (2013). Respiratory protective equipment at work. A practical guide. HSG53 (4 ed.). Crown. էջ 59. ISBN 978-0-71766-454-2. Վերցված է 10 June 2018-ին.
- ↑ The UK Nuclear Industry Radiological Protection Coordination Group (2016). Respiratory Protective Equipment (PDF). Good Practice Guide. London (UK): IRPCG. էջ 29. Վերցված է 10 June 2018-ին.
- ↑ The Health and Safety Authority (2010). A Guide to Respiratory Protective Equipment. HSA0362. Dublin (Ireland): HSA. էջ 19. ISBN 978-1-84496-144-3. Վերցված է 10 June 2018-ին. PDF
- ↑ Occupational Safety and Health Service (1999). A guide to respiratory protection (8 ed.). Wellington (New Zealand): NZ Department of Labour. էջ 51. ISBN 978-0-477-03625-2. Վերցված է 10 June 2018-ին. PDF
- ↑ Christian Albornoz, Hugo Cataldo (2009). Guia para la seleccion y control de proteccion respiratoria. Guia tecnica (իսպաներեն). Santiago (Chile): Departamento de salud occupational, Instituto de Salud Publica de Chile. էջ 40. Վերցված է 10 June 2018-ին. PDF
- ↑ Instituto Nacional de Seguridad, Salud y Bienestar en el Trabajo (INSSBT). Guia orientativa para la seleccion y utilizacion de protectores respiratorios. Documentos tecnicos INSHT (իսպաներեն). Madrid: Instituto Nacional de Seguridad, Salud y Bienestar en el Trabajo (INSHT). էջ 16. Վերցված է 10 June 2018-ին. PDF
- ↑ «OSHA Technical Manual (OTM) Section VIII: Chapter 2, Respiratory Protection». United States Department of Labor Occupational Safety and Health Administration. 20 January 1999. Վերցված է 13 September 2013-ին.
- ↑ «Women in the US Military – History of Gas Masks». Chnm.gmu.edu. 11 September 2001. Վերցված է 18 April 2010-ին.
- ↑ «Ueber die unterirdischen Gasarten und die Mittel ihren Nachtheil zu vermindern». WorldAtlas (անգլերեն). 1799. Վերցված է 2020-03-27-ին.
{{cite web}}: CS1 սպաս․ url-status (link) - ↑ Christianson, Scott (2010). Fatal Airs: The Deadly History and Apocalyptic Future of Lethal Gases that Threaten Our World. ABC-CLIO. ISBN 9780313385520.
- ↑ [1], "Improvement in inhaler and respirator", issued 1879-08-26
- ↑ Britain, Royal Institution of Great (1858). Notices of the Proceedings at the Meetings of the Members of the Royal Institution, with Abstracts of the Discourses (անգլերեն). W. Nicol, Printer to the Royal Institution. էջ 53.
- ↑ Tyndall, John (1873). «On Some Recent Experiments with a Fireman's Respirator». Proceedings of the Royal Society of London. 22: 359–361. Bibcode:1873RSPS...22R.359T. ISSN 0370-1662. JSTOR 112853.
- ↑ «Gas Mask Development (1926)». 67.225.133.110. Վերցված է 2020-03-27-ին.
- ↑ Wilson, Mark (2020-03-24). «The untold origin story of the N95 mask». Fast Company (ամերիկյան անգլերեն). Վերցված է 2020-03-27-ին.
- ↑ Xie, John (19 March 2020). «World Depends on China for Face Masks But Can Country Deliver?». www.voanews.com (անգլերեն). Voice of America. Արխիվացված օրիգինալից 21 March 2020-ին.
- ↑ What Are The Best Materials for Making DIY Masks?
Bibliography[խմբագրել | խմբագրել կոդը]
- Nancy Bollinger, Robert Schutz et al. NIOSH Guide to Industrial Respiratory Protection. — NIOSH. — Cincinnati, Ohio: DHHS (NIOSH) Publication No. 87-116, 1987. — 305 p.
- Linda Rosenstock et al. TB Respiratory Protection Program In Health Care Facilities. Administrator's Guide. — DHHS (NIOSH) Publication No. 99-143. — Cincinnati, Ohio, 1999. — 120 p.
- Nancy Bollinger et al. NIOSH Respirator Selection Logic. — DHHS (NIOSH) Publication No. 2005-100. — Cincinnati, Ohio, 2004. — 39 p
- Respiratory protective equipment at work. A practical guide. 4 ed. — HSE (UK). — Norwich: Crown, 2013. — 59 p. — 978 0 7176 6454 2.
- BGR/GUV-R 190 Benutzung von Atemschutzgeräten. — Deutsche Gesetzliche Unfallversicherung e.V. (DGUV), Medienproduktion. — Berlin (BRD), 2011. — 174 p.
- Jaime Lara, Mireille Vennes. Guide pratique de protection respiratoire. — Institut de recherche Robert-Sauvé en santé et en sécurité du travail (IRSST). — Montréal (Canada), 2002. — 56 p. — 2-550-37465-7
Further reading
- Savage, Robert C. Woosnam; Hall, Anthony (2002). Brassey's Book of Body Armor. Brassey's. ISBN 978-1-57488-465-4.
- Palazzo, Albert (2000). Seeking Victory on the Western Front: The British Army and Chemical Warfare in World War I. University of Nebraska Press. ISBN 978-0-8032-8774-7.
- Cheremisinoff, Nicholas (1999). Handbook of Industrial Toxicology and Hazardous Materials. Marcel Dekker. ISBN 978-0-8247-1935-7.
- NIOSH respirators main page
- NIOSH respirator fact sheet
- What’s Special about Chemical, Biological, Radiological, and Nuclear (CBRN) Air-Purifying Respirators (APR)? NIOSH Fact Sheet
- NIOSH-Approved Disposable Particulate Respirators (Filtering Facepieces)
- TSI Application note ITI-041: Mechanisms of Filtration for High Efficiency Fibrous Filters
- British Standard BS EN 143:2000: Respiratory protective devices – Particle filters – Requirements, testing, marking
- British Standard BS EN 149:2001: Respiratory protective devices – Filtering half masks to protect against particles – Requirements, testing, marking
External links[խմբագրել | խմբագրել կոդը]
| Վիքիպահեստ նախագծում կարող եք այս նյութի վերաբերյալ հավելյալ պատկերազարդում գտնել VSGrigorian/Ավազարկղ կատեգորիայում։ |
- 3M Safety Respirator Classification Guide 3M.com
- Mine Safety Appliance Company (MSA) Respirator Classification Guide MSA.com
- CDC Protective Masks Fact Sheet cdc.gov/niosh
- Canadian Centre for Occupational Health and Safety (CCOHS) Respirator Selection ccohs.ca
- The following links are respirator selection logic and competitive bid research information pages for Chemical, Biological, Radiological, and Nuclear (CBRN) defense responders:
- Air-Purifying Respirators (APR): cdc.gov/niosh. Respirator manufacturer approvals for NIOSH-certified air-purifying respirator with CBRN Protections (CBRN APR). This link covers APR and Air-Purifying Escape Respirators (APER) certified by the NIOSH's National Personal Protective Technology Laboratory (NPPTL), Pittsburgh, PA, to CBRN protection NIOSH standards. CBRN APR are tight-fitting, full-face respirators with approved accessories and protect the user breathing zone by relying on user negative pressure, fit testing and user seal checks to filter less than Immediately Dangerous to Life and Health (IDLH) concentrations of hazardous respiratory compounds and particulates through NIOSH CBRN Cap 1, Cap 2 or Cap 3 canisters for CBRN APR- or CBRN 15- or CBRN 30-rated APER.
- PAPR: cdc.gov/niosh. Respirator manufacturer approvals for NIOSH-certified powered air-purifying respirator with CBRN Protections (CBRN PAPR-loose fitting or tight fitting)
- OSHA videos on respiratory protection osha.gov
- Occupational Safety & Health Administration, Respiratory Protection Training Video on respiratory protection
- The Invention of the Gas Mask brinkster.com
Ազդրոսկրի պրոքսիմալ հատվածի կոտրվածք է կոչվում այն կոտրվածքը, որը տեղի է ունենում ազդրոսկրի վերին հատվածում[1]։ Կարող են դիտվել հետևյալ ախտանիշները՝ ցավեր կոնք-ազդրային հոդի շրջանում, որոնք ուժգնանում են շարժումներ կատարելու փորձի ժամանակ, ինչպես նաև ստորին վերջույթի կարճացում[1]։ Սովորաբար դիտվում է ստորին վերջույթի ֆունկցիայի խանգարում, և քայլելը դառնում է անհնար[2]։
Առավել հաճախ այս կոտրվածքներն առաջանում են վայր ընկնելու հետևանքով[2]։ Ռիսկի գործոններից են՝ օստեոպորոզը, մեծ քանակով դեղորայքի ընդունումը, ալկոհոլի օգտագործումը, ինչպես նաև քաղցկեղային մետաստազների առկայությունը[1][3]։ Որպես օրենք՝ ախտորոշումն իրականացվում է ռենտգեն պատկերների միջոցով[1]։ Սակայն, երբեմն, հստակ ախտորոշման համար անհրաժեշտ է լինում իրականացնել նաև ՄՌՇ, համակարգչային շերտագրություն կամ օստեոսցինտիգրաֆիա[2][1]։
Ցավազրկման նպատակով երբեմն կարող են օգտագործվել օփիոիդներ կամ նյարդային բլոկադա[3][4]։ Եթե պացիենտի ընդհանուր առողջական վիճակից ելնելով հակացուցումներ չեն հայտնաբերվում, սովորաբար խորհուրդ է տրվում կատարել վիրահատություն երկու օրվա ընթացքում[1][3]։ Առաջարկվող վիրահատական միջամտության տարբերակներից կարող են լինել՝ կոնք-ազդրային հոդի տոտալ էնդոպրոթեզավորումը կամ կոտրվածքի ֆիքսումը՝ մետաղական օստեոսինթեզը[1]։ Վիրահատությունից առաջ խորհուրդ է տրվում կատարել թրոմբոզի առաջացման կանխմանն ուղղված թերապիա[3]։
Կանանց մոտավորապես 15%-ն իրենց կյանքի ընթացքում ունենում են այսպիսի կոտրվածք[3]․ կանանց մոտ այն ավելի հաճախ է դիտվում, քան տղամարդկանց մոտ[3]։ Ինչպես նաև, այս կոտրվածքներն ավելի հաճախ դիտվում են տարեցների մոտ[3]։ Կոտրվածքից հետո մահվան ռիսկը տարեց անձանց մոտ կազմում է մոտավորապես 20%[2][3]։
Նշաններ և ախտանիշներ[խմբագրել | խմբագրել կոդը]

Տիպիկ կլինիկական դրսևորումը։ Ազդրոսկրի պրոքսիմալ հատվածի կոտրվածքի տիպիկ դեպքը հետևյալն է՝ տարեց պացիենտ, ով նշում է կանգնած դիրքից վայր ընկնելու մասին, և գանգատվում է աճուկի շրջանում ցավերից և ֆիզիկական ծանրաբեռնման անհնարինությունից[5]։ Ցավը կարող է ճառագայթել դեպի ծնկան հոդի վերկոճային շրջան։ Ֆիզիկալ զննման ժամանակ, վնասված վերջույթը մյուս վերջույթի համեմատ հաճախ լինում է կարճացած և անբնական կերպով էկզոռոտացիայի ենթարկված[6]։
Ռիսկի գործոններ[խմբագրել | խմբագրել կոդը]
Վայր ընկնելու հետևանքով տեղի ունեցած կոտրվածքը կարող է լինել ախտաբանական կոտրվածք։ Ոսկրային հյուսվածքի թուլացման պատճառներից են՝
- Օստեոպորոզ։
- Ոսկրերի այլ նյութափոխանակային հիվանդություններ, որպիսիք են՝ Պեջետի հիվանդություն, օստեոմալացիա, օստեոպետրոզ, Osteogenesis imperfecta: Ոսկրի նյութափոխանակային հիվանդությունների դեպքում կարող են կոնք-ազդրային հոդի շրջանում տեղի ունենալ սթրեսային կոտրվածքներ։
- Հոմոցիստեինի (տոքսիկ 'բնական' ամինաթթու) բարձր մակարդակ։
- Հազվադեպ ազդրոսկրի պրոքսիմալ հատվածի կոտրվածքների առաջացմանը նպաստող գործոնը լինում են բարորակ կամ չարորակ առաջնային ոսկրային ուռուցքները։
- Ազդրոսկրի պրոքսիմալ հատվածում քաղցկեղային մետաստազների առկայությունը կարող է ոսկրը թույլ և փխրուն դարձնել, ինչի հետևանքով կարող են առաջանալ ախտաբանական կոտրվածքներ։
- Հազվադեպ ազդրոսկրի պրոքսիմալ հատվածքի կոտրվածքների առաջացմանը նպաստող գործոնը լինում է ոսկրում ինֆեկցիայի առկայությունը։
- Ծխախոտի օգտագործումը (կապված է օստեոպորոզի հետ)։
Մեխանիզմ[խմբագրել | խմբագրել կոդը]

Ֆունկցիոնալ անատոմիա[խմբագրել | խմբագրել կոդը]
Կոնք-ադզրային հոդը համարվում է գնդաձև հոդ: Ազդրոսկրի վերին գնդաձև հատվածը կոչվում է ազդրոսկր գլխիկ (caput femoris), որը մի կողմից հոդավորվում է կոնքի քացախափոսի հետ, իսկ մյուս կողմից՝ վզիկի միջոցով միանում ազդրոսկրի մարմնին։ Ազդրոսկրի մարմնի ստորին հատվածը մասնակցում է ծնկահոդի կազմության մեջ: Չնայած որ կենսամեխանիկական տեսակետից կոնք-ազդրային հոդն ունի ազատության երեք աստիճան, այն, միևնույն է, կայուն է պահպանվում կապանների և աճառների փոխազդեցությունների շնորհիվ: Քացախափոսն իր շրջագծով շրջապատված է այսպես կոչված շրթով (labrum), որն ապահովում է հոդին կայունություն և որոշ չափով իր վրա վերցնում ծանրաբեռնվածությունը: Քացախափոսի գոգավոր մակերեսը պատված է հոդաճառով, որը նույնպես կայունություն է ապահովում և ծանրաբեռնվածությունը վերցնում որոշ չափով իր վրա: Ողջ հոդը շրջապատված է հոդապարկով, որն ամրացված է գոտկային մկանի ջլի և երեք կապանների օգնությամբ: Զստաազդրոսկրային կապանը տեղակայված է առջևի կողմից և կանխում է կոնք-ազդրային հոդում գերտարածումը: Աճուկաազդրոսկրային կապանը գտնվում է զստաազդրոսկրային կապանի տակ և դրա ֆունկցիան հիմնականում զատմանը, էքստենզիային և որոշակի արտաքին պտույտին դիմադրելն է: Եվ, վերբջապես, նստոսկրաազդրոսկրային կապանը, որը գտնվում է հոդապարկի հետին կողմում, դիմադրում է տարածմանը, առբերմանը և ներքին պտույտին: Ազդրոսկրի պրոքսիմալ հատվածի կոտրվածքների բիոմեխանիկան հաշվի առնելիս, կարևոր է պարզել վայր ընկնելու ժամանակ դիտվող մեխանիկական ծանրաբեռնվածություն առաջացնող ուժերի գործոնը:
Կենսամեխանիկա[խմբագրել | խմբագրել կոդը]
Կոնք-ազդրային հոդն ունիկալ է այն առումով, որ այն իր վրա կրում է կոմբինացված տիպի մեխանիկական ծանրաբեռնվածություն: Ազդրոսկրի մարմնի երկայնքով առանցքային ծանրաբեռնումը հանգեցնում է կոմպրեսիվ սթրեսի: Անկյունային ծանրաբեռնումն ազդրոսկրի վզիկի վրա,առաջացնում է առաձգական սթրես վզիկի վերին հատվածում և կոմպրեսիվ սթրես վզիկի ստորին հատվածում: Չնայած, որ օստեոարթրիտը և օստեոպորոազը տարիքի հետ հանգեցնում են կոտրվածքների առաջացման ռիսկի մեծացման, սակայն դրանք առանձին, որպես այդպիսին, չեն հանդիսանում կոտրվածքի պատճառ: Այլ, կոտրվածքի պատճառ են հանդիսանում, ամենից հաճախ, օրինակ, տարեց մարդկանց մոտ կանգնած դիրքից (այսպես կոչված՝ ցածր էներգիայի) վայր ընկնելու դեպքերը, սակայն նաև կարևոր գործոն է վնասվածքը ստանալու մեխանիզմը, մասնավորապես՝ ընկնելու ուղղությունը[7][8][9]: Տարեց մարդիկ հաճախ ընկնում են ոչ թե դեպի առաջ, այլ դեպի կողք, ինչի հետևանքով առաջինը հարվածն ընկնում է ազդրի կողմնային մասին[5]: Կողքի վրա ընկնելու դեպքում, ազդրոսկրի պրոքսիմալ հատվածի կոտրվածքի առաջացման հավանականությունն աճում է 15 անգամ տղամարդկանց և 12 անգամ՝ կանանց մոտ:
Նյարդաբանական գործոններ[խմբագրել | խմբագրել կոդը]
Տարեց անձանց մոտ ազդրոսկրի պրոքսիմալ հատվածի կոտվածքների հանդեպ նախատրամադրվածությունը մեծ է նաև, քանի որ մի շարք պատճառներ (գլխապտույտ, կաթված, ծայրամասային նեյրոպաթիա և այլն) հանգեցնում են պրոպրիոցեպցիայի և հավասարակշռության խանգարումների առաջացմանը[5][10][11]:
Ախտորոշում[խմբագրել | խմբագրել կոդը]
Ֆիզիկալ զննում[խմբագրել | խմբագրել կոդը]
Ազդրոսկրի տամբիոնների կամ վզիկի տեղաշարժված կոտրվածքները, որպես օրենք, հանգեցնում են ստորին վերջույթի կարճացման և արտաքին պտույտի (երբ պացիենտը պառկած է մեջքի վրա)[5]:
Ռադիոլոգիական մեթոդներ[խմբագրել | խմբագրել կոդը]
Որպես օրենք, կատարվում է կոնք-ազդրային հոդի ռենտգենոգրամմա առաջահետին և կողմնային պրոյեկցիաներով: Կոնք-ազդրային հոդում ծալման դիրքով ռենտգենոգրամմա կատարելուց պետք է խուսափել, քանի որ այդ դեպքում կարող են առաջանալ սուր ցավեր, և կոտրվածքի տեղաշարժը կարող է ավելի մեծանալ[5]: Այն դեպքերում, երբ կոտրվածքն ակնհայտ չէ ռենտգեն պատկերի վրա, սակայն այնուամենայնիվ կա կոտրվածքի կասկած, ընտրության հաջորդ մեթոդը մագնիսառեզոնանսային շերտագրությունն (ՄՌՇ) է: Եթե ՄՌՇ հետազոտությունը հնարավոր չէ իրականացնել, ապա, որպես փոխարինող մեթոդ, կարելի է օգտագործել համակարգչային շերտագրություն (ՀՇ): Թաքնված կոտրվածքների հայտնաբերման համար ՄՌՇ զգայունությունն ավելի բարձր է, քան ՀՇ-ինը: Մեկ այլ օգտակար մեթոդ է օստեոսցինտիգրաֆիան, սակայն վերջինս ունի էական թերություններ, մասնավորապես` ավելի ցածր զգայունություն, վաղ կեղծ բացասական արդյունքների հավանականություն, Bone scan is another useful alternative however substantial drawbacks include decreased sensitivity, early false negative results, and decreased conspicuity of findings due to age related metabolic changes in the elderly.
A case demonstrating a possible order of imaging in initially subtle findings:
-
X-ray showing a suspected compressive subcapital fracture as a radiodense line
-
CT scan shows the same, atypical for a fracture since the cortex is coherent
-
T1-weighted, turbo spin echo, MRI confirms a fracture, as the surrounding bone marrow has low signal from edema.
As the patients most often require an operation, full pre-operative general investigation is required. This would normally include blood tests, ECG and chest x-ray.
Types[խմբագրել | խմբագրել կոդը]


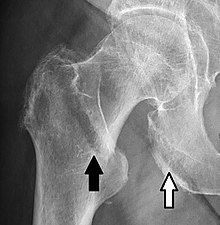
X-rays of the affected hip usually make the diagnosis obvious; AP (anteroposterior) and lateral views should be obtained.
| Capsule | Area | Classification | ||
|---|---|---|---|---|
| Intracapsular | femoral head | AO 31-C1 - 31-C3 | Pipkin classification | |
| femoral neck | Subcapital | AO 31-B1 - 31-B3 | Garden classification, Pauwel's classification | |
| Transcervical | ||||
| Basicervical | ||||
| Extracapsular | Trochanteric | Intertrochanteric (between the greater and lesser trochanter[13]) | AO 31-A1 - 31-A2 | Evans' classification (1949), Ramadier's classification (1956), Boyd and Griffin's classification (1949), Decoulx & Lavarde's classification (1969), Ender's classification (1970), Tronzo's classification (1973), Evans-Jensen classification (1975), Deburge's classification (1976), Briot's classification (1980) |
| Pertrochanteric (through the trochanters[13][14]) | AO 31-A3 | |||
| Subtrochanteric | AO 32 | Seinsheimer classification | ||
Trochanteric fractures are subdivided into either intertrochanteric (between the greater and lesser trochanter[13]) or pertrochanteric (through the trochanters[13][14]) by the Müller AO Classification of fractures.[15] Practically, the difference between these types is minor. The terms are often used synonymously.[16][17] An isolated trochanteric fracture involves one of the trochanters without going through the anatomical axis of the femur, and may occur in young individuals due to forceful muscle contraction.[18] Yet, an isolated trochanteric fracture may not be regarded as a true hip fracture because it is not cross-sectional.
Prevention[խմբագրել | խմբագրել կոդը]
The majority of hip fractures are the result of a fall, particularly in the elderly. Therefore, identifying why the fall occurred, and implementing treatments or changes, is key to reducing the occurrence of hip fractures. Multiple contributing factors are often identified.[19] These can include environmental factors and medical factors (such as postural hypotension or co-existing disabilities from disease such as Stroke or Parkinson's Disease which cause visual and/or balance impairments). A recent study has identified a high incidence of undiagnosed cervical spondylotic myelopathy (CSM) amongst patients with a hip fracture.[20] This is relatively unrecognised consequent of CSM.[21]
Additionally, there is some evidence to systems designed to offer protection in the case of a fall. Hip protectors, for example appear to decrease the number of hip fractures among the elderly, but they are often not used.[22]
Management[խմբագրել | խմբագրել կոդը]
Most hip fractures are treated surgically by implanting an orthosis. Surgical treatment outweighs the risks of nonsurgical treatment which requires extensive bedrest.[5] Prolonged immobilization increases risk of thromboembolism, pneumonia, deconditioning, and decubitus ulcers. Regardless, the surgery is a major stress, particularly in the elderly. Pain is also significant, and can also result in immobilization, so patients are encouraged to become mobile as soon as possible, often with the assistance of physical therapy. Skeletal traction pending surgery is not supported by the evidence.[23] Regional nerve blocks are useful for pain management in hip fractures.[24] Surgery can be performed under general anaesthesia or with neuraxial techniques - choice is based on surgical and patient factors, as outcomes such as mortality and post-procedure complications including pneumonia, MI, stroke or confusion, are not affected by anaesthetic technique.[25]
Red blood cell transfusion is common for people undergoing hip fracture surgery due to the blood loss sustained during surgery and from the injury. Giving blood when the hemoglobin is less than 10 g/dL versus less than 8 g/dL was of unclear benefit per a 2015 Cochrane review.[26] A review in 2018 however found that waiting until the hemoglobin was less than 8 g/dL or the person had symptoms increased the risk of heart problems.[27]
If operative treatment is refused or the risks of surgery are considered to be too high the main emphasis of treatment is on pain relief. Skeletal traction may be considered for long term treatment. Aggressive chest physiotherapy is needed to reduce the risk of pneumonia and skilled rehabilitation and nursing to avoid pressure sores and DVT/pulmonary embolism Most people will be bedbound for several months. Non-operative treatment is now limited to only the most medically unstable or demented patients, or those who are nonambulatory at baseline with minimal pain during transfers.[5]
Surgery on the same day or day following the break is estimated to reduce postoperative mortality in people who are medically stable.[28]
Intracapsular fractures[խմբագրել | խմբագրել կոդը]

For low-grade fractures (Garden types 1 and 2), standard treatment is fixation of the fracture in situ with screws or a sliding screw/plate device. This treatment can also be offered for displaced fractures after the fracture has been reduced.
Fractures managed by closed reduction can possibly be treated by percutaneously inserted screws.[29]
In elderly patients with displaced or intracapsular fractures many surgeons prefer to undertake a hemiarthroplasty, replacing the broken part of the bone with a metal implant. However, in elderly people who are medically well and still active, a total hip replacement may be indicated. Independently mobile older adults with hip fractures may benefit from a total hip replacement instead of hemiarthroplasty.[30]
Traction is contraindicated in femoral neck fractures due to it affecting blood flow to the head of the femur.[31]
Trochanteric fracture[խմբագրել | խմբագրել կոդը]

A trochanteric fracture, below the neck of the femur, has a good chance of healing.
Closed reduction may not be satisfactory and open reduction then becomes necessary.[32] The use of open reduction has been reported as 8-13% among pertrochanteric fractures, and 52% among intertrochanteric fractures.[33] Both intertrochanteric and pertrochanteric fractures may be treated by a dynamic hip screw and plate, or an intramedullary rod.[32]
The fracture typically takes 3–6 months to heal. As it is only common in elderly, removal of the dynamic hip screw is usually not recommended to avoid unnecessary risk of second operation and the increased risk of re-fracture after implant removal. The most common cause for hip fractures in the elderly is osteoporosis; if this is the case, treatment of the osteoporosis can well reduce the risk of further fracture. Only young patients tend to consider having it removed; the implant may function as a stress riser, increasing the risk of a break if another accident occurs.
Subtrochanteric fractures[խմբագրել | խմբագրել կոդը]
Subtrochanteric fractures may be treated with an intramedullary nail or a screw-plate construction and may require traction pre-operatively, though this practice is uncommon. It is unclear if any specific type of nail results in different outcomes than any other type of nail.[34]
Rehabilitation[խմբագրել | խմբագրել կոդը]
Rehabilitation has been proven to increase daily functional status. It is unclear if the use of anabolic steroids effects recovery.[35]
There is not enough evidence to ascertain what are the best strategies to promote walking after hip fracture surgery.[36]
Nutrition supplementation[խմբագրել | խմբագրել կոդը]
Oral supplements with non-protein energy, protein, vitamins and minerals started before or early after surgery may prevent complications during the first year after hip fracture in aged adults; without seemingly effects on mortality.[37]
Complications[խմբագրել | խմբագրել կոդը]
Nonunion, failure of the fracture to heal, is common in fractures of the neck of the femur, but much more rare with other types of hip fracture. Avascular necrosis of the femoral head occurs frequently (20%) in intracapsular hip fractures, because the blood supply is interrupted.[5]
Malunion, healing of the fracture in a distorted position, is very common. The thigh muscles tend to pull on the bone fragments, causing them to overlap and reunite incorrectly. Shortening, varus deformity, valgus deformity, and rotational malunion all occur often because the fracture may be unstable and collapse before it heals. This may not be as much of a concern in patients with limited independence and mobility.
Hip fractures rarely result in neurological or vascular injury.
Surgical[խմբագրել | խմբագրել կոդը]
Deep or superficial wound infection has an approximate incidence of 2%. It is a serious problem as superficial infection may lead to deep infection. This may cause infection of the healing bone and contamination of the implants. It is difficult to eliminate infection in the presence of metal foreign bodies such as implants. Bacteria inside the implants are inaccessible to the body's defence system and to antibiotics. The management is to attempt to suppress the infection with drainage and antibiotics until the bone is healed. Then the implant should be removed, following which the infection may clear up.
Implant failure may occur; the metal screws and plate can break, back out, or cut out superiorly and enter the joint. This occurs either through inaccurate implant placement or if the fixation does not hold in weak and brittle bone. In the event of failure, the surgery may be redone, or changed to a total hip replacement.
Mal-positioning: The fracture can be fixed and subsequently heal in an incorrect position; especially rotation. This may not be a severe problem or may require subsequent osteotomy surgery for correction.
Medical[խմբագրել | խմբագրել կոդը]
Many people are unwell before breaking a hip; it is common for the break to have been caused by a fall due to some illness, especially in the elderly. Nevertheless, the stress of the injury, and a likely surgery, increases the risk of medical illness including heart attack, stroke, and chest infection.
Hip fracture patients are at considerable risk for thromboemoblism, blood clots that dislodge and travel in the bloodstream.[5] Deep venous thrombosis (DVT) is when the blood in the leg veins clots and causes pain and swelling. This is very common after hip fracture as the circulation is stagnant and the blood is hypercoagulable as a response to injury. DVT can occur without causing symptoms. A pulmonary embolism (PE) occurs when clotted blood from a DVT comes loose from the leg veins and passes up to the lungs. Circulation to parts of the lungs are cut off which can be very dangerous. Fatal PE may have an incidence of 2% after hip fracture and may contribute to illness and mortality in other cases.
Mental confusion is extremely common following a hip fracture. It usually clears completely, but the disorienting experience of pain, immobility, loss of independence, moving to a strange place, surgery, and drugs combine to cause delirium or accentuate pre-existing dementia.
Urinary tract infection (UTI) can occur. Patients are immobilized and in bed for many days; they are frequently catheterised, commonly causing infection.
Prolonged immobilization and difficulty moving make it hard to avoid pressure sores on the sacrum and heels of patients with hip fractures. Whenever possible, early mobilization is advocated; otherwise, alternating pressure mattresses should be used.[38][39][40]
Prognosis[խմբագրել | խմբագրել կոդը]
Hip fractures are very dangerous episodes especially for elderly and frail patients. The risk of dying from the stress of the surgery and the injury in the first thirty days is about 10%. At one year after fracture this may reach 30%.[41] If the condition is untreated the pain and immobility imposed on the patient increase that risk. Problems such as pressure sores and chest infections are all increased by immobility. The prognosis of untreated hip fractures is very poor.
Post operation[խմբագրել | խմբագրել կոդը]
Among those affected over the age of 65, 40% are transferred directly to long-term care facilities, long-term rehabilitation facilities, or nursing homes; most of those affected require some sort of living assistance from family or home-care providers. 50% permanently require walkers, canes, or crutches for mobility; all require some sort of mobility assistance throughout the healing process. Most of the recovery of walking ability and activities of daily living occurs within 6 months of the fracture.[42] After the fracture about half of older people recover their pre-fracture level of mobility and ability to perform instrumental activities of daily living, while 40–70 % regain their level of independence for basic activities of daily living.[42]
Among those affected over the age of 50, approximately 25% die within the next year due to complications such as blood clots (deep venous thrombosis, pulmonary embolism), infections, and pneumonia.[փա՞ստ]
Patients with hip fractures are at high risk for future fractures including hip, wrist, shoulder, and spine. After treatment of the acute fracture, the risk of future fractures should be addressed. Currently, only 1 in 4 patients after a hip fracture receives treatment and work up for osteoporosis, the underlying cause of most of the fractures. Current treatment standards include the starting of a bisphosphonate to reduce future fracture risk by up to 50%.[փա՞ստ]
Epidemiology[խմբագրել | խմբագրել կոդը]

Hip fractures are seen globally and are a serious concern at the individual and population level. By 2050 it is estimated that there will be 6 million cases of hip fractures worldwide.[44] One study published in 2001 found that in the US alone, 310,000 individuals were hospitalized due to hip fractures, which can account for 30% of Americans who were hospitalized that year.[45] Another study found that in 2011, femur neck fractures were among the most expensive conditions seen in US hospitals, with an aggregated cost of nearly $4.9 billion for 316,000 inpatient hospitalizations.[46] Rates of hip fractures is declining in the United States, possibly due to increased use of bisphosphonates and risk management.[47] Falling, poor vision, weight and height are all seen as risk factors. Falling is one of the most common risk factors for hip fractures. Approximately 90% of hip fractures are attributed to falls from standing height.[48]
Given the high morbidity and mortality associated with hip fractures and the cost to the health system, in England and Wales, the National Hip Fracture Database is a mandatory nationwide audit of care and treatment of all hip fractures.
Population[խմբագրել | խմբագրել կոդը]
All populations experience hip fractures but numbers vary with race, gender, and age. Women suffer three times as many hip fractures as men.[49] In a lifetime, men have an estimated 6% risk whereas postmenopausal women have an estimated 14% risk of suffering a hip fracture.[50] These statistics provide insight over a lifespan and conclude that women are twice as likely to suffer a hip fracture. The overwhelming majority of hip fractures occur in white individuals while blacks and Hispanics have a lower rate of them. This may be due to their generally greater bone density and also because whites have longer overall lifespan and higher likelihood of reaching an advanced age where the risk of breaking a hip goes up.[50] Deprivation is also a key factor: in England it has been found that people in the poorest parts of the country are more likely to fracture a hip and less likely to recover well than those in the least deprived areas.[51]
[խմբագրել | խմբագրել կոդը]
Age is the most dominant factor in hip fracture injuries, with most cases occurring in people over 75. The increase of age is related to the increase of the incidence of hip fracture,[44] which is the most frequent cause of hospitalization in centenarians, overcoming congestive heart failure and respiratory infection.[52] Falls are the most common cause of hip fractures; around 30-60% of older adults fall each year. This increases the risk for hip fracture and leads to the increase risk of death in older individuals, the rate of one year mortality is seen from 12-37%.[53] For those remaining patients who do not suffer from mortality, half of them need assistance and cannot live independently. Also, older adults sustain hip fractures because of osteoporosis, which is a degenerative disease due to age and decrease in bone mass. The average age for suffering a hip fracture is 77 years old for women and 72 years old for men.[54] This shows how closely age is related to hip fractures.
References[խմբագրել | խմբագրել կոդը]
- ↑ 1,0 1,1 1,2 1,3 1,4 1,5 1,6 «Hip Fractures». OrthoInfo - AAOS. April 2009. Արխիվացված օրիգինալից 29 June 2017-ին. Վերցված է 2017-09-27-ին.
- ↑ 2,0 2,1 2,2 2,3 Brunner, LC; Eshilian-Oates, L; Kuo, TY (1 February 2003). «Hip fractures in adults». American Family Physician. 67 (3): 537–42. PMID 12588076.
- ↑ 3,0 3,1 3,2 3,3 3,4 3,5 3,6 3,7 Ferri, Fred F. (2017). Ferri's Clinical Advisor 2018 E-Book: 5 Books in 1 (անգլերեն). Elsevier Health Sciences. էջ 615. ISBN 9780323529570. Արխիվացված օրիգինալից 13 October 2017-ին.
- ↑ Guay, J; Parker, MJ; Griffiths, R; Kopp, SL (May 2018). «Peripheral Nerve Blocks for Hip Fractures: A Cochrane Review». Anesthesia & Analgesia. 126 (5): 1695–1704. doi:10.1213/ANE.0000000000002489. PMID 28991122.
- ↑ 5,0 5,1 5,2 5,3 5,4 5,5 5,6 5,7 5,8 Essentials of musculoskeletal care. Sarwark, John F. Rosemont, Ill.: American Academy of Orthopaedic Surgeons. 2010. ISBN 9780892035793. OCLC 706805938.
{{cite book}}: CS1 սպաս․ այլ (link) - ↑ Rabow, Michael W; McPhee, Stephen J; Papadakis, Maxine A (2017-09-02). Current medical diagnosis & treatment 2018. Papadakis, Maxine A.,, McPhee, Stephen J.,, Rabow, Michael W. (Fifty-seventh ed.). New York. ISBN 9781259861482. OCLC 959649794.
{{cite book}}: CS1 սպաս․ location missing publisher (link) - ↑ Hwang H. F.; Lee H. D.; Huang H. H.; Chen C. Y.; Lin M. R. (2011). «Fall mechanisms, bone strength, and hip fractures in elderly men and women in Taiwan». Osteoporosis International. 22 (8): 2385–2393. doi:10.1007/s00198-010-1446-4. PMID 20963399.
- ↑ Rockwood and Green's fractures in adults. Rockwood, Charles A., Jr., 1936-, Green, David P., Bucholz, Robert W. (7th ed.). Philadelphia, PA: Wolters Kluwer Health/Lippincott Williams & Wilkins. 2010. ISBN 9781605476773. OCLC 444336477.
{{cite book}}: CS1 սպաս․ այլ (link) - ↑ Nevitt, Michael C.; Cummings, Steven R.; Study of Osteoporotic Fractures Research Group (1993-11-01). «Type of Fall and Risk of Hip and Wrist Fractures: The Study of Osteoporotic Fractures». Journal of the American Geriatrics Society (անգլերեն). 41 (11): 1226–1234. doi:10.1111/j.1532-5415.1993.tb07307.x. ISSN 1532-5415.
{{cite journal}}: CS1 սպաս․ url-status (link) - ↑ Cumming, Robert G.; Le Couteur, David G. (2003). «Benzodiazepines and risk of hip fractures in older people: a review of the evidence». CNS Drugs. 17 (11): 825–837. doi:10.2165/00023210-200317110-00004. ISSN 1172-7047. PMID 12921493.
- ↑ Bakken, Marit Stordal; Engeland, Anders; Engesæter, Lars B.; Ranhoff, Anette Hylen; Hunskaar, Steinar; Ruths, Sabine (July 2013). «Increased risk of hip fracture among older people using antidepressant drugs: data from the Norwegian Prescription Database and the Norwegian Hip Fracture Registry». Age and Ageing. 42 (4): 514–520. doi:10.1093/ageing/aft009. ISSN 1468-2834. PMID 23438446.
- ↑ *«Prevention and Management of Hip Fracture on Older People. Section 7: Surgical management». Scottish Intercollegiate Guidelines Network. Արխիվացված է օրիգինալից 24 April 2017-ին. Վերցված է 2017-04-23-ին. Last modified 15/7/02
- Area of trochanteric fractures: Ernst Raaymakers, Inger Schipper, Rogier Simmermacher, Chris van der Werken. «Proximal femur». AO Foundation. Արխիվացված օրիգինալից 24 April 2017-ին. Վերցված է 2017-04-23-ին.
{{cite web}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - Area of subtrochanteric fractures: Mark A Lee. «Subtrochanteric Hip Fractures». Արխիվացված օրիգինալից 26 April 2017-ին. Վերցված է 2017-04-25-ին. Updated: Jun 22, 2016
- Area of femoral neck fractures: Page 333 Արխիվացված 5 Նոյեմբեր 2017 Wayback Machine in: Paul Tornetta, III, Sam W. Wiesel (2010). Operative Techniques in Orthopaedic Trauma Surgery. Lippincott Williams & Wilkins. ISBN 9781451102604.
{{cite book}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link)
- Area of trochanteric fractures: Ernst Raaymakers, Inger Schipper, Rogier Simmermacher, Chris van der Werken. «Proximal femur». AO Foundation. Արխիվացված օրիգինալից 24 April 2017-ին. Վերցված է 2017-04-23-ին.
- ↑ 13,0 13,1 13,2 13,3 Page 245 Արխիվացված 5 Նոյեմբեր 2017 Wayback Machine in: David J. Dandy, Dennis J. Edwards (2009). Essential Orthopaedics and Trauma, 5th edition. Elsevier Health Sciences. ISBN 9780702042096.
- ↑ 14,0 14,1 Schipper, Inger B.; Steyerberg, Ewout W.; Castelein, Rene M.; Vugt, Arie B. van (2009). «Reliability of the AO/ASIF classification for pertrochanteric femoral fractures». Acta Orthopaedica Scandinavica. 72 (1): 36–41. doi:10.1080/000164701753606662. PMID 11327411.
- ↑ Ernst Raaymakers, Inger Schipper, Rogier Simmermacher, Chris van der Werken. «Proximal femur». AO Foundation. Արխիվացված օրիգինալից 24 April 2017-ին. Վերցված է 2017-04-23-ին.
{{cite web}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ Page 190 Արխիվացված 5 Նոյեմբեր 2017 Wayback Machine in: Richard A. Gosselin, David A. Spiegel, Michelle Foltz (2014). Global Orthopedics: Caring for Musculoskeletal Conditions and Injuries in Austere Settings. Springer Science & Business. ISBN 9781461415787.
{{cite book}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ Page 365 Արխիվացված 5 Նոյեմբեր 2017 Wayback Machine in: Anita K. Simonds (2007). Non-Invasive Respiratory Support, Third edition: A Practical Handbook. CRC Press. ISBN 9780340809846.
- ↑ Page 303 Արխիվացված 5 Նոյեմբեր 2017 Wayback Machine in: Thomas Pope, Hans L. Bloem, Javier Beltran, William B. Morrison, David John Wilson (2014). Musculoskeletal Imaging E-Book (2 ed.). Elsevier Health Sciences. ISBN 9780323278188.
{{cite book}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ Rubenstein, Laurence Z. (2006-09-01). «Falls in older people: epidemiology, risk factors and strategies for prevention». Age and Ageing (անգլերեն). 35 (suppl 2): ii37–ii41. doi:10.1093/ageing/afl084. PMID 16926202. Արխիվացված օրիգինալից 6 September 2016-ին.
- ↑ Radcliff, Kristen E.; Curry, E. Patrick; Trimba, Roman; Walker, Jeffrey B.; Purtill, James J.; Austin, Matthew S.; Parviz, Javad; Vaccaro, Alexander R.; Hilibrand, Alan S. (2015-11-04). «High Incidence of Undiagnosed Cervical Myelopathy in Patients with Hip Fracture Compared to Controls». Journal of Orthopaedic Trauma. 30 (4): 189–93. doi:10.1097/BOT.0000000000000485. PMID 26562581.
- ↑ «Cervical Spondylotic Myelopathy». Myelopathy.org. Արխիվացված է օրիգինալից 18 November 2015-ին. Վերցված է 9 March 2016-ին.
- ↑ Santesso, N; Carrasco-Labra, A; Brignardello-Petersen, R (Mar 31, 2014). «Hip protectors for preventing hip fractures in older people». The Cochrane Database of Systematic Reviews. 3 (3): CD001255. doi:10.1002/14651858.CD001255.pub5. PMID 24687239.
- ↑ Handoll, HH; Queally, JM; Parker, MJ (Dec 7, 2011). «Pre-operative traction for hip fractures in adults». Cochrane Database of Systematic Reviews (12): CD000168. doi:10.1002/14651858.CD000168.pub3. PMID 22161361.
- ↑ Ritcey, B; Pageau, P; Woo, MY; Perry, JJ (2 September 2015). «Regional Nerve Blocks For Hip and Femoral Neck Fractures in the Emergency Department: A Systematic Review». CJEM. 18 (1): 37–47. doi:10.1017/cem.2015.75. PMID 26330019.
- ↑ Guay, J; Parker, MJ; Gajendragadkar, PR; Kopp, S (22 February 2016). «Anaesthesia for hip fracture surgery in adults». The Cochrane Database of Systematic Reviews. 2: CD000521. doi:10.1002/14651858.CD000521.pub3. PMC 6464323. PMID 26899415.
- ↑ Brunskill, SJ; Millette, SL; Shokoohi, A; Pulford, EC; Doree, C; Murphy, MF; Stanworth, S (21 April 2015). «Red blood cell transfusion for people undergoing hip fracture surgery». The Cochrane Database of Systematic Reviews. 4 (4): CD009699. doi:10.1002/14651858.CD009699.pub2. PMID 25897628.
- ↑ Gu, WJ; Gu, XP; Wu, XD; Chen, H; Kwong, JSW; Zhou, LY; Chen, S; Ma, ZL (18 April 2018). «Restrictive Versus Liberal Strategy for Red Blood-Cell Transfusion: A Systematic Review and Meta-Analysis in Orthopaedic Patients». The Journal of Bone and Joint Surgery. American Volume. 100 (8): 686–695. doi:10.2106/JBJS.17.00375. PMID 29664857.
- ↑ Sobolev, Boris; Guy, Pierre; Sheehan, Katie Jane; Kuramoto, Lisa; Sutherland, Jason M.; Levy, Adrian R.; Blair, James A.; Bohm, Eric; Kim, Jason D. (2018-08-07). «Mortality effects of timing alternatives for hip fracture surgery». CMAJ (անգլերեն). 190 (31): E923–E932. doi:10.1503/cmaj.171512. ISSN 0820-3946. PMC 6078777. PMID 30087128.
- ↑ Reinhard Hoffmann, Norbert P Haas. «Fractures of the femoral neck (31-B)». OA Foundation. Արխիվացված օրիգինալից 27 April 2017-ին., citing: T. P. Rüedi, R. E. Buckley, C.G. Moran (2007). OA Principles of Fracture management. Thieme Medical Publishers. ISBN 9781588905567.
{{cite book}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ Metcalfe, David (2019). «Total hip arthroplasty versus hemiarthroplasty for independently mobile older adults with intracapsular hip fractures». BMC Musculoskeletal Disorders. 20 (11): 226. doi:10.1186/s12891-019-2590-4. PMID 31101041.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ Tintinalli, Judith E. (2010). Emergency Medicine: A Comprehensive Study Guide (Emergency Medicine (Tintinalli)). New York: McGraw-Hill Companies. ISBN 978-0-07-148480-0.
- ↑ 32,0 32,1 Subtypes of trochanteric fractures: Ernst Raaymakers, Inger Schipper, Rogier Simmermacher, Chris van der Werken. «Proximal femur». OA Foundation. Արխիվացված օրիգինալից 24 April 2017-ին. Վերցված է 2017-04-23-ին.
{{cite web}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ Boldin, Christian; Seibert, Franz J; Fankhauser, Florian; Peicha, Gerolf; Grechenig, Wolfgang; Szyszkowitz, Rudolf (2009). «The proximal femoral nail (PFN) - a minimal invasive treatment of unstable proximal femoral fractures: A prospective study of 55 patients with a follow-up of 15 months». Acta Orthopaedica Scandinavica. 74 (1): 53–58. doi:10.1080/00016470310013662. PMID 12635794.
- This study cites the following primary source:
Friedl W, Colombo-Benkmann M, Dockter S, և այլք: (1994). «Gammanagel-osteosynthes per- und subtrochanterer Femurfrakturen». Chirurg. 65.
- This study cites the following primary source:
- ↑ Queally, JM; Harris, E; Handoll, HH; Parker, MJ (Sep 12, 2014). «Intramedullary nails for extracapsular hip fractures in adults». The Cochrane Database of Systematic Reviews. 9 (9): CD004961. doi:10.1002/14651858.CD004961.pub4. PMID 25212485.
- ↑ Farooqi, V; van den Berg, ME; Cameron, ID; Crotty, M (Oct 6, 2014). «Anabolic steroids for rehabilitation after hip fracture in older people». The Cochrane Database of Systematic Reviews. 10 (10): CD008887. doi:10.1002/14651858.CD008887.pub2. PMID 25284341.
- ↑ Handoll, Helen Hg; Sherrington, Catherine; Mak, Jenson Cs (2011-03-16). «Interventions for improving mobility after hip fracture surgery in adults». The Cochrane Database of Systematic Reviews (3): CD001704. doi:10.1002/14651858.CD001704.pub4. ISSN 1469-493X. PMID 21412873.
- ↑ Avenell, A; Smith, TO; Curtain, J; Mak, JCS; Myint, PK (2016). «Nutritional supplementation for hip fracture aftercare in older people». The Cochrane Database of Systematic Reviews (published 30 November 2016). 11: CD001880. doi:10.1002/14651858.CD001880.pub6. hdl:2164/9672. PMID 27898998.
- ↑ «Fractures of the Femoral Neck». Wheeless' Textbook of Orthopaedics. Duke University School of Medicine. Արխիվացված օրիգինալից 18 January 2008-ին. Վերցված է 27 January 2008-ին.
- ↑ «Intertrochanteric Fractures». Wheeless' Textbook of Orthopaedics. Duke University School of Medicine. Արխիվացված օրիգինալից 18 January 2008-ին. Վերցված է 27 January 2008-ին.
- ↑ «Damage Control Orthopaedics: Patient Stabilization, Early Mobilization». 74th Annual Meeting of the American Academy of Orthopaedic Surgeons briefing. Medical News Today. 18 Feb 2007. Արխիվացված օրիգինալից 22 November 2008-ին. Վերցված է 27 January 2008-ին.
- ↑ Sedlář M, Kvasnička J, Krška Z, Tománková T, Linhart A (12 February 2015). «Early and subacute inflammatory response and long-term survival after hip trauma and surgery». Arch. Gerontol. Geriatr. 60 (3): 431–6. doi:10.1016/j.archger.2015.02.002. PMID 25704919.Կաղապար:Closed access
- ↑ 42,0 42,1 Dyer, Suzanne M.; Crotty, Maria; Fairhall, Nicola; Magaziner, Jay; Beaupre, Lauren A.; Cameron, Ian D.; Sherrington, Catherine (2 September 2016). «A critical review of the long-term disability outcomes following hip fracture». BMC Geriatrics. 16 (1): 158. doi:10.1186/s12877-016-0332-0. PMC 5010762. PMID 27590604.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ Kanis, J. A.; Odén, A.; McCloskey, E. V.; Johansson, H.; Wahl, D. A.; Cooper, C. (September 2012). «A systematic review of hip fracture incidence and probability of fracture worldwide». Osteoporosis International. 23 (9): 2239–2256. doi:10.1007/s00198-012-1964-3. ISSN 0937-941X. PMC 3421108. PMID 22419370.
- ↑ 44,0 44,1 Kannus P, Parkkari J, Sievanen H, Heinonen A, Vouri I, Jarvinen M (1996). «Epidemiology of hip fractures». Bone. 18: 57–63. doi:10.1016/8756-3282(95)00381-9.
- ↑ Huddleston JM, Whitford KJ (2001). «Medical Care of Elderly Patients with Hip Fractures». Mayo Clinic Proceedings. 76 (3): 295–300. doi:10.4065/76.3.295. PMID 11243276.
- ↑ Torio CM, Andrews RM. National Inpatient Hospital Costs: The Most Expensive Conditions by Payer, 2011. HCUP Statistical Brief #160. Agency for Healthcare Research and Quality, Rockville, MD. August 2013. «Archived copy». Արխիվացված օրիգինալից 14 March 2017-ին. Վերցված է 2017-05-01-ին.
{{cite web}}: CS1 սպաս․ արխիվը պատճենվել է որպես վերնագիր (link) - ↑ Brauer, Carmen A.; Coca-Perraillon, Marcelo; Cutler, David M.; Rosen, Allison B. (2009-10-14). «Incidence and mortality of hip fractures in the United States». JAMA. 302 (14): 1573–1579. doi:10.1001/jama.2009.1462. ISSN 1538-3598. PMC 4410861. PMID 19826027.
- ↑ Cumming RG, Nevitt MC, Cummings SR (1997). «Epidemiology of Hip Fractures». Epidemiology Reviews. 19 (2): 244–257. doi:10.1093/oxfordjournals.epirev.a017956.
- ↑ «Hip Fractures Among Older Adults». CDC. CDC. Արխիվացված օրիգինալից 8 May 2015-ին. Վերցված է 13 May 2015-ին.
- ↑ 50,0 50,1 Lauritzen JB (1997). «Hip fractures: Epidemiology, risk factors, falls, energy absorption, hip protectors, and prevention». Dan Med Bull. 44 (2): 155–168.
- ↑ Bardsley, Martin. «Focus on: Hip fracture». QualityWatch. Nuffield Trust & Health Foundation. Արխիվացված օրիգինալից 15 May 2015-ին. Վերցված է 13 May 2015-ին.
- ↑ Rodríguez-Molinero, Alejandro; Yuste, Antonio; Banegas, José Ramón (2010). «High incidence of hip fracture in Spanish centenarians». J Am Geriatr Soc. 58 (2): 403–5. doi:10.1111/j.1532-5415.2009.02706.x. PMID 20370877.
- ↑ Rubenstein LZ, Josephson KR (2002). «The Epidemiology of Falls and Syncope». Clinic in Geriatrics Medicine. 18 (2): 141–150. doi:10.1016/S0749-0690(02)00002-2.
- ↑ Baumgaertner MR, Higgins TF. (2002) Femoral Neck Fractures. Rockwood & Green’s Fractures in Adults. 1579-1586
External links[խմբագրել | խմբագրել կոդը]
| Դասակարգում | |
|---|---|
| Արտաքին աղբյուրներ |
|
| Վիքիպահեստ նախագծում կարող եք այս նյութի վերաբերյալ հավելյալ պատկերազարդում գտնել VSGrigorian/Ավազարկղ կատեգորիայում։ |
- Fractures of the Femoral Neck Wheeless Textbook of Orthopaedics
- Intertrochanteric Fractures Wheeless' Textbook of Orthopaedics
Կաղապար:Fractures Կաղապար:Use dmy dates
Կատեգորիա:Bone fractures
Կատեգորիա:Injuries of hip and thigh
Կատեգորիա:RTT



