Ոլոքի հարթակի կոտրվածք
| Ոլոքի հարթակի կոտրվածք | |
|---|---|
 | |
Ոլոքի հարթակի կոտրվածք, ոլոքի վերին հատվածի կոտրվածք։ Վնասվածքը ընդգրկում է նաև ծնկան հոդը[1]։ Ախտանշաններն են ցավը, այտուցվածությունը և ծնկան հոդում շարժումների սահմանափակումը[1]։ Սովորաբար տուժածը չի կարողանում քայլել[2]։ Բարդություններից են անոթների կամ նյարդերի վնասումները, հոդաբորբը, միջփակեղային համախտանիշը (Ֆոլկմանի կոնտրակտուրա)[1]։
Սովորաբար վնասվածքն առաջանում է վայր ընկնելու կամ ավտովթարի հետևանքով[1]։ Ռիսկի գործոն են օստեոպորոզը և որոշ սպորտաձևեր, օրինակ դահուկասպորտը[2]։ Ախտորոշումը հաստատվում է Ռենտգեն հետազոտության և համակարգչային շերտագրության միջոցով[1]։ Որոշ կոտրվածքներ Ռենտգեն հետազոտությամբ չեն հայտնաբերվում[2]։
Վերջույթը անշարժացվում է բեկակալով և ցավազրկվում ՈՍՀԲԴ-ներով կամ ափիոիդներով[1][2]։ Բուժումը ընդհանուր առմամբ վիրահատական է[1]։ Որոշ դեպքերում, երբ խախտված չէ ոսկրերի ամբողջականությունը, կապանները վնասված չեն, բուժումը իրականացվում է առանց վիրահատական միջամտության[2]։
Այս կոտրվածքը ընդհանուր ոսկրերի կոտրվածքների 1% է կազմում[2]։ Հիմնականում հանդիպում է միջին տարիքի տղամարդկանց և ծեր կանանց շրջանում[2][3]։
Ախտանշաններ[խմբագրել | խմբագրել կոդը]
Ոլոքի հարթակի կոտրվածքի տիպիկ ախտանշան է ծնկահոդում հեղուկի կուտակումը, փափուկ հյուսվածքների այտուցվածությունը, հիվանդը չի կարողանում կանգնել վնասված ոտքի վրա։ Ոլոքի տեղաշարժի պատճառով ծունկը դեֆորմանում է և կորցնում իր բնականոն տեսքը։ Փափուկ հյուսվածքներում և ծնկահոդում արյան կուտակումը (հեմարթրոզ) կարող է հանգեցնել ծնկահոդում արյունազեղման և խմորանման գոյացության առաջացման։ Կոտրվածքի պատճառով կարող է առաջանալ անոթային (զարկերակ, երակ) և նյարդային (նրբոլոքային և ոլոքային նյարդեր) կառույցների վնասում։ Անհետաձգելիորեն պետք է կատարել նյարդանոթային համակարգի զննում։ Այս կոտրվածքի լուրջ բարդություններից է միջփակեղային համախտանիշը՝ այտուցվածության հետևանքով ճնշվում են նյարդերն ու անոթները, որն էլ հանգեցնում է հյուսվածքների մեռուկացման։
Ախտածագում[խմբագրել | խմբագրել կոդը]
Ոլոքի հարթակի կոտրվածքները բաժանվում են պասիվ և ակտիվ կոտրվածքների։ Այս կոտրվածքները հիմնականում դիտվում են ծեր կանանց մոտ, օստեոպորոզի հետևանքով առաջացած ոսկրային փոփոխությունների հետևանքով։ Ակտիվ կոտրվածքմերը հիմնականում առաջանում են վթարների, վայր ընկնելու և սպորտային վնասվածքների հետևանքով։ Ակտիվ կոտրվածքները հիմնականում դիտվում են երիտասարդների մոտ։
Առաջացման մեխանիզմ[խմբագրել | խմբագրել կոդը]
Ոլոքի հարթակի կոտրվածք առաջանում է վարուսային (անկյունը դեպի ներս) և վալգուսային (անկյունը դեպի դուրս) դեֆորմացիաների ժամանակ, առանցքային ծանրաբեռնվածության կամ ծնկան վրա ծանրաբեռնվածության մեծացման հետևանքով։ Դասական դեպք է մեքենայով ծնկին հարված ստանալու հետևանքով առաջացած կոտրվածքը (բամպերային կոտրվածք)։ Սակայն այս կոտրվածքների մեծամասնությունը առաջանում է վթարների կամ ընկնելու հետևանքով։ Ոլոքի կոճը կոտրվում կամ փշրվում է ազդրոսկրի կոճի կողմից, սակայն ազդրոսկրի կոճը մնում է անփոփոխ։
Ծնկան անատոմիան ուսումնասիրելով պատկերացում ենք կազմում թե ինչու կոտրվածքի որոշ տեսակներ ավելի հաճախ են հանդիպում, քան մյուսները։ Ոլոքի միջային հարթակն ավելի լայն է և զգալիորեն ամուր քան կողմնայինը։ Վալգուսի ժամանակ, երբ առանցքը թեքված է դեպի դուրս, ուժը մեծ մասամբ ազդում է կողմնային կողմից։ Սրանով է բացատրվում, որ կոտրվածքների 60%-ը կազմում են կողմնային կոճի կոտրվածքները, 15%-ը միջային կոճի, իսկ 25%-ը երկու կոճերի վնասվածքները։ Ոլոքի հարթակի կոտրվածքի ժամանակ 15-45% դեպքերում դիտվում է կապանների մասնակի կամ ամբողջական պատռում և 5-37% դեպքերում մահիկների վնասվածք[4]։
Ախտորոշում[խմբագրել | խմբագրել կոդը]
Ոլոքի հարթակի բոլոր կոտրվածքների ժամանակ պարտադիր կատարվում է Ռենտգեն հետազոտություն (ռենտգեն նկար)։ Համակարգչային շերտագրությունը պարտադիր չէ, բայց երբեմն այն ունի որոշիչ դեր կոտրվածքի աստիճանը ճիշտ գնահատելու և արդյունավետ բուժում իրականացնելու համար, ինչը սովորական ռենտգեն պատկերով անհնար էր իրականացնել[5]։ Մագնիսառեզոնանսային հետազոտության միջոցով ախտորոշվում են մահիկների, կապանների և փափուկ հյուսվածքների վնասվածքները[6][7]։ Եթե կա ծայրամասային անոթազարկի բացակայություն կամ զարկերակի վնաասման կասկած կատարվում է ՀՇ անոթագրություն։
-
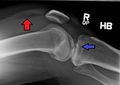
Լիպոհեմարթրոզ (արյան և ճարպի առկայություն հոդաճեղքում ներհոդային կոտրվածքի պատճառով), որը նկատվում է ոլոքի հարթակի կոտրվածքով տուժածի Ռենտգեն պատկերում։
-
Լիպոհեմարթրոզ, առաջացած ոլոքի հարթակի կոտրվածքի հետևանքով։
-
Համակարգչային շերտագրությամբ կատարված ոլոքի կոտրվածքի 3D պատկեր։
-
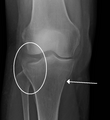
Ծնկահոդի ռենտգեն պատկերում նկատվում է ոլոքի հարթակի կոտրվածք,առանց ոսկրային նկատելի տեղաշարժի։
-
Լիպոհեմարթրոզ
-
Ոլոքի կոտրվածքի Ռենտգեն պատկեր։
Դասակարգում[խմբագրել | խմբագրել կոդը]
Բժիշկները օգտագործում են դասակարգումը վնասվածքի աստիճանը գնահատելու և բուժման եղանակը ընտրելու համար։ Ոլոքի հարթակի կոտրվածքի դասակարգման շատ տարբերակներ կան մշակված, սակայն ավելի ընդունված և լայն կիրառելի է Շատցկերի դասակարգումը[6]։ Առանձնացվում է կոտրվածքի վեց տեսակ, որը պայմանավորված է կոտրվածքի տեսակով և բեկորի անատոմիական դիրքով[8]։ Ամեն հաջորդ սեսակի մեջ վնասվածքի ծանրության աստիճանը մեծանում է։ Ծանրության աստիճանը կախված է ոսկրի վրա ազդող վնասող ուժի մեծությունից։
Ոլոքային հարթակի կոտրվածքի Շատցկերի դասակարգումը
- Տեսակ I = Ոլոքի կողմնային հարթակի կոտրվածք առանց դեպրեսիայի։
Սա սեպաձև կոտրվածք է, որի դեպքում առաջանում է ոլոքի կողմնային հարթակի ուղղահայաց ճեղքում։ Սովորաբար առաջանում է փոքր վնասող ուժի հետևանքով երիտասարդ անձանց մոտ, ովքեր ոսկրերի հանքայնացման խանգարումներ չունեն։ Կարող է առաջանալ վալգուսով պայմանավորված առանցքային ծանրաբեռնվածության պատճառով, ինչի հետևանքով ոլոքի կողմնային կոճը հրվում է դեպի ոլոքի հարթակի հոդային մակերես։ Կազմում են ոլոքի հարթակի կոտրվածքների 6%-ը։
- Տեսակ II = Ոլոքի կողմնային հարթակի կոտրվածք դեպրեսիայի առկայությամբ։
Սա համակցված ճնշումային կոտրվածք է, որը իր մեջ ընդգրկում է ոլոքի կողմնային հարթակի ուղղահայաց ճեղքում զուգակցված միջային հարթակի ճնշվածությամբ։ Առաջանում է ծնկան վրա վալգուսային ուժի ազդեցությամբ։ Սովորաբար հանդիպում է 40 կամ ավելի տարիքի, ոսկրերի օստեոպորոզային փոփոխություններով անձանց մոտ։ Ամենատարածվածն են և կազմում են ոլոքի հարթակի կոտրվածքների 75%-ը։ 20% դեպքերում դիտվում է միջային հարկողմնային կապանի վնասում։ Հնարավոր է նաև առաջային խաչաձև կապանի վնասում։
- Տեսակ III = Հոդային մակերեսի ֆոկալ դեպրեսիա առանց ճեղքվածքի։
Սա ոլոքի կողմնային կամ կենտրոնական հարթակի դասական ճնշումային կոտրվածք է, որտեղ ոլոքի հոդային մակերեսը սեղմվում է և բախվում ոլոքի կողմնային մետաֆիզին։ Այս կոտրվածքները հաճախ հանդիպում են կյանքի չորրորդ և հինգերրորդ տասնամյակում ոսկրերի օստեոպորոտիկ փոփոխություններ ունեցող անհատների մոտ։ Չափազանց հազվադեպ հանդիպող կոտրվածք է։
Բաժանվում է երկու ենթատեսակի․
IIIA- ոլոքի կողմնային հարթակի ճնշումային կոտրվածք․
IIIB- ոլոքի կենտրոնական հարթակի ճնշումային կոտրվածք, կարող է առաջացնել հոդի անկայունություն։
- Տեսակ IV = Ոլոքի միջային հարթակի կոտրվածք, դեպրեսիայով կամ առանց դեպրեսիայի․ կապված փափուկ հյուսվածքների վնասվածքների հետ։
Միջային հարթակի կոտրվածք է բաղադրիչների ճնշումով կամ ճմլումով։ Առաջանում է ուժգին վնասող ազդակով, ծնկան վրա առանցքային ծանրաբեռնվածության հետևանքով։ Կազմում են ոլոքի հարթակի կոտրվածքների 10%-ը։ Կա ծնկափոսային զարկերակի և նրբոլոքային նյարդի վնասման մեծ հավանականություն, որը կարող է վատ ելքի հանգեցնել։ Կարող է առաջանալ կողմնային հարկողմնային կապանի վնասվածք, նրբոլոքի հոդախախտ կամ կոտրվածք։
- Տեսակ V = Ոլոքային հարթակի կոճերի կոտրվածք։
Դիտվում է ոլոքի միջային և կողմնային հարթակների կոտրվածք։ Առաջանում է ուժգին վնասող ազդակով, վարուսային և վալգուսային ուժի ազդեցությամբ ոլոքի հարթակի վրա։ Կարող է առաջանալ խաչաձև կապանի և հարկողմնային կապանների վնասվածք։ Կազմում են ոլոքի հարթակի կոտրվածքների 3%-ը։
- Տեսակ VI = Ոլոքային հարթակի և ոլոքի դիաֆիզի կոտրվածք։
Այս կոտրվածքի գլխավոր տարբերությունը այն է, որ դիտվում է ենթակոճերի լայնական կոտրվածք, մետաֆիզի և դիաֆիզի տարանջատում։ Կոտրվածքը խառը բնույթի է և ընդգրկում է տարբեր տեսակի կոտրվածքներ։ Բարդ մեխանիզմով կոտրվածք է, որը նորառում է նաև վարուսային և վալգուսային ուժերը։ Այս կոտրվածքների 33%-ը բաց կոտրվածքներ են՝ փափուկ հյուսվածքների զգալի վնասմամբ։ Կա միջփակեղային համախտանիշի (Ֆոլկմանի կոնտրակտուրա) առաջացման վտանգ։ Կազմում են ոլոքի հարթակի կոտրվածքների 20%-ը։
Բուժում[խմբագրել | խմբագրել կոդը]

Ցավը հաղթահարվում է ՈՍՀԲԴ-ների, ափիիոիդների և շինավորման միջոցով[1][2]։ Նրանք, ովքեր չունեն ուղեկցող հիվանդություններ, բուժվում են վիրահատական եղանակով[1]։ Երբ չկան ոսկրերի նկատելի տեղաշարժեր, հոդային տարրերը վնասված չեն, բուժումն իրականացվում է առանց վիրահատական միջամտության[2]։
Համաճարակաբանություն[խմբագրել | խմբագրել կոդը]
Ընդհանուր կոտրվածքների 1%-ն են կազմում։ Հաճաղ դիտվում է 30–40 տարեկան տղամարդկանց և 60-70 տարեկան կանանց մոտ։ Մոտավորապես մարդկանց կեսը, որոնք ունեցել են ոլոքի հարթակի կոտրվածք 50 տարեկանից բարձր են[9]։
Ծանոթագրություններ[խմբագրել | խմբագրել կոդը]
- ↑ 1,0 1,1 1,2 1,3 1,4 1,5 1,6 1,7 1,8 «Fractures of the Proximal Tibia (Shinbone)». OrthoInfo - AAOS. Արխիվացված օրիգինալից 2017 թ․ հունիսի 17-ին. Վերցված է 2017 թ․ հոկտեմբերի 15-ին.
- ↑ 2,0 2,1 2,2 2,3 2,4 2,5 2,6 2,7 2,8 Bracker, Mark D. (2012). The 5-Minute Sports Medicine Consult (անգլերեն). Lippincott Williams & Wilkins. էջ 242. ISBN 9781451148121. Արխիվացված օրիգինալից 2017 թ․ հոկտեմբերի 15-ին.
- ↑ Karadsheh, Mark. «Tibial Plateau Fractures». www.orthobullets.com (անգլերեն). Արխիվացված օրիգինալից 2017 թ․ հունիսի 28-ին. Վերցված է 2017 թ․ հոկտեմբերի 15-ին.
- ↑ Wheeless' Textbook of Orthopaedics. Duke University Medical Center's Division of Orthopedic Surgery. Data Trace Internet Publishing, LLC. Արխիվացված օրիգինալից 2008 թ․ մարտի 29-ին.
{{cite book}}: Cite uses deprecated parameter|authors=(օգնություն) - ↑ «K. Markhardt, MD. Schatkzker Classification of Tibial Plateau Fractures: Use of CT and MR Imaging Improves Assessment. Radiographics 2009».
{{cite journal}}: Cite journal requires|journal=(օգնություն) - ↑ 6,0 6,1 Scuderi G, Tria A (2010). The Knee: A Comprehensive Review. 1 edition. World Scientific Publishing Company. էջեր 209–301.
- ↑ Barrow B (1994). «Tibial Plateau Fractures: Evualuation with MR Imaging. Radiographics». Radiographics. 14: 553–9. doi:10.1148/radiographics.14.3.8066271. PMID 8066271.
- ↑ Zeltser D, Leopold S (2013). «Classifications in Brief: Schatzker Classification of Tibial Plateau Fractures». Clinical Orthopaedics and Related Research. 471: 371–374. doi:10.1007/s11999-012-2451-z. PMC 3549155.
- ↑ Pires R (2013). «Epidemiological study on tibial plateau fractures at a level I trauma center». Acta Ortop Bras. 21: 109–15. doi:10.1590/S1413-78522013000200008. PMC 3861961. PMID 24453653.
Արտաքին հղումներ[խմբագրել | խմբագրել կոդը]
| Վիքիպահեստն ունի նյութեր, որոնք վերաբերում են «Ոլոքի հարթակի կոտրվածք» հոդվածին։ |
| ||||||