Մասնակից:Shant Yepremyan/Ավազարկղ
Մակուլոդեգեներացիա հայտնի է նաև տարիքային մակուլոդեգեներացիա, հիվանդություն է, որը կարող է բերել պղտորված տեսողության կամ տեսադաշտի կենտրոնում տեսողության կորստի[1]։ Սկզբնական շրջանում հիվանդությունն հաճախ ընթանում է անախտանիշ[1]։ Սակայն ժամանակի ընթացքում հիվանդների շրջանում կարող է նկատվել տեսողության վատացում մեկ կամ երկու աչքում[1]։ Մինչդեռ այն չի բերում լրիվ կուրության, կենտրոնական տեսողության կորուստը կարող է դժվարություն առաջացնել դեմքերի ճանաչման, մեքենա վարելու, կարդալու կամ այլ գործեր կատարելու ընթացքում[1]։ Կարող են նաև դիտվել տեսողական հալյուցինացիաներ, բայց նրանք չեն հանդիսանում հոգեկան խանգարման դրսևորում[1]։
Մակուլոդեգեներացիան հիմնականում հանդիպում է տարեց անձանց շրջանում[1]։ Գենետիկական գործոնները և ծխելը նույնպես դեր ունեն հիվանդության առաջացման գործում[1]։ Հիվանդությունը պայմանվորված է ցանցաթաղանթի դեղին բծի (մակուլա) վնասմամբ[1]։ Ախտորոշվում է ընդհանուր աչքի հետազոտությամբ[1]: Ըստ ծանրության աստիճանի բաժանվում է վաղ, միջանկյալ և ուշացած տեսակների[1]։ Ուշացած տեսակը իր հերթին բաժանվում է «չոր» և «թաց» ձևերի, ընդ որում դեպքերի 90% տոկոսը կազմում է չոր ձևը[1][2]։
Կանխարգելիչ միջոցառումները ներառում են մարզումներ, լավ սնվել և չծխել[1]։ Հակաօքսիդանտ վիտամինները և հանքանյութերը չեն հանդիսանում կանխարգելման միջոց[3]։ Չկան ոչ մի բուժական միջոցներ, որոնք կվերադարձնեն կորցրած տեսողությունը[1]։ Թաց ձևի ժամանակ հակա-ԱԷԱԳ դեղերի ներակնային ներարկումները, կամ ավելի քիչ հանդիպող լազերային կոագուլյացիան կամ ֆոտոդինամիկական թերապիան կարող են դանդաղեցնել հիվանդության վատթարացումը[1]։ Հիվանդների շրջանում հավելումների օգտագործումը կարող է բերել հիվանդության առաջխաղացման դանդաղեցմանը[4]։
2015 թվականին այն ամբողջ աշխարհում ախտահարել է 6.2 միլիոն մարդու[5]: 2013 թվականին այն չորրորդ ամենահաճախ հանդիպող կուրության պատճառն էր կատարակտից, վաղաժամ ծննդաբերությունից և գլաուկոմայից հետո[6]։ Այն հիմնականում հանդիպում է 50 անց մարդկանց շրջանում և ԱՄՆ-ում ամենահաճախ հանդիպող կուրության պատճառն է այդ տարիքային խմբում[1][2]։ 50-60 տարիքային խմբում մոտ 0.4%-ը հիվանդ է, մինչդեռ 60-70 տարիքային խմբում հիվանդությունը հանդիպում է 0.7%-ի մոտ, 2.3%-ի մոտ՝ 70-80, իսկ գրեթե 12%-ի մոտ՝ 80 անց տարիքային խմբում[2]։
Նշաններ և ախտանիշներ[խմբագրել | խմբագրել կոդը]


Մակուլոդեգեներացիայի նշաններն ու ախտանշանները ներառում են:
- Տեսողական ախտանիշներ
- Աղավաղված տեսողություն մետամորֆոպսիայի ձևով, որտեղ ուղիղ վանդակները երևում են ալիքավոր և վանդակների որոշ հատվածներ դատարկ։ Վերջինս հիվանդները հիմնականում առաջինը նկատում են, երբ նայում են առարկաների ինչպես օրինակ շերտավարագույրերին տանը կամ հեռագրասյուներին վարելիս։ Կարող են նաև հանդիպել կենտրոնական սկոտոմաներ, ստվերներ կամ տեսղության բացակայություն տեսադաշտի որոշ հատվածներում։
- Վառ լույսի ազդեցությանը ենթարկելուց հետո տեսողության դանդաղ վերականգնում (ֆոտոսթրես թեստ)
- Տեսողության սրության կտրուկ անկում (երկու միավոր և ավել), օրինակ՝ 20/20 մինչև 20/80
- Պղտորված տեսողություն․ Ոչ էքսուդատիվ մակուլոդեգեներեցիայով հիվանդները կարող են լինել անախտանիշ կամ նկատեն կենտրոնական տեսողության աստիճանական կորուստ, մինչդեռ էքսուդատիվ մակուլոդեգեներացիայի ժամանակ հիմնականում նկատվում է տեսողության կտրուկ անկում (որի պատճառը հիմնականում ոչ նորմալ անոթներից արտահոսքն է կամ արյունահոսությունը)։
- Գույների տարբերելու դժվարություն, հատկապես մուգ գույները միմյանցից և բաց գույները միմյանցից
- Կոնտրաստ զգայունության (պայածառության հակադրության զգայունություն) նվազում
- Ձևավորված տեսողական հալյուցինացիաները և առկայծող լույսերը նույնպես կապված են տեսողական կորստի հետ և առավել բնորոշ թաց տարիքային մակուլոդեգեներացիային[8]
Մակուլոդեգեներացիան ինքն իրենով չի բերի լրիվ կուրության։ Այդ պատճառով տեսողական խանգարումներ ունեցող մարդկանց միայն փոքր մասն է կույր։ Գրեթե բոլոր դեպքերում որոշակի տեսողություն պահպանված է, բայց հիմնականում կողմնային։ Այլ բարդացած վիճակներ կարող են բերել նման ծայրահեղ իրավիճակի (ծանր կաթված կամ վնասվածք, չբուժված գլաուկոմա), բայց լիարժեք կուրություն մակուլոդեգեներացիայով հիվանդների շրջանում հազվադեպ է հանդիպում[9]։
Մակուլան ցանցաթաղանթի ընդամենը 2.1%-ն է ընդգրկում և մնացած 97.9% (կողմնային տեսողություն) մնում է չախտահարված։ Չնայած մակուլան տեսադաշտի շատ փոքր մասն է կազմում բայց կեղևի տեսողական անալիզատորի գրեթե կեսը վերլուծում է մակուլյար տեղեկությունը[10]։
Կենտրոնական տեսողության կորուստը զգալիորեն ազդում է տեսնելուն։ Օրինակ կարդալը առանց կենտրոնական տեսողության շատ դժվար է։ Ստեղծվել են նկարներ, որոնք պատկերված են հատուկ մակուլոդեգեներացիայով հիվանդների համար ովքեր ունեն կենտրոնական տեսողության կորուստ և սև բիծ, չնայած վերջիններս չեն կարող լիարժեք լինել։ Պատկերները կարող են ներկայացված լինել թղթի վրա 15 սանտիմետր տառերով և այն դիտելու համար պետք է նայել ուղիղ և թուղթը պահել թեթևակի կողմնայնորեն։ Շատերը դժվարանում են այն կատարել։
Որպես հավելում, մարդիկ ովքեր ունեն չոր մակուլոդեգեներացիա հաճախ կարող են ախտանիշներ չունենալ, բայց ժամանակի ընթացքում կարող են դրսևորել պղտոր տեսողություն մեկ կամ երկու աչքում[11][12]։ Թաց մակուլոդեգեներացիայով հիվանդների շրջանում կարող են դրսևորել տեսողական ախտանիշների սուր սկիզբ[11][12]։
Ռիսկի գործոններ[խմբագրել | խմբագրել կոդը]
- Տարիք: Մեծ տարիքը մակուլոդեգեներացիայի ամենահաստատուն կանխատեսողն է, մոտավոր 50 և բարձր[13]։
- Ընտանեկան պատմություն:
Միջավայր և կենսակերպ[խմբագրել | խմբագրել կոդը]
- Ծխել: Ծխախոտ ծխելը երկուսից երեք անգամով մեծացնում է մակուլոդեգեներացիայով հիվանդանալու հավանականությունը համեմատած նրանց ովքեր երբեք չեն ծխել և այն կարելի է համարել ամենակարևոր շտկվող գործոնը կանխարգելման գործում։ Վերջին հետազոտություններում նշվում է «հստակ կապը ներկայիս ծխելու և մակուլոդեգեներացիայի միջև։ ․․․ Ծխախտ ծխելը հնարավոր է ունենա թունավոր ազդեցություն ցանցաթաղանթի վրա։»[14]
- Հիպերտենզիա (զարկերակային գերճնշում): 2013 թվականի ALIENOR ի հետազոտության մեջ ասվում է, որ վաղ և ուշ մակուլոդեգեներացիաները այդքան էլ կապված չեն սիստոլիկ կամ դիաստոլիկ զարկերակային ճնշման, զարկերակային գերճնշման կամ հակագերճնշումային դեղերի կիրառման հետ, բայց բարձրացած պուլսային ճնշումը (սիստոլիկ զարկերակային ճնշումից հանած դիաստոլիկ զարկերակային ճնշում) զգալիորեն կապված է մակուլոդեգեներացիայի բարձրացած ռիսկի հետ[15]։
- Աթերոսկլերոզ[16]
- Բարձր խոլեստերոլ: Բարձրացած խոլեստերոլի մակարդակը կարող է մեծացնել մակուլոդեգեներացիայի հավանականությունը[17]։
- Ճարպակալում: Որովայնային ճարպակալումը ռիսկի գործոն է հատկապես տղամարդկանց շրջանում[18]։
- Ճարպի ընդունում: Մեծ քանակներով որոշակի ճարպերի ընդունումը ներառյալ հագեցած, տրանս ճարպերը և օմեգա-6 ճարպաթթուները նպաստում են մակուլոդեգեներացիային, մինչդեռ մոնոհագեցած ճարպաթթուները պաշտպանիչ դեր ունեն[19]։ Իսկ ավելի կոնկրետ, օմեգա-3 ճարպաթթուները հնարավոր է նվազեցնեն մակուլոդեգեներացիայի հավանականությունը[20]։
- Արևից ուլտրամանուշակագույն ճառագայթումը կամ կապույտ լույսը արևից կամ LED-երից կարող են թույլ առնչություն ունենալ մակուլոդեգեներացիայի զարգացման ռիսկի հետ[12][21]։ Այս ռիսկի գործոնները վերջնականապես հաստատված չեն և ուլտրամանուշակագույն ճառագայթումը կամ կապույտ լույսը կարող են փոքր-ինչ մեծացնել հիվանդության առաջացման հավանականությունը համեմատած խոշոր ռիսկի գործոնների հետ ինչպես օրինակ ծխելը և զարկերակային գերճնշումը[21][12]։
Ժառանգականություն[խմբագրել | խմբագրել կոդը]
Ախտահարված անձանց ընտանիքի անդամների շրջանում հիվանդության հանդիպման հաճախականությունը համեմատած ընդհանուր պոպուլկացիայի երեքից վեց անգամ մեծ է[22]։ Շղթայական ժառանգման հետազոտությունները ցույց են տվել տարբեր քրոմոսոմների (1, 6 և 10) երեք դիրքերում գենային տարբերակների 5 խումբ, որոնցով բացատրվում է հիվանդության զարգացման 50%-ը։ Այս գեները դեր ունեն իմուն պատասխանի, բորբոքման պրոցեսների և ցանցաթաղանթի հոմեոստազի կարգավորման մեջ։ Հետևյալ գեների տարբերակները բերել են վերը նշված գործնթացների տարբեր տեսակի դիսֆունկցիաների։ Ժամանակի ընթացքում, սա հանգեցրել է ներբջջային և արտաբջջային նյութափոխանակային արգասիքների կուտակման։ Սա կարող է հանգեցնել ցանցաթաղանթի սպիացման կամ անոթավորման կազմալուծման։
Վերը նշված որոշ գենային տարբերակների համար հասանելի են գենետիկական թեստեր։ Սակայն մակուլոդեգեներացիայի ախտածագումը գենետիկայի, միջավայրի և կենսակերպի համալիր փոխազդեցություն է և անցանկալի գենետիկական գործոնների առկայությունը չի կանխատեսում հիվանդության զարգացումը։ Երեք լոկուսներ, որտեղ հայտնաբերվել են գենային տարբերակները բնութագրվում են ինչպես
- Կեմպլեմենտի գործոն H (ԿԳH) 1-ին քրոմոսոմի 1q31.3 դիրքում[23]
- HTRA սերին պեպտիդազ 1/տարիքային մակուլոպաթիայի ընկալունակություն 2 (Age Related Maculopathy Susceptibility 2) (HTRA1/ARMS2) 10-րդ քրոմոսոմի 10q26 դիրքում
- Կոմպլեմենտի գործոն B/Կոմպլեմենտի Բաղադրիչ 2 (CFB/CC2) 6-րդ քրոմոսոմի 6p21.3 դիրքում
Սպեցիֆիկ գեներ[խմբագրել | խմբագրել կոդը]
- Կոմպլեմենտի հաամակարգի սպիտակուցների գեների պոլիմորֆիզմ: Կոմպլեմենտի համակարգի սպիտակուցների գործոն H-ի (ԿԳH), գործոն B-ի (ԿԳB) և գործոն 3-ի (Կ3) գեները խիստ կապված են հիվանդության զարգացման հավանականության հետ։ ԿԳH-ն ներառված է բորբոքային պատասխանի արգելակման գործում։ ԿԳH-ի մուտացիան (Y402H) բերում է ԿԳH-ի կողմից կոմպլեմենտի համակարգի ազդեցության կարգավորման նվազմանը կարևոր մակերեսների վրա, ինչպես օրինակ ցանցաթաղանթը և հանգեցնում է մակուլայում ուժեղացած բորբոքային պատասխանի։ Կոմպլեմենտի գործոն H-ի հետ կապված R3 և R1 գեների բացակայությունը պաշտպանում է մակուլոդեգեներացիայից[24][25]։ 2007 թվականին երկու անկախ հետազոտություններ ցույց են տվել C3 գենի հաճախ հանդիպող մուտացիա Arg80Gly, որը կոմպլեմենտի համակարգի կենտրոնական սպիտակուց է, և խիստ առնչություն ունի մակուլոդեգեներացիայի դեպքերի հետ[26][27]։ Երկու հոդվածների հեղինակները կարևոր են համարում ընգծել կոմպլեմենտի ուղու ազդեցությունը հիվանդության ախտածագման մեջ։
- 2006 թվականին երկու հետազոտություններ հայտնաբերել են մեկ այլ գեն՝ HTRA1-ը (որը կոդավորում է արտազատված սերինային պրոտեազը), որն առնչվում է հիվանդության հետ[28][29]։
- ՍԵՐՊԻՆG1 (Սերպին պեպտիդազի ինհիբիտոր, կլադ G (Կ1 ինհիբիտոր), անդամ 1) (SERPING1 (Serpin Peptidase Inhibitor, Clade G (C1 Inhibitor), Member 1)) գենի մուտացիաները կապված են մակուլոդեգեներացիայի հետ։ Այս գենի մուտացիաները կարող են նաև առաջացնել ժառանգական անգիոնևրոտիկ այտուց[30]:
- Ֆիբուլին 5-ի մուտացիա։ Հիվանդության հազվադեպ հանդիպող ձևերի պատճառ է հանդիսանում ֆիբուլին-5 ի գենետիկական դեֆեկտները, որը ժառանգվում է աուտոսոմ դոմինանտ ձևով։ 2004 թվականին, Stone et al.-ի 402 մակուլոդեգեներացիայով հիվանդների շրջանում կատարած հետազոտության մեջ հայտնաբերվել է, որ կա զգալի առնչություն ֆիբուլին 5-ի մուտացիայի և հիվանդության դեպքերի միջև։
Միտոքոնդրիալ գեների պոլիմորֆիզմ[խմբագրել | խմբագրել կոդը]
ինչպես օրինակ MT-ND2 մոլեկուլի դեպքում, որը կանխատեսում է թաց մակուլոդեգեներացիա[31][32]։
Ախտաֆիզիոլոգիա[խմբագրել | խմբագրել կոդը]
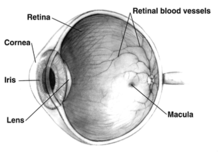
Տարիքային մակուլոդեգեներացիայի ախտածագումը լավ պարզաբանված չէ, չնայած առաջարկվել են որոշ տեսություններ, ներառյալ օքսիդատիվ սթրեսը, միտոքոնդրիալ դիսֆունկցիան և բորբոքային պրոցեսները։
Վնասված բջջային բաղադրիչների արտադրության և քայքայման միջև անհավասարակշռությունը բերում է վնասակար նյութերի կուտակման, օրինակ ներբջջային լիպոֆուսցինի և արտաբջջային դրուսենի։ Սկսվող ատրոֆիան սահմանազատվում է բարակած ցանցաթաղանթի պիգմենտային էպիթելի (ՑՊԷ) զոնաներով, կամ դեպիգմենտացիայով, որը մակուլոդեգեներացիայի նախնական էտապներում նախորդում է աշխարհագրական ատրոֆիային։ Մակուլոդեգեներացիայի ուշ փուլերում, ՑՊԷ-ի ատրոֆիան (աշխարհագրական ատրոֆիա) և/կամ նոր արյան անոթների գոյացումը (նեովասկուլյարիզացիա) հանգեցնում է լուսային ընկալիչների մահվան և կենտրոնական տեսողության կորստի։
Չոր (ոչ էքսուդատիվ) ձևի ժամանակ, նյութափոխանակային արգասիքները, որոնք կոչվում են դրուսեն կուտակվում է ցանցաթաղանթի և բուն անոթաթաղանթի միջև, առաջացնելով ցանցաթաղանթի ատրոֆիա և սպիացում։ Թաց (էքսուդատիվ) ձևի ժամանակ, որն ավելի ծանր է, ցանցաթաղանթի ետևում գտնվող բուն անոթաթաղանթից սկսում են զարգանալ արյան անոթներ (նեովասկուլյարիզացիա), որտեղից կարող է արտահոսել էքսուդատ և հեղուկ և բերել արյունահոսության։
Վաղ աշխատանքները ցույց են տվել բորբոքային միջնորդանյությերի ընտանիք, որոնք պարունակվում են մեծ քանակությամբ դրուսենում[33]։ Կոմպլեմենտի գործոն H-ը (ԿԳH) բորբոքային կասկադի շատ կարևոր արգելակիչ է և հիվանդության հետ ասոցացված ԿԳH-ի պոլիմորֆիզմը խիստ կապված է մակուլոդեգեներացիայի հետ[34][35][36][37][38]։ Այսպիսով կոմպլեմենտի քրոնիկական թեթև ակտիվացումը և մակուլայի բորբոքումը առաջ քաշվեց որպես մակուլոդեգեներացիայի ախտաֆիզիոլոգիական մոդել[39][40]։ Վերջինիս վստահություն տալու պատճառը կայանում է գենետիկական պոլիմորֆիզմի հայտնաբերմամբ կոմպլեմենտի կասկադի այլ տարրերի վերաբերյալ, ներառյալ կոմպլեմենտի գործոն 3-ը (Կ3)[41]:
Մակուլոդեգեներացիայի հզոր կանխատեսող գործոն է հայտնաբերվել 10q26 քրոմոսոմի LOC 387715-ում։ Այս հատվածում ինսերցիոն/դելեցիոն պալիմորֆիզմը բերում է ARMS2 գենի էքսպրեսիայի նվազման, չնայած դրան Ի-ՌՆԹ-ի ապակայունացումը տեղի է ունենում պոլիադենիլացման նշանի դելեցիայով[42]։ ARMS2 սպիտակուցը կարող է տեղակայվել միտոքոնդրիումում և մասնակցել էներգիայի նյութափոխությանը , չնայած շատ բաներ այս ֆունկցիայի մասին դեռ պետք է բացահայտվեն։
Զարգացման ռիսկի այլ գենային մարկեները ներառում են մետալոպրոտեինազ 3-ի հյուսվածքային ինհիբիտորը (TIMP3) (tissue inhibitor of metalloproteinase 3), մասնակցելով արտաբջջային մատրիքսի նյութափոխանակության գործում մակուլոդեգեներացիայի զարգացման ժամանակ[43]։ Խոլեստերոլի նյութափոխանակության գեների տարբերակներ ինչպիսիք են լյարդային լիպազը, խոլեստերոլ էսթեր տրանսֆերազը, լիպոպրոտեին լիպազը և ԱԵՖ-կապող կասետ A1-ը կորելացվում են հիվանդության զարգացման հետ։ Հիվանդության բնորոշ վաղ նշանը՝ դրուսեն, հարուստ է խոլեստերոլով, ինչը հավաստիացնում է լայնածավալ գենոմային հետազոտությունների արդյունքները[44]։
Փուլեր[խմբագրել | խմբագրել կոդը]
Մակուլոդեգենրացիայի ժամանակ մակուլայում (ցանցաթաղանթի հատված), ցանցաթաղանթի պիգմենտային էպիթելի և բուն անոթաթաղանթի միջև տեղի է ունենում բնորոշ դեղին նյութի հարաճուն կուտակում, որը կոչվում է դրուսեն (արտաբջջային սպիտակուցների և ճարպերի կուտակում)։ Դրուսենի կուտակումը հնարավոր է, որ ժամանակի ընթացքւմ բերի ցանցաթաղանթի վնասման։ Բետա-ամիլոիդը, որը կուտակվում է ուղեղում Ալցհայմերի հիվանդության ժամանակ, այն սպիտակուցներից մեկն է, որը կուտակվում է նաև մակուլոդեգենրացիայի ժամանակ, այդ պատճառով մակուլոդեգեներացիան երբեմն անվանում են «աչքի Ալցհայմեր» կամ «ցանցաթաղանթի Ալցհայմեր»[45] ։ Մակուլեդեգեներացիան կարող է բաժանվել երեք փուլերի՝ վաղ, միջանկյալ, և ուշացած, որը մասամբ հիմնված է դրուսենի քանակով[1]։
Մակուլոդեգեներացիային բնորոշ ախտաբանությունը սկսվում է մակուլայում, ցանցաթաղանթի պիգմենտային էպիթելի և բուն անոթաթաղանթի միջև փոքր դեղին նստավծքի (դրուսեն) կուտակմամբ։ Շատերը վաղ փոփոխություններուվ (վերաբերվում է տարիքային մակուլոդեգեներացիային) դեռ ունեն լավ տեսողություն։ Մարդիկ ովքեր ունեն դրուսենի կուտակում հնարավոր է որ չզարգանա մակուլոդեգեներացիա։ Իրականում 60 անց մարդկանց մեծամասնության շրջանում հայտնաբերվում է դրուսեն առանց որևէ կողմնակի ազդեցությունների։ Ախտանիշների զարգացման ռիսկը մեծ է, երբ դրուսենը չափերով մեծ է և շատ և կապված է մակուլայի տակ ցանցաթաղանթի պիգմենտային էպիթելում խանգարումների հետ։ Մեծ և փափուկ դրուսենը կարծում են կապված է խոլեստերոլի բարձրացած մակարդակի հետ։
Վաղ մակուլոդեգեներացիա[խմբագրել | խմբագրել կոդը]
Վաղ մակուլոդեգեներացիան ախտորոշվում է միջին չափսի (մարդու մազի լայնության) դրուսենի առկայության դեպքում։ Վաղ մակուլոդեգեներացիան սովորաբար անախտանիշ է[1]։
Միջանկյալ մակուլոդեգեներացիա[խմբագրել | խմբագրել կոդը]
Միջանկյալ մակուլոդեգեներացիան ախտորոշվում է մեծ քանակի դրուսենի հայտնաբերմամբ և/կամ ցանցաթաղանթի պիգմենտի ցանկացած փոփոծություններ դեպքում։ Միջանկյալ մակուլոդեգեներացիան կարող է բերել տեսողության քիչ կորստի, բայց ինչպես վաղ մակուլոդեգեներացիան սովորաբար անախտանիշ է[1][46]։
Ուշացած մակուլոդեգեներացիա[խմբագրել | խմբագրել կոդը]
Ուշացած մակուլոդեգեներացիայի ժամանակ, դրուսենի ավելացման հետ մեկտեղ վնասվում է ցանցաթաղանթը և հիվանդները սկսում են ձևավորել կենտրոնական տեսողության կորստի ախտանիշներ։ Վնասումը կարող է լինել կամ զարգացող ատրոֆիա կամ նեովասկուլյար հիվանդության սկիզբ։ Ուշացած մակուլոդեգեներացիան ըստ վնասման ձևի բաժանվում է երկու ենթախմբի՝ աշխարհագրական ատրոֆիա և թաց մակուլոդեգեներացիա (կոչվում է նաև նեովասկուլյար մակուլոդեգեներացիա)[46][1]։
Չոր մակուլոդեգեներացիա[խմբագրել | խմբագրել կոդը]
Չոր մակուլոդեգեներացիան (ոչ էքսուդատիվ մակուլոդեգեներացիա) լայն հասկացություն է, որը ներառում է այն բոլոր մակուլոդեգեներացիաները որոնք նեովասկուլյար (թաց մակուլոդեգեներացիա) չեն։ Չոր մակուլոդեգեներացիան ներառում է հիվանդության վաղ և միջանկյալ ձևերը, ինչպես նաև չոր մակուլոդեգեներացիայի զարգացած ձևը, որը կոչվում է աշխարհագրական ատրոֆիա։ Չոր մակուլոդեգեներացիայով հիվանդները վաղ փուլերում հիմնականում ունենում են նվազ ախտանիշներ․ տեսողության կորուստը հիմնականում հանդիպում է, երբ վիճակը զարգանում է մինչև աշխարհագրական ատրոֆիա։ Չոր մակուլոդեգեներացիան հանդիպում է 80-90% դեպքերում և դանդաղ առաջխաղացի հակում ունի։ Հիվանդների 10-20% ի շրջանում չոր մակուլոդեգեներացիան զարգանում է թաց մակուլոդեգեներացիայի։
Աշխարհագրական ատրոֆիա[խմբագրել | խմբագրել կոդը]
Աշխարհագրական ատրոֆիան (ատրոֆիկ մակուլոդեգեներացիա) մակուլոդեգեներացիայի զարգացած ձևն է, երբ ցանցաթաղանթի բջիջների պրոգրեսիվող և անվերադարձ կորուստը բերում է տեսողության կորստի։
Թաց մակուլոդեգեներացիա[խմբագրել | խմբագրել կոդը]
Նեովասկուլյար կամ էքսուդատիվ մակուլոդեգեներացիան, զարգացած մակուլոդեգեներացիայի «թաց» ձևը, բերում է տեսողության կորստի` Բրուխի թաղանթի միջով խորիոկապիլյարներում ոչ նորմալ անոթների աճման (խորիոդեալ նեովասկուլյարիզացիա) շնորհիվ։ Սրան հիմնականում, բայց ոչ միշտ նախորդում է մակուլոդեգեներացիայի թաց ձևը։ Ցանցաթաղանթում ոչ նորմալ անոթների աճը խթանվում է անոթի էնդոթելիալ աճի գործոնով (ԱԷԱԳ, VEGF): Քանի որ այս անոթները նորմալ չեն և ավելի փխրուն են քան նորմալ անոթները սրանք վերջ ի վերջո բերում են արյան և սպիտակուցների արտահոսքի մակուլայի տակ։ Արյունահոսությունը և արտահոսքը այս անոթներից վերջ ի վերջո բերում են լուսային ընկալիչների անվերադարձ փոփոխությունների և արագ տեսողության կորստի, եթե մնա առանց բուժման։
Օքսիդատիվ սթրես[խմբագրել | խմբագրել կոդը]
Տարիքի հետ ասոցացված ցանցաթաղանթի պիգմենտային էպիթելի (ՑՊԷ) լիզոսոմներում ցածր մոլեկուլային զանգված ունեցող, ֆոտոտոքսիկ, պրո-օքսիդանտ մելանինի օլիգոմերների կուտակումըAge-related accumulation of low-molecular-weight, phototoxic, pro-oxidant melanin oligomers within lysosomes in the retinal pigment epithelium (RPE) may be partly responsible for decreasing the digestive rate of photoreceptor outer rod segments (POS) by the RPE – autophagy. A decrease in the digestive rate of POS has been shown to be associated with lipofuscin formation – a classic sign associated with AMD.[47][48]
Ցանցաթաղանթի օքսիդատիվ սթրեսի դերը մակուլոդեգեներացիայի առաջացման գործում, որը բերում է մակուլայի բորբոքման հետագա խորացմանը, երևում է ծխողների և ուլտրամանուշակագույն ճառագայթում ստացածների շրջանում հիվանդության բարձր ցուցանիշներով[14][49][50]։
Միտոքոնդրիալ դիսֆունկցիան կարող է ինչ որ դեր ունենալ[51]։
Diagnosis[խմբագրել | խմբագրել կոդը]

Diagnosis of age-related macular degeneration depends on signs in the macula, not necessarily vision.[52] Wet AMD is typically the advanced progression of dry AMD and will require additional diagnostic tools. Additionally, early diagnosis of wet AMD can prevent further visual deterioration and potentially improve vision.[52]
Diagnosis of dry (or early stage) AMD may include the following clinical examinations as well as procedures and tests:
- The transition from dry to wet AMD can happen rapidly, and if it is left untreated can lead to legal blindness in as little as six months. To prevent this from occurring and to initiate preventive strategies earlier in the disease process, dark adaptation testing may be performed. A dark adaptometer can detect subclinical AMD at least three years earlier than it is clinically evident.[53][53]
- There is a loss of contrast sensitivity, so that contours, shadows, and color vision are less vivid. The loss in contrast sensitivity can be quickly and easily measured by a contrast sensitivity test like Pelli Robson performed either at home or by an eye specialist.
- When viewing an Amsler grid, some straight lines appear wavy and some patches appear blank
- When viewing a Snellen chart, at least 2 lines decline
- In dry macular degeneration, which occurs in 85–90 percent of AMD cases, drusen spots can be seen in Fundus photography
- Using an electroretinogram, points in the macula with a weak or absent response compared to a normal eye may be found
- Farnsworth-Munsell 100 hue test and Maximum Color Contrast Sensitivity test (MCCS) for assessing color acuity and color contrast sensitivity
- Optical coherence tomography is now used by most ophthalmologists in the diagnosis and the follow-up evaluation of the response to treatment with antiangiogenic drugs.
Diagnosis of wet (or late stage) AMD may include the following in addition to the above tests:
- Preferential hyperacuity perimetry changes (for wet AMD). Preferential hyperacuity perimetry is a test that detects drastic changes in vision and involves the macula being stimulated with distorted patterns of dots and the patient identification of where in the visual field this occurs.[54]
- In wet macular degeneration, angiography can visualize the leakage of bloodstream behind the macula. Fluorescein angiography allows for the identification and localization of abnormal vascular processes.
Histology[խմբագրել | խմբագրել կոդը]
- Pigmentary changes in the retina – In addition to the pigmented cells in the iris (the colored part of the eye), there are pigmented cells beneath the retina. As these cells break down and release their pigment, dark clumps of released pigment and later, areas that are less pigmented may appear
- Exudative changes: hemorrhages in the eye, hard exudates, subretinal/sub-RPE/intraretinal fluid
- Drusen, tiny accumulations of extracellular material that build up on the retina. While there is a tendency for drusen to be blamed for the progressive loss of vision, drusen deposits can be present in the retina without vision loss. Some patients with large deposits of drusen have normal visual acuity. If normal retinal reception and image transmission are sometimes possible in a retina when high concentrations of drusen are present, then, even if drusen can be implicated in the loss of visual function, there must be at least one other factor that accounts for the loss of vision.
Կանխարգելում[խմբագրել | խմբագրել կոդը]
2017 թվականի Կոխրեինի հետազոտությունում նշվում է որ վիտամինների և հանքային հավելումների համակցված կամ առանձին օգտագործումը ոչ մի ազդեցություն չի ունենում մակուլոդեգեներացիայի զարգացման կամ առաջացման գործում[3]։
Management[խմբագրել | խմբագրել կոդը]
Treatment of AMD varies depending on the category of the disease at the time of diagnosis. In general, treatment is aimed at slowing down the progression of AMD.[55] As of 2018, there are no treatments to reverse the effects of AMD.[55] Early-stage and intermediate-stage AMD is managed by modifying known risk factors such as smoking and atherosclerosis and making dietary modifications.[55] For intermediate-stage AMD, management also includes antioxidant and mineral supplementation.[55][56][57] Advanced-stage AMD is managed based on the presence of choroidal neovascularization (CNV): dry AMD (no CNV present) or wet AMD (CNV present).[55] No effective treatments exist for dry AMD.[55] The CNV present in wet AMD is managed with vascular endothelial growth factor (VEGF) inhibitors.[55][58][57]
Dry AMD[խմբագրել | խմբագրել կոդը]
No medical or surgical treatment is available for this condition.
Wet AMD[խմբագրել | խմբագրել կոդը]
Ranibizumab and aflibercept are approved VEGF inhibitors for the treatment of CNV in wet AMD.[58] Bevacizumab is another VEGF inhibitor that has been shown to have similar efficacy and safety as the previous two drugs, however, is not currently indicated for AMD.[57] AMD can also be treated with laser coagulation therapy.[59]
A randomized control trial found that bevacizumab and ranibizumab had similar efficacy, and reported no significant increase in adverse events with bevacizumab.[60] A 2014 Cochrane review found that the systemic safety of bevacizumab and ranibizumab are similar when used to treat neovascular AMD, except for gastrointestinal disorders.[61] Bevacizumab however is not FDA approved for treatment of macular degeneration. A controversy in the UK involved the off-label use of cheaper bevacizumab over the approved, but expensive, ranibizumab.[62] Ranibizumab is a smaller fragment, Fab fragment, of the parent bevacizumab molecule specifically designed for eye injections. Other approved antiangiogenic drugs for the treatment of neo-vascular AMD include pegaptanib[63] and aflibercept.[64]
The American Academy of Ophthalmology practice guidelines do not recommend laser coagulation therapy for macular degeneration, but state that it may be useful in people with new blood vessels in the choroid outside of the fovea who don't respond to drug treatment.[65][66] There is strong evidence that laser coagulation will result in the disappearance of drusen but does not affect choroidal neovascularisation.[67] A 2007 Cochrane review on found that laser photocoagulation of new blood vessels in the choroid outside of the fovea is effective and economical method, but that the benefits are limited for vessels next to or below the fovea.[68]
Photodynamic therapy has also been used to treat wet AMD.[69] The drug verteporfin is administered intravenously; light of a certain wavelength is then applied to the abnormal blood vessels. This activates the verteporfin destroying the vessels.
Cataract surgery could improve visual outcomes for people with AMD, though there have been concerns about surgery increasing the progression of AMD. A randomized controlled trial found that people who underwent immediate cataract surgery (within two weeks) had improved visual acuity and better quality of life outcomes than those who underwent delayed cataract surgery (6 months).[70]
Adaptive devices[խմբագրել | խմբագրել կոդը]

Because peripheral vision is not affected, people with macular degeneration can learn to use their remaining vision to partially compensate.[71] Assistance and resources are available in many countries and every state in the U.S.[72] Classes for "independent living" are given and some technology can be obtained from a state department of rehabilitation.
Adaptive devices can help people read. These include magnifying glasses, special eyeglass lenses, computer screen readers, and TV systems that enlarge reading the material.
Computer screen readers such as JAWS or Thunder work with standard Windows computers. Also, Apple devices provide a wide range of features (voice-over, screen readers, Braille etc.
Video cameras can be fed into standard or special-purpose computer monitors, and the image can be zoomed in and magnified. These systems often include a movable table to move the written material.
Accessible publishing provides larger fonts for printed books, patterns to make tracking easier, audiobooks and DAISY books with both text and audio.
Epidemiology[խմբագրել | խմբագրել կոդը]

The prevalence any age-related macular degeneration is higher in Europeans than in Asians and Africans.[74] There is no difference in prevalence between Asians and Africans.[փա՞ստ] The incidence of age-related macular degeneration and its associated features increases with age and is low in people <55 years of age.[75] Smoking is the strongest modifiable risk factor.[76] Age-related macular degeneration accounts for more than 54% of all vision loss in the white population in the USA.[փա՞ստ] An estimated 8 million Americans are affected with early age-related macular degeneration, of whom over 1 million will develop advanced age-related macular degeneration within the next 5 years. In the UK, age-related macular degeneration is the cause of blindness in almost 42% of those who go blind aged 65–74 years, almost two-thirds of those aged 75–84 years, and almost three-quarters of those aged 85 years or older.[փա՞ստ]
Research directions[խմբագրել | խմբագրել կոդը]
[խմբագրել | խմբագրել կոդը]
Studies indicate drusen associated with AMD are similar in molecular composition to Beta-Amyloid (βA) plaques and deposits in other age-related diseases such as Alzheimer's disease and atherosclerosis. This suggests that similar pathways may be involved in the etiologies of AMD and other age-related diseases.[77]
Genetic testing[խմբագրել | խմբագրել կոդը]
A practical application of AMD-associated genetic markers is in the prediction of progression of AMD from early stages of the disease to neovascularization.[43][44]
Stem cell transplant[խմբագրել | խմբագրել կոդը]
Cell based therapies using bone marrow stem cells as well as retinal pigment epithelial transplantation are being studied.[78] A number of trials have occurred in humans with encouraging results.[79]
Other types[խմբագրել | խմբագրել կոդը]
There are a few other (rare) kinds of macular degeneration with similar symptoms but unrelated in etiology to Wet or Dry age-related macular degeneration. They are all genetic disorders that may occur in childhood or middle age.
- Best's disease
- Sorsby's fundus dystrophy is an autosomal dominant, retinal disease characterized by sudden acuity loss resulting from untreatable submacular neovascularisation
- Stargardt's disease (juvenile macular degeneration, STGD) is an autosomal recessive retinal disorder characterized by juvenile-onset macular dystrophy, alterations of the peripheral retina, and subretinal deposition of lipofuscin-like material.
Similar symptoms with a very different etiology and different treatment can be caused by epiretinal membrane or macular pucker or any other condition affecting the macula, such as central serous retinopathy.
Notable cases[խմբագրել | խմբագրել կոդը]
See also[խմբագրել | խմբագրել կոդը]
References[խմբագրել | խմբագրել կոդը]
- ↑ 1,00 1,01 1,02 1,03 1,04 1,05 1,06 1,07 1,08 1,09 1,10 1,11 1,12 1,13 1,14 1,15 1,16 1,17 1,18 «Facts About Age-Related Macular Degeneration». National Eye Institute. June 2015. Արխիվացված է օրիգինալից 22 December 2015-ին. Վերցված է 21 December 2015-ին.
{{cite web}}: Unknown parameter|deadurl=ignored (|url-status=suggested) (օգնություն) - ↑ 2,0 2,1 2,2 Mehta S (September 2015). «Age-Related Macular Degeneration». Primary Care. 42 (3): 377–91. doi:10.1016/j.pop.2015.05.009. PMID 26319344.
- ↑ 3,0 3,1 Evans JR, Lawrenson JG (July 2017). «Antioxidant vitamin and mineral supplements for preventing age-related macular degeneration». The Cochrane Database of Systematic Reviews. 7: CD000253. doi:10.1002/14651858.CD000253.pub4. PMID 28756617.
- ↑ Evans JR, Lawrenson JG (July 2017). «Antioxidant vitamin and mineral supplements for slowing the progression of age-related macular degeneration». The Cochrane Database of Systematic Reviews. 7: CD000254. doi:10.1002/14651858.CD000254.pub4. PMID 28756618.
- ↑ GBD 2015 Disease and Injury Incidence and Prevalence Collaborators (October 2016). «Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990-2015: a systematic analysis for the Global Burden of Disease Study 2015». The Lancet. 388 (10053): 1545–1602. doi:10.1016/S0140-6736(16)31678-6. PMC 5055577. PMID 27733282.
{{cite journal}}:|author=has generic name (օգնություն)CS1 սպաս․ թվային անուններ: authors list (link) - ↑ Vos, Theo; Barber, Ryan M.; Bell, Brad; Bertozzi-Villa, Amelia; Biryukov, Stan; Bolliger, Ian; Charlson, Fiona; Davis, Adrian; Degenhardt, Louisa; Dicker, Daniel; Duan, Leilei; Erskine, Holly; Feigin, Valery L.; Ferrari, Alize J.; Fitzmaurice, Christina; Fleming, Thomas; Graetz, Nicholas; Guinovart, Caterina; Haagsma, Juanita; Hansen, Gillian M.; Hanson, Sarah Wulf; Heuton, Kyle R.; Higashi, Hideki; Kassebaum, Nicholas; Kyu, Hmwe; Laurie, Evan; Liang, Xiofeng; Lofgren, Katherine; Lozano, Rafael; MacIntyre, Michael F. (August 2015). «Global, regional, and national incidence, prevalence, and years lived with disability for 301 acute and chronic diseases and injuries in 188 countries, 1990-2013: a systematic analysis for the Global Burden of Disease Study 2013». The Lancet. 386 (9995): 743–800. doi:10.1016/s0140-6736(15)60692-4. PMC 4561509. PMID 26063472.
{{cite journal}}: Unknown parameter|displayauthors=ignored (|display-authors=suggested) (օգնություն) - ↑ «Wayback Machine». 22 October 2013. Վերցված է 5 November 2018-ին.
- ↑ «Age-Related Macular Degeneration PPP - Updated 2015». American Academy of Ophthalmology. 2015-01-29. Վերցված է 2018-11-13-ին.
- ↑ Roberts, DL (September 2006). «The First Year – Age Related Macular Degeneration». Marlowe & Company: 100.
- ↑ Roberts, DL (September 2006). «The First Year – Age Related Macular Degeneration». Marlowe & Company: 20.
- ↑ 11,0 11,1 Cunningham J (March 2017). «Recognizing age-related macular degeneration in primary care». Jaapa. 30 (3): 18–22. doi:10.1097/01.jaa.0000512227.85313.05. PMID 28151737.
- ↑ 12,0 12,1 12,2 12,3 Lim LS, Mitchell P, Seddon JM, Holz FG, Wong TY (May 2012). «Age-related macular degeneration». The Lancet. 379 (9827): 1728–38. doi:10.1016/S0140-6736(12)60282-7. PMID 22559899.
- ↑ Deangelis MM, Silveira AC, Carr EA, Kim IK (May 2011). «Genetics of age-related macular degeneration: current concepts, future directions». Seminars in Ophthalmology. 26 (3): 77–93. doi:10.3109/08820538.2011.577129. PMC 4242505. PMID 21609220.
- ↑ 14,0 14,1 Thornton J, Edwards R, Mitchell P, Harrison RA, Buchan I, Kelly SP (September 2005). «Smoking and age-related macular degeneration: a review of association». Eye. 19 (9): 935–44. doi:10.1038/sj.eye.6701978. PMID 16151432.
- ↑ Cougnard-Grégoire A, Delyfer MN, Korobelnik JF, Rougier MB, Malet F, Le Goff M, և այլք: (March 2013). «Long-term blood pressure and age-related macular degeneration: the ALIENOR study». Investigative Ophthalmology & Visual Science. 54 (3): 1905–12. doi:10.1167/iovs.12-10192. PMID 23404120.
- ↑ García-Layana A, Cabrera-López F, García-Arumí J, Arias-Barquet L, Ruiz-Moreno JM (October 2017). «Early and intermediate age-related macular degeneration: update and clinical review». Clinical Interventions in Aging. 12: 1579–1587. doi:10.2147/cia.s142685. PMC 5633280. PMID 29042759.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ Dasari B, Prasanthi JR, Marwarha G, Singh BB, Ghribi O (August 2011). «Cholesterol-enriched diet causes age-related macular degeneration-like pathology in rabbit retina». BMC Ophthalmology. 11: 22. doi:10.1186/1471-2415-11-22. PMC 3170645. PMID 21851605.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ Adams MK, Simpson JA, Aung KZ, Makeyeva GA, Giles GG, English DR, Hopper J, Guymer RH, Baird PN, Robman LD (June 2011). «Abdominal obesity and age-related macular degeneration». American Journal of Epidemiology. 173 (11): 1246–55. doi:10.1093/aje/kwr005. PMID 21422060.
- ↑ Parekh N, Voland RP, Moeller SM, Blodi BA, Ritenbaugh C, Chappell RJ, և այլք: (November 2009). «Association between dietary fat intake and age-related macular degeneration in the Carotenoids in Age-Related Eye Disease Study (CAREDS): an ancillary study of the Women's Health Initiative». Archives of Ophthalmology. 127 (11): 1483–93. doi:10.1001/archophthalmol.2009.130. PMC 3144752. PMID 19901214.
- ↑ SanGiovanni JP, Chew EY, Clemons TE, Davis MD, Ferris FL, Gensler GR, և այլք: (May 2007). «The relationship of dietary lipid intake and age-related macular degeneration in a case-control study: AREDS Report No. 20». Archives of Ophthalmology. 125 (5): 671–9. doi:10.1001/archopht.125.5.671. PMID 17502507.
- ↑ 21,0 21,1 Arunkumar R, Calvo CM, Conrady CD, Bernstein PS (May 2018). «What do we know about the macular pigment in AMD: the past, the present, and the future». Eye. 32 (5): 992–1004. doi:10.1038/s41433-018-0044-0. PMC 5944649. PMID 29576617.
- ↑ Maller J, George S, Purcell S, Fagerness J, Altshuler D, Daly MJ, Seddon JM (September 2006). «Common variation in three genes, including a noncoding variant in CFH, strongly influences risk of age-related macular degeneration». Nature Genetics. 38 (9): 1055–9. doi:10.1038/ng1873. PMID 16936732.
- ↑ Edwards AO, Ritter R, Abel KJ, Manning A, Panhuysen C, Farrer LA (April 2005). «Complement factor H polymorphism and age-related macular degeneration». Science. 308 (5720): 421–4. doi:10.1126/science.1110189. PMID 15761121.
- ↑ Hughes AE, Orr N, Esfandiary H, Diaz-Torres M, Goodship T, Chakravarthy U (October 2006). «A common CFH haplotype, with deletion of CFHR1 and CFHR3, is associated with lower risk of age-related macular degeneration». Nature Genetics. 38 (10): 1173–7. doi:10.1038/ng1890. PMID 16998489.
- ↑ Fritsche LG, Lauer N, Hartmann A, Stippa S, Keilhauer CN, Oppermann M, և այլք: (December 2010). «An imbalance of human complement regulatory proteins CFHR1, CFHR3 and factor H influences risk for age-related macular degeneration (AMD)». Human Molecular Genetics. 19 (23): 4694–704. doi:10.1093/hmg/ddq399. PMID 20843825.
- ↑ Yates JR, Sepp T, Matharu BK, Khan JC, Thurlby DA, Shahid H, և այլք: (August 2007). «Complement C3 variant and the risk of age-related macular degeneration». The New England Journal of Medicine. 357 (6): 553–61. doi:10.1056/NEJMoa072618. PMID 17634448.
- ↑ Maller JB, Fagerness JA, Reynolds RC, Neale BM, Daly MJ, Seddon JM (October 2007). «Variation in complement factor 3 is associated with risk of age-related macular degeneration». Nature Genetics. 39 (10): 1200–1. doi:10.1038/ng2131. PMID 17767156.
- ↑ Yang Z, Camp NJ, Sun H, Tong Z, Gibbs D, Cameron DJ, և այլք: (November 2006). «A variant of the HTRA1 gene increases susceptibility to age-related macular degeneration». Science. 314 (5801): 992–3. doi:10.1126/science.1133811. PMID 17053109.
- ↑ Dewan A, Liu M, Hartman S, Zhang SS, Liu DT, Zhao C, Tam PO, Chan WM, Lam DS, Snyder M, Barnstable C, Pang CP, Hoh J (November 2006). «HTRA1 promoter polymorphism in wet age-related macular degeneration». Science. 314 (5801): 989–92. doi:10.1126/science.1133807. PMID 17053108.
- ↑ Hirschler, Ben (2008-10-07). «Gene discovery may help hunt for blindness cure». Reuters. Արխիվացված է օրիգինալից October 11, 2008-ին. Վերցված է 2008-10-07-ին.
{{cite news}}: Unknown parameter|deadurl=ignored (|url-status=suggested) (օգնություն) - ↑ Udar N, Atilano SR, Memarzadeh M, Boyer DS, Chwa M, Lu S, Maguen B, Langberg J, Coskun P, Wallace DC, Nesburn AB, Khatibi N, Hertzog D, Le K, Hwang D, Kenney MC (June 2009). «Mitochondrial DNA haplogroups associated with age-related macular degeneration». Investigative Ophthalmology & Visual Science. 50 (6): 2966–74. doi:10.1167/iovs.08-2646. PMID 19151382.
- ↑ Canter JA, Olson LM, Spencer K, Schnetz-Boutaud N, Anderson B, Hauser MA, Schmidt S, Postel EA, Agarwal A, Pericak-Vance MA, Sternberg P, Haines JL (May 2008). Nicholas Weedon M (ed.). «Mitochondrial DNA polymorphism A4917G is independently associated with age-related macular degeneration». PLOS One. 3 (5): e2091. doi:10.1371/journal.pone.0002091. PMC 2330085. PMID 18461138.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link)
- ↑ Mullins RF, Russell SR, Anderson DH, Hageman GS (May 2000). «Drusen associated with aging and age-related macular degeneration contain proteins common to extracellular deposits associated with atherosclerosis, elastosis, amyloidosis, and dense deposit disease». FASEB Journal. 14 (7): 835–46. doi:10.1096/fasebj.14.7.835. PMID 10783137.
- ↑ Hageman GS, Anderson DH, Johnson LV, Hancox LS, Taiber AJ, Hardisty LI, և այլք: (May 2005). «A common haplotype in the complement regulatory gene factor H (HF1/CFH) predisposes individuals to age-related macular degeneration». Proceedings of the National Academy of Sciences of the United States of America. 102 (20): 7227–32. doi:10.1073/pnas.0501536102. PMC 1088171. PMID 15870199.
- ↑ Chen LJ, Liu DT, Tam PO, Chan WM, Liu K, Chong KK, Lam DS, Pang CP (December 2006). «Association of complement factor H polymorphisms with exudative age-related macular degeneration». Molecular Vision. 12: 1536–42. PMID 17167412.
- ↑ Despriet DD, Klaver CC, Witteman JC, Bergen AA, Kardys I, de Maat MP, Boekhoorn SS, Vingerling JR, Hofman A, Oostra BA, Uitterlinden AG, Stijnen T, van Duijn CM, de Jong PT (July 2006). «Complement factor H polymorphism, complement activators, and risk of age-related macular degeneration». JAMA. 296 (3): 301–9. doi:10.1001/jama.296.3.301. PMID 16849663.
- ↑ Li M, Atmaca-Sonmez P, Othman M, Branham KE, Khanna R, Wade MS, և այլք: (September 2006). «CFH haplotypes without the Y402H coding variant show strong association with susceptibility to age-related macular degeneration». Nature Genetics. 38 (9): 1049–54. doi:10.1038/ng1871. PMC 1941700. PMID 16936733.
- ↑ Haines JL, Hauser MA, Schmidt S, Scott WK, Olson LM, Gallins P, Spencer KL, Kwan SY, Noureddine M, Gilbert JR, Schnetz-Boutaud N, Agarwal A, Postel EA, Pericak-Vance MA (April 2005). «Complement factor H variant increases the risk of age-related macular degeneration». Science. 308 (5720): 419–21. doi:10.1126/science.1110359. PMID 15761120.
- ↑ Rohrer B, Long Q, Coughlin B, Renner B, Huang Y, Kunchithapautham K (2010). A targeted inhibitor of the complement alternative pathway reduces RPE injury and angiogenesis in models of age-related macular degeneration. Advances in Experimental Medicine and Biology. Vol. 703. էջեր 137–49. doi:10.1007/978-1-4419-5635-4_10. ISBN 978-1-4419-5634-7. PMID 20711712.
{{cite book}}:|journal=ignored (օգնություն) - ↑ Kunchithapautham K, Rohrer B (July 2011). «Sublytic membrane-attack-complex (MAC) activation alters regulated rather than constitutive vascular endothelial growth factor (VEGF) secretion in retinal pigment epithelium monolayers». The Journal of Biological Chemistry. 286 (27): 23717–24. doi:10.1074/jbc.M110.214593. PMC 3129152. PMID 21566137.
- ↑ Yates JR, Sepp T, Matharu BK, Khan JC, Thurlby DA, Shahid H, Clayton DG, Hayward C, Morgan J, Wright AF, Armbrecht AM, Dhillon B, Deary IJ, Redmond E, Bird AC, Moore AT (August 2007). «Complement C3 variant and the risk of age-related macular degeneration». The New England Journal of Medicine. 357 (6): 553–61. doi:10.1056/NEJMoa072618. PMID 17634448.
- ↑ Fritsche LG, Loenhardt T, Janssen A, Fisher SA, Rivera A, Keilhauer CN, Weber BH (July 2008). «Age-related macular degeneration is associated with an unstable ARMS2 (LOC387715) mRNA». Nature Genetics. 40 (7): 892–6. doi:10.1038/ng.170. PMID 18511946.
- ↑ 43,0 43,1 Chen W, Stambolian D, Edwards AO, Branham KE, Othman M, Jakobsdottir J, և այլք: (April 2010). «Genetic variants near TIMP3 and high-density lipoprotein-associated loci influence susceptibility to age-related macular degeneration». Proceedings of the National Academy of Sciences of the United States of America. 107 (16): 7401–6. doi:10.1073/pnas.0912702107. PMC 2867722. PMID 20385819.
- ↑ 44,0 44,1 Neale BM, Fagerness J, Reynolds R, Sobrin L, Parker M, Raychaudhuri S, Tan PL, Oh EC, Merriam JE, Souied E, Bernstein PS, Li B, Frederick JM, Zhang K, Brantley MA, Lee AY, Zack DJ, Campochiaro B, Campochiaro P, Ripke S, Smith RT, Barile GR, Katsanis N, Allikmets R, Daly MJ, Seddon JM (April 2010). «Genome-wide association study of advanced age-related macular degeneration identifies a role of the hepatic lipase gene (LIPC)». Proceedings of the National Academy of Sciences of the United States of America. 107 (16): 7395–400. doi:10.1073/pnas.0912019107. PMC 2867697. PMID 20385826.
- ↑ Ratnayaka JA, Serpell LC, Lotery AJ (August 2015). «Dementia of the eye: the role of amyloid beta in retinal degeneration». Eye. 29 (8): 1013–26. doi:10.1038/eye.2015.100. PMC 4541342. PMID 26088679.
- ↑ 46,0 46,1 Ferris FL, Wilkinson CP, Bird A, Chakravarthy U, Chew E, Csaky K, Sadda SR (April 2013). «Clinical classification of age-related macular degeneration». Ophthalmology. 120 (4): 844–51. doi:10.1016/j.ophtha.2012.10.036. PMID 23332590.
- ↑ "Melanin aggregation and polymerization: possible implications in age related macular degeneration." Ophthalmic Research, 2005; vol. 37: pp. 136–41.
- ↑ John Lacey, "Harvard Medical signs agreement with Merck to develop potential therapy for macular degeneration Արխիվացված 2007-06-07 Wayback Machine", 23 May 2006
- ↑ Tomany SC, Cruickshanks KJ, Klein R, Klein BE, Knudtson MD (May 2004). «Sunlight and the 10-year incidence of age-related maculopathy: the Beaver Dam Eye Study». Archives of Ophthalmology. 122 (5): 750–7. doi:10.1001/archopht.122.5.750. PMID 15136324.
- ↑ Szaflik JP, Janik-Papis K, Synowiec E, Ksiazek D, Zaras M, Wozniak K, Szaflik J, Blasiak J (October 2009). «DNA damage and repair in age-related macular degeneration». Mutation Research. 669 (1–2): 169–76. doi:10.1016/j.mrfmmm.2009.06.008. PMID 19559717.
- ↑ Barot M, Gokulgandhi MR, Mitra AK (December 2011). «Mitochondrial dysfunction in retinal diseases». Current Eye Research. 36 (12): 1069–77. doi:10.3109/02713683.2011.607536. PMC 4516173. PMID 21978133.
- ↑ 52,0 52,1 National Guideline Alliance (UK) (2018). Age-related macular degeneration: diagnosis and management. National Institute for Health and Care Excellence: Clinical Guidelines. London: National Institute for Health and Care Excellence (UK). ISBN 9781473127876. PMID 29400919.
- ↑ 53,0 53,1 Owsley C, McGwin G, Clark ME, Jackson GR, Callahan MA, Kline LB, Witherspoon CD, Curcio CA (February 2016). «Delayed Rod-Mediated Dark Adaptation Is a Functional Biomarker for Incident Early Age-Related Macular Degeneration». Ophthalmology. 123 (2): 344–51. doi:10.1016/j.ophtha.2015.09.041. PMC 4724453. PMID 26522707.
- ↑ Faes L, Bodmer NS, Bachmann LM, Thiel MA, Schmid MK (July 2014). «Diagnostic accuracy of the Amsler grid and the preferential hyperacuity perimetry in the screening of patients with age-related macular degeneration: systematic review and meta-analysis». Eye. 28 (7): 788–96. doi:10.1038/eye.2014.104. PMC 4094801. PMID 24788016.
- ↑ 55,0 55,1 55,2 55,3 55,4 55,5 55,6 Bishop P. Age-related macular degeneration. BMJ Best Practice. 2018.
- ↑ Evans JR, Lawrenson JG (July 2017). «Antioxidant vitamin and mineral supplements for preventing age-related macular degeneration». The Cochrane Database of Systematic Reviews. 7: CD000253. doi:10.1002/14651858.cd000253.pub4. PMID 28756617.
- ↑ 57,0 57,1 57,2 Lawrenson JG, Evans JR (April 2015). «Omega 3 fatty acids for preventing or slowing the progression of age-related macular degeneration». The Cochrane Database of Systematic Reviews (4): CD010015. doi:10.1002/14651858.cd010015.pub3. PMID 25856365.
- ↑ 58,0 58,1 Sarwar S, Clearfield E, Soliman MK, Sadiq MA, Baldwin AJ, Hanout M, Agarwal A, Sepah YJ, Do DV, Nguyen QD (February 2016). «Aflibercept for neovascular age-related macular degeneration». The Cochrane Database of Systematic Reviews. 2: CD011346. doi:10.1002/14651858.cd011346.pub2. PMC 5030844. PMID 26857947.
- ↑ Virgili G, Bini A (July 2007). «Laser photocoagulation for neovascular age-related macular degeneration». The Cochrane Database of Systematic Reviews (3): CD004763. doi:10.1002/14651858.cd004763.pub2. PMID 17636773.
- ↑ Chakravarthy U, Harding SP, Rogers CA, Downes SM, Lotery AJ, Culliford LA, Reeves BC (October 2013). «Alternative treatments to inhibit VEGF in age-related choroidal neovascularisation: 2-year findings of the IVAN randomised controlled trial». The Lancet. 382 (9900): 1258–67. doi:10.1016/S0140-6736(13)61501-9. PMID 23870813.
- ↑ Moja L, Lucenteforte E, Kwag KH, Bertele V, Campomori A, Chakravarthy U, D'Amico R, Dickersin K, Kodjikian L, Lindsley K, Loke Y, Maguire M, Martin DF, Mugelli A, Mühlbauer B, Püntmann I, Reeves B, Rogers C, Schmucker C, Subramanian ML, Virgili G (September 2014). «Systemic safety of bevacizumab versus ranibizumab for neovascular age-related macular degeneration». The Cochrane Database of Systematic Reviews. 9 (9): CD011230. doi:10.1002/14651858.CD011230.pub2. hdl:2434/273140. PMC 4262120. PMID 25220133.
- ↑ Copley, Caroline; Hirschler, Ben (April 24, 2012). «Novartis challenges UK Avastin use in eye disease». Reuters. Արխիվացված է օրիգինալից May 22, 2013-ին.
{{cite news}}: Unknown parameter|deadurl=ignored (|url-status=suggested) (օգնություն) - ↑ «FDA Approves New Drug Treatment for Age-Related Macular Degeneration». FDA.gov. U.S. Food and Drug Administration. Արխիվացված է օրիգինալից 2015-11-20-ին.
{{cite web}}: Unknown parameter|deadurl=ignored (|url-status=suggested) (օգնություն) - ↑ FDA approves Eylea for macular degeneration Արխիվացված 2013-05-28 Wayback Machine
- ↑ «Age-Related Macular Degeneration PPP – Updated 2015». American Academy of Ophthalmology Preferred Practice Pattern. 29 January 2015. Արխիվացված է օրիգինալից 21 October 2016-ին. Վերցված է 22 October 2016-ին.
{{cite web}}: Unknown parameter|deadurl=ignored (|url-status=suggested) (օգնություն) - ↑ Lindsley K, Li T, Ssemanda E, Virgili G, Dickersin K (April 2016). «Interventions for Age-Related Macular Degeneration: Are Practice Guidelines Based on Systematic Reviews?». Ophthalmology. 123 (4): 884–97. doi:10.1016/j.ophtha.2015.12.004. PMC 4808456. PMID 26804762.
- ↑ Virgili G, Michelessi M, Parodi MB, Bacherini D, Evans JR (October 2015). «Laser treatment of drusen to prevent progression to advanced age-related macular degeneration». The Cochrane Database of Systematic Reviews. 10 (10): CD006537. doi:10.1002/14651858.CD006537.pub3. PMC 4733883. PMID 26493180.
- ↑ Virgili G, Bini A (July 2007). «Laser photocoagulation for neovascular age-related macular degeneration». The Cochrane Database of Systematic Reviews (3): CD004763. doi:10.1002/14651858.CD004763.pub2. PMID 17636773.
- ↑ Meads C (2003). «Clinical effectiveness and cost–utility of photodynamic therapy for wet age-related macular degeneration: a systematic review and economic evaluation». Health Technology Assessment. 7 (9). doi:10.3310/hta7090. Արխիվացված է օրիգինալից 2010-11-07-ին.
{{cite journal}}: Unknown parameter|deadurl=ignored (|url-status=suggested) (օգնություն) - ↑ Casparis H, Lindsley K, Kuo IC, Sikder S, Bressler NM (February 2017). «Surgery for cataracts in people with age-related macular degeneration». The Cochrane Database of Systematic Reviews. 2: CD006757. doi:10.1002/14651858.CD006757.pub4. PMC 3480178. PMID 28206671.
- ↑ «Low Vision Rehabilitation Delivery Model». Mdsupport.org. Արխիվացված է օրիգինալից 2010-11-07-ին. Վերցված է 2011-01-11-ին.
{{cite web}}: Unknown parameter|deadurl=ignored (|url-status=suggested) (օգնություն) - ↑ «Agencies, Centers, Organizations, & Societies». Mdsupport.org. 2005-09-01. Արխիվացված է օրիգինալից 2011-06-11-ին. Վերցված է 2011-01-11-ին.
{{cite web}}: Unknown parameter|deadurl=ignored (|url-status=suggested) (օգնություն) - ↑ «WHO Disease and injury country estimates». World Health Organization. 2009. Արխիվացված է օրիգինալից 2009-11-11-ին. Վերցված է Nov 11, 2009-ին.
{{cite web}}: Unknown parameter|deadurl=ignored (|url-status=suggested) (օգնություն) - ↑ Wong WL, Su X, Li X, Cheung CM, Klein R, Cheng CY, Wong TY (February 2014). «Global prevalence of age-related macular degeneration and disease burden projection for 2020 and 2040: a systematic review and meta-analysis». The Lancet. Global Health. 2 (2): e106–16. doi:10.1016/S2214-109X(13)70145-1. PMID 25104651.
- ↑ «Age-related macular degeneration - Symptoms, diagnosis and treatment | BMJ Best Practice». bestpractice.bmj.com. Վերցված է 2018-11-13-ին.
- ↑ Velilla S, García-Medina JJ, García-Layana A, Dolz-Marco R, Pons-Vázquez S, Pinazo-Durán MD, Gómez-Ulla F, Arévalo JF, Díaz-Llopis M, Gallego-Pinazo R (2013). «Smoking and age-related macular degeneration: review and update». Journal of Ophthalmology. 2013: 895147. doi:10.1155/2013/895147. PMC 3866712. PMID 24368940.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ Mullins RF, Russell SR, Anderson DH, Hageman GS (May 2000). «Drusen associated with aging and age-related macular degeneration contain proteins common to extracellular deposits associated with atherosclerosis, elastosis, amyloidosis, and dense deposit disease». FASEB Journal. 14 (7): 835–46. doi:10.1096/fasebj.14.7.835. PMID 10783137.
{{cite journal}}: Unknown parameter|displayauthors=ignored (|display-authors=suggested) (օգնություն) - ↑ John S, Natarajan S, Parikumar P, Shanmugam PM, Senthilkumar R, Green DW, Abraham SJ (2013). «Choice of Cell Source in Cell-Based Therapies for Retinal Damage due to Age-Related Macular Degeneration: A Review». Journal of Ophthalmology. 2013: 1–9. doi:10.1155/2013/465169. PMC 3654320. PMID 23710332.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ Carr AJ, Smart MJ, Ramsden CM, Powner MB, da Cruz L, Coffey PJ (July 2013). «Development of human embryonic stem cell therapies for age-related macular degeneration». Trends in Neurosciences. 36 (7): 385–95. doi:10.1016/j.tins.2013.03.006. PMID 23601133.
- ↑ "Judi Dench 'can't read any more due to failing eyesight Արխիվացված 2016-10-19 Wayback Machine", The Guardian, 23 February 2014
- ↑ "Joan bows out to a standing ovation Արխիվացված 2016-04-20 Wayback Machine", The Guardian, 13 May 2014
- ↑ "Patrons of the Macular Society Արխիվացված 2013-02-08 Wayback Machine", Macular Society. (notable for doing the voice of Wallace from Wallace and Gromit until 2012)
External links[խմբագրել | խմբագրել կոդը]
| Դասակարգում | |
|---|---|
| Արտաքին աղբյուրներ |
- Shant Yepremyan/Ավազարկղ հոդվածը Curlie-ում (ըստ DMOZ-ի)
