Բարետի կերակրափող
| Բարետի կերակրափող | |
|---|---|
 Ալցիան կապույտով ներկված Բարետի կերակրափողի լորձաթաղանթի միկրոնկար։
Նկարում ցուցադրված են հիվանդությանը բնորոշ բաժակաձև բջիջները (կապույտ երանգով) և ստամոքսային տիպի գլանաձև բջիջները, որոնք փոխարինել են կերակրափողի բազմաշերտ տափակ էպիթելին։ | |
| Տեսակ | հիվանդություն |
| Պատճառ | Ատամոքսահյութի ագրեսիվ գործոնների քրոնիկական ազդեցություն |
| Հիվանդության ախտանշաններ | Այրոցի զգացում, դիսֆագիա, արյունային փսխում, ցավ կրծոսկրից ներքև, օդինոֆագիա, քաշի կորուստ |
| Հետևանք | Կերակրափողի քաղցկեղ |
| Բժշկական մասնագիտություն | Գաստրոէնտերոլոգիա, Ընդհանուր վիրաբուժություն |
| ՀՄԴ-9 | 530.85 |
| ՀՄԴ-10 | K22.7 |
| Անվանվել է | Վիրաբույժ Նորման Բարետի պատվին, չնայած, որ առաջին անգամ նկարագրվել է Ֆիլիպ Ռոուլանդ Էլլիսոնի կողմից |
| Հոմանիշներ | Ալլիսոն-Ջոնստոնի անոմալիա |
| Բուժում | Լորձաթաղանթի էնդոսկոպիկ մասնահատում, ռադիոալիքային աբլացիա, էզոֆագէկտոմիա, քաղցկեղի առաջացմանը խոչընդոտող դեղորայք՝ ՊՊԻ(օմեպրազոլ, պանտոպրազոլ) և ՈՍՀԴ(ասպիրին)։ |
| Բարդություններ | Կերակրափողի ադենոկարցինոմա |
Բարետի կերակրափող. հիվանդություն է, որի ժամանակ դիտվում է կերակրափողի ստորին հատվածի լորձաթաղանթի բջիջների ախտաբանական փոփոխություն (մետապլազիա) նորմալ, բազմաշերտ տափակ էպիթելից հասարակ գլանաձև էպիթելի։ Գլանաձև բջիջների հետ միասին լորձաթաղանթում ցրված են բաժակաձև (բակալաձև) բջիջները, որոնք նորմայում առկա են բարակ և հաստ աղիներում և ունեն լորձ արտադրող ֆունկցիա։ Այս փոփոխությունը համարվում է նախաքաղցկեղային վիճակ, որովհետև այն ունի կերակարափողի ադենոկարցինոմայի անցման բարձր հավանականություն, որը համարվում է մահացու քաղցկեղի տարատեսակ[1][2]։
Բարետի կերակրափողի առաջացման հիմնական պատճառը ռեֆլյուքս էզոֆագիտի հետևանքով կերակրափողի ստորին հատվածի վրա ստամոքսահյութի (աղաթթվի) քրոնիկական ազդեցության նկատմամբ զարգացող ադապտացիան է[3]։ Բարետի կերակրափողը ախտորոշվում է էնդոսկոպիայի օգնությամբ՝ կերակրափողի ստորին հատվածի ուղղակի դիտման ժամանակ բնորոշ տեսքի հայտնաբերմամբ։ Էնդոսկոպիային հաջորդում է ախտահարված հատվածից բիոպսիայի միջոցով վերցված կենսանմուշի (բիոպտատի) մանրադիտակային հետազոտությունը։ Բիոպտատում բջիջները բաժանվում են 4 դասի՝ չձևափոխված (ոչ դիսպլաստիկ), ցածր աստիճանի դիսպլազիայով, բարձր աստիճանի դիսպլազիայով և քաղցկեղային (ադենոկարցինոմա)։ Բարձր աստիճանի դիսպլազիան և ադենոկարցինոմայի վաղ ստադիաները հնարավոր է բուժել էնդոսկոպիկ մասնահատմամբ կամ ռադիոալիքային աբլացիայով[4]։ Ադենոկարցինոմայի ավելի ուշ ստադիաները բուժվում են վիրահատական մասնահատմամբ կամ ամոքիչ (պալիատիվ) օգնությամբ։ Ոչ դիսպլաստիկ կամ ցածր աստիճանի դիսպլազիայի դեպքում սահմանվում է ամենամյա հսկողություն էնդոսկոպիայով կամ բուժում ռադիոալիքային աբլացիայով։ Բարձր աստիճանի դիսպլազիայի դեպքում քաղցկեղի զարգացման ռիսկը կազմում է 10% մեկ հիվանդի հաշվարկով[2]։
Վերջին տարիներն կերակրափողի ադենոկարցինոմայով հիվանդացության դեպքերը արևմտյան երկրներում նշանակալիորեն աճել են[2]։ Այս վիճակը հանդիպում է 5-15% հիվանդների մոտ, որոնք դիմում են բժշկական օգնության այրոցի պատճառով (գաստրոէզոֆագեալ ռեֆլյուքս հիվանդություն կամ ԳԷՌՀ), սակայն մեծ խումբ հիվանդների մոտ այն մնում է անախտանիշ։ Չնայած այն ի սկզբանե նկարագրել է Ֆիլիպ Ռոուլանդ Էլլիսոնը 1946 թվականին, բայց հիվանդությունը անվանվել է վիրաբույժ Նորման Բարետի (1903-1979) պատվին[5][6][7]։
Նշաններ և ախտանիշներ[խմբագրել | խմբագրել կոդը]
Բարետի կերակրափողի ժամանակ նորմալ բջիջների վերածումը նախաքաղցկեղայինի չի արտահայտվում յուրահատուկ ախտանիշներով, բայց հիվանդությունը երբեմն արտահայտվում է հետևյալ ախտանիշներով՝
- հաճախակի առաջացող և շարունակվող այրոց
- դժվարացած կլման ակտ (դիսֆագիա)
- արյունային փսխում (hematemesis)
- ցավ կրծոսկրից ներքև, որտեղ կերակրափողը միանում է ստամոքսին
- քաշի կորուստ, որովհետև կլման ակտի ցավոտ (օդինոֆագիա) լինելու պատճառով հիվանդը հրաժարվում է սննդից
Բարետի կերակրափողի զարգացման ռիսկը մեծանում է կենտրոնական տիպի ճարպակալման դեպքում՝ հեմեմատած ծայրամասային տիպի ճարպակալման հետ[8]։ Սրա հստակ մեխանիզմը անհասկանալի է։ Ճարպի տեղաբաշխման տարբերությունը տղամարդկանց (առավելապես կենտրոնական) և կանանց (առավելապես ծայրամասային) միջև կարող է բացատրել հիվանդության հանդիպման բարձր հաճախականությունը տղամարդկանց մոտ[9]։
Ախտաֆիզիոլոգիա[խմբագրել | խմբագրել կոդը]

Բարետի կերակրափողը առաջանում է քրոնիկական բորբոքման արդյունքում։ Քրոնիկական բորբոքման հիմնական պատճառը գաստրոէզոֆագեալ ռեֆլյուքս հիվանդությունն (ԳԷՌՀ) է։ Այս հիվանդության ժամանակ աղաթթուն, բարակ աղիքի սեկրետը, լեղին և ենթաստամոքսային գեղձի հյութը բերում են կերակրափողի ստորին հատվածի բջիջների վնասման։ Վերջերս հայտնաբերվել է, որ լեղաթթուները ունակ են հարուցել գաստրոէզոֆագեալ հատվածի բջիջների տարբերակում աղիքային էպիթելի՝ Էպիդերմալ աճի գործոնի ռեցեպտորների (EGFR) ընկճման և պրոտեինկինազ ֆերմենտի հաշվին[10]։
Սա հանգեցնում է NF-κB (NFKB1) սպիտակուցային կոմպլեքսի p50 ենթամիավորի ակտիվացման և վերջնարդյունքում հոմեոբոքս (homeobox) CDX2 գենի խթանման, որը պատասխանատու է աղիքային ֆերմենտների արտադրման (էքսպրեսիա) համար, ինչպիսին է գուանիլատ ցիկլազ 2C-ն[11]։
Այս մեխանիզմը բացատրում է քաղցկեղածնության ընթացքում, ինչպես HER2/neu պրոտոօնկոգենից (ERBB2) գծայնորեն կախված գերարտադրվող ուռուցքային բջիջների փաստը, այնպես էլ Her-2 ընկալիչների դեմ տրաստուզումաբով (հերցեպտին) ստամոքսկերակրափողային ադենոկարցինոմայի թիրախային բուժման էֆեկտիվությունը։
Հետազոտողները չեն կարող կանխագուշակել, թե այրոցով հիվանդներից ում մոտ կզարգանա Բարետի կերակրափող։ Թեև չկա ոչ մի կապ այրոցի ծանրության և Բարետի կերակրափողի զարգացման միջև, այնուամենայնիվ գոյություն ունի կապ քրոնիկական այրոցի և Բարետի կերակրափողի միջև։ Որոշ դեպքերում Բարետի կերակրափողով հիվանդ մարդիկ ընդհանրապես չեն ունենում այրոցի զգացում։ Հազվադեպ կերակրափողի վնասումը կարող է կապված լինել սուր նյութերի (corrosive substance) կլման հետ, ինչպիսին են հիմքերը։
Որոշ ոչ պաշտոնական տվյալներ ցույց են տվել, որ սննդային վարքագծի խանգարումով (բուլեմիա, շատակերություն) տառապող մարդկանց մոտ կերակրափողի վնասումից հետո ավելի հավանական է, որ կզարգանա Բարետի կերակրափող, որովհետև բուլեմիան կարող է հրահրել վտանգավոր թթվային ռեֆլյուքս։ Այնուամենայնիվ, բուլեմիայի և Բարետի կերակրափողի միջև կապը մնում է չապացուցված[12][13]։
Ախտորոշում[խմբագրել | խմբագրել կոդը]


Ախտորոշումը դնելու համար անհրաժեշտ են ինչպես մակրոսկոպիկ (էնդոսկոպի միջոցով), այնպես էլ միկրոսկոպիկ տվյալների դրական արդյունքներ։ Բարետի կերակրափողը բնութագրվում է կերակրափողի ստորին հատվածում տափակաբջջային էպիթելից գլանաձև էպիթելի փոխարինմամբ, որը համարվում է մետապլազիայի օրինակ։ Գլանաձև սեկրետոր էպիթելը ավելի ընդունակ է դիմակայելու ստամոքսահյութի քայքայիչ ազդեցությանը, բայց միևնույն ժամանակ այս մետապլազիան բարձրացնում է ադենոկարցինոմայի զարգացման ռիսկը[14]։
Սկրինինգ[խմբագրել | խմբագրել կոդը]
Սկրինինգ էնդոսկոպիա խորհուրդ է տրվում 60 տարեկանից բարձր տղամարդկանց, ովքեր ունեն ռեֆլյուքս, որը կրում է երկարատև բնույթ և չի ենթարկվում բուժման[15]։
Աղիքային մետապլազիա[խմբագրել | խմբագրել կոդը]
Բաժակաձև բջիջների առկայությունը, որը կոչվում է աղիքային մետապլազիա, պարտադիր է, որպեսզի դնենք Բարետի կերակրափող ախտորոշումը։ Բաժակաձև բջիջները հաճախ հանդիպում են գլանաձև բջիջների հետ միասին, բայց միայն բաժակաձև բջջի առկայությունն էլ արդեն ախտորոշիչ է։ Մետապլազիան ակներև է գաստրոսկոպով, բայց որպեսզի կարողանանք տարբերակել բջիջները աղիքայի՞ն, թե՞ ստամոքսային ծագում ունեն, բիոպտատի մանրադիտակային հետազոտությունը պարտադիր է։ Հաստ աղիքային մետապլազիան սովորաբար տարբերակվում է բաժակաձև բջիջների հայտնաբերման ճանապարհով, որը պարտադիր է ճիշտ ախտորոշման համար։
Հայտնի են Բարետի կերակրափողի հյուսվածաբանական շատ նմանակումներ (օրինակ՝ բաժակաձև բջիջներ, որոնք գտնվում են կերակրափողի ենթալորձաթաղանթային գեղձերի ծորանների անցումային էպիթելում, «կեղծ բաժակաձև բջիջներ», որոնք հարուստ են ստամոքսային տիպի մուցինով, և որոնք նման են թթվային մուցին պարունակող իսկական բաժակաձև բջիջների)։ Ենթալորձաթաղանթի գեղձերի և անցումային էպիթելի փոխհարաբերության գնահատումը թույլ է տալիս ախտաբանին ճշգրտորեն տարբերակել ենթալորձաթաղանթի գեղձերի ծորանների բաժականման բջիջները և իսկական Բարետի կերակրափողը (գլանաձև մետապլազիա) միմյանցից։ Հիստոքիմիական ներկանյութ ալցիան կապույտը (pH=2.5), հաճախ օգտագործվում է իսկական աղիքային մուցինը նրա հյուսվածաբանական նմանակից տարբերակելու համար։ Վերջերս իրականացվող իմունոհիստոքիմիական անալիզը CDX-2-ի նկատմամբ հակամարմիններով նույնպես օգտագործվում է իսկական աղիքային մետապլաստիկ բջիջների հայտնաբերման համար։ Պետք է հավելել, որ Բարետի կերակրափողում բարձրացած է AGR2 սպիտակուցի քանակը[16], որը կարող է օգտագործվել որպես բիոմարկեր՝ Բարետի կերակրափողի էպիթելը նորմալ կերակրափողի էպիթելից տարբերակելու համար[17]։
Աղիքային մետապլազիայի առկայությունը Բարետի կերակրափողում մետապլազիայի պրոգրեսիվման մարկեր է դիսպլազիայի և ի վերջո ադենոկարցինոմայի զարգացման համար։ Մետապլազիան՝ զուգորդված p53, Her2 և p16-ի իմունոհիստոքիմիական արտահայտությունների հետ, 2 տարբեր գենետիկ ճանապարհներով հանգեցնում է դիսպլազիայի[18]։ Աղիքային մետապլաստիկ բջիջները կարող են լինել դրական նաև «CK7+ / CK20- »-ի համար[19]։ CK7 և CK20 ցիտոկերատինները մարկեր են թոքի առաջնային և մետաստատիկ (օրինակ՝ ստամոքսաղիքային տրակտից) ադենոկարցինոմաները տարբերակելու համար։
Էպիթելիալ դիսպլազիա[խմբագրել | խմբագրել կոդը]
Բարետի կերակրափողի առաջնային ախտորոշումը դնելուց հետո հիվանդները ենթարկվում են ամենամյա հետազոտման փոփոխությունների հայտնաբերման համար, որոնք կարող են մատնանշել էպիթելիալ դիսպլազիայից (ներէպիթելիալ նեոպլազիա) քաղցկեղի պրոգրեսիվման ռիսկի մասին[20]։ Բոլոր մետապլաստիկ փոփոխությունների շուրջ 8%-ը կապված է դիսպլազիայի հետ։ Վերջերս իրականացված հետազոտությունները ցույց են տվել, որ դիսպլաստիկ փոփոխությունները հիմնականում տեղակայված են եղել կերակրափողի հետին պատին[21]։
Վերջին ժամանակներս գաստրոէնտերոլոգները և ախտաբանները խորհուրդ են տալիս, որ դիսպլազիայի ցանկացած ախտորոշում հաստատվի առնվազն 2 ախտաբանների կողմից, մինչև հիվանդի վերջնական բուժան ծավալների որոշելը[14]։ Բարձր հուսալիության և ճշգրտության համար խորհուրդ է տրվում հետևել դասակարգումների միջազգային համակարգին, ինչպիսին է ստամոքսաղիքային էպիթելիալ նեոպլազիայի Վիեննական դասակարգումը (2000թ)[22]։
Բուժում[խմբագրել | խմբագրել կոդը]
Բարետի կերակրափողով տառապող շատ մարդիկ չունեն դիսպլազիա։ Բժիշկները խորհուրդ են տալիս․ եթե Բարետի կերակրափողով հիվանդի մոտ վերջին 2 էնդոսկոպիկ հետազոտությունները և բիոպսիան հաստատել են դիսպլազիայի բացակայությունը, ապա հիվանդը պարտավոր չէ անցնել այլ էնդոսկոպիկ հետազոտություն հաջորդող 3 տարիների ընթացքում[23][24][25]։
Ծանր աստիճանի դիսպլազիայի բուժման տարբերակները ներառում են կերակրափողի վիրահատական հեռացումը (էզոֆագէկտոմիա) կամ էնդոսկոպիկ բուժումը, ինչպիսին են լորձաթաղանթի էնդոսկոպիկ մասնահատումը կամ աբլացիան[2]։
ԱՄՆ-ում չարորակացման (մալիգնիզացիա) ռիսկը մեծ է 50 տարեկանից բարձր և ավելի քան 5 տարի անընդմեջ ախտանիշներ ունեցող տղամարդկանց մոտ։ Դիսպլաստիկ փոփոխություններ հայտնաբերելու համար ներկայումս խորհուրդ է տրվում ռուտին էնդոսկոպիա և բիոպսիա։ Թեև բժիշկները հնում ցուցաբերում էին զգուշավոր, սպասողական մոտեցում, վերջերս հրապարակվեց մի հետազոտություն, որը հաստատում է Բարետի կերակրափողի ժամանակ անհապաղ միջամտությունների անհրաժեշտությունը։ Հանցի, Ստերնի և Զելիկսոնի կողմից 1999 թվականին ստեղծված բալոնային ռադիոալիքային աբլացիան, որը եղել է բազմաթիվ հրապարակված կլինիկական ուսումնասիրությունների առարկա, նոր մեթոդ է Բարետի կերակրափողի և դիսպլազիայի բուժման համար[26][27][28][29]։ Ստացված արդյունքները ցույց են տալիս, որ ռադիոալիքային աբլացիան ունի 90% և ավելի էֆեկտիվություն Բարետի կերակրափողի և դիսպլազիայի ամբողջական վերացման համար։ Այն ունի մինչև 5 տարվա արդյունավետություն և անվտանգության բարձր ցուցանիշ[26][27][28][29]։
Ապացուցված է նաև, որ հակառեֆլյուքսային վիրահատական միջամտությունները չեն կանխարգելում կերակրափողի քաղցկեղի առաջացումը։ Սակայն ցուցում է հանդիսանում այն, որ պրոտոնային պոմպի արգելակիչները արդյունավետ են կերակրափողի քաղցկեղի պրոգրեսիվումը կանխելու գործում։ Լազերային բուժումը կիրառվում է ծանր աստիճանի դիսպլազիայի ժամանակ։ Միևնույն ժամանակ բացահայտ չարորակ նորագոյացության դեպքում հնարավոր է՝ անհրաժեշտ լինի ինչպես վիրահատական միջամտություն, այնպես էլ ճառագայթային թերապիա կամ համակարգային քիմիոթերապիա։ Վերջերս իրականացված հնգամյա ռանդոմիզացված - վերահսկիչ հետազոտությունը ցույց տվեց, որ ֆոտոֆրինով ֆոտոդինամիկ թերապիան վիճակագրորեն ավելի արդյունավետ է դիսպլաստիկ աճի գոտիները վերացնելու տեսանկյունից, քան պրոտոնային պոմպի արգելակիչներով մոնոթորապիան[30]։
Ներկայումս չկա ոչ մի հուսալի մեթոդ, որը կտարբերակի, թե Բարետի կերակրափողով հիվանդներից ում մոտ կզարգանա կերակրափողի քաղցկեղ։ Չնայած որ վերջին հետազոտությունների արդյունքում հայտնաբերվեց 3 տարբեր գենետիկ անոմալիաներ, որոնք կապված են քաղցկեղի զարգացման 79% հավանականության հետ[31]։
Կերակրափողի լորձաթաղանթի էնդոսկոպիկ մասնահատումը գնահատվում է որպես հիվանդության կառավարման մեթոդ[32]։ Բացի այդ հայտնի վիրահատությունը, որը կոչվում է Նիսսենի ֆունդապլիկացիա, կարող է նվազեցնել թթվի հետհոսքը ստամոքսից կերակրափող[33]։
Տարբեր հետազոտություններով ցույց է տրվել, որ ոչ ստերոիդային հակաբորբոքային դեղերը (ՈՍՀԴ), ինչպիսին է ասպիրինը, կարող են կանխել կերակրափողի քաղցկեղի զարգացումը Բարետի կերակրափողով հիվանդների մոտ[34][35]։ Սակայն այս հետազոտություններից ոչ մեկը չի եղել ռանդոմիզացված կամ պլացեբո - վերահսկիչ, որոնք համարվում են ոսկե ստանդարտ բժշկական միջամտությունները գնահատելու համար։ Բացի այդ, կերակրափողի քաղցկեղի կանխարգելման համար ՈՍՀԴ-ների լավագույն դեղաչափը հայտնի չէ։
Կանխատեսում[խմբագրել | խմբագրել կոդը]
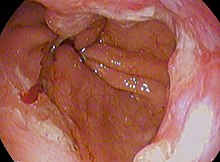
Բարետի կերակրափողը ոչ թե չարորակ, այլ նախաքաղցկեղային վիճակ է։ Նրա չարորակացման հետևանք համարվող կերակրափողստամոքսային ադենոկարցինոման ունի մահացության 85% և ավելի բարձր մակարդակ[36]։ Բարետի կերակրափողով հիվանդների մոտ ադենոկարցինոման զարգանում է 1 տարվա ընթացքում 1000 հոգուց 6-7-ի մոտ[37][38], բայց Դանիայում իրականացված կոհորտային հետազոտությունը, որը ընդգրկել է թվով 11028 հիվանդներ և հրապարակվել է 2011 թվականին, ցույց է տվել, որ մահացությունը 1 տարվա ընթացքում 1,2 է 1000 հիվանդի հաշվարկով (5.1 է 1000 հիվանդի հաշվարկով, ովքեր ունեին դիսպլազիա, և 1,0 է 1000 հիվանդի հաշվարկով, ովքեր չունեին դիսպլազիա)[39]։
Ընդհանուր ազգաբնակչության հետ համեմատած Բարետի կերակրափողով հիվանդների մոտ կերակրափողի ադենոկարցինոմայի զարգացման հարաբերական ռիսկը հավասար է մոտավորապես 10-ի[39]։ Կարցինոմայով հիվանդների մեծամասնության ապրելիությունը 1 տարուց քիչ է[40]։
Համաճարակաբանություն[խմբագրել | խմբագրել կոդը]
Կովկասյան բնակչության շրջանում տղամարդկանց մահացությունը 8 անգամ ավելի բարձր է համեմատած կանանց և 5 անգամ ավելի բարձր՝ աֆրոամերիկացի տղամարդկանց հետ համեմատած։ Բարետի կերակրափողը ավելի հաճախ հանդիպում է տղամարդկանց մոտ՝ տղամարդ։ կին = 10 : 1[41]: Որոշ հետազոտություններ գնահատել են Բարետի կերակրափողի տարածվածությունը, որը կազմում է 1,3-1,6% ՝ 2 եվրոպական պոպուլյացիաներում (իտալական[42] և շվեդական[43]) և 3,6% ՝ կորեականում[44]։
Պատմություն[խմբագրել | խմբագրել կոդը]
Այս հիվանդությունը անվանվել է՝ ի պատիվ ավստրալիացի կրծքային վիրաբույժ Նորման Բարետի (1903–1979), ով 1950 թվականին նկարագրել է հիվանդությունը՝ նշելով, որ «խոցերը գտնվում են կերակրափողի ստամոքսին միացման հատվածից ներքև և իրենցից ներկայացնում են ստամոքսի խոցեր, որոնք սպիանալով ձգվում են դեպի միջնորմ և հանգեցնում են կերակրափողի կարճացմանը՝ նմանվելով բնածին կարճ կերակրափողի»[45][46]։ Ֆիլիպ Ռոուլանդ Ալլիսոնը և Ալան Ջոնստոնը, ի հակադրություն Բարետի, հաստատեցին, որ հիվանդությունը կապված է ոչ թե ստամոքսի կրծքային հատվածի, այլ կերակրափողի լորձաթաղանթի հետ[5][47]։ Կրծքային վիրաբույժ Ֆիլիպ Ալլիսոնը և Օքսֆորդի համալսարանի վիրաբուժության ամբիոնը առաջարկեցին հիվանդությունը կարճ անվանել « Բարետի խոց »՝ հավելելով, որ այդ անվանման ընտրությունը իրենից չի ներկայացնում համաձայնություն « Բարետի կերակրափող » բնորոշման հետ, քանի որ չի կարելի կերակրափողի ստորին հատվածի փոփոխության ենթարկված և ստամոքսային էպիթելին նմանված լորձաթաղանթը համարել որպես ստամոքսի կրծքային մաս[5][47]։
Ծանոթագրություններ[խմբագրել | խմբագրել կոդը]
- ↑ Koppert LB, Wijnhoven BP, van Dekken H, Tilanus HW, Dinjens WN (2005 թ․ դեկտեմբեր). «The molecular biology of esophageal adenocarcinoma». Journal of Surgical Oncology. 92 (3): 169–90. doi:10.1002/jso.20359. PMID 16299787.
- ↑ 2,0 2,1 2,2 2,3 Shaheen NJ, Richter JE (2009 թ․ մարտ). «Barrett's oesophagus». Lancet. 373 (9666): 850–61. doi:10.1016/S0140-6736(09)60487-6. PMID 19269522.
- ↑ Stein HJ, Siewert JR (1993). «Barrett's esophagus: pathogenesis, epidemiology, functional abnormalities, malignant degeneration, and surgical management». Dysphagia. 8 (3): 276–88. doi:10.1007/BF01354551. PMID 8359051.
- ↑ Shaheen, Nicholas J.; Falk, Gary W.; Iyer, Prasad G.; Gerson, Lauren B.; American College of Gastroenterology (2016 թ․ հունվար). «ACG Clinical Guideline: Diagnosis and Management of Barrett's Esophagus». The American Journal of Gastroenterology. 111 (1): 30–50, quiz 51. doi:10.1038/ajg.2015.322. ISSN 1572-0241. PMID 26526079.
- ↑ 5,0 5,1 5,2 Bani-Hani KE, Bani-Hani BK (2008 թ․ մայիս). «Columnar-lined esophagus: time to drop the eponym of "Barrett": Historical review». Journal of Gastroenterology and Hepatology. 23 (5): 707–15. doi:10.1111/j.1440-1746.2008.05386.x. PMID 18410605.
- ↑ Katz-Summercorn, Annalise C.; Frankell, Alexander M.; Fitzgerald, Rebecca C. (2016 թ․ հունվարի 1). Genetics and Biomarkers in Barrett's Esophagus and Esophageal Adenocarcinoma. էջեր 37–60. doi:10.1016/B978-0-12-802511-6.00004-1. ISBN 9780128025116.
{{cite book}}:|journal=ignored (օգնություն) - ↑ Allison PR (1948 թ․ մարտ). «Peptic ulcer of the oesophagus». Thorax. 3 (1): 20–42. doi:10.1136/thx.3.1.20. PMC 1018255. PMID 18904843.
- ↑ Edelstein ZR, Farrow DC, Bronner MP, Rosen SN, Vaughan TL (2007 թ․ օգոստոս). «Central adiposity and risk of Barrett's esophagus». Gastroenterology. 133 (2): 403–11. doi:10.1053/j.gastro.2007.05.026. PMID 17681161.
- ↑ Reid BJ, Li X, Galipeau PC, Vaughan TL (2010 թ․ փետրվար). «Barrett's oesophagus and oesophageal adenocarcinoma: time for a new synthesis». Nature Reviews. Cancer. 10 (2): 87–101. doi:10.1038/nrc2773. PMC 2879265. PMID 20094044.
- ↑ Gong L, Debruyne PR, Witek M, Nielsen K, Snook A, Lin JE, և այլք: (2009 թ․ օգոստոս). «Bile acids initiate lineage-addicted gastroesophageal tumorigenesis by suppressing the EGF receptor-AKT axis». Clinical and Translational Science. 2 (4): 286–93. doi:10.1111/j.1752-8062.2009.00131.x. PMC 5407481. PMID 20443907.
- ↑ Debruyne PR, Witek M, Gong L, Birbe R, Chervoneva I, Jin T, և այլք: (2006 թ․ ապրիլ). «Bile acids induce ectopic expression of intestinal guanylyl cyclase C Through nuclear factor-kappaB and Cdx2 in human esophageal cells». Gastroenterology. 130 (4): 1191–206. doi:10.1053/j.gastro.2005.12.032. PMID 16618413.
- ↑ «Bulimia and cancer - what you need to know - Bulimia Help». Bulimiahelp.org. Արխիվացված է օրիգինալից 2018 թ․ հուլիսի 23-ին. Վերցված է 2018 թ․ հուլիսի 28-ին.
- ↑ Navab, Farhad; Avunduk, Canan; Gang, David; Frankel, Kenneth (1996). «Bulimia nervosa complicated by Barrett's esophagus and esophageal cancer». Gastrointestinal Endoscopy. 44 (4): 492–494. doi:10.1016/S0016-5107(96)70110-4. Վերցված է 2018 թ․ հուլիսի 28-ին.
- ↑ 14,0 14,1 Fléjou JF (2005 թ․ մարտ). «Barrett's oesophagus: from metaplasia to dysplasia and cancer». Gut. 54 Suppl 1: i6–12. doi:10.1136/gut.2004.041525. PMC 1867794. PMID 15711008.
- ↑ Bennett C, Moayyedi P, Corley DA, DeCaestecker J, Falck-Ytter Y, Falk G, և այլք: (2015 թ․ մայիս). «BOB CAT: A Large-Scale Review and Delphi Consensus for Management of Barrett's Esophagus With No Dysplasia, Indefinite for, or Low-Grade Dysplasia». The American Journal of Gastroenterology. 110 (5): 662–82, quiz 683. doi:10.1038/ajg.2015.55. PMC 4436697. PMID 25869390.
- ↑ Pohler E, Craig AL, Cotton J, Lawrie L, Dillon JF, Ross P, և այլք: (2004 թ․ հունիս). «The Barrett's antigen anterior gradient-2 silences the p53 transcriptional response to DNA damage». Molecular & Cellular Proteomics. 3 (6): 534–47. doi:10.1074/mcp.M300089-MCP200. PMID 14967811.
- ↑ Murray E, McKenna EO, Burch LR, Dillon J, Langridge-Smith P, Kolch W, և այլք: (2007 թ․ դեկտեմբեր). «Microarray-formatted clinical biomarker assay development using peptide aptamers to anterior gradient-2». Biochemistry. 46 (48): 13742–51. doi:10.1021/bi7008739. PMID 17994709.
- ↑ Salemme M, Villanacci V, Cengia G, Cestari R, Missale G, Bassotti G (2016 թ․ փետրվար). «Intestinal metaplasia in Barrett's oesophagus: An essential factor to predict the risk of dysplasia and cancer development». Digestive and Liver Disease. 48 (2): 144–7. doi:10.1016/j.dld.2015.10.021. PMID 26614646.
- ↑ Çoban Ş, Örmeci N, Savaş B, Ekiz F, Ensari A, Kuzu I, Palabıyıkoğlu M (2013). «Evaluation of Barrett's esophagus with CK7, CK20, p53, Ki67, and COX2 expressions using chromoendoscopical examination». Diseases of the Esophagus. 26 (2): 189–96. doi:10.1111/j.1442-2050.2012.01352.x. PMID 22591041.
- ↑ Odze RD (2006 թ․ հոկտեմբեր). «Diagnosis and grading of dysplasia in Barrett's oesophagus». Journal of Clinical Pathology. 59 (10): 1029–38. doi:10.1136/jcp.2005.035337. PMC 1861756. PMID 17021130.
- ↑ Bibbò S, Ianiro G, Ricci R, Arciuolo D, Petruzziello L, Spada C, Larghi A, Riccioni ME, Gasbarrini A, Costamagna G, Cammarota G (2016 թ․ սեպտեմբեր). «Barrett's oesophagus and associated dysplasia are not equally distributed within the esophageal circumference». Dig Liver Dis. 48 (9): 1043–7. doi:10.1016/j.dld.2016.06.020.
{{cite journal}}: CS1 սպաս․ բազմաթիվ անուններ: authors list (link) - ↑ Schlemper RJ, Riddell RH, Kato Y, Borchard F, Cooper HS, Dawsey SM, և այլք: (2000 թ․ օգոստոս). «The Vienna classification of gastrointestinal epithelial neoplasia». Gut. 47 (2): 251–5. doi:10.1136/gut.47.2.251. PMC 1728018. PMID 10896917.
- ↑ Wang KK, Sampliner RE (2008 թ․ մարտ). «Updated guidelines 2008 for the diagnosis, surveillance and therapy of Barrett's esophagus». The American Journal of Gastroenterology. 103 (3): 788–97. doi:10.1111/j.1572-0241.2008.01835.x. PMID 18341497.
- ↑ Spechler SJ, Sharma P, Souza RF, Inadomi JM, Shaheen NJ (2011 թ․ մարտ). «American Gastroenterological Association medical position statement on the management of Barrett's esophagus». Gastroenterology. 140 (3): 1084–91. doi:10.1053/j.gastro.2011.01.030. PMID 21376940.
- ↑ American Gastroenterological Association, «Five Things Physicians and Patients Should Question» (PDF), Choosing Wisely: an initiative of the ABIM Foundation, American Gastroenterological Association, Արխիվացված է օրիգինալից (PDF) 2012 թ․ օգոստոսի 9-ին, Վերցված է 2012 թ․ օգոստոսի 17-ին
- ↑ 26,0 26,1 Fleischer DE, Overholt BF, Sharma VK, Reymunde A, Kimmey MB, Chuttani R, և այլք: (2010 թ․ հոկտեմբեր). «Endoscopic radiofrequency ablation for Barrett's esophagus: 5-year outcomes from a prospective multicenter trial». Endoscopy. 42 (10): 781–9. doi:10.1055/s-0030-1255779. PMID 20857372.
- ↑ 27,0 27,1 Shaheen NJ, Sharma P, Overholt BF, Wolfsen HC, Sampliner RE, Wang KK, և այլք: (2009 թ․ մայիս). «Radiofrequency ablation in Barrett's esophagus with dysplasia». The New England Journal of Medicine. 360 (22): 2277–88. doi:10.1056/NEJMoa0808145. PMID 19474425.
- ↑ 28,0 28,1 Shaheen NJ, Overholt BF, Sampliner RE, Wolfsen HC, Wang KK, Fleischer DE, և այլք: (2011 թ․ օգոստոս). «Durability of radiofrequency ablation in Barrett's esophagus with dysplasia». Gastroenterology. 141 (2): 460–8. doi:10.1053/j.gastro.2011.04.061. PMC 3152658. PMID 21679712.
- ↑ 29,0 29,1 van Vilsteren FG, Pouw RE, Seewald S, Alvarez Herrero L, Sondermeijer CM, Visser M, Ten Kate FJ, Yu Kim Teng KC, Soehendra N, Rösch T, Weusten BL, Bergman JJ (2011 թ․ հունիս). «Stepwise radical endoscopic resection versus radiofrequency ablation for Barrett's oesophagus with high-grade dysplasia or early cancer: a multicentre randomised trial». Gut. 60 (6): 765–73. doi:10.1136/gut.2010.229310. PMID 21209124.
- ↑ Overholt BF, Wang KK, Burdick JS, Lightdale CJ, Kimmey M, Nava HR, և այլք: (2007 թ․ սեպտեմբեր). «Five-year efficacy and safety of photodynamic therapy with Photofrin in Barrett's high-grade dysplasia». Gastrointestinal Endoscopy. 66 (3): 460–8. doi:10.1016/j.gie.2006.12.037. PMID 17643436.
- ↑ Galipeau PC, Li X, Blount PL, Maley CC, Sanchez CA, Odze RD, և այլք: (2007 թ․ փետրվար). «NSAIDs modulate CDKN2A, TP53, and DNA content risk for progression to esophageal adenocarcinoma». PLoS Medicine. 4 (2): e67. doi:10.1371/journal.pmed.0040067. PMC 1808095. PMID 17326708.
{{cite journal}}: CS1 սպաս․ չպիտակված ազատ DOI (link) - ↑ Reshamwala PA, Darwin PE (2006 թ․ սեպտեմբեր). «Endoscopic management of early gastric cancer». Current Opinion in Gastroenterology. 22 (5): 541–5. doi:10.1097/01.mog.0000239870.04457.80. PMID 16891887.
- ↑ Abbas AE, Deschamps C, Cassivi SD, Allen MS, Nichols FC, Miller DL, և այլք: (2004 թ․ փետրվար). «Barrett's esophagus: the role of laparoscopic fundoplication». The Annals of Thoracic Surgery. 77 (2): 393–6. doi:10.1016/S0003-4975(03)01352-3. PMID 14759403.
- ↑ Corley DA, Kerlikowske K, Verma R, Buffler P (2003 թ․ հունվար). «Protective association of aspirin/NSAIDs and esophageal cancer: a systematic review and meta-analysis». Gastroenterology. 124 (1): 47–56. doi:10.1053/gast.2003.50008. PMID 12512029.
- ↑ Vaughan TL, Dong LM, Blount PL, Ayub K, Odze RD, Sanchez CA, Rabinovitch PS, Reid BJ (2005 թ․ դեկտեմբեր). «Non-steroidal anti-inflammatory drugs and risk of neoplastic progression in Barrett's oesophagus: a prospective study». The Lancet. Oncology. 6 (12): 945–52. doi:10.1016/S1470-2045(05)70431-9. PMID 16321762.
- ↑ Holmes RS, Vaughan TL (2007 թ․ հունվար). «Epidemiology and pathogenesis of esophageal cancer». Seminars in Radiation Oncology. 17 (1): 2–9. doi:10.1016/j.semradonc.2006.09.003. PMID 17185192.
- ↑ Thomas T, Abrams KR, De Caestecker JS, Robinson RJ (2007 թ․ դեկտեմբեր). «Meta analysis: Cancer risk in Barrett's oesophagus». Alimentary Pharmacology & Therapeutics. 26 (11–12): 1465–77. doi:10.1111/j.1365-2036.2007.03528.x. PMID 17900269.
- ↑ Yousef F, Cardwell C, Cantwell MM, Galway K, Johnston BT, Murray L (2008 թ․ օգոստոս). «The incidence of esophageal cancer and high-grade dysplasia in Barrett's esophagus: a systematic review and meta-analysis». American Journal of Epidemiology. 168 (3): 237–49. doi:10.1093/aje/kwn121. PMID 18550563.
- ↑ 39,0 39,1 Hvid-Jensen F, Pedersen L, Drewes AM, Sørensen HT, Funch-Jensen P (2011 թ․ հոկտեմբեր). «Incidence of adenocarcinoma among patients with Barrett's esophagus». The New England Journal of Medicine. 365 (15): 1375–83. doi:10.1056/NEJMoa1103042. PMID 21995385.
- ↑ Polednak AP (2003 թ․ մայիս). «Trends in survival for both histologic types of esophageal cancer in US surveillance, epidemiology and end results areas». International Journal of Cancer. 105 (1): 98–100. doi:10.1002/ijc.11029. PMID 12672037.
- ↑ Zajac, P; Holbrook, A; Super, ME; Vogt, M (March–April 2013). «An overview: Current clinical guidelines for the evaluation, diagnosis, treatment, and management of dyspepsia». Osteopathic Family Physician. 5 (2): 79–85. doi:10.1016/j.osfp.2012.10.005.
- ↑ Zagari RM, Fuccio L, Wallander MA, Johansson S, Fiocca R, Casanova S, և այլք: (2008 թ․ հոկտեմբեր). «Gastro-oesophageal reflux symptoms, oesophagitis and Barrett's oesophagus in the general population: the Loiano-Monghidoro study». Gut. 57 (10): 1354–9. doi:10.1136/gut.2007.145177. PMID 18424568.
- ↑ Ronkainen J, Aro P, Storskrubb T, Johansson SE, Lind T, Bolling-Sternevald E, և այլք: (2005 թ․ դեկտեմբեր). «Prevalence of Barrett's esophagus in the general population: an endoscopic study». Gastroenterology. 129 (6): 1825–31. doi:10.1053/j.gastro.2005.08.053. PMID 16344051.
- ↑ Kim JY, Kim YS, Jung MK, Park JJ, Kang DH, Kim JS, և այլք: (2005 թ․ ապրիլ). «Prevalence of Barrett's esophagus in Korea». Journal of Gastroenterology and Hepatology. 20 (4): 633–6. doi:10.1111/j.1440-1746.2005.03749.x. PMID 15836715.
- ↑ DeMeester SR, DeMeester TR (2000 թ․ մարտ). «Columnar mucosa and intestinal metaplasia of the esophagus: fifty years of controversy». Annals of Surgery. 231 (3): 303–21. doi:10.1097/00000658-200003000-00003. PMC 1421001. PMID 10714623.
- ↑ Barrett NR (1950 թ․ հոկտեմբեր). «Chronic peptic ulcer of the oesophagus and 'oesophagitis'». The British Journal of Surgery. 38 (150): 175–82. doi:10.1002/bjs.18003815005. PMID 14791960.
- ↑ 47,0 47,1 Allison PR, Johnstone AS (1953 թ․ հունիս). «The oesophagus lined with gastric mucous membrane». Thorax. 8 (2): 87–101. doi:10.1136/thx.8.2.87. PMC 1019247. PMID 13077502.
Արտաքին հղումներ[խմբագրել | խմբագրել կոդը]
- Բարրետի կերակրափող
- Barrett's esophagus at National Institute of Diabetes and Digestive and Kidney Diseases (NIDDK)
| Դասակարգում | |
|---|---|
| Արտաքին աղբյուրներ |
| Վիքիպահեստ նախագծում կարող եք այս նյութի վերաբերյալ հավելյալ պատկերազարդում գտնել Բարետի կերակրափող կատեգորիայում։ |
